ВВЕДЕНИЕ
Фибрилляция предсердий (ФП) остается одной из наиболее часто встречающихся и клинически значимых аритмий. Предполагаемая распространенность ФП у взрослого населения составляет от 2 до 4%[1, 2], при этом к 2050 г. ожидается увеличение ее встречаемости у пациентов старше 55 лет более чем в два раза как в связи с ростом продолжительности жизни населения в целом, так и ввиду активного поиска недиагностированной ранее аритмии[3–5]. К настоящему времени достоверно известно, что ФП имеет огромную клиническую значимость и сопровождается пятикратным возрастанием риска инсульта[6], трехкратным повышением риска развития сердечной недостаточности и двукратным увеличением риска внезапной смерти[7, 8].
Вместе с тем данный вид нарушений ритма редко протекает изолированно, а пациентов с ФП отличает многообразие сопутствующих нозологий[9, 10]. Авторы крупного шведского исследования, в котором принимали участие 272 186 человек, сообщают, что у пациентов с пароксизмальной формой ФП в 69,5% случаев регистрировалось как минимум одно сопутствующее заболевание[11]. Анализ результатов второй фазы международной проспективной наблюдательной программы GLORIA AF показал, что впервые диагностированная ФП в российской популяции наиболее часто сочетается с артериальной гипертензией (АГ) (93,6%) и хронической сердечной недостаточностью (ХСН) (56,4%)[12]. В многочисленных крупномасштабных исследованиях убедительно показана также взаимосвязь ФП с сахарным диабетом (СД), ожирением, хронической болезнью почек, ишемической болезнью сердца (ИБС)[13, 14].
Наличие прочной эпидемиологической связи между ФП и ИБС, обусловленной общностью факторов риска и взаимовлиянием этих заболеваний, не вызывает сомнений, а высокая распространенность и социальная значимость обеих нозологий объясняют длительное нахождение проблемы их сочетанного течения в центре исследовательского интереса.
Цель обзора: обобщение современных литературных данных, касающихся клинико-патогенетических взаимосвязей фибрилляции предсердий и инфаркта миокарда.
Зарубежные регистры и результаты рандомизированных клинических исследований свидетельствуют о широком диапазоне распространенности различных форм ИБС у пациентов с ФП — от 17 до 46,5%[13]. Согласно данным некоторых исследователей, по частоте встречаемости ИБС является вторым (после АГ) сопутствующим хроническим заболеванием у пациентов с ФП[14], способствуя возникновению эпизодов ФП. Вместе с тем частота впервые возникшей ФП у пациентов с инфарктом миокарда (ИМ) варьирует от 6 до 21%[13, 15, 16]. Столь значимые различия частоты встречаемости ФП у больных с ИМ, с одной стороны, могут быть обусловлены особенностями исследуемых групп, а с другой стороны, могут свидетельствовать о недостаточной изученности проблемы. Кроме того, оценка частоты выявления впервые возникшей ФП может быть затруднительна, поскольку бессимптомная, или «немая», ФП у пациентов с ИМ развивается в три раза чаще симптомной[17].
Сведения о частоте встречаемости предсуществующей ФП у больных с ИМ более однородны. Так, в крупномасштабном исследовании с участием более 155 000 пациентов показано, что ФП выявлялась у 7,9% пациентов, госпитализированных с ИМ. При этом у 4,9% имелись указания на пароксизмальную форму ФП в анамнезе, а у 3% ФП регистрировалась как на момент поступления, так и при выписке из стационара[18].
На протяжении последнего десятилетия в отечественных и зарубежных источниках появляются данные о том, что ФП не только неблагоприятно влияет на прогноз пациентов с ИБС, но и способствует увеличению риска развития ИМ. Так, по результатам исследования ARIC, в которое вошли 14 500 пациентов без исходной ИБС, риск развития ИМ у пациентов с ФП был выше на 63% (ОР = 1,63; 95%-й ДИ: 1,32–2,02)[19]. Согласно регистру REGARDS (Reasons for Geographic and Racial Differences in Stroke), объединившему данные 23 928 пациентов без исходной ИБС, ФП увеличивала риск развития ИМ почти в два раза (ОР = 1,70; 95%-й ДИ: 1,26–2,30; p < 0,001)[20].
По мнению ряда авторов, имеет значение время развития ФП относительно ИМ[21–24]. Так, в части исследований рассматриваются предсуществующая ФП, то есть ФП, зарегистрированная до ИМ, и ФП, развившаяся de novo (впервые регистрируемая на момент поступления с ИМ в стационар, а также в различные периоды госпитализации)[21–24]. При этом в литературе представлены достаточно противоречивые данные о факторах риска, ассоциированных с развитием ФП de novo, как и об особенностях течения ИМ и профиле коморбидности в обозначенных группах пациентов.
В исследовании E.Z. Soliman и соавт. у пациентов с предсуществующей ФП, в сравнении с пациентами с синусовым ритмом, чаще встречался ИМ без подъема сегмента ST (ИМбпST) (ОР = 1,80; 95%-й ДИ: 1,39–2,31)[20]. Схожие результаты получены в исследовании G. Batra и соавт.: ИМбпST регистрировался у 68,9% пациентов с ФП любого типа[25]. Напротив, в работе, выполненной P. Maagh и соавт., вновь возникшая ФП чаще сопровождала ИМ с подъемом сегмента ST (ИМпST) — в 68,78% случаев[26].
По данным ряда авторов, пациентов с предсуществующей ФП отличают более старший возраст и высокая коморбидность[22, 23]. Показано, что у них чаще встречаются АГ, ХСН, ИМ, перенесенный инсульт, коронарное шунтирование, чрескожное коронарное вмешательство, в то время как у пациентов с ФП, впервые возникшей на момент поступления в стационар, чаще регистрируется СД[22, 23]. Однако эта закономерность прослеживается не во всех исследованиях. Так, при изучении данных регистра CAMI (China Acute Myocardial Infarction) связь «новой» ФП с СД не была подтверждена, вместе с тем в группе пациентов с предсуществующей ФП отмечалась бо́льшая частота АГ, ХСН и стенокардии[27].
В литературе представлены данные о предикторах возникновения ФП у пациентов, госпитализированных с ИМ[28–30]. В качестве факторов, оказывающих влияние на развитие ФП, большинство исследователей указывают на пожилой возраст и коморбидность (наличие в анамнезе АГ, СД, ХСН, острого нарушения мозгового кровообращения), нестабильность гемодинамики при поступлении в стационар. В частности, по данным исследования Итальянской группы по изучению выживаемости при ИМ GISSI-3, в котором принимали участие более 17 000 пациентов, в первые сутки после ИМ ФП регистрировалась у 7,8% пациентов и была ассоциирована с такими параметрами неблагоприятного прогноза, как возраст старше 70 лет, женский пол, III–IV класс сердечной недостаточности по Killip, перенесенный ранее ИМ, наличие инсулинозависимого диабета, признаки или симптомы ХСН. Кроме того, авторами этого исследования показано, что вероятность возникновения ФП при ИМ выше у пациентов с увеличенным размером левого предсердия, а также у женщин[31].
Имеются сведения и об особенностях клинического течения ИМ у пациентов с впервые возникшей ФП. Так, его отличают меньшие цифры артериального давления и бо́льшие значения частоты сердечных сокращений при поступлении, меньшая фракция выброса левого желудочка, более высокий класс острой сердечной недостаточности по Killip и средний балл по шкале госпитальной летальности GRACE[32]. Вместе с тем вопрос о том, является ли ФП у пациентов с ИМ маркером сопутствующих заболеваний или же она служит независимым предиктором неблагоприятного прогноза, остается открытым.
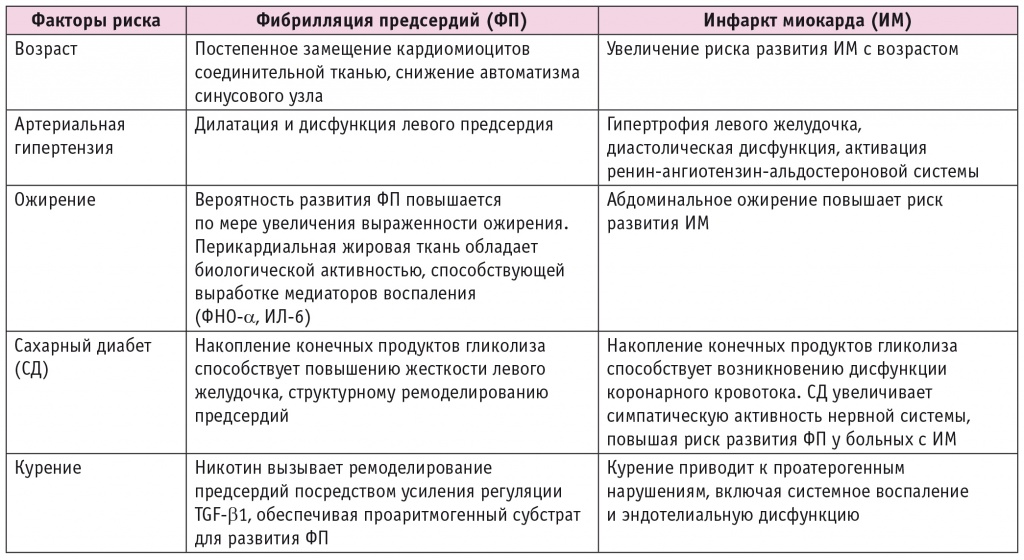
Механизмы ассоциации ФП и ИМ в настоящее время детально не изучены. В качестве объяснения двунаправленной взаимосвязи между ФП и ИМ предлагается рассматривать взаимовлияние коронарной патологии и ФП, а также общие факторы риска развития этих заболеваний. Ассоциация возраста, АГ, ожирения, СД и курения с возникновением обеих нозологий не вызывает сомнений (табл.)[32], однако патофизиологическое взаимодействие ФП и ИМ не может быть объяснено только наличием общих факторов риска.
Таблица. Общие факторы риска возникновения фибрилляции предсердий и инфаркта миокарда[32]
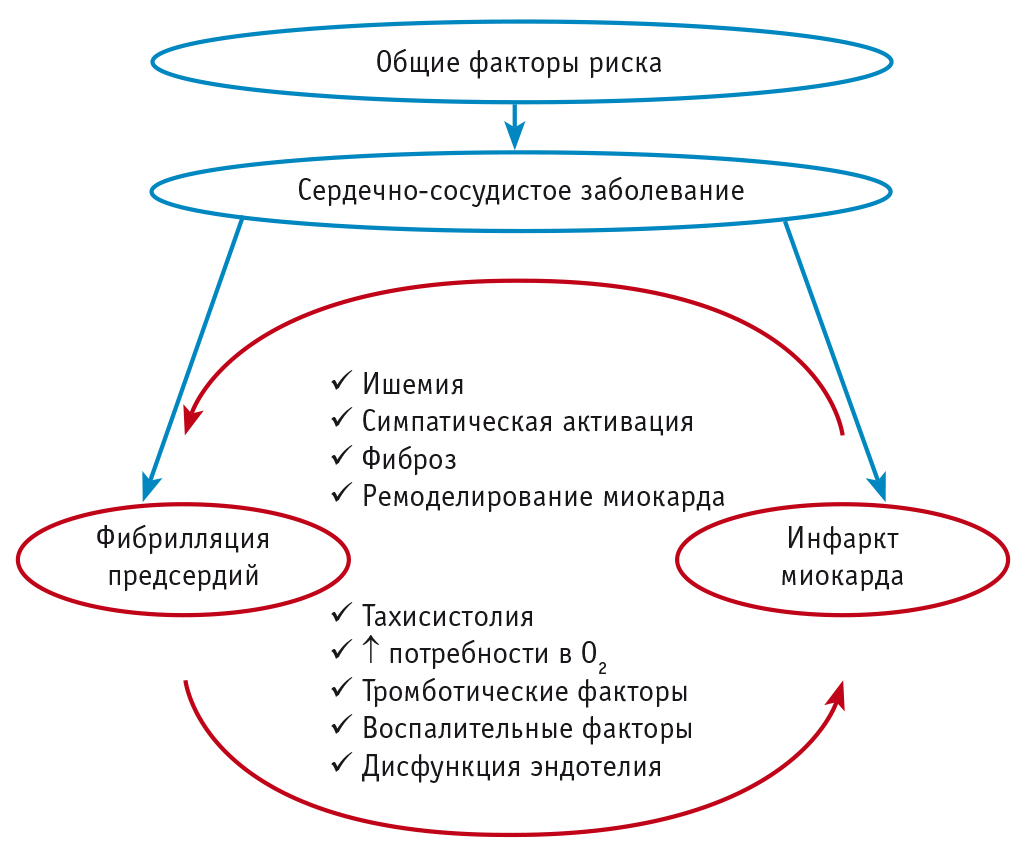
В качестве факторов, возможно, способствующих возникновению ФП при ИМ, выделяют острую ишемию и некроз ткани предсердий. Так, было обнаружено, что заметное уменьшение кровотока в правой и левой огибающих ветвях коронарной артерии, кровоснабжающих предсердия, приводит к повышенной возбудимости кардиомиоцитов предсердий, нарушению проведения и формирования импульса, возникновению волн re-entry и развитию ФП[32]. Схожие результаты получены и в другом экспериментальном исследовании: показано, что ишемия миокарда предсердий способствует значительному росту уровня аденозина в тканях; в свою очередь, аденозин уменьшает рефрактерный период кардиомиоцитов предсердий, оказывая проаритмогенное действие[33]. Одним из механизмов развития ФП при ИМ могут быть перегрузка и растяжение левого предсердия в условиях острой левожелудочковой недостаточности или дисфункции клапанного аппарата[29]. В литературе обсуждается и возможная роль других патофизиологических процессов, которые потенциально могут быть вовлечены в аритмогенез: миокардиального ремоделирования и ишемии, фиброза, нейрогуморальной активации, эндотелиальной дисфункции, реализации провоспалительных и протромботических эффектов (рис.)[32].
Рис. Патофизиология взаимосвязи фибрилляции предсердий и инфаркта миокарда[32]
Учитывая литературные данные, не вызывает сомнений тот факт, что воспаление играет ключевую роль в аритмогенезе при ФП. Многочисленные исследования показали, что у больных ФП определяются повышенные концентрации таких провоспалительных цитокинов, как С-реактивный белок, ИЛ-6, ИЛ-8 и ФНО-α, при часто рецидивирующих эпизодах аритмии. Вместе с тем в мировой литературе достаточно данных об участии воспаления в патогенезе ИМ. Доказано, что иммуновоспалительные реакции у пациентов с дестабилизацией ИБС имеют большую степень выраженности, чем у больных со стабильным течением заболевания, кроме того, интенсивность системной воспалительной реакции коррелирует с тяжестью течения ИМ.
Несомненный исследовательский интерес представляет прогнозирование неблагоприятных исходов у пациентов с ИМ и различными типами ФП. В настоящее время появляется все больше публикаций, в которых обсуждаются возможности использования различных лабораторных параметров в стратификации риска развития неблагоприятных исходов у таких больных. В последние годы активно изучается роль циркулирующих в крови биомаркеров фиброза и воспаления в развитии ФП в различных когортах пациентов. Так, в ряде исследований убедительно продемонстрирована связь некоторых медиаторов воспаления с развитием и персистированием ФП у больных с ИМ[34–36].
В других работах показана ценность маркеров фиброза для прогнозирования развития ФП. В современной литературе галектин-3 — углеводсвязывающий лектин, секретируемый активированными макрофагами, рассматривается как потенциально возможный маркер фиброза различных органов. Его значение в фиброгенезе миокарда продемонстрировано в ряде экспериментальных и клинических исследований. Так, в работе тайваньских авторов установлено, что концентрация галектина-3 достоверно ассоциирована с риском развития ФП, процентом фиброза левого предсердия, а также с риском развития рецидива ФП после проведенной радиочастотной абляции[35]. Кроме того, в данном исследовании показана ассоциация уровня галектина-3 с клинико-анамнестическими факторами у пациентов с ИМ, а также его прогностическая роль в отношении развития постинфарктной стенокардии.
Тем не менее исследования, в которых оценивалась бы прогностическая значимость галектина-3 у пациентов с ИМ и различными типами ФП, практически не представлены в доступных литературных источниках.
С клинической точки зрения важный вопрос представляет прогностическое значение ФП у больных с ИМ. Большинство авторов сходятся во мнении, что наличие ФП значимо ухудшает прогноз пациентов с ИМ[37–39]. Так, анализ исследования GISSI-3 показал, что имеющаяся ФП повышала риск развития повторного ИМ и жизнеугрожающих желудочковых аритмий, оставаясь, после корректировки на другие прогностические факторы, независимым предиктором увеличения госпитальной (12,6% против 5%; ОР = 1,98; 95%-й ДИ: 1,67–2,34) и долгосрочной (ОР = 1,78; 95%-й ДИ: 1,60–1,99) смертности[31]. В метаанализе 43 исследований (n = 278 854) продемонстрировано, что ФП увеличивает вероятность наступления летального исхода при ИМ в 1,5 раза[40]. Сообщается, что ФП ассоциирована с внутригоспитальной летальностью (ОР = 1,65 при 95%-м ДИ от 1,44 до 1,90 для пациентов с ИМпST и ОР = 2,30 при 95%-м ДИ от 1,83 до 2,90 для пациентов с ИМбпST)[19]. В исследовании, целью которого было изучение частоты наступления неблагоприятных исходов у 155 000 пациентов с ИМ, показано, что наличие ФП не только повышает риск смерти (ОР = 1,59; 95%-й ДИ: 1,41–1,80) и вероятность развития повторного ИМ (ОР = 1,14; 95%-й ДИ: 1,05–1,24), но и ассоциируется с более чем двукратным возрастанием риска развития ишемического инсульта (ОР = 2,29; 95%-й ДИ: 1,92–2,74)[25].
В публикациях последних лет исследователи все чаще задаются вопросом о том, имеются ли различия в ближайшем и отдаленном прогнозе у пациентов с ИМ в сочетании с предсуществующим и «новым» типом ФП[41–47]. В литературе на этот счет представлены достаточно противоречивые данные. Так, анализ результатов 24 исследований показал, что риск внутригоспитальной смерти в два раза выше у пациентов с впервые возникшей ФП[48]. Аналогичные результаты получены при изучении данных регистра GRACE: эпизод впервые возникшей ФП при остром коронарном синдроме увеличивал вероятность госпитальной смерти в три раза, а вероятность возникновения тяжелой сердечной недостаточности и кардиогенного шока в данной когорте пациентов повышалась вдвое[49]. По некоторым данным, впервые возникшая ФП при ИМ ассоциирована с более высоким риском развития повторного ИМ в течение 30 дней[40], а также с увеличением частоты клинически значимых кровотечений (ОР = 4,06; 95%-й ДИ: 2,76–5,96)[50]. В другом исследовании, напротив, как госпитальная, так и двухлетняя летальность у пациентов с предсуществующей ФП была статистически значимо выше (18,2% против 0,0% у пациентов с впервые возникшей ФП и 6,8% у пациентов без ФП; в обоих случаях p < 0,005)[26]. Возможно, вышеописанные противоречия обусловлены получением данных на различных популяциях, а также разной длительностью наблюдения.
ЗАКЛЮЧЕНИЕ
Инфаркт миокарда (ИМ) и фибрилляция предсердий (ФП) демонстрируют наличие прочной эпидемиологической связи, обусловленной не только общими факторами риска, но и взаимовлиянием этих заболеваний. Несмотря на то что проблема сочетания ИМ и ФП достаточно широко представлена в современных литературных источниках, имеющиеся противоречия создают предпосылки для дальнейшего ее рассмотрения и детального обсуждения.
Пациенты с ИМ и ФП — достаточно неоднородная популяция, а ближайший и отдаленный прогноз в данной группе больных может существенно различаться в зависимости от клинических особенностей ИМ и коморбидного профиля. В настоящее время отсутствует единое мнение о прогностическом влиянии ФП в зависимости от сроков ее возникновения у больных с ИМ. Недостаточно описаны особенности клинического течения ИМ у пациентов с ФП, разнятся данные о гендерном и возрастном составе пациентов с сочетанным течением заболеваний, отсутствует единое мнение о прогностической роли маркеров фиброза и воспаления у данной категории больных.
С этих позиций представляется актуальным создание прогностических шкал, которые позволили бы эффективно оценивать риск развития ФП в ранний период ИМ, а также рассчитывать вероятность наступления неблагоприятных исходов у пациентов с ФП и ИМ в ближайшем и отдаленном периодах с целью повышения выживаемости данной когорты больных.
Поступила: 13.04.2023
Принята к публикации: 30.06.2023







