ВВЕДЕНИЕ
Снижение распространенности случаев ошибочной диагностики, в особенности у детей и подростков, является одной из первостепенных задач современной гинекологии [1, 2]. Особого внимания гинеколога, работающего с несовершеннолетними пациентками, заслуживает дифференциальная диагностика различных неотложных состояний, протекающих со схожей клинической картиной [3].
Среди состояний, требующих быстрой и эффективной диагностики, одними из наиболее значимых являются нарушения менструального цикла у подростков и связанные с ними выраженные болевые ощущения [4]. По мнению отечественных исследователей, частота обращений по поводу подобных расстройств остается высокой, достигая в отдельных регионах России 80% и более [5, 6].
КЛИНИЧЕСКИЙ СЛУЧАЙ 1
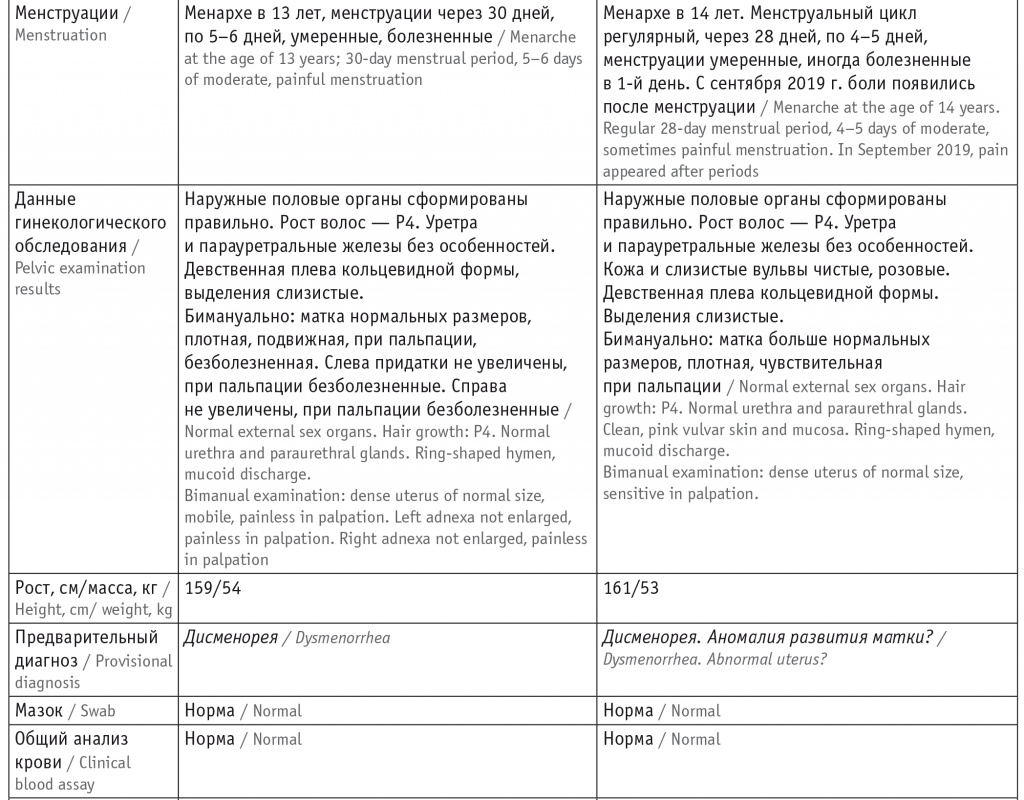
Из станицы Краснодарского края в сопровождении родителей в клинику ФГБОУ ВО «КубГМУ» Минздрава России обратилась девочка Я., 15 лет, с жалобами на болезненные менструации, иногда с тошнотой и рвотой, отмечаемые в течение года. До обращения амбулаторно наблюдалась у детского гинеколога по месту жительства, который установил диагноз дисменореи, назначил спазмолитики, антибиотики, НПВП. Несмотря на прием препаратов, существенное облегчение болевого синдрома не наступило, в связи с чем девочка была направлена в гинекологическое отделение районной больницы, где прошла курс стационарного лечения с диагнозом: Дисменорея. Врожденный порок развития: аномалия развития матки, дополнительный рог.
Очередная менструация прошла безболезненно. Однако в следующем месяце боли возникли вновь, при этом сопровождались тошнотой и рвотой. Детским гинекологом по месту жительства назначен КОК (дезогестрел + этинилэстрадиол) и принято решение о направлении пациентки для повторной госпитализации в стационар, где при КТ врачом отмечены «КТ-признаки аномалии развития (двурогая матка, недоразвитый рог слева)».
Проводимое лечение не привело к улучшению состояния, и пациентку направили для консультации в клинику ФГБОУ ВО «КубГМУ» Минздрава России (г. Краснодар). При гинекологическом обследовании, а также по данным общеклинических лабораторных исследований какие-либо отклонения от нормы не выявлены. При динамическом УЗИ матки и яичников отмечено следующее.
1-е исследование от 26.02.2019 г.: «…тело матки в обычном положении, размерами 48 × 37 × 49 мм. По левому ребру определяется образование 21 мм с ровными четкими контурами, полостью внутри 8 × 4 × 5 мм, М-эхо — 7 мм, контуры ровные, четкие. Правый яичник: 28 × 22 × 20 мм, с фолликулами до 4 мм. Левый яичник: 47 × 26 × 29 мм, с анэхогенным включением неправильной формы 32 × 16 × 24 мм, с неровными контурами. В позадиматочном пространстве 15 мл анэхогенной жидкости.
2-е исследование (6-й день менструального цикла): «Матка размерами 48 × 37 × 49 мм, контуры ровные, четкие. По левому ребру определяется образование 21 мм с ровными четкими контурами, с полостью внутри 8 × 4 × 5 мм. М-эхо — 4 мм, контуры ровные, четкие. Правый яичник: 28 × 22 × 20 мм, с фолликулами до 4 мм. Левый яичник: 36 × 19 × 26 мм, с фолликулами до 6 мм».
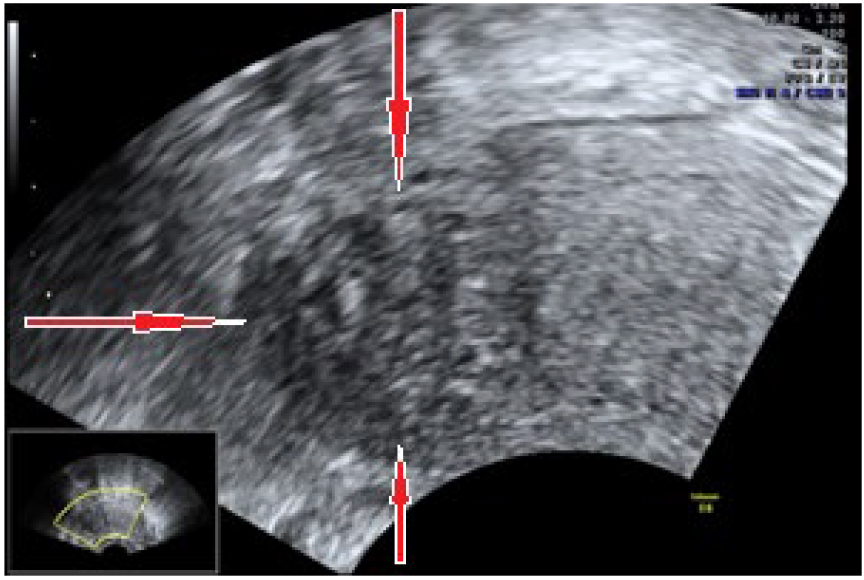
3-е исследование от 22.04.2019 г. (предоперационное): «Осмотр трансректальным, трансабдоминальным датчиками, 3D-реконструкция. Тело матки. Размеры: продольный — 51 мм, передне-задний — 38 мм, поперечный — 50 мм. Форма грушевидная. Структура миометрия изменена, по левому ребру, задняя стенка, нижняя треть, эхопозитивное образование 12 мм с анэхогенным включением 5 мм, неправильной формы. Эндометрий: толщина функционального слоя — 7 мм, однородный, строение не изменено, секреторного типа (соответствует фазе цикла)» (рис. 1).
Рис. 1. Трансректальное ультразвуковое исследование. Здесь и далее в статье иллюстрации авторов
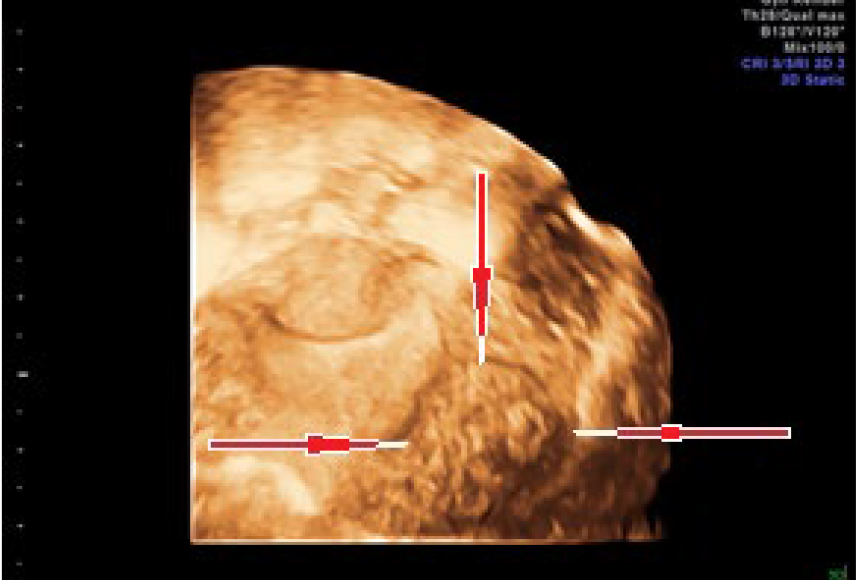
Выполнена 3D-реконструкция: «Полость не деформирована, седловидной формы. Шейка матки: определяется. Строение не изменено: цервикальный канал не расширен, линия смыкания четкая. Правый яичник: определяется, расположен типично, размерами 36 × 26 × 32,4 мм, строение — фолликулы до 4 мм № 8. Строма однородная. Левый яичник: определяется, расположен типично, размерами 31 × 19 × 24 мм, фолликулы до 4 мм № 8. Позадиматочное пространство: свободная жидкость 10 мл, глубина кармана — 9 мм. Ультразвуковые признаки очагового образования миометрия (узел аденомиоза? добавочный рог?)» (рис. 2–4).
Рис. 2. Эхограмма. Трансректальное сканирование в 3D-режиме
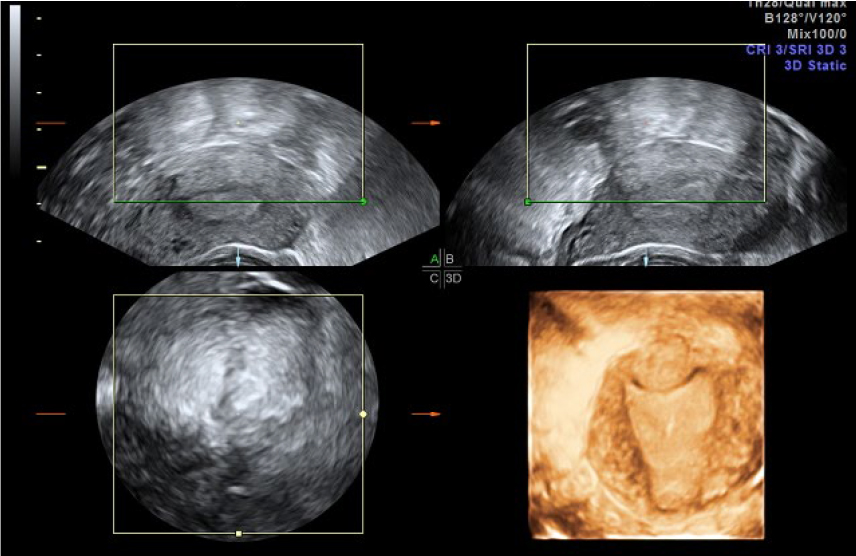
Рис. 3. Эхограмма. Трансректальное ультразвуковое исследование в 3D-режиме. Коронарный срез матки (полость матки седловидной формы)
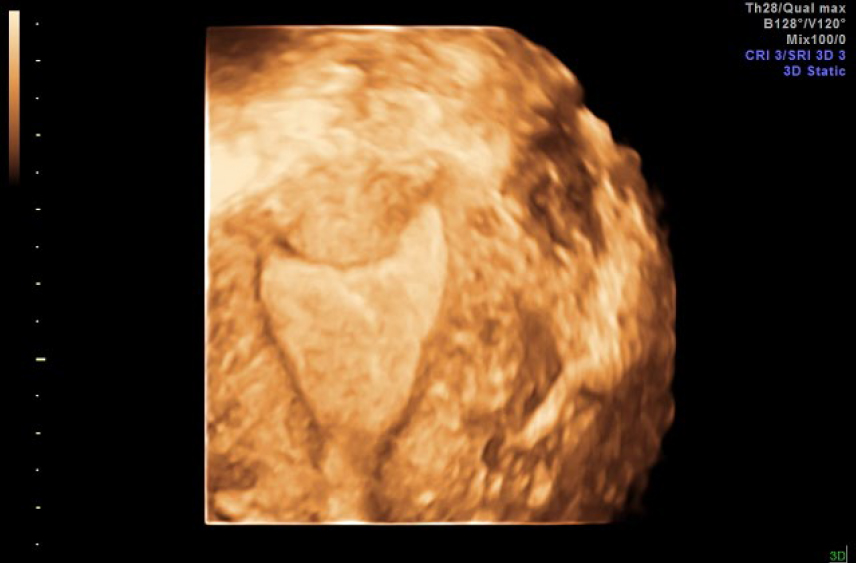
Рис. 4. Эхограмма. Трансректальное ультразвуковое исследование в 3D-режиме. Коронарный срез матки
Ввиду отсутствия существенной динамики после медикаментозного лечения пациентке предложено проведение лапароскопии, на которую получено согласие. В ходе операции установлено, что матка увеличена за счет эндометриоидного узла по передней стенке размерами 3 × 3 см. Лапароскопический диагноз: Аденомиоз, узловая форма (рис. 5).
Рис. 5. Эхограмма. Лапароскопическая эхография. Узел аденомиоза
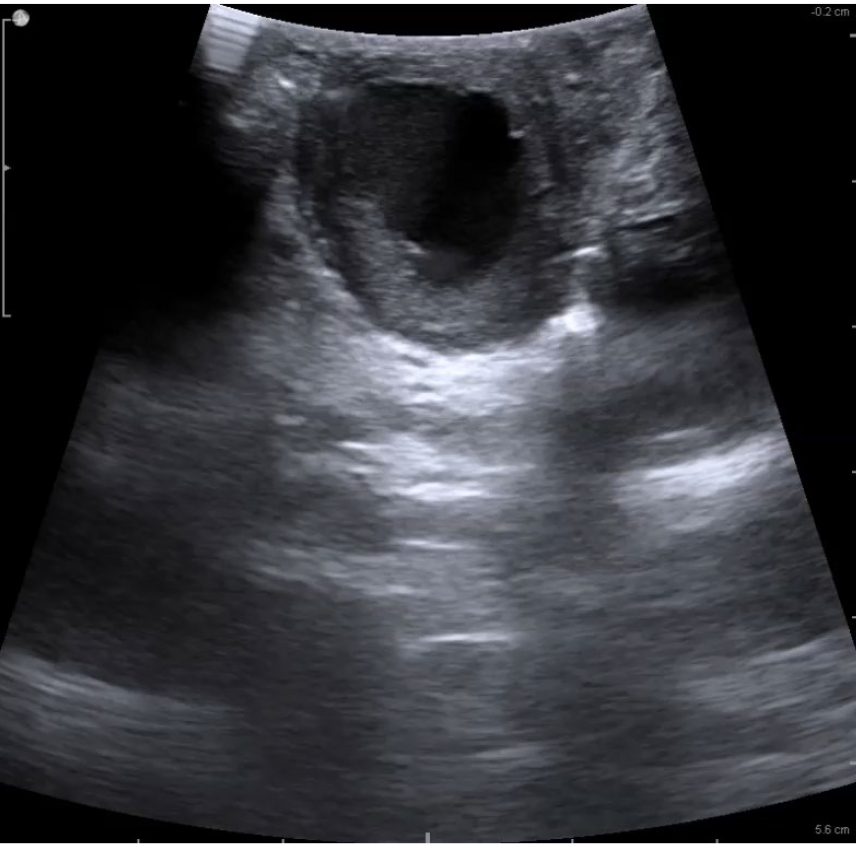
Под контролем лапароскопической эхографии произведен продольный разрез, эндометриоидный узел вылущен из ложа без вскрытия полости матки. Ложе узла ушито с прохватом дна. Аденомиозный узел извлечен из брюшной полости. Девочка выписана домой в удовлетворительном состоянии.
Результаты УЗИ после операции показали следующее.
От 20.05.2019 г.: тело матки в обычном положении, размерами 47 × 33 × 48 мм. Структура миометрия изменена, по передней стенке, левое ребро с точечными гиперэхогенными включениями (лигатуры). М-эхо — 6 мм, однородной эхо-структуры. Левый яичник: 27 × 16 × 26 мм, с фолликулами до 4 мм №7. Правый яичник: 26 × 18 × 26 мм, с фолликулами до 4 мм № 8. В малом тазу определяется 10 мл свободной жидкости. Заключение: ультразвуковые признаки очаговой патологии не выявлены. Диффузные изменения в миометрии.
От 18.11.2019 г.: осмотр трансабдоминальным датчиком. Тело матки: определяется. Контуры ровные, четкие. Расположение аnteflexio. Размеры: продольный — 40 мм, передне-задний — 28 мм, поперечный — 37 мм. Форма грушевидная. Структура миометрия изменена, по передней стенке, левое ребро — участок неоднородной эхоструктуры 7 × 6 мм. Эндометрий: толщина функционального слоя — 2,6 мм, однородный. Шейка матки: определяется. Строение не изменено: цервикальный канал не расширен, линия смыкания четкая. Правый яичник: определяется, расположен типично, размерами 26 × 18 × 24 мм, строение — с фолликулами до 4 мм № 7, строма однородная. Левый яичник: определяется, расположен по задней стенке, размерами 27 × 16 × 26 мм; строение — с фолликулами до 4 мм № 7. Позадиматочное пространство: свободная жидкость — нет. Заключение: ультразвуковые признаки очаговой патологии не выявлены.
От 14.08.2020 г.: осмотр трансабдоминальным датчиком. Тело матки: контуры ровные, четкие. Размеры: продольный — 48 мм, передне- задний — 39 мм, поперечный — 50 мм. Форма грушевидная. Структура миометрия изменена, диффузно. Эндометрий: толщина функционального слоя — 8,8 мм, однородный, секреторного типа. Шейка матки: строение не изменено: цервикальный канал не расширен, линия смыкания четкая. Правый яичник: расположен типично, размерами 32 × 19 × 26 мм, строение — с фолликулами до 4 мм № 9, строма однородная. Левый яичник: расположен типично, размерами 30 × 20 × 28 мм, строение — с фолликулами до 4 мм № 8. Позадиматочное пространство: свободная жидкость, глубина кармана — 10 мм. Заключение: ультразвуковые признаки очаговой патологии не выявлены.
На примере данного случая видно, что ни общеклиническое обследование, ни МРТ и УЗИ матки и придатков не позволили четко определить причину болевого синдрома у пациентки. Окончательный диагноз удалось поставить только при лапароскопии.
Следует также отметить, что низкая диагностическая настороженность врачей в отношении аденомиоза как возможной причины менструальной дисфункции у девочек в подростковом возрасте нередко приводит не только к развитию в последующем значительных нарушений репродуктивной функции, но и к выявлению чаще всего уже запущенных форм заболевания с формированием стойкого болевого синдрома и последующей инвалидизацией [7]1.
Поскольку внутренний генитальный эндометриоз у девочек-подростков встречается крайне редко, особенно в узловой форме, и его верификация представляет трудности, связанные с неоднозначностью клинической картины и не всегда специфичными жалобами, диагностика данного заболевания сложна и, как правило, требует проведения комплексного обследования с применением инвазивных методик [8, 9].
КЛИНИЧЕСКИЙ СЛУЧАЙ 2
В клинику ФГБОУ ВО «КубГМУ» Минздрава России из районного центра Краснодарского края с жалобами на периодические боли внизу живота, отмечаемые в течение последних 9 месяцев, направлена пациентка К., 15 лет.
Из анамнеза: менархе в 14 лет. Менструации по 4–5 дней, через 28 дней, умеренные, иногда болезненные в 1-й день. Через 6 месяцев от начала менструации отметила болезненность в менструальные дни с тенденцией к нарастанию, в связи с чем обратилась к детскому гинекологу по месту жительства, который направил ее на госпитализацию.
При УЗИ и последующей спиральной томографии матки сделано заключение о наличии у пациентки диагноза «двурогая матка?». Проведено консервативное лечение; выписана с незначительным улучшением.
Ввиду возобновления болей и нарастания их интенсивности девочка повторно обратилась за медицинской помощью в клинику, где по результатам комплексного лабораторного обследования (общих анализов мочи и крови, микроскопического исследования мазка), как и в первом случае, какие-либо отклонения от нормы не обнаружили.
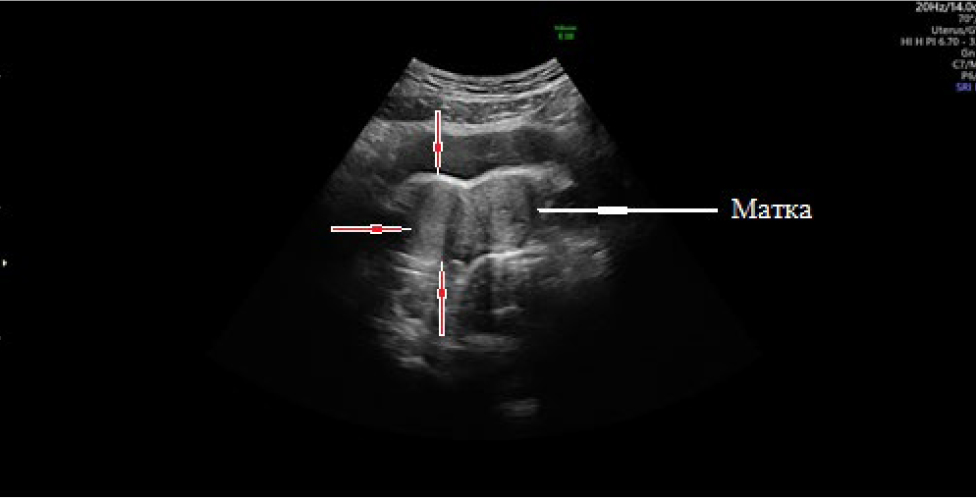
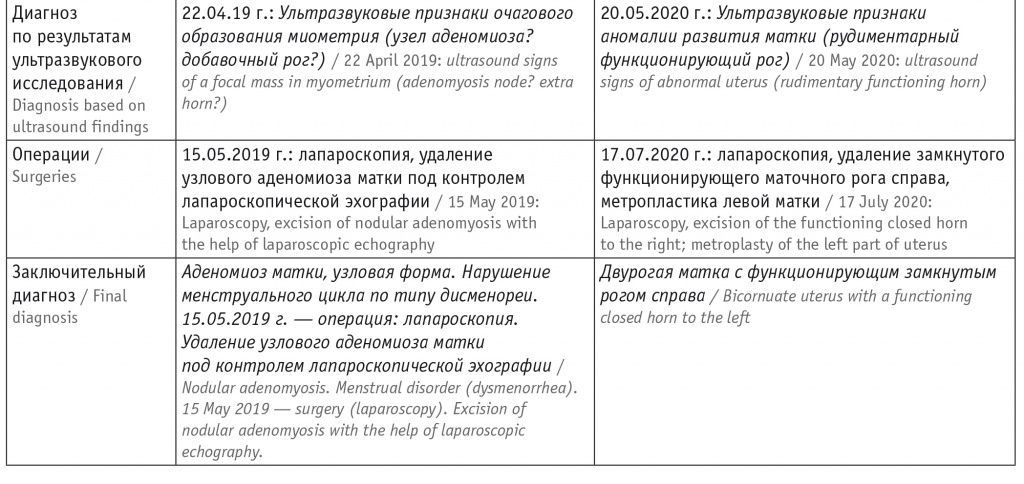
При УЗИ от 20.05.2020 г. установлено: «Тело матки: контуры ровные, четкие. Расположение аnteflexio. Размеры: продольный — 43 мм, передне-задний — 32 мм, поперечный — 71 мм. Форма двурогая. Структура миометрия не изменена. Полость матки: визуализируются две гемиполости. Эндометрий: однородный, толщина функционального слоя справа — 6 мм, слева — 4 мм, однородный (рис. 6).
Рис. 6. Эхограмма. Трансабдоминальное сканирование. Рудиментарный рог, гематометра
3D-реконструкция: визуализируются две гемиполости, слева — цилиндрической формы, соединена с цервикальным каналом; справа — овоидной формы, не соединяется с левой гемиполостью и цервикальным каналом. Шейка матки: одна, определяется. Строение не изменено: цервикальный канал не расширен, линия смыкания четкая. Правый яичник: определяется, расположен высоко, размерами 29 × 19 × 26 мм, строение — фолликулы до 4 мм № 8. Строма однородная. Левый яичник: определяется, расположен типично, размерами 33 × 21 × 29 мм, фолликулы до 4 мм № 9. Позадиматочное пространство: свободная жидкость, глубина кармана — 7 мм. Заключение: ультразвуковые признаки аномалии развития матки (рудиментарный функционирующий рог) (рис. 7).
Рис. 7. Эхограмма. Трансректальное ультразвуковое исследование в 3D-режиме. Коронарный срез матки (полость матки цилиндрической формы, правый угол не определяется): рудиментарный рог, гематометра
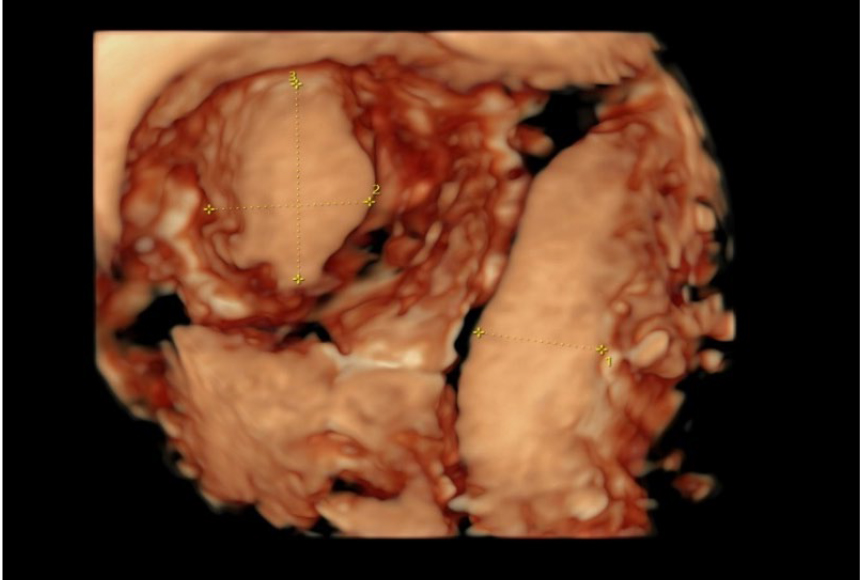
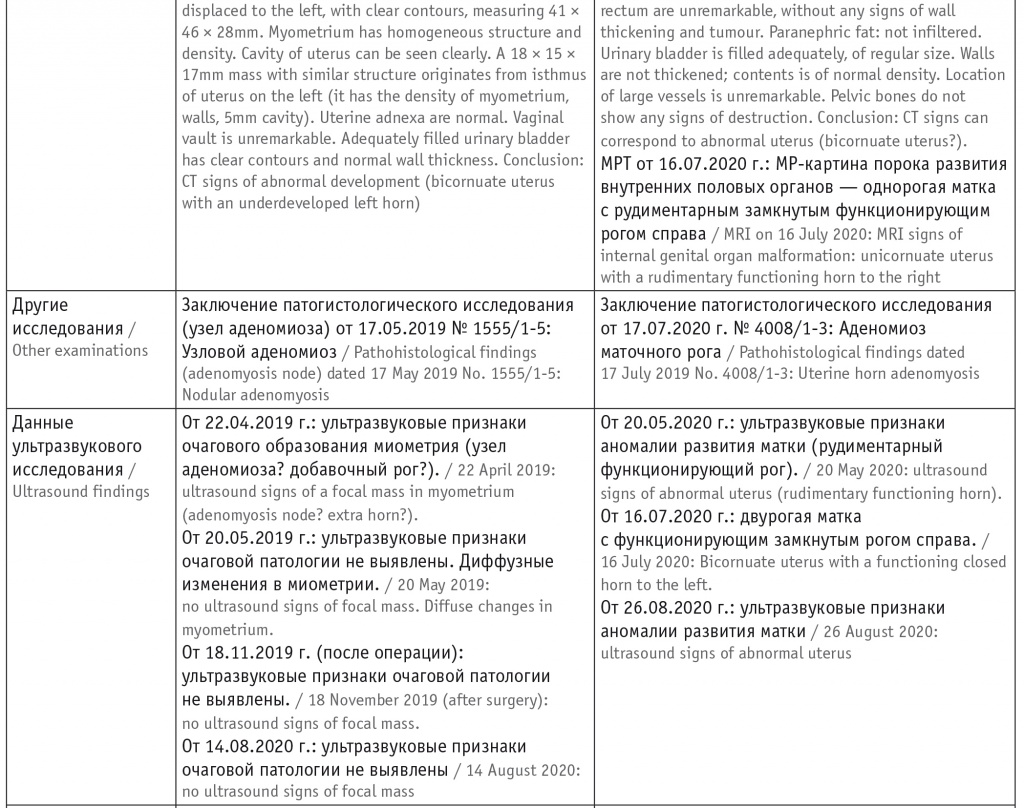
УЗИ от 16.07.2020 г. (15-й день менструального цикла): матка отклонена влево, положение аnteflexio, контуры ровные, четкие. Размеры: тело 41 × 21 × 26 мм, шейка 32 × 18 мм. Шеечно-маточный угол выражен. Эхо-структура миометрия не изменена. Эндометрий 5 мм, однородный. Яичники: расположены в углах матки. Правый: 35 × 19 × 30 мм, V = 10 см3. Эхо- структура не изменена, содержит фолликулы max 6–8 мм, 6–8 шт. в срезе. Левый: 31 × 21 × 25 мм, V = 8,8 см3. Эхо-структура не изменена, содержит фолликулы max 6–8 мм, 6–8 шт. в cрезе. Патологические образования: из правого ребра матки исходит объемное образование округлой формы 38 × 30 × 31 мм с полостью 20 × 20 мм, заполненной неоднородным жидкостным содержимым. Свободная жидкость: не выявлена. Заключение: двурогая матка с функционирующим замкнутым рогом справа.
УЗИ от 26.08.2020 г. Тело матки: определяется, контуры ровные, четкие, расположение аnteflexio, смещена вправо. Размеры: продольный — 43 мм, передне-задний — 32 мм, поперечный — 35 мм. Форма однородная. Структура миометрия изменена, по правому ребру линейные гиперэхогенные включения (лигатуры). Полость матки. Эндометрий: толщина функционального слоя — 7 мм, секреторного типа. Шейка матки: одна, определяется. Строение не изменено: цервикальный канал не расширен, линия смыкания четкая. Правый яичник: определяется, расположен высоко, размерами 29 × 19 × 26 мм; строение — с фолликулами до 4 мм № 8, строма однородная. Левый яичник: определяется, расположен типично, размерами 32 × 19 × 28 мм; строение — с фолликулами до 4 мм № 9. Позадиматочное пространство: свободная жидкость, глубина кармана — 7 мм. Заключение: ультразвуковые признаки аномалии развития матки.
Пациентка направлена на оперативное лечение с диагнозом: Порок развития половых органов. Удвоение матки. Замкнутый функционирующий рог матки справа. Выполнены лапароскопия, удаление замкнутого функционирующего маточного рога справа, метропластика левой матки. Выписана в удовлетворительном состоянии. Гистологическое заключение: аденомиоз маточного рога.
При последующем осмотре врачом гинекологического отделения для несовершеннолетних клиники отмечено: «Жалоб на момент осмотра не предъявляет. Общее состояние удовлетворительное. Состояние после операции, удаление замкнутого функционирующего маточного рога справа».
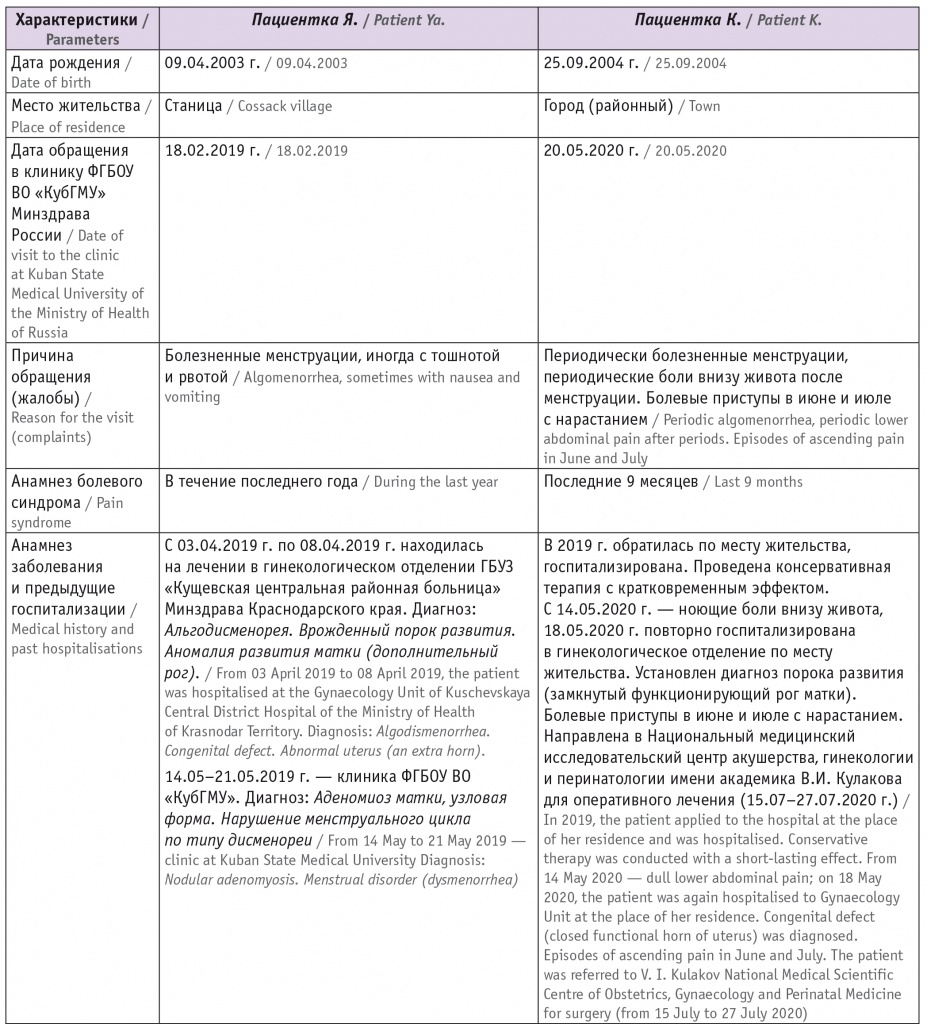
Анализируя второй приведенный нами случай и сравнивая его с первым примером (табл.), считаем необходимым отметить, что схожесть клинических проявлений при различии вызывающих их причин — достаточно распространенное явление во всех областях медицины. Не является исключением детская гинекология с приведенными выше примерами таких разных состояний, как аденомиоз и порок развития матки.
Таблица
Сравнительная характеристика пациенток

При этом, как показывает практика, ни большой клинический опыт врача, ни самый современной уровень диагностической аппаратуры не гарантируют безошибочного распознавания указанных заболеваний, и часто единственным способом верификации диагноза остается диагностическая лапароскопия.
ОБСУЖДЕНИЕ
Необходимо отметить, что исследования, посвященные дифференциальной диагностике эндометриоза у подростков, особенно его редких форм, проводятся нечасто и не систематизированы. Поэтому приведенные в настоящей работе примеры подчеркивают важность изменения устоявшегося мнения об эндометриозе как о «взрослой» болезни и более широкого использования в диагностическом поиске новых методов и подходов. При этом следует сказать, что, несмотря на активное и широкое внедрение в гинекологию, в том числе и детскую, разнообразных малоинвазивных хирургических технологий, далеко не все врачи признают диагностическую лапароскопию методом выбора при острых гинекологических заболеваниях у девочек [10]2.
В статье представлен сравнительный анализ двух наблюдений девочек-подростков с практически одинаковой клинической картиной абдоминального болевого синдрома, схожими результатами лабораторно-инструментального обследования, отсутствием эффекта от обычно проводимой в таких случаях медикаментозной терапии. Только принятие решения о проведении диагностического эндоскопического вмешательства позволило у одной пациентки выявить редкую для подросткового возраста узловую форму внутреннего генитального эндометриоза, а у второй — аномалию развития — замкнутый функционирующий маточный рог.
ЗАКЛЮЧЕНИЕ
В нашей работе показана необходимость постоянной настороженности детских гинекологов в отношении выявления участившихся не свойственных подросткам «взрослых» гинекологических заболеваний, требующих расширения показаний для более решительного применения эндоскопических способов диагностики и лечения.
К сожалению, недостаток исследований о преимуществах перехода экстренных хирургических служб детского стационара на применение минимально инвазивных методов лечения, отсутствие разработанных клинических рекомендаций и порядка оказания медицинской помощи при таких неотложных состояниях в детской гинекологии, затрудняет принятие решения об использовании эндохирургических методов [11, 12].
Поступила: 29.09.2021
Принята к публикации: 02.11.2021
________
1 Адамян Л.В., ред. Cочетанные доброкачественные опухоли и гиперпластические процессы матки (миома, аденомиоз, гиперплазия эндометрия): клинические рекомендации по ведению больных. М.; 2015. 94 с.
2 Уварова Е.В., Филиппов О.С., Ипполитова М.Ф. и др. Порядок оказания медицинской помощи несовершеннолетним с гинекологическими заболеваниями. Репродуктивное здоровье детей и подростков. 2020; 16(4): 6–49.







