Бронхиальная астма (БА) — самое распространенное (5–7% популяции) хроническое пульмонологическое заболевание педиатрической практики, для которого характерны периоды отсутствия клинических проявлений (ремиссии) и выраженной симптоматики (обострений)[1–3]. В настоящее время не предложены способы излечения от БА, однако адекватная базисная терапия позволяет достичь полного контроля над проявлениями заболевания, т. е. стойкой клинико-функциональной ремиссии[2, 3].
Известно, что индивидуальная эффективность базисной терапии при БА определяется не только выбором молекулы лекарственного препарата, но и его депозицией в бронхиальном дереве, т. е. эффективностью устройства доставки[4]. Именно ингаляция при БА остается предпочтительным способом доставки лекарственных средств как в состоянии обострения, так и в случае поддержания ремиссии[5].
Это прямо обусловлено возможностью использования меньших доз препаратов благодаря отсутствию деградации в печени, целенаправленной доставке в очаг воспаления, а также более быстрому и выраженному клиническому эффекту при ингаляциях в сравнении с таковым у перорального, а в некоторых случаях даже и системного введения лекарственных средств[6].
Для обеспечения доставки фармакологических препаратов в дыхательные пути в настоящее время используются различные типы небулайзеров, дозированные аэрозольные (ДАИ) и дозированные порошковые ингаляторы (ДПИ). Каждое из этих устройств имеет свои преимущества и недостатки.
Опубликованы данные, которые показывают прямую связь ошибок в ингаляционной технике и риска госпитализаций вследствие обострений БА, а также снижения показателей функции легких[7]. Для решения этой проблемы предлагается регулярно оценивать правильность выполнения ингаляции пациентами и, при необходимости, менять устройства доставки препаратов базисной терапии. Разработано множество различных индивидуальных ингаляторов, однако универсальное устройство, которое удовлетворяло бы потребностям всех больных, пока не создано.
Важной особенностью пациентов в педиатрии являются возрастные изменения, определяющие их функциональные возможности, а следовательно, нужны разные устройства доставки, обеспечивающие оптимальную бронхиальную депозицию препаратов в разные возрастные периоды. Кроме того, имеет значение и период заболевания: при обострении БА функциональные возможности (координация и сила вдоха) дыхательной системы могут быть нарушены, поэтому во время приступов предпочтительно использование небулайзера.
Первым ингаляционным устройством индивидуального применения, предложенным еще в 1956 году, был ДАИ[8]. Его ключевыми характеристиками стали простота в применении, относительно низкая стоимость изготовления и широкие возможности по наполнению различными лекарственными субстанциями в виде аэрозолей. В дальнейшем эта форма доставки подвергалась значительным изменениям: от газа носителя (смена фреона на гидрофлюороалкан) до непосредственно способа активации распыления (ДАИ, активируемые вдохом), однако многие годы именно ДАИ остаются наиболее массовыми ингаляторами для пациентов с БА.
Известным ограничением в применении ДАИ является необходимость координации продолжительного вдоха с активацией выброса препарата из устройства дозирования[9, 10]. Одним из удачных вариантов преодоления этой проблемы может быть использование ДАИ в комбинации со спейсером. Спейсер позволяет продлить существование аэрозольного облака и обеспечить попадание его в дыхательные пути за несколько вдохов.
Обычные возражения против использования спейсеров — увеличение стоимости и снижение портативности ДАИ. В то же время в педиатрической практике из-за риска неудовлетворительной доставки препарата в дыхательные пути при неверном использовании ДАИ спейсеры необходимы. Для средств базисной терапии, которые чаще применяются в домашних условиях, портативность ингалятора не является определяющим критерием. Показано, что при плохой ингаляционной технике (резком коротком вдохе, нарушении координации вдоха и выпуска лекарства из ДАИ) спейсер позволяет увеличить и биодоступность, и легочную депозицию лекарственного препарата более чем в 1,5 раза и достичь требуемой терапевтической эффективности[11].
Наряду с использованием спейсеров альтернативой ДАИ, призванной решить проблемы эффективности этого класса устройств доставки, являются ДПИ. Особенности данной группы устройств — активация вдохом (отсутствие необходимости координации), большая легочная депозиция лекарственного средства при технически верной ингаляции и возможность учета использованных доз. Один из наиболее изученных и широко используемых ДПИ — Турбухалер®[12]. Именно Турбухалер обладает большим внутренним сопротивлением ингалятора, что позволяет создавать гарантированно мелкодисперсную воздушно-порошковую смесь при должном усилии вдоха со стороны пациента, а также уникальной системой внутренних каналов, которые создают особый турбулентный поток лекарства, увеличивая тем самым его депозицию в средних и мелких отделах бронхиального дерева[13].
Эта комбинация свойств устройства доставки с длительно действующим бронходилататором (формотеролом) и ингаляционным ГКС (иГКС) (будесонидом) позволила препарату Симбикорт Турбухалер получить широкое распространение в педиатрической пульмонологической практике в качестве средства базисной терапии детей старше 6 лет со среднетяжелой и тяжелой формами БА[14]. В то же время у практикующих врачей вызывала опасение возможность создания сильного инспираторного потока при использовании ДПИ с высоким внутренним сопротивлением у особых подгрупп пациентов: детей младшего возраста, больных с крайне тяжелым течением БА, с ожирением[14–16].
Появление известной комбинации иГКС будесонида и длительно действующего β2-агониста формотерола в новой форме доставки — ДАИ — позволило обеспечить персонифицированный подход к выбору ингалятора для пациентов всех возрастных групп с учетом индивидуальных функциональных особенностей респираторной системы.
Регистрации новой лекарственной формы предшествовали обширные клинические исследования, основанные на принципах доказательной медицины. В работе A.H. Morice и соавт. показано статистически значимое улучшение показателя утренней пиковой скорости выдоха у пациентов 6–12 лет, использовавших в течение 12 недель ДАИ с будесонидом/формотеролом 80/4,5 мкг 2 раза в день, в сравнении с результатами детей, пользовавшихся ДАИ с будесонидом 200 мкг 2 раза в день[17].
В более продолжительном исследовании длительностью 26 недель авторы оценивали частоту нежелательных явлений и изменения на ЭКГ, в ЧСС, показателях глюкозы и калия в сыворотке крови у больных, применявших ДАИ с будесонидом/формотеролом 320/9 мкг/сут либо только с будесонидом 400 мкг/сут[18]. Различия между группами в отношении безопасности обоих режимов терапии не обнаружены.
Вторичными конечными точками протокола были изменения функции легких и качества жизни, связанного со здоровьем. Выявлены значимые преимущества использования ДАИ с формотеролом/будесонидом перед монотерапией иГКС в той же дозировке.
Основные исследования применения будесонида/формотерола в форме ДАИ в педиатрической практике объединила программа CHASE (Childhood Asthma Safety and Efficacy — Эффективность и безопасность при детской астме). Завершающий протокол этой программы CHASE 3 включил 881 ребенка в возрасте от 6 до 12 лет с установленным не менее 6 месяцев назад диагнозом БА. Участникам требовалась терапия средними дозами иГКС, но они не достигали контроля БА при таком лечении[19]. Активная терапия продолжалась 12 недель, пациентов разделили на три группы: получавшие будесонид/формотерол 320/18 мкг/сут, будесонид/формотерол 320/9 мкг/сут и только будесонид 320 мкг/сут.
Показана бо́льшая эффективность комбинированной терапии в отношении прироста объема форсированного выдоха за 1-ю секунду, увеличения средней объемной скорости выдоха 25–75% и пиковой скорости выдоха у больных, применявших будесонид/формотерол 320/18 мкг/сут.
В отношении частоты обострений БА, потребности в системных стероидах и смене базисной терапии, а также во внеплановых ингаляциях β2-адреномиметиков отмечалось преимущество в группах комбинированного лечения, однако различия не достигли статистической значимости. Значимый рост качества жизни пациентов, обусловленного здоровьем, наблюдался во всех группах без заметных различий[19].
Ответ на увеличение объема базисной терапии (добавление длительно действующих β2-агонистов) у пациентов, не достигающих контроля БА на фоне монотерапии средними дозами иГКС, может различаться[20]. При этом причинами неполного ответа могут выступать как характеристики самого пациента (комплайенс, обучаемость, функциональная состоятельность вдоха, коморбидность, возраст), так и свойства предлагаемого ингалятора (требуемый инспираторный поток, последовательность действий для активации ингалятора, возможность использования спейсера для облегчения маневра).
В связи с этим появление в практике российских детских пульмонологов новый формы доставки комбинированного препарата будесонида/формотерола — ДАИ Симбикорт Рапихалер в дозировках 80/4,5 мкг и 160/4,5 мкг — увеличит число больных, у которых применение данного лекарственного средства поможет достичь контроля над течением БА.
Аэрозольная форма доставки препарата позволяет более строго контролировать размер частиц итоговой смеси, которая попадает с током воздуха в дыхательные пути. Исследования на каскадном импакторе Андерсена подтвердили, что на протяжении всего цикла использования ДАИ (с первых до последних доз) бо́льшая часть аэрозоля содержит частицы аэродинамическим диаметром 3–5 микрон, оптимальные для осаждения в мелких бронхах — основной зоне воспалительного процесса при БА[21]. В исследовании показана воспроизводимость результатов для случайных образцов ингаляторов из шести различных партий, полученных из торговой сети; сделан вывод о соответствии продукта требованиям актуальных производственных и фармакологических стандартов.
Несмотря на то что Рапихалер относится к группе ДАИ, особенностью этого устройства доставки является наличие преимуществ, характерных для ранее обсужденных ДПИ. Так, на верхней части ингалятора размещен интервальный счетчик доз, который позволяет значительно повысить комплайенс. Известно, что многие пользователи ДАИ испытывают трудности с оценкой числа неиспользованных доз и иногда продолжают пользоваться ингалятором, когда в нем уже нет лекарственного препарата[22].
Отсутствие базисной терапии прямо ведет к потере контроля БА, повышению риска госпитализаций и прогрессирующему снижению функции легких[23]. Наоборот, своевременное уведомление о необходимости замены ингалятора — наличие на шкале счетчика выделенной красной зоны — позволит избежать перерывов в базисной терапии и повысит ее эффективность.
Важным преимуществом Рапихалера также является особое устройство защитного колпачка мундштука, которое предотвращает непреднамеренную активацию ингалятора и необоснованный расход лекарственного средства. Эта особенность может быть актуальной при транспортировке препарата.
Таким образом, целевыми группами при выборе именно формы ДАИ для доставки будесонида/формотерола будут дети со среднетяжелым и тяжелым течением БА в возрасте старше 6, но младше 12 лет, у которых отмечаются ограничения инспираторного потока; пациенты с избыточной массой тела, для которых усиленный вдох, ключевой для извлечения лекарства из Турбухалера, может представлять трудности; и больные, предпочитающие использование ДАИ со спейсером в силу наработанных практических навыков.
Отметим, что участие пациента с хроническим заболеванием в выборе устройства доставки — важный компонент долгосрочных партнерских отношений с врачом. Именно такие взаимоотношения позволяют рассчитывать на максимальное следование пациентами назначениям врача и достигать более полного контроля над хроническими заболеваниями без расхода времени врача на дополнительные проверки действий пациента. Наличие выбора между разными формами доставки будесонида/формотерола — Турбухалера (ДПИ) и Рапихалера (ДАИ) — помогает проводить ингаляционную терапию в максимально персонализированном режиме, обеспечивая пациента устройством доставки, отвечающим его респираторным навыкам и возможностям.
Вообще, в педиатрической практике рационально использовать комбинацию различных устройств доставки лекарственных средств при ведении пациентов на разных этапах заболевания. Для периода обострения БА, особенно развившегося на фоне острой респираторной инфекции, практически независимо от возраста больного можно рекомендовать временный его перевод на ингаляционную терапию с помощью небулайзера. В этом случае применяют короткодействующие β-агонисты (сальбутамол или фенотерол), а как противовоспалительный компонент, средство базисной терапии — микронизированную суспензию будесонида (препарат Пульмикорт).
Показано, что ингаляции с помощью небулайзера не только позволяют уверенно доставлять лекарственные средства в дыхательные пути, непосредственно к очагу воспалительного процесса, практически независимо от качества входа ребенка, но и обладают дополнительными физиотерапевтическими свойствами (увлажнение, стимуляция дренажа бронхов), особенно полезными при обострении БА на фоне респираторной инфекции[24].
Вне обострения в качестве средства доставки препарата базисной терапии детям дошкольного возраста, страдающим БА, часто рекомендуют ДАИ с клапанным спейсером. Однако у детей до 6-летнего возраста предпочтительна небулайзерная терапия в связи с трудностями соблюдения техники ингаляций с помощью других устройств[25]. У пациентов в возрасте 6 лет и старше, которым лечащий врач назначил базисную терапию будесонидом/формотеролом, рационально выбрать средство доставки Симбикорт Рапихалер. На этапе создания ингаляционного навыка он может быть использован в комбинации со спейсером, а далее тренированный пациент может выполнять ингаляции непосредственно через ДАИ. Некоторые больные, способные создавать хороший инспираторный поток и четко координировать свои действия во время вдоха лекарственного препарата, уже с 6 лет могут использовать будесонид/формотерол в форме ДПИ — Симбикорт Турбухалер.
Для абсолютного большинства детей с БА в возрасте старше 12 лет создание на вдохе потока, превышающего 60 литров в минуту, не представляет трудности после минимального обучения. У таких больных оптимально применение в качестве средства базисной терапии именно ДПИ в случае выбора лечащим врачом комбинации будесонида/формотерола — препарата Симбикорт Турбухалер.
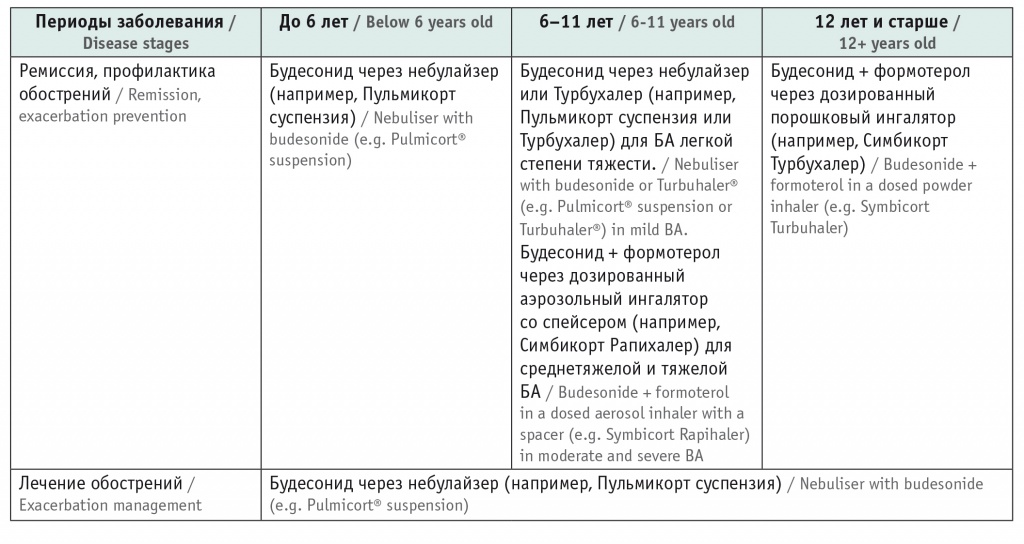
Важными характеристиками этой формы доставки являются влагоустойчивость, небольшое количество действий для подготовки ингалятора ко вдоху лекарственного средства (актуально при использовании в режиме «по требованию») и высокая мобильность пациента. Зависимость оптимального способа доставки от возраста и фазы течения заболевания на примере пациентов, использующих будесонид/формотерол как средство базисной терапии, представлена в таблице.
Таблица
Предпочтительные средства доставки препаратов базисной терапии (будесонида/формотерола) у пациентов разных возрастных групп и в разные периоды течения бронхиальной астмы (БА)
ЗАКЛЮЧЕНИЕ
Поскольку бронхиальная астма (БА) — хроническое неизлечимое воспалительное заболевание нижних дыхательных путей, пациенты с персистирующим течением нуждаются в постоянном использовании средств базисной (противовоспалительной) терапии[2, 3]. В зависимости от возраста ребенка и степени его тренированности, а также в зависимости от периода заболевания (обострения или ремиссии) возможности больного по созданию инспираторного потока и по выполнению координированного дыхательного маневра могут различаться. Неудовлетворительный дыхательный маневр существенно снижает эффективность базисной терапии, может приводить к потере контроля над заболеванием, повышать риск обострений БА и госпитализаций[23].
Комбинация будесонида с формотеролом широко применяется в практике педиатрических пульмонологов; появление новой формы доставки — дозированного аэрозольного ингалятора (ДАИ) со счетчиком доз — позволит максимально индивидуализировать терапию с учетом навыков и функциональных возможностей конкретного пациента.
Персонализация терапии, смена устройства доставки и облегчение ингаляции сочетанием ДАИ с клапанным спейсером — важные инструменты построения и поддержания приверженности пациентов к долгосрочному лечению, которое необходимо для минимизации влияния БА на полноценную жизнь ребенка без медицинских ограничений[26].
Поступила: 31.03.2020
Принята к публикации: 08.04.2020








