Доля инфицирования хламидиями беременных составляет 5–40%, а при отягощенном акушерско-гинекологическом анамнезе (сальпингоофорит, бесплодие, невынашивание беременности) — до 63%, в то же время у 4–11% урогенитальная ХИ протекает без клинических проявлений [1, 7, 9].
При беременности и наличии ХИ без проведения адекватной терапии увеличиваются доля неблагоприятных перинатальных исходов и заболеваемость новорожденных [3]. ХИ оказывает негативное влияние на антенатальное развитие плода, акушерские исходы и пуэрперий. У младенцев, рожденных от женщин, страдающих ХИ, в 40–60% случаев имеют место различные проявления внутриутробной инфекции [3, 4, 7].
Инфицирование плода происходит, когда Chlamydia trachomatis находится в состоянии элементарных телец, в то время как ретикулярные тельца подобными свойствами не обладают. Терапия антибактериальными препаратами бывает эффективной лишь во время репродуктивной стадии Ch. trachomatis (стадии ретикулярных телец) внутри клетки. При неадекватном лечении, в частности при недостаточных дозах антибиотика, Ch. trachomatis могут превращаться в L-формы, что в дальнейшем способствует длительной персистенции инфекции, хроническому воспалительному процессу: у L-форм хламидий отсутствует чувствительность к действию антибиотикa [1].
Клиническая картина урогенитальной ХИ разнообразна: от выраженных воспалительных явлений до бессимптомного течения. Наиболее частое проявление ХИ — цервицит с незначительными гноевидными выделениями, формированием воспалительного очага вокруг наружного зева экзоцервикса с легкой ранимостью и кровоточивостью [3].
У беременных ХИ способна приводить к бессимптомной бактериурии, воспалительным заболеваниям мочевыводящих и половых путей, развитию цервицитов, акушерских осложнений с возможным антенатальным инфицированием плода. Основным патогенетическим моментом, способствующим развитию внутриутробной инфекции, является инфицирование околоплодных вод, в то же время при хламидийном цервиците инфицирование плода может происходить и при родах. При вовлечении в процесс маточных труб, эндометрия Ch. trachomatis проникает в децидуальную оболочку, хорион, что способствует попаданию возбудителя в околоплодные воды, в дальнейшем инфекция может поразить конъюнктиву, уретру, вульву, вызывая различные клинические формы перинатальных инфекций.
При инфицировании женщин Ch. trachomatis в ранние сроки, когда происходит развитие эмбриона, возникают инфекционные эмбриопатии, проявляющиеся врожденными пороками развития плода. На ранних сроках беременности начинает формироваться первичная плацентарная недостаточность, что может привести к самопроизвольному или несостоявшемуся аборту.
При заражении женщины в более поздние сроки гестации чаще наблюдаются угрожающий выкидыш, формирование вторичной плацентарной недостаточности, многоводие, преждевременные роды. ХИ вызывает и осложнения при родах, чаще всего преждевременный разрыв плодного пузыря. Заглатывание инфицированной околоплодной жидкости нередко приводит к поражению Ch. trachomatis легких и пищеварительного тракта плода, что подтверждается инфицированием при целом околоплодном пузыре в случае извлечения плода путем операции кесарева сечения [6].
Внутриутробное инфицирование плода верифицируется и морфологическим исследованием умерших новорожденных, обнаруживающим поражение Ch. trachomatis мозговых оболочек, сосудистых сплетений головного мозга и легких. При гематогенном пути проникновения инфекции у плода возникают разнообразные патологические изменения в виде отечно-геморрагического синдрома, кровоизлияний в желудочки мозга, пневмопатии, печеночно-почечной и надпочечниковой недостаточности, являющиеся непосредственной причиной антенатальной гибели плода или ранней неонатальной смерти.
Ch. trachomatis в отдельных наблюдениях вызывали гастроэнтерит, проктит, вульвит у новорожденных девочек, уретрит у мальчиков [1].
Таким образом, влияние ХИ на течение беременности, развитие эмбриона, плода, акушерские и перинатальные исходы разнообразно. Клинические проявления инфекции у женщин не всегда выражены, что приводит к запоздалому обследованию или неадекватному лечению, а это, в свою очередь, повышает риск внутриутробного инфицирования плода. Внутриклеточное существование Ch. trachomatis обуславливает назначение антибактериальных препаратов, способных проникать и накапливаться в пораженных клетках и блокировать внутриклеточный синтез белка. Наилучшим образом указанные свойства проявляются у макролидов.
Основным принципом при назначении любого препарата беременным остается его хорошая изученность в клинических и эпидемиологических исследованиях. Широкое применение в реальной медицинской практике на основании клинических рекомендаций российских обществ дерматовенерологов и косметологов и акушеров-гинеколов по лечению ХИ у беременных получил препарат джозамицин [2].
Цель исследования: оценить терапевтическую эффективность и безопасность применения джозамицина при ХИ у беременных.
МАТЕРИАЛЫ И МЕТОДЫ
Проведен ретроспективный анализ 198 индивидуальных карт беременных, историй родов, историй новорожденных. Все пациентки наблюдались в БУЗОО «Городской клинический перинатальный центр» (г. Омск) в 2013–2014 гг. (главный врач — С. В. Николаев).
Всем беременным производили забор отделяемого из влагалища, цервикального канала и уретры для обнаружения хламидий молекулярно-биологическим методом диагностики (ПЦР). Исследование подтвердило наличие в материале из цервикального канала, уретры, влагалища ДНК Ch. trachomatis. В соответствии с вышеупомянутым приказом при положительной ПЦР исследовали кровь из вены на антитела IgM, IgA, IgG к хламидийным антигенам. Всех беременных с ХИ осматривал дерматовенеролог.
У 100 женщин (основная группа) была подтверждена урогенитальная ХИ, которую диагностировали в разных триместрах беременности: в I — у 21 пациентки, во II — у 67, в III — у 12.
Критерии включения в основную группу: наличие жалоб, характерных для воспалительных заболеваний органов мочеполовой системы: выделения, зуд, жжение, болезненность при мочеиспускании, общий дискомфорт. При гинекологическом исследовании у 35 пациенток верифицировали вагинит, у 54 — цервицит, у 11 — уретрит.
Критерии включения в группу сравнения (n = 98): отсутствие во время гестации характерных жалоб и клинических проявлений ХИ. При гинекологическом исследовании беременных группы сравнения не было обнаружено клинических проявлений вагинита, цервицита, уретрита.
В ходе исследования были оценены особенности течения беременности, осложнения родов и послеродового периода, исходы для новорожденных.
Всех участниц обследовали в соответствии с приказом Минздрава России № 572н от 01.11.2012 «Об утверждении Порядка оказания медицинской помощи по профилю "акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)"» [5]. При наличии жалоб на характерные выделения из половых путей, клинических проявлений инфекции беременным проводили В-комплекс обследований на инфекции, в том числе на Ch. trachomatis, микробиологическое исследование посева из цервикального канала. Лабораторная диагностика ХИ основывалась на прямом выявлении возбудителя.
После подтверждения и постановки диагноза «хламидийная инфекция нижних отделов мочеполового тракта» (хламидийный цервицит, уретрит, вагинит) всем беременным назначали препарат джозамицин (Вильпрафен) по 500 мг внутрь 3 раза в сутки в течение 10–14 дней.
В соответствии с приказом № 572н новорожденным, родившимся от матерей основной группы, был выполнен соскоб с конъюнктивы, из носоглотки на Ch. trachomatis.
При статистической обработке полученных данных применяли метод сравнения качественных показателей χ2, за уровень значимости принимали р = 0,05. При обработке полученных результатов использовали также вариационный анализ, в частности расчет средних величин (вычисление среднего арифметического).
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
При микробиологическом исследовании посевов из цервикального канала женщин основной группы были выделены следующие микроорганизмы: золотистый стафилококк (11,0%), гемолитический стрептококк группы В (8,0%); у остальных женщин (81,0%) результат был отрицательным. В группе сравнения золотистый стафилококк выделили в 10,2% наблюдений, гемолитический стрептококк — в 7,1%; у остальных женщин результат был отрицательным.
Динамическое наблюдение за беременными показало улучшение общего состояния и клинической картины после проведенного лечения за счет ликвидации симптомов, имевших место на момент первого обращения. Выделения прекратились через 5–8 дней, зуд и жжение исчезли через 3–5 дней.
Для подтверждения эффективности лечения и наличия критериев излеченности всем женщинам проводили повторное исследование методом ПЦР через 3–4 недели после окончания терапии. При контрольном бактериоскопическом и культуральном исследовании в основной группе прослеживалась положительная динамика (уменьшение лейкоцитарной реакции и отсутствие роста факультативно-анаэробных условно-патогенных микроорганизмов). Анализ результатов исследования контрольных мазков показал эффективность лечения у 100% женщин (отсутствие в биологическом материале ДНК Ch. trachomatis, а также отсутствие жалоб и видимых клинических проявлений), что позволило сделать вывод о клинико-лабораторной эффективности применения препарата джозамицин у беременных с урогенитальной ХИ.
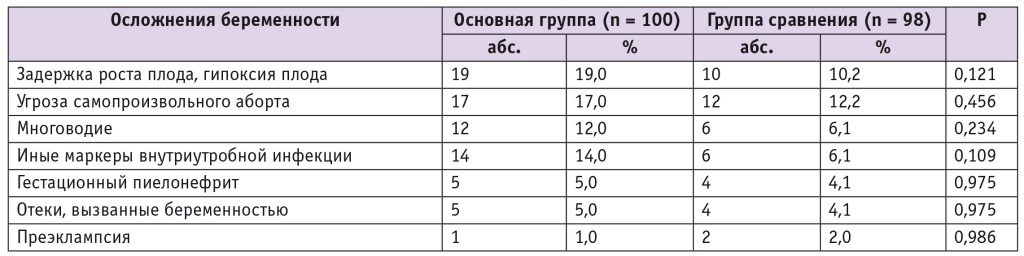
Осложнения беременности у женщин исследуемых групп представлены в таблице 1. Задержку роста и гипоксию плода, угрозу самопроизвольного аборта (О03 по МКБ-10), многоводие, гестационный пиелонефрит, отеки, вызванные беременностью, и преэклампсию наблюдали без достоверных различий в обеих группах.
Таблица 1
Осложнения беременности у женщин исследуемых групп
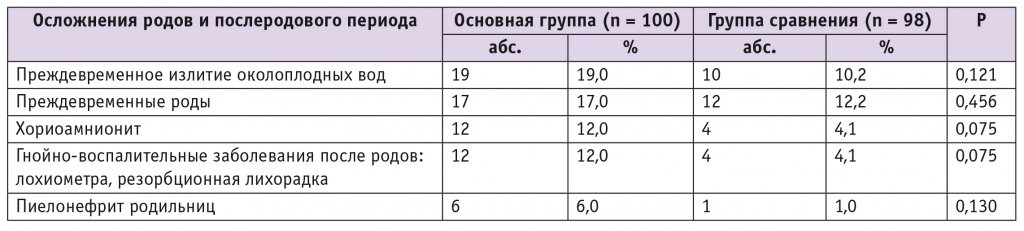
Осложнения родов и послеродового периода (преждевременное излитие околоплодных вод, преждевременные роды, хориоамнионит, гнойно-воспалительные заболевания после родов, пиелонефрит родильниц) в исследуемых группах также достоверно не различались (табл. 2).
Таблица 2
Осложнения родов и послеродового периода у женщин исследуемых групп
Дети, родившиеся от матерей обеих групп, были доношенными, с массой тела от 2550 г до 4450 г, ростом от 46 см до 57 см, с оценкой по шкале Апгар на 1-й минуте 7–8 баллов, на 5-й минуте — 8–9 баллов. Все дети были приложены к груди в родильном зале, сосательный рефлекс удовлетворительный, кожные покровы розовые. Физиологическая потеря массы тела новорожденных не превышала 4%. Анализ результатов исследования показал эффективность лечения в 100% случаев, ни у одного новорожденного ХИ выявлено не было. Все дети были выписаны домой на 4-е сутки в удовлетворительном состоянии.
ЗАКЛЮЧЕНИЕ
Результаты исследования показали высокую терапевтическую эффективность и безопасность применения джозамицина во время беременности для лечения хламидийной инфекции (ХИ). Частота осложнений беременности, родов и послеродового периода в группе пациенток с ХИ, получавших джозамицин, достоверно не отличалась от таковой в группе женщин без ХИ. У всех детей матерей основной группы не было выявлено каких-либо пороков развития, признаков внутриутробной инфекции, наблюдали физиологическое течение раннего неонатального периода.








