ВВЕДЕНИЕ
Островки Лангерганса, представляющие эндокринную часть поджелудочной железы, хорошо интегрированы в ткань железы, состоящую из протоков и ацинусов, называемую экзокринной, но природа взаимодействий между этими отделами поджелудочной железы и их роль в подержании нормальной функции островков и выживаемость островковых клеток изучены слабо. Однако данные взаимодействия, по-видимому, существуют и играют ключевую роль в поддержании нормальной работы поджелудочной железы, поскольку при заболеваниях экзокринной части функция островков и секреция инсулина часто снижаются до такой степени, что возникает сахарный диабет, еще недавно называемый панкреатогенным.
Сейчас официально используется формулировка «диабет в исходе заболеваний экзокринной части поджелудочной железы» (ДЭП). Чаще всего ДЭП возникает при длительном течении заболеваний экзокринной части железы, приводящих к обструкции протоков, ацинарному воспалению и фиброзно-жировой перестройке экзокринной части поджелудочной железы, что предшествует развитию дисфункции островковых клеток[1].
К заболеваниям поджелудочной железы относятся повреждения экзокринной ее части вследствие острого, рецидивирующего и хронического панкреатита (любой этиологии), муковисцидоза, гемохроматоза, рака поджелудочной железы, панкреатэктомии и редких причин, таких как неонатальный диабет из-за агенезии поджелудочной железы1.
Достоверных данных об истинной распространенности ДЭП на сегодняшний день нет. Некоторые более ранние исследования выявляли низкую частоту, однако, согласно недавним обзорам, распространенность ДЭП составляет 5–10% среди всех пациентов с диабетом в западной популяции, и это свидетельствует, что указанное заболевание встречается чаще, чем принято считать[2].
Стоит учитывать, что данная форма диабета крайне неоднородна и включает в себя ряд различных состояний, характеризующихся разной степенью снижения как экзокринной, так и эндокринной функции[3].
Из заболеваний поджелудочной железы, связанных с панкреатогенным СД, наиболее частым является панкреатит, на долю которого приходится до 80% случаев, из которых ~80% составляет острый панкреатит и ~20% — хронический. Меньшее количество случаев обусловлено протоковой аденокарциномой (~18%) и кистозным фиброзом (~2%)[4]. Считается, что при тщательном сборе анамнеза и обследовании диабет экзокринной части поджелудочной железы можно диагностировать у 9% пациентов, госпитализированных по поводу декомпенсации диабета[5]. При этом предшествующее заболевание поджелудочной железы у большинства из них ранее не было установлено.
ДЭП часто ошибочно определяется как сахарный диабет 2 типа, и только в 2,7% случаев диагноз ставится правильно. Средний возраст на момент постановки диагноза ДЭП составляет 59 лет, и 58,9% больных — мужчины; средний индекс массы тела у таких пациентов — 29,2 кг/м2[6].
Интересно, что заболеваемость ДЭП значительно выше, чем заболеваемость сахарным диабетом 1 типа, у взрослых: 2,59 на 100 000 человек в год и 1,64 на 100 000 человек в год соответственно.
Хронический панкреатит является многоликим заболеванием со множеством осложнений, охватывающих практически все системы организма. Одна из наиболее клинически значимых форм хронического панкреатита — хронический калькулезный панкреатит, развивающийся преимущественно на фоне злоупотребления алкоголем. Для этого заболевания характерны формирование кальцинатов в ткани и протоках поджелудочной железы, грубая структурная перестройка паренхимы с развитием фиброза и атрофии ее ткани[7].
Хронический калькулезный панкреатит часто приводит к эндокринным дисфункциям, причем не только к нарушению метаболизма глюкозы, но и к тяжелым минерально-костным нарушениям. Представленный ниже клинический случай демонстрирует разнообразие и масштабность осложнений, развивающихся у пациента с хроническим калькулезным панкреатитом.
КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ
В июле 2018 г. в приемное отделение ГБУЗ ГКБ им. С.П. Боткина ДЗМ обратился пациент 45 лет с жалобами на сухость во рту, жажду, общую слабость, а также пальпируемое образование на передней поверхности шеи.
После сбора анамнеза и ознакомления с медицинской документацией стало известно, что в 2009 г. у пациента был диагностирован хронический панкреатит, связанный с длительным злоупотреблением большими дозами алкоголя. В 2012 г., по результатам ультразвукового исследования (УЗИ), выявлены множественные кальцинаты в ткани и протоках поджелудочной железы, расширение вирсунгова протока. В дальнейшем в связи с рецидивирующим течением заболевания пациент неоднократно находился на стационарном лечении в отделениях гастроэнтерологии.
В 2015 г., в возрасте 42 лет, у больного установлен диагноз сахарного диабета, который вначале рассматривался как сахарный диабет 1 типа. Однако отмечены очень низкая потребность в препаратах инсулина и частые гипогликемии. Заболевание манифестировало на фоне низкой массы тела, при этом, несмотря на высокую гликемию (16 ммоль/л в дебюте), у пациента никогда не было диабетического кетоацидоза. В дебюте заболевания инициирована интенсифицированная базис-болюсная инсулинотерапия, схема которой в дальнейшем неоднократно изменялась, однако достичь компенсации углеводного обмена длительное время не удавалось.
В феврале 2018 г. пациент поднимался по лестнице, споткнулся, после чего почувствовал острую боль в проксимальной части левого бедра, однако за медицинской помощью не обращался. Для помощи при передвижении начал использовать трость.
В марте 2018 г. во время госпитализации в связи с обострением хронического панкреатита выполнена мультиспиральная компьютерная томография (МСКТ) органов брюшной полости, грудной клетки и головного мозга. Выявлены множественные сливающиеся участки кистозной трансформации с включениями мягкотканной плотности в структуре костей лицевого черепа и крыши черепа, позвонков, обеих ключиц, левой лопатки, ребер, левой подвздошной кости (рис. 1), которые требовали дифференциальной диагностики с поражениями вторичного генеза (метастазами) и могли соответствовать проявлениям гиперпаратиреоза.
Рис. 1. Участки кистозной трансформации костей. Здесь и далее в статье иллюстрации авторов
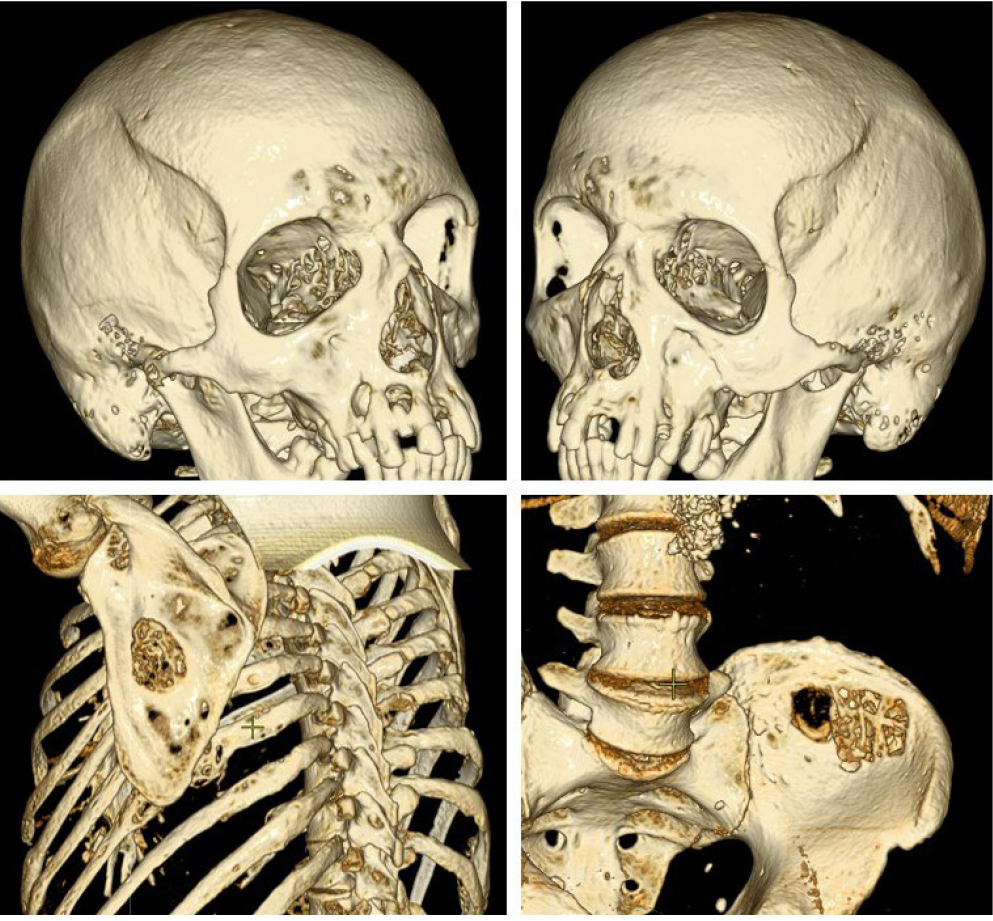
По результатам инструментальной диагностики, также зафиксированы признаки хронического калькулезного панкреатита с атрофией паренхимы, панкреатической гипертензией и вирсунголитиазом, нефрокальциноз, эрозивный гастрит, бульбит, дуоденогастральный рефлюкс (рис. 2).
Рис. 2. Компьютерная томограмма органов брюшной полости. Отчетливо визуализируются поджелудочная железа со множественными кальцинатами в паренхиме и микролиты в почках
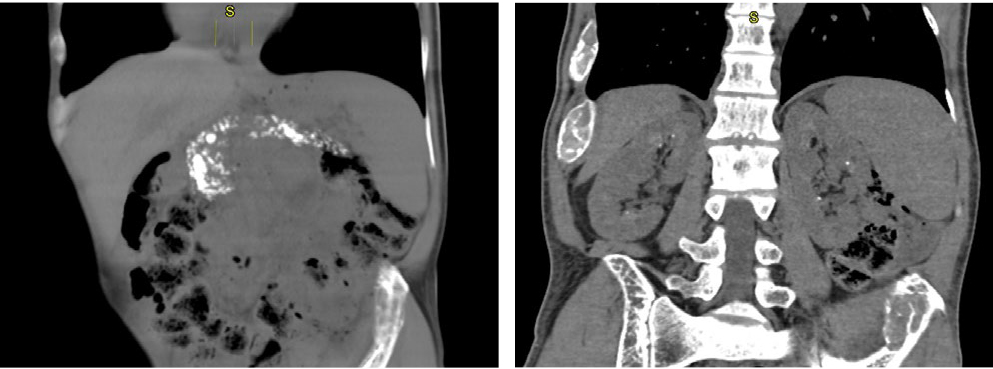
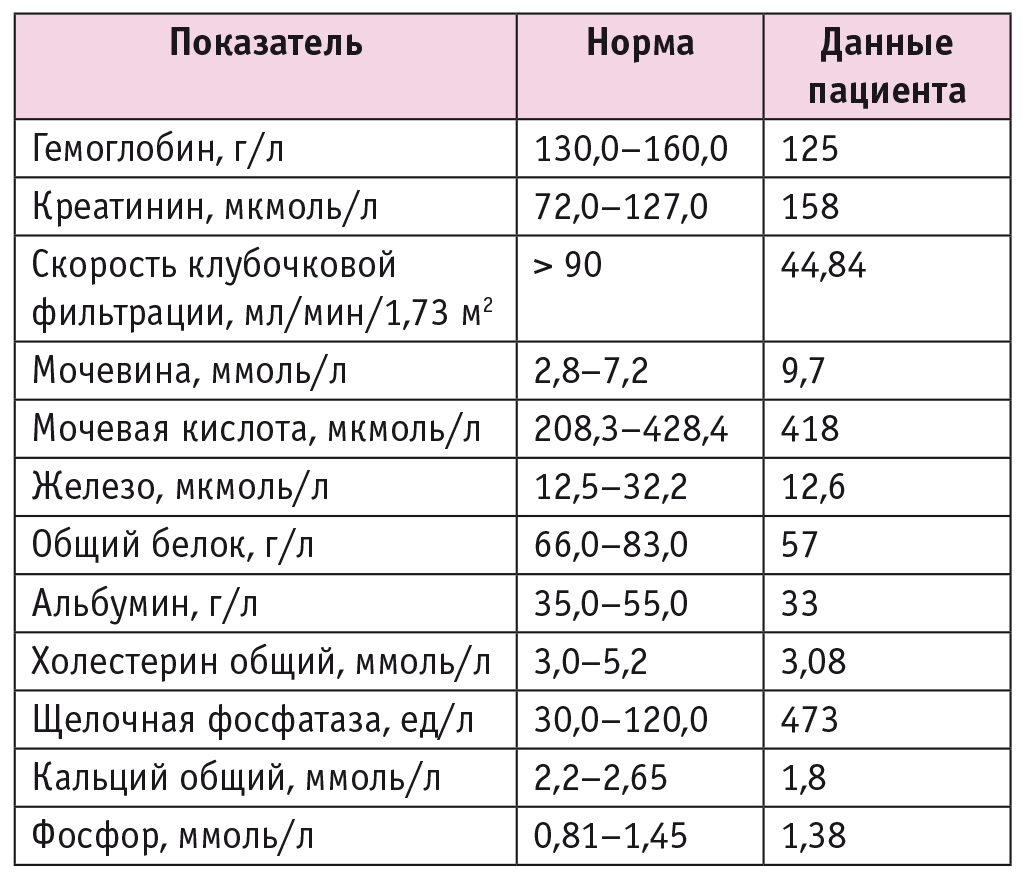
По данным лабораторных исследований, впервые диагностированы нефропатия смешанного генеза (уровень креатинина — 166,7 мкмоль/л, скорость клубочковой фильтрации по CKD-EPI — 42,03 мл/мин/1,73 м2), гиперурикемия (уровень мочевой кислоты — 589,6 мкмоль/л), гипокалиемия (концентрация калия — 2,8 ммоль/л), гипонатриемия (концентрация натрия — 138 ммоль/л), гипомагниемия (содержание магния — 0,74 ммоль/л), выраженная гипокальциемия (уровень общего кальция — 1,08 ммоль/л, Ca2+ — 0,49 ммоль/л). Интересно, что при имеющихся тяжелых электролитных нарушениях у пациента не было никаких клинических проявлений.
Позднее, в мае 2018 г., в условиях эндокринологического отделения, куда пациента госпитализировали с декомпенсацией углеводного обмена, в связи с обострением болевого синдрома на фоне повторной травмы (ушиб левой ноги) проведена рентгенография тазобедренных суставов. По результатам установлен диагноз: Консолидирующийся патологический чрезвертельный перелом левой бедренной кости неизвестной давности.
При обследовании на предмет поздних осложнений сахарного диабета подтверждены нефропатия смешанного генеза, хроническая болезнь почек (ХБП) С3аА3 (скорость клубочковой фильтрации в пробе Реберга — 53,8 мл/мин, суточная экскреция белка с мочой — 435,9 мг/л) и дистальная диабетическая полинейропатия.
Тогда же впервые диагностирован гиперпаратиреоз с повышением уровня паратиреоидного гормона (ПТГ) до 1768 пг/мл. Первоначально предполагался первичный генез его развития, однако значительно пониженный уровень кальция крови и отсутствие на УЗИ щитовидной железы подозрительных объемных образований в этой анатомической области заставили пересмотреть диагноз. С мая по июль 2018 г. пациент прошел ряд лабораторно-инструментальных исследований для дифференциальной диагностики между гиперпаратиреозом, множественными метастазами и миеломной болезнью.
По данным сцинтиграфии щитовидной и паращитовидных желез с технетрилом (Тс99m-MIBI), достоверные признаки очагов патологической фиксации радиофармпрепарата не найдены. При остеосцинтиграфии на фоне выраженных дегенеративно-дистрофических изменений костей скелета определялись множественные участки повышенного накопления препарата с локализацией практически во всех ребрах, в теле 9-го грудного позвонка, в головках левой бедренной и левой плечевой костей, в своде черепа.
По результатам исследования костного мозга (усиление пролиферации по трем росткам с нарушением созревания эритрокариоцитов) и иммунохимического исследования белков сыворотки крови и мочи (уровни иммуноглобулинов, белковые фракции сыворотки в пределах нормы, увеличено содержание β2-микроглобулина в сыворотке, протеинурия по смешанному типу, патологическая секреция отсутствовала), миеломная болезнь была исключена, однако установить окончательный диагноз не удавалось.
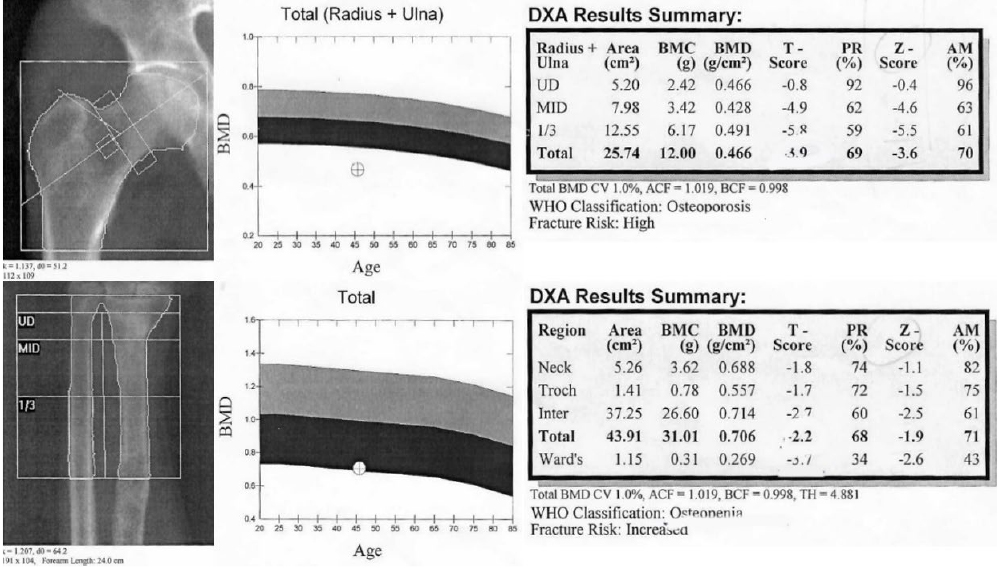
В июле 2018 г. во время госпитализации в эндокринологическое отделение ГБУЗ ГКБ им. С.П. Боткина ДЗМ впервые выявлены выраженный дефицит 25(ОН) витамина D (5,75 нг/мл при норме от 30–70 нг/мл), увеличение уровня щелочной фосфатазы до 4 норм, гипокальциемия. Немного позднее диагностированы остеопороз костей предплечья, остеопения проксимального отдела бедренной кости (рис. 3) и тяжелая внешнесекреторная недостаточность поджелудочной железы (снижение содержания панкреатической эластазы менее 15 мкг/г).
Рис. 3. Остеоденситометрия костей проксимального отдела бедренной кости и предплечья
По данным УЗИ щитовидной железы и КТ шеи и средостения от 01.08.2018 г., у верхнего полюса левой доли щитовидной железы найдено гиподенсивное образование с частично кальцинированными стенками, размерами 6 × 7 × 12 мм, у нижнего полюса правой доли щитовидной железы определялось мягкотканное образование округлой формы, размерами 28 × 22 × 30 мм, прилежавшее к правой доле щитовидной железы, а также к трахее, оттесняя ее влево, несколько сужавшее ее просвет (рис. 4).
Рис. 4. Компьютерная томограмма шеи и средостения, пунктиром выделена увеличенная правая нижняя паращитовидная железа
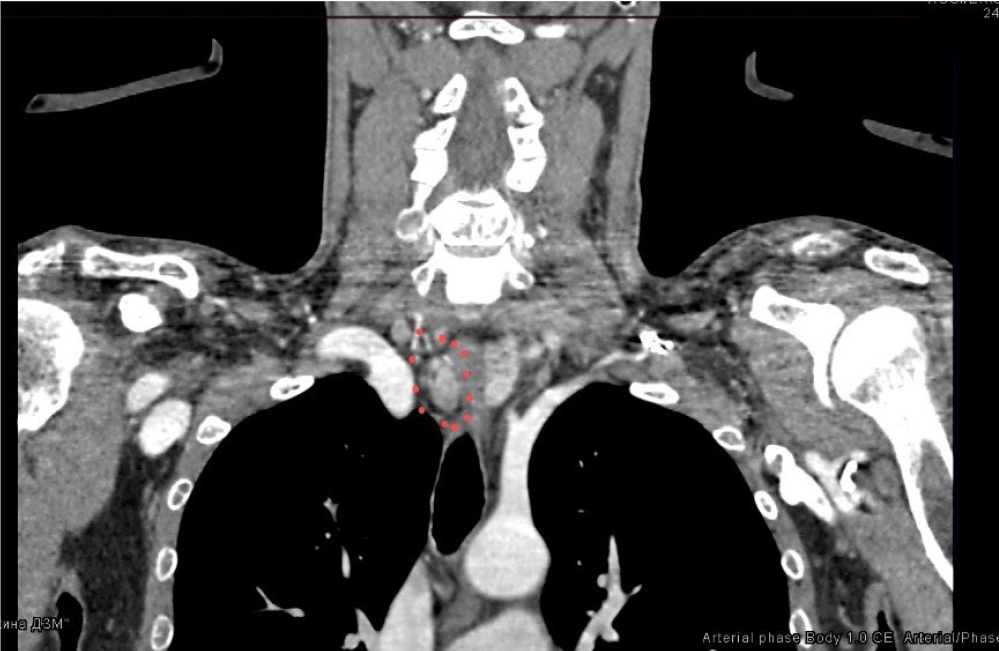
При исследовании пунктата из образования в области правой доли щитовидной железы стало ясно, что материал был получен из участка пролиферации околощитовидной железы, а уровень ПТГ из пунктата составил более 2500 пг/мл.
С учетом наличия у пациента ХБП, хронического рецидивирующего панкреатита с недостаточностью внешнесекреторной функции, дефицита витамина D и кальция сделано заключение о вторичном генезе гиперпаратиреоза. Решением консилиума пациент был отправлен на оперативное лечение в объеме паратиреоидэктомии правой нижней паращитовидной железы с диагнозом: Сахарный диабет в исходе хронического панкреатита. Целевой уровень гликированного гемоглобина — менее 7%. Осложнения: Непролиферативная диабетическая ретинопатия обоих глаз. Нефропатия смешанного генеза, ХБП С3аА3; дистальная диабетическая полинейропатия, сенсорный тип. Хронический калькулезный панкреатит. Вирсунголитиаз. Мочекаменная болезнь: множественные кальцинаты обеих почек. Вторичный гиперпаратиреоз. Дефицит витамина D. Гиперплазия правой нижней паращитовидной железы. Гиперплазия левой верхней паращитовидной железы. Остеопороз тяжелого течения. Консолидирующийся патологический чрезвертельный перелом левой бедренной кости неизвестных сроков давности. Множественные остеолитические очаги черепа (по данным МСКТ от 23.03.2018 г.). Множественные остеолитические очаги ребер, левой подвздошной кости, левой лопатки, позвоночника, обеих ключиц (по данным МСКТ от 23.03.2018 г.).
При оценке антропометрических показателей обращали на себя внимание уменьшение роста со 172 см до 166 см и прогрессивное снижение массы тела с 70 до 54 кг.
Таким образом, можно говорить, что основной первопричиной масштабного нарушения работы многих систем организма явилась тяжелая внешнесекреторная недостаточность поджелудочной железы на фоне атрофии ткани поджелудочной железы вследствие хронического панкреатита. Внешнесекреторный дефицит клинически проявился синдромом мальабсорбции, повлекшим за собой нарушение фосфорно-кальциевого обмена с тяжелым остеопорозом и поливитаминно-минерально-белковым дефицитом, о чем свидетельствовали полученные результаты обследования (табл. 1).
Таблица 1. Результаты лабораторного обследования пациента от 30.07.2018 г.
В декабре 2020 г. пациенту подобрана полиферментная терапия, включавшая прием 200 000–300 000 ЕД в сутки полиферментных препаратов, стандартизированных по липазе. Для оценки эффективности лечения проводился клинический анализ кала в динамике, оценивались антропометрические показатели и данные биохимического анализа крови.
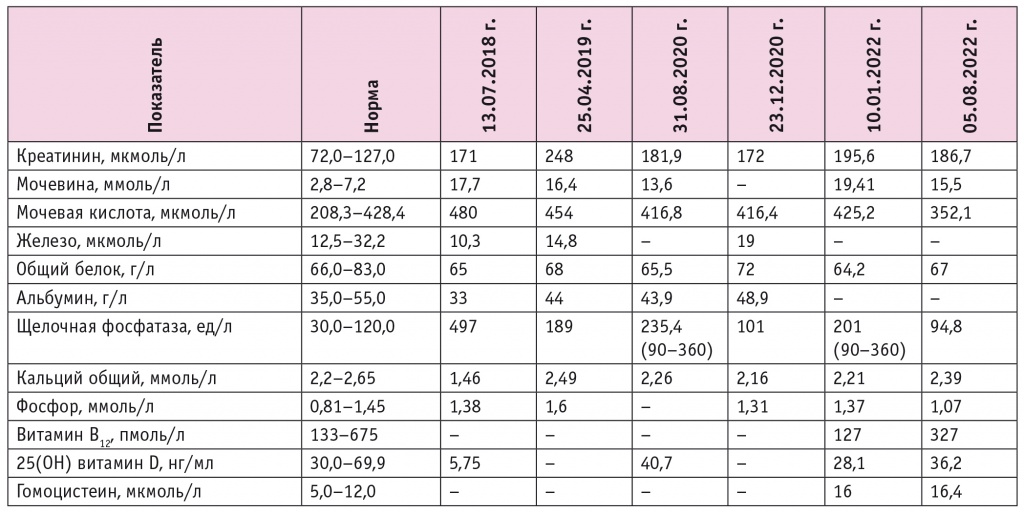
По результатам клинического анализа кала спустя 2 года после начала терапии полиферментными препаратами, определялись большое количество мышечных волокон, немного перевариваемой растительной клетчатки, немного крахмала вне- и внутриклеточно. В биохимических анализах крови также неоднократно зафиксированы низкий или низконормальный уровень общего белка, однократное снижение содержания альбумина. При попытке дальнейшего увеличения дозы ферментных препаратов пациент отмечал появление аллергической реакции, при этом использовались препараты с различными торговыми наименованиями, но тем не менее максимальная переносимая доза панкреатина составила 300 000 ЕД в сутки.
При динамическом наблюдении наблюдалась положительная динамика, однако достичь полной коррекции экзокринного дефицита не представляется возможным.
Кроме того, у больного имел место неоднократно зафиксированный дефицит витамина В12 (показатель хорошей обеспеченности витамином В12 соответствует нижней границе 450 пмоль/л и более; также маркером дефицита В12 является повышение содержания гомоцистеина более 7 мкмоль/л), 25(ОН) витамина D. На фоне внутримышечных инъекций раствора цианокобаламина, перорального приема холекальциферола, альфакальцидола и препаратов кальция отмечалась положительная динамика (табл. 2).
Таблица 2. Результаты лабораторного обследования пациента в динамике
ОБСУЖДЕНИЕ
Несмотря на широкое внедрение лабораторных и инструментальных методов исследования в практику врача, при постановке правильного диагноза по-прежнему очень большое значение имеют тщательный сбор анамнеза и осмотр пациента. Вследствие огромного объема накопленных знаний единая ранее специальность «терапия» распалась на узкие специализации. Тем не менее для успешной работы врач должен ориентироваться не только в своей области, но и в смежных, ведь зачастую пациент обращается с жалобами, которые изначально могут повести диагностический поиск по ложному пути.
Для эндокринолога разнообразные метаболические нарушения, развивающиеся у пациента с ДЭП, представляют собой сложную и не всегда очевидную проблему. Сахарный диабет у больного хроническим панкреатитом имеет ряд особенностей и сложностей в диагностике и лечении, поскольку, помимо привычной эндокринологам проблемы коррекции гипергликемии, присоединяется еще проблема экзокринной недостаточности поджелудочной железы и витаминно-минерально-белкового дефицита.
Интересно, что при сахарном диабете и экзокринной недостаточности поджелудочной железы в дебюте отмечается крайне низкая потребность в препаратах инсулина. При добавлении ферментных препаратов и улучшении абсорбции углеводов и других нутриентов доза инсулина начинает быстро увеличиваться и достигает значений, характерных для пациентов соответствующей массы тела и стажа диабета. У больных хроническим панкреатитом крайне важно своевременно выявить и компенсировать недостаточность экзокринной функции поджелудочной железы. Простым и информативным тестом является определение содержания панкреатической эластазы в кале.
При тяжелом дефиците ферментов, который определяется как снижение уровня панкреатической эластазы менее 100 мкг/г кала, наблюдаются нарушение абсорбции жирорастворимых витаминов (D, К, Е, А) и гипопротеинемия. Пациенты жалуются на прогрессирующее снижение массы тела с потерей не только жировой, но и мышечной массы. На фоне нарушения фосфорно-кальциевого обмена, вследствие дефицита витамина D и при преобладании катаболических процессов может развиться остеопороз даже у мужчин среднего возраста с нормальным уровнем тестостерона.
У нашего пациента нарушение экзокринной и эндокринной функций поджелудочной железы выразилось в развитии вторичного гиперпаратиреоза с формированием остеопороза, снижением роста и патологическим переломом. Не диагностированный своевременно дефицит экзокринной функции поджелудочной железы за относительно короткое время привел к необратимым изменениям костей скелета и инвалидизации больного.
На фоне ферментной терапии отмечено существенное улучшение как самочувствия пациента, так и ряда лабораторных показателей. Мы не смогли повысить дозу до оптимальной в связи с непереносимостью доз более 300 000 ЕД в сутки, однако достигнутый результат позволил пациенту значительно увеличить физическую активность и качество жизни. Несомненно, при своевременном назначении ферментных препаратов таких грубых изменений со стороны костно-мышечной системы можно было бы избежать.
ЗАКЛЮЧЕНИЕ
На наш взгляд, данный клинический случай представляет особый интерес именно потому, что пациент регулярно обследовался врачами различных специальностей, но не получал комплексное лечение, что привело в результате к тяжелым необратимым изменениям скелета.
Сейчас проблеме ДЭП уделяется все больше внимания, поскольку параллельное снижение эндо- и экзокринной функций поджелудочной железы без своевременной коррекции сопровождается целым рядом сопутствующих метаболических нарушений, которые выходят на первое место в структуре жалоб, оставляя в тени первопричину. При этом тщательный сбор анамнеза и всестороннее обследование пациента с длительным течением хронического алкогольного панкреатита должны способствовать своевременной диагностике и коррекции заболеваний, формирующихся на фоне прогрессирующей утраты эндо- и экзокринной функций поджелудочной железы.
Поступила: 17.02.2023
Принята к публикации: 29.03.2023
________
1 International Diabetes Federation (IDF). IDF Diabetes Atlas tenth edition. 2021. URL: https://diabetesatlas.org/atlas/tenth-edition/ (дата обращения — 15.04.2023).








