Актуальность проблемы несостоятельности тазового дна (НТД) обусловлена ее широкой распространенностью, ранней манифестацией, высокой частотой рецидивов, не имеющей тенденции к снижению. В структуре гинекологических заболеваний НТД составляет от 28% до 39%, причем в 15% случаев она нуждается в хирургической коррекции [1]. НТД сопутствует широкий спектр нарушений: у 70% женщин наблюдается недержание мочи, у 36% — нарушение дефекации, у 53% — диспареуния [2–5].
Многочисленные исследования, проведенные за последние годы, не выделили какую-либо единственную причину пролапса, а лишь подтвердили многофакторность его развития [6].
Сейчас мало кого из специалистов можно удивить распространенностью пролапса тазовых органов у женщин. От 3% до 70% женщин разного возраста страдают этим недугом или имеют анатомические нарушения топографии органов малого таза, не предъявляя каких-либо жалоб [7–14]. В настоящее время одним из наиболее информативных неинвазивных и доступных диагностических методов, позволяющих выявить НТД, является ультразвуковое сканирование. На сегодняшний день интерес к обследованию больных с генитальным пролапсом с применением 3D/4D УЗИ связан с возможностями метода в диагностике состояния тазовой мускулатуры, повреждение которой лежит в основе патогенеза заболевания. Современные технологии позволяют визуализировать сонографическую картину не только в 2D-режиме, но и в 3D, 4D для более детального описания структур как малого таза, так и тазового дна [15].
Необходимо отметить, что исследование осуществляется различными доступами (трансвагинально, трансректально и трансперинеально), включает функциональные пробы — в покое, при натуживании и сокращении тазовых мышц. В связи с этим можно сказать, что результативность сонографии близка к таковой томографических методов диагностики, но сонография выигрывает за счет экономической выгоды и возможности проведения функциональных проб.
Сонографическое сканирование в режиме 2D выявляет следующие характеристики:
-
признаки укорочения уретры, расширения ее отделов;
-
ротацию уретро-везикального угла α более 20 градусов (угол между продольной осью тела и осью уретры) при кашлевой пробе;
-
ротацию уретро-везикального угла β (угол между осью уретры и задней стенкой мочевого пузыря) при пробе Вальсальвы;
-
признаки гипермобильности уретро-везикального сегмента в покое и при натуживании;
-
наличие признаков цистоцеле.
Все эти признаки могут свидетельствовать о НТД [16]. 3D сонографическая реконструкция имеет большое преимущество — возможность получения томографического многослойного изображения, расширяющего границы исследования. В средне-сагиттальном виде визуализируются все анатомические структуры — симфиз, мочевой пузырь, уретра, стенки влагалища и матка, анус и прямая кишка между задней поверхностью симфиза и Musculus levator ani [17]. Это позволяет оценивать целостность пуборектальной мышцы и ее соединения с симфизом; измерять продольный и поперечный диаметр, а также площадь леваторного отверстия в покое, при сокращении и натуживании [18]. H.P. Dietz в своем исследовании приводит размеры леваторного отверстия у здоровых женщин: передне-задний размер — 4,52 см, поперечный размер — 3,75 см, площадь леваторного отверстия — 11,25 см2 [19].
Режим 4D включает суммарный объем в реальном времени, который тотчас визуализируется во взаимоперпендикулярных плоскостях. Этот режим также позволяет архивировать кинопетли с сокращением и натуживанием.
Введение 3D трансперинеальной сонографии в рутинную практику позволяет диагностировать скрытые формы НТД на ранних этапах, даже при бессимптомном ее течении, что даст возможность своевременно предупреждать развитие генитального пролапса.
Вышеизложенное определяет актуальность выбранной темы, свидетельствует о необходимости пристального изучения вопросов неинвазивной объективной диагностики, в частности сонографического исследования, его информативности и диагностической ценности у пациенток изучаемой когорты.
Цель исследования: оценить диагностическую ценность сонографического исследования женщин, страдающих НТД.
МАТЕРИАЛЫ И МЕТОДЫ
Исследование проводилось на базе отделения реабилитации в клиническом госпитале «Лапино» группы компаний «Мать и дитя», а также на базе кафедры акушерства и гинекологии с курсом перинатологии Медицинского института РУДН в период с октября 2017 года по октябрь 2018 года. В исследование были включены 75 женщин (основная группа), обратившихся с жалобами на снижение качества сексуальной жизни и чувство дискомфорта в области промежности, у которых с помощью гинекологических и визуализационных методов диагностики была верифицирована НТД. Средний возраст пациенток — 34,07 ± 6,37 года. Группу контроля составили 20 рожавших женщин репродуктивного возраста без признаков НТД.
Все пациентки в анамнезе имели роды через естественные родовые пути. На основании жалоб, сбора анамнеза, детального гинекологического осмотра с оценкой состояния мышц тазового дна путем вагинальной пальпации и результатов промежностного ультразвукового сканирования пациенткам основной группы выставлен диагноз несостоятельности мышц тазового дна по МКБ-10 (N81.8).
Критериями включения в исследование явились репродуктивный возраст пациенток (18–45 лет) и наличие родов через естественные родовые пути.
Критерии включения в основную группу:
-
диагноз несостоятельности мышц тазового дна и генитального пролапса I стадии по POP-Q, верифицированный с помощью гинекологических и визуализационных методик (УЗИ);
-
наличие симптомов сексуальной дисфункции.
-
Критериями исключения служили:
-
беременность;
-
генитальный пролапс II–IV стадии по классификации POP-Q;
-
наличие повреждения фасции тазового дна.
Трехмерное трансперинеальное УЗИ выполнялось на аппарате Voluson E10 с использованием технологии OmniView, датчиком RIC6-12. При проведени исследования пациентка занимала дорсальное литотомическое положение, тазобедренные суставы отведены, коленные суставы согнуты. Датчик располагался трансперинеально между лобковой костью и анальным краем. Измерялись в состоянии покоя, при сокращении мускулатуры тазового дна и при натуживании (проба Вальсальвы) следующие параметры: длина и дистальный диаметр уретры, уретро-везикальный угол, толщина леваторов, размеры и площадь леваторного отверстия, леваторно-уретральный интервал.
Полученные результаты статистически обрабатывали с использованием программного пакета SPSS 7.5 for Windows (IBM Analytics, США). Рассчитывали средние арифметические и среднеквадратические отклонения. Соответствие данных нормальному распределению подтвердили с применением критерия Колмогорова — Смирнова. Количественные данные были проанализированы с использованием рангового дисперсионного анализа ANOVA. Для сравнения выборки со стандартными значениями использовали t-критерий с уровнем значимости p < 0,05.
РЕЗУЛЬТАТЫ
Трехмерное трансперинеальное УЗИ тазового дна стало объективным методом исследования. Проводилась сравнительная оценка показателей основной группы и группы контроля (табл. 1).
Таблица 1
Сравнительная характеристика результатов трансперинеального ультразвукового сканирования в основной группе и группе контроля
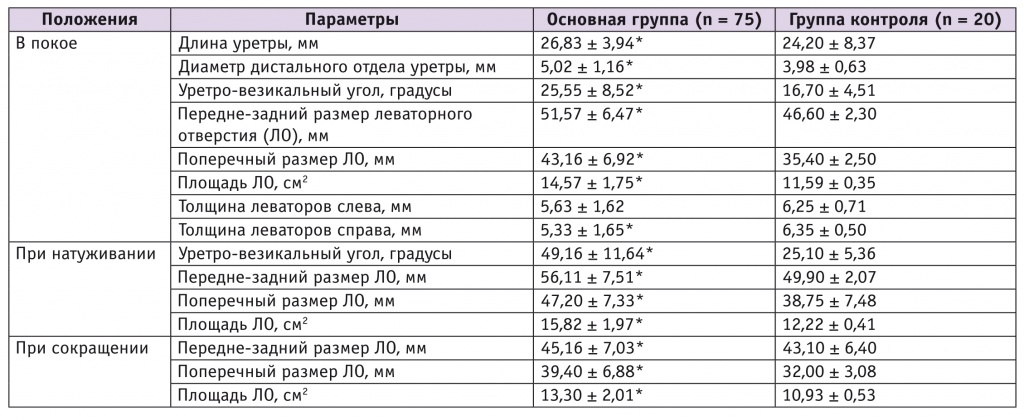
* P < 0,05.
Для визуальной оценки представляем графические примеры 3D ультразвукового сканирования, проведенного у участниц основной группы и группы контроля (рис. 1–4).
Рис. 1. Трансперинеальная сонография при несостоятельности тазового дна, аксиальный срез: А — в состоянии покоя, Б — при сокращении мышц тазового дна, В — при натуживании. Красная линия отображает передне-задний размер леваторного отверстия, зеленая линия — поперечный размер леваторного отверстия, синяя линия — площадь леваторного отверстия. Здесь и далее в статье иллюстрации авторов
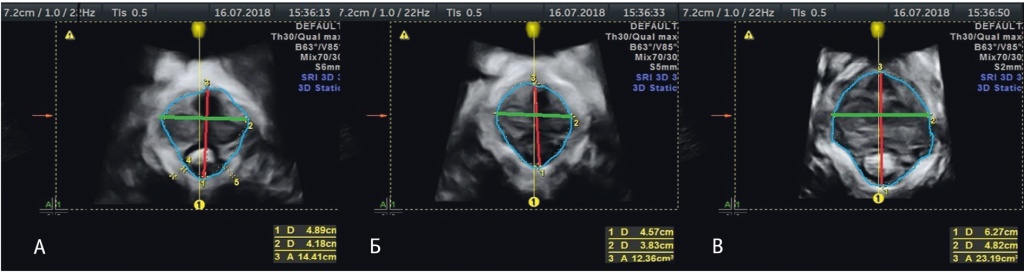
Рис. 2. Сонографическое исследование при несостоятельности тазового дна, аксиальный срез: А — в состоянии покоя, Б — при сокращении мышц тазового дна, В — при натуживании. Красная линия отображает передне-задний размер леваторного отверстия, зеленая линия — поперечный размер леваторного отверстия, синяя линия — площадь леваторного отверстия
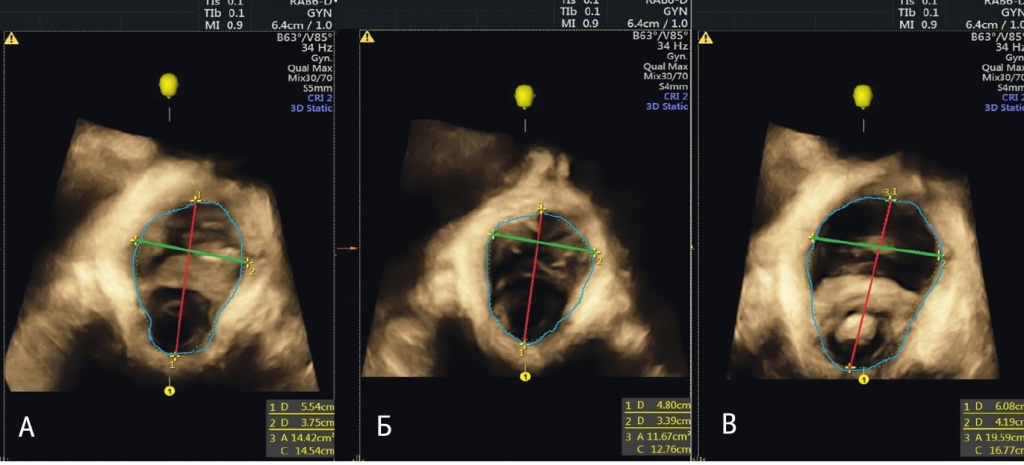
Рис. 3. Сонографическое исследование женщин группы контроля, аксиальный срез: А — в состоянии покоя, Б — при сокращении мышц тазового дна, В — при натуживании. Красная линия отображает передне-задний размер леваторного отверстия, зеленая линия — поперечный размер леваторного отверстия, синяя линия — площадь леваторного отверстия
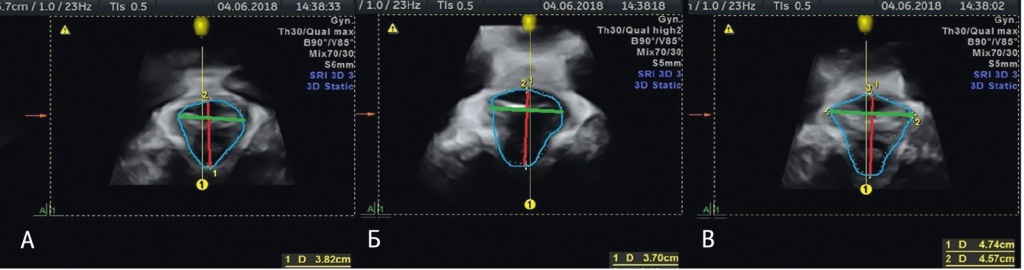
Рис. 4. Сонографическое исследование пациентки № 2 группы контроля, аксиальный срез: А — в состоянии покоя, Б — при сокращении мышц тазового дна, В — при натуживании. Красная линия отображает передне-задний размер леваторного отверстия, зеленая линия — поперечный размер леваторного отверстия, синяя линия — площадь леваторного отверстия
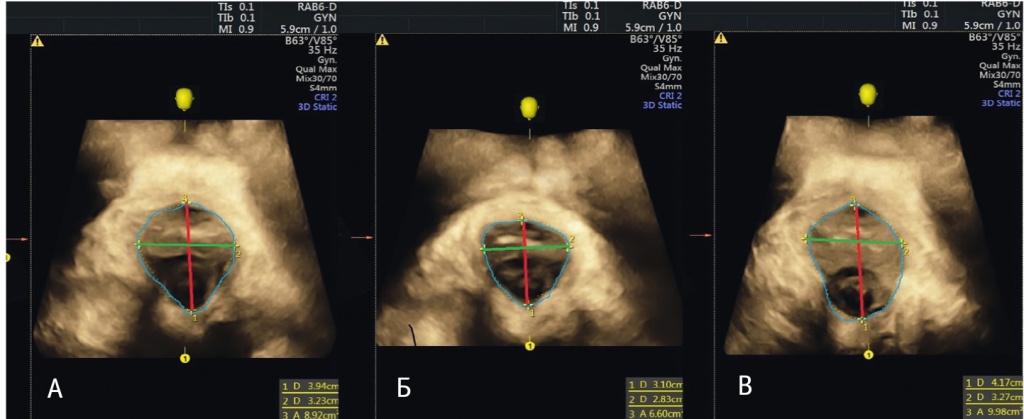
По результатам сонографического исследования наиболее показательным параметром является уретро-везикальный угол, который был в 1,5 раза больше у пациенток основной группы в состоянии покоя и почти в 2 раза превысил значения группы контроля при натуживании (46,16 ± 11,64 против 25,10 ± 5,36 градуса). При НТД наблюдается статистически значимое увеличение в покое диаметра дистального отдела уретры в сравнении с аналогичными показателями женщин группы контроля (5,02 ± 1,16 мм против 3,98 ± 0,63 мм, p < 0,05).
Вместе с тем наиболее существенной для визуализации целостности структур миофасциального комплекса тазового дна при перинеальной сонографии оказалась величина леваторно-уретрального интервала (табл. 2).
Таблица 2
Величина леваторно-уретрального интервала в основной группе и группе контроля, мм
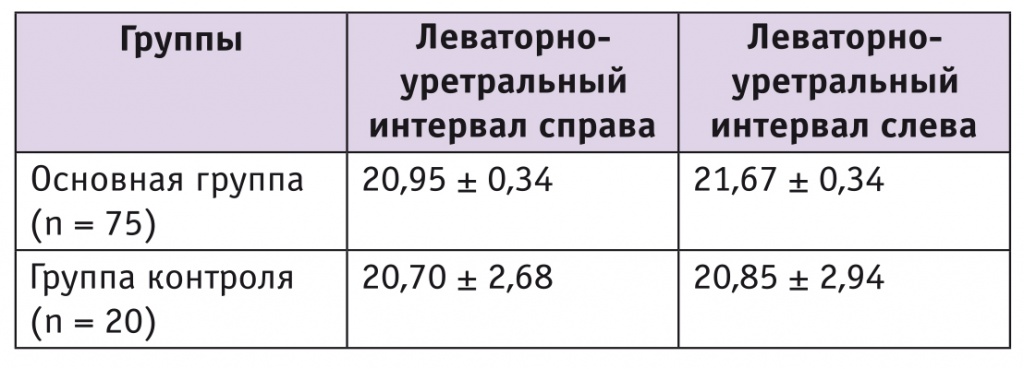
Данный параметр не превышает 25 мм, и по нему нет статистически значимых различий между участницами основной группы и группы контроля (p > 0,05), что согласуется с результатами иностранных коллег и характеризуется как отсутствие разрыва и повреждения тазовой фасции [20].
В рутинной практике трансперинеальное ультразвуковое сканирование в режиме 3D может помочь выявить недостаточность мышц тазового дна даже при отсутствии субъективных жалоб. Ранняя диагностика позволит своевременно начать лечение, предупреждая развитие полноценного пролапса и снижение качества жизни женщины.
Показательными стали также размеры леваторного отверстия. По данным трансперинеального ультразвукового сканирования, передне-задний и поперечный размеры леваторного отверстия в покое, при сокращении и натуживании были больше у женщин с НТД. При этом площадь леваторного отверстия у женщин со слабостью тазового дна в покое была в 1,26 раза больше, при сокращении — в 1,2 раза, а при натуживании — в 1,3 раза больше (15,82 ± 1,97 см2 против 12,22 ± 0,41 см2, p < 0,05).
Важно отметить, что, несмотря на отсутствие дефекта миофасциального комплекса тазового дна (критерий включения!) у женщин обеих групп, между ними установлены явные сонографические различия по большинству параметров.
ЗАКЛЮЧЕНИЕ
Результаты сонографического исследования показали статистически значимые различия по подавляющему большинству оцененных эхографических показателей между женщинами с несостоятельностью тазового дна (НТД) и без нее как в покое, так и при функциональных пробах. Это позволяет использовать данный метод в рутинной практике для ранней диагностики заболевания. Возможность выявления пациенток с НТД при отсутствии дефекта миофасциального комплекса и до развития существенных клинических проявлений открывает пути для своевременного эффективного консервативного лечения.








