В то же время долгосрочный эффект и надежное купирование болевого синдрома наблюдаются далеко не у всех пациентов: риск развития рецидива колеблется от 15% до 44% [7]. Возможно, это является следствием недостаточной освещенности в литературе проблемы локализации и характера ПФБС при его сочетании с вертеброгенной патологией опорнодвигательного аппарата (остеохондрозом, миофасциальным болевым синдромом, спондилезом и др.). По имеющимся данным [8], на приеме у врачей — травматологовортопедов и реабилитологов около 40% пациентов с ПФБС предъявляют жалобы на боли в спине; таким образом, разработка алгоритма дифференциальной диагностики и коррекции мышц спины и коленного сустава является актуальной задачей современной травматологии и реабилитации.
Целью исследования являлась разработка дифференциального подхода к коррекции нервномышечного аппарата поясничнокрестцового отдела позвоночника у пациентов с ПФБС.
МАТЕРИАЛЫ И МЕТОДЫ
Клиническое исследование и лечение проведены на базе отделения физиотерапии и лечебной физкультуры филиала № 1 ГАУЗ «Московский научнопрактический центр медицинской реабилитации, восстановительной и спортивной медицины» Департамента здравоохранения города Москвы.
В исследование были включены 60 пациентов (36 мужчин и 24 женщины в возрасте от 18 до 35 лет), которых рандомизировали на исследуемую и контрольную группы по 30 человек в каждой. Рандомизацию проводили методом последовательных номеров. Каждому пациенту присваивали номер, являвшийся случайным извлечением из таблицы случайных чисел; затем ранжировали эти номера в порядке возрастания и в соответствии с выбранным правилом распределяли методы лечения (испытуемых с четными номерами относили к исследуемой группе, с нечетными — к контрольной). Все пациенты участвовали в исследовании в будние дни, в рабочее время, в амбулаторном порядке.
Критериями включения были возраст от 18 до 35 лет и установленный травматологом диагноз «M22.4. Хондромаляция надколенника» (синоним ПФБС по МКБ10). Диагноз устанавливали с учетом данных клинического обследования [9] и МРТ коленного сустава. Критерии исключения: другие патологии коленного сустава (в том числе повреждение менисков и связок сустава), органическая патология поясничного отдела позвоночника (в том числе повреждение межпозвоночных дисков), а также другие соматические заболевания в стадии декомпенсации.
Все пациенты получили комплексное обследование мышечнофасциальной системы у врача ЛФК и мануального терапевта с проведением флексионных тестов, определением физиологического укорочения или удлинения ноги на стороне ПФБС, а также выявлением дисфункции диафрагмы, мышц тазового дна, стабилизаторов коленного сустава и поясничнокрестцового комплекса позвоночника. Помимо этого, были применены специальные методы исследования. Изменения устойчивости вертикальной позы объективизировали с помощью данных стабилометрии, которую проводили на компьютерном стабилоанализаторе с биологической обратной связью [10, 11]. Регистрировали скорость перемещения общего центра давления (ОЦД) и площадь эллипса. Так как статокинетическую устойчивость обеспечивает ЦНС, в ходе изучения афферентной информации от проприоцепторов суставов, зрительного и вестибулярного анализаторов пациентам предлагались задания, выполняемые с открытыми и закрытыми глазами (тест Ромберга).
После обследования в обеих группах применяли физические упражнения для мышц — стабилизаторов коленного сустава [12, 13], пациенты исследуемой группы дополнительно выполняли лечебную гимнастику для тренировки мышц — стабилизаторов тазовопоясничного комплекса [12, 14]. В комплексной методике основное внимание уделялось коррекции функциональной системы стабилизации (увеличению выносливости мышц тазового дна, поперечной мышцы живота, многораздельных мышц, средней и большой ягодичных мышц, подколенных мышц, четырехглавой мышцы бедра), а также коррекции грудобрюшной диафрагмы и подвздошнореберных мышц. Пациенты обеих групп выполняли упражнения ежедневно в течение двух недель. Затем проводилось повторное обследование и оценивались его итоги.
С целью обработки результатов, полученных до и после лечения, использовали пакет для статистической обработки данных IBM SPSS Statistics 19.0. Для проверки различий между двумя выборками парных измерений применяли непараметрический критерий Уилкоксона. Различия считали статистически значимыми при p ˂ 0,05.
РЕЗУЛЬТАТЫ
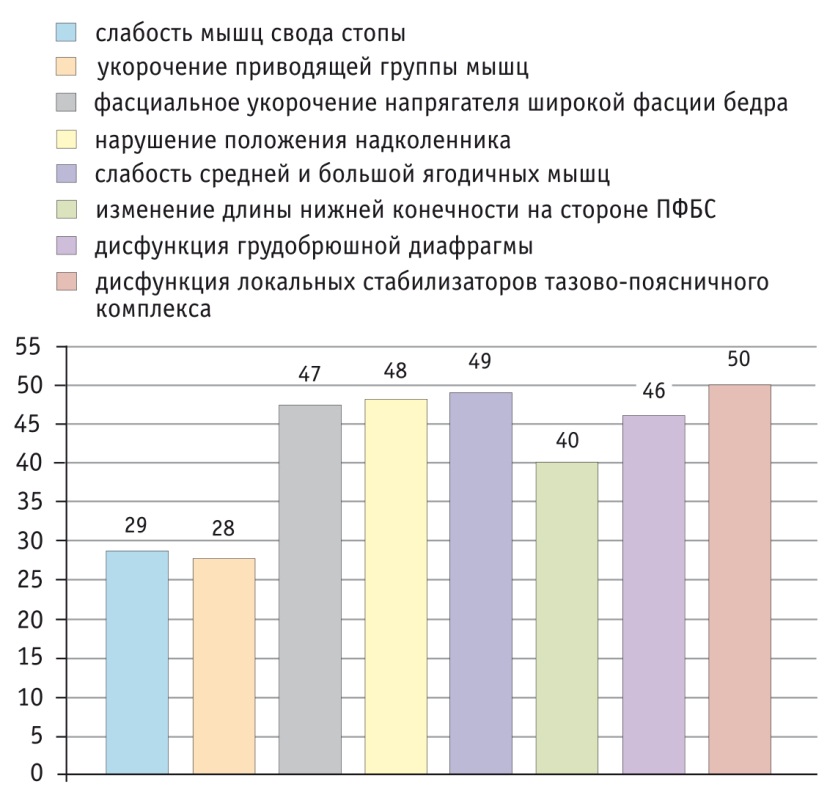
В ходе осмотра врачом ЛФК и мануальным терапевтом были выявлены наиболее частые дисфункции опорнодвигательного аппарата (рис. 1). Почти у половины пациентов имелись дисфункции стопы (48,3%) и укорочение приводящей группы мышц (46,7%), что среди прочего могло являться следствием слабости средней и большой ягодичных мышц, которая отмечалась у 81,7% обследуемых. Дисфункция грудобрюшной диафрагмы и мышц — локальных стабилизаторов тазовопоясничного комплекса, выявленная у 76,7% и 83,3% обследованных соответственно, по нашему мнению, могла быть как причиной, так и фактором, поддерживавшим дисфункцию костей таза (заднюю ротацию подвздошной кости со стороны, противоположной дисфункции коленного сустава, и переднюю ротацию подвздошной кости на стороне ПФБС), что, в свою очередь, сопряжено с изменением длины нижней конечности, которое и было отмечено у 66,7% обследованных. Фасциальное укорочение напрягателя широкой фасции бедра (лат. musculus tensor fasciae latae) встречалось у 78,3% пациентов, а нарушение положения надколенника — у 80,0%. Хотя последнее может быть врожденной патологией и служить первопричиной возникновения ПФБС, довольно часто причиной самого нарушения положения надколенника оказывается нарушение динамической системы стабилизации пателлофеморального сустава, а именно дисфункция четырехглавой мышцы бедра (в большей степени ее медиальной головки), напрягателя широкой фасции бедра, средней и большой ягодичных мышц, что и было отмечено у обследованных пациентов.
Рис. 1. Частота встречаемости дисфункций опорно-двигательного аппарата у пациентов обеих групп до лечения (n = 60), абс.
Примечание. На рисунках 1–3 ПФБС — пателлофеморальный болевой синдром
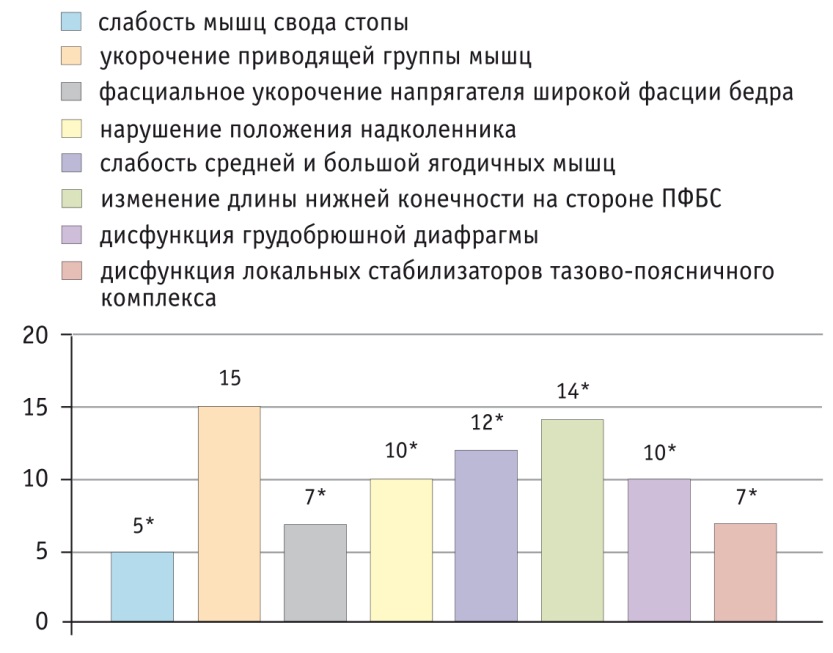
После проведенного лечения у пациентов исследуемой группы (рис. 2) выявлено достоверное снижение частоты встречаемости следующих нарушений: слабости мышц свода стопы (при повторном обследовании показатель составил 16,7%); слабости ягодичных мышц (40,0%); дисфункции грудобрюшной диафрагмы (33,3%) и мышц — локальных стабилизаторов тазовопоясничного комплекса (23,3%); изменения длины нижней конечности на стороне ПФБС (46,7%); проявления фасциального укорочения напрягателя широкой фасции бедра (23,3%) и нарушения положения надколенника (33,3%) (по всем показателям p ˂ 0,05). В то же время для достижения желаемого результата в области коррекции мышц приводящей группы, укорочение которых после лечения было выявлено у 50,0% пациентов, вероятно, требуется более длительное лечение.
Рис. 2. Частота дисфункций опорно-двигательного аппарата в исследуемой группе после лечения (n = 30), абс.
* P < 0,05 при сравнении с исходными показателями
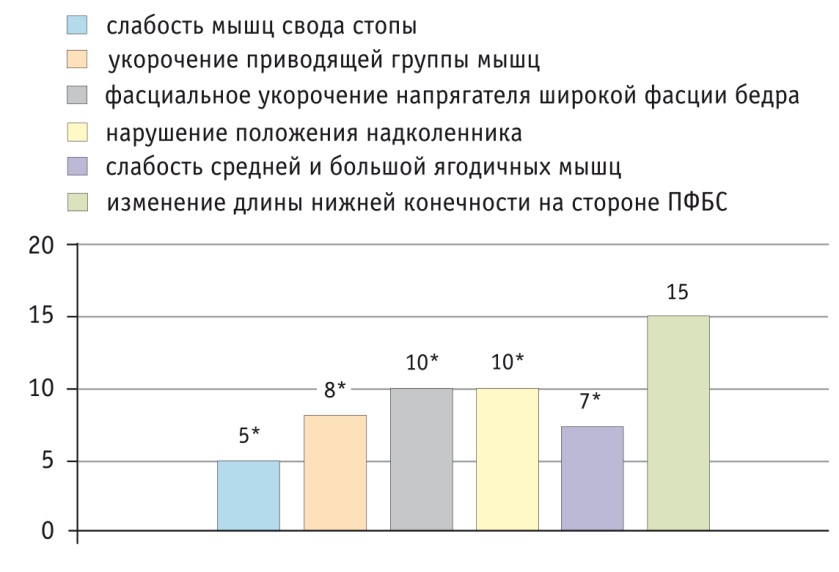
После выполнения комплекса реабилитационных мероприятий в контрольной группе были отмечены следующие статистически значимые изменения (рис. 3): снизилась частота слабости мышц свода стопы, которая при повторном обследовании составила 16,6%, и слабости ягодичных мышц (после лечения это нарушение было выявлено у 23,3% пациентов); у части пациентов удалось скорректировать фасциальное укорочение напрягателя широкой фасции бедра и укорочение мышц приводящей группы (после проведенного курса реабилитации эти дисфункции отмечались в 33,3% и 26,7% случаев соответственно); до 33,3% снизилась частота нарушения положения надколенника (во всех случаях p ˂ 0,05). Однако в контрольной группе не было отмечено статистически значимой коррекции изменения длины нижней конечности (частота встречаемости при повторном обследовании — 50,0%), что позволяет говорить о недостаточном влиянии примененного в ней реабилитационного комплекса на звенья патогенеза ПФБС.
Рис. 3. Частота дисфункций опорно-двигательного аппарата в контрольной группе после лечения (n = 30), абс.
* P < 0,05 при сравнении с исходными показателями
Объективные показатели поддержания статокинетической устойчивости после лечения изменились следующим образом. В тесте Ромберга с открытыми и закрытыми глазами у пациентов исследуемой группы произошло статистически значимое уменьшение скорости перемещения ОЦД и площади эллипса. Показатель скорости перемещения ОЦД в тесте с открытыми глазами до лечения составлял 10,03 ± 2,6 мм/сек, после лечения — 6,90 ± 2,4 мм/сек (р < 0,05), а с закрытыми глазами — 13,24 ± 4,4 мм/сек и 10,38 ± 4,1 мм/сек соответственно (р < 0,05). Площадь эллипса у пациентов исследуемой группы в тесте Ромберга с открытыми глазами уменьшилась со 185,2 ± 98,5 мм2 до лечения до 80,5 ± 54,2 мм2 после лечения (р < 0,05), в тесте с закрытыми глазами сократилась с 236,9 ± 172,2 мм2 до лечения до 120,2 ± 88,9 мм2 после лечения (р < 0,05).
В контрольной группе после курса лечения не было выявлено статистически значимых изменений скорости перемещения ОЦД и площади эллипса при проведении теста Ромберга с открытыми глазами, однако так же, как и в исследуемой, отмечалась достоверная положительная динамика показателей поддержания статокинетической устойчивости в тесте Ромберга с закрытыми глазами: скорость перемещения ОЦД в ходе лечения уменьшилась с 15,85 ± 4,4 мм/сек до 14,66 ± 4,1 мм/сек (р < 0,05), а площадь эллипса — с 236,2 ± 112,7 мм2 до 183,9 ± 100,2 мм2 (р < 0,05).
Выводы
1. Около 83% пациентов с ПФБС имеют выраженные нарушения нейромышечного аппарата тазово-поясничного комплекса.
2. При ПФБС наиболее часто встречаются следующие дисфункции опорно-двигательного аппарата: фасциальное укорочение напрягателя широкой фасции бедра (78%), нарушение положения надколенника (80%), слабость средней и большой ягодичных мышц (81%), дисфункция грудобрюшной диафрагмы (77%), изменение длины нижней конечности на стороне ПФБС (67%), нарушение функции мышц — стабилизаторов тазово-поясничного комплекса (83%).
3. С помощью исследованной комплексной методики коррекции удалось на 43% уменьшить частоту развития дисфункции грудобрюшной диафрагмы и на 60% снизить частоту развития дисфункции мышц — локальных стабилизаторов тазово-поясничного комплекса у пациентов с ПФБС.
4. После лечения с включением в программу реабилитационного процесса упражнений, направленных на коррекцию нейромышечного аппарата тазово-поясничного комплекса, у пациентов статистически значимо улучшились показатели статокинетической устойчивости: при выполнении теста Ромберга скорость перемещения ОЦД снизилась в 1,5 раза в тесте с открытыми глазами и в 1,3 раза — с закрытыми глазами, площадь эллипса уменьшилась в 2,3 раза в тесте с открытыми глазами и в 2,0 раза — с закрытыми глазами.
Таким образом, нами установлена патогенетическая взаимосвязь между болевым синдромом в нижней части спины и ПФБС. Дисфункции мышц нижней конечности у пациентов с ПФБС закономерно приводят к асимметрии костей таза и дисфункции мышц — локальных стабилизаторов тазово-поясничного комплекса, что, в свою очередь, ведет к развитию болевого синдрома.
ЗАКЛЮЧЕНИЕ
Дисфункции опорно-двигательного аппарата у пациентов с пателлофеморальным болевым синдромом (ПФБС) проявляются в том числе нарушением функции мышц пояснично-крестцового отдела, которое приводит к развитию болевого синдрома в спине. Применение комплексной методики лечебной гимнастики, сочетающей традиционные упражнения для укрепления мышц бедра с упражнениями по увеличению выносливости и активизации мышц — локальных стабилизаторов тазово-поясничного комплекса и нижней конечности, позволяет улучшить результаты восстановительного лечения пациентов с ПФБС.








