ВВЕДЕНИЕ
Хроническая обструктивная болезнь легких (ХОБЛ) — одно из хронических заболеваний респираторной системы, характеризующееся неуклонным прогрессированием и приводящее с стойкой потере трудоспособности и инвалидизации пациентов1. По данным ВОЗ (2019 г.), заболеваемость ХОБЛ составляет 2638,2 случая на 100 тыс. населения. В структуре смертности во всем мире смертность от ХОБЛ занимает 3-е место: заболевание обусловливает 3,3 млн смертей в год (около 6% от общего числа смертей за 2019 г.), уступая лишь ишемической болезни сердца и острому нарушению мозгового кровообращения (16% и 11% от общего числа смертей за 2019 г. соответственно). В Российской Федерации, по данным Росстата, ХОБЛ страдает около 1700 (1673,64) человек из 100 тыс. населения, а смертность от ХОБЛ составляет 26% от общего количества смертей в год2.
Несмотря на колоссальное количество научных работ, посвященных изучению ХОБЛ, и наличие международных и отечественных клинических рекомендаций по ведению пациентов с ХОБЛ, обострения и последствия прогрессирования этого заболевания создают высокую нагрузку на систему здравоохранения и остаются серьезной медицинской и социальной проблемой. Доказано, что прогрессирование ХОБЛ в значительной степени связано с частотой обострений, развитию которых способствуют такие факторы, как неадекватная базисная терапия, неоправданное использование ингаляционных ГКС, декомпенсация коморбидной патологии, полипрагмазия и инфекция дыхательных путей, в том числе вирусной этиологии[1]3.
В марте 2020 г. ВОЗ объявила о пандемии COVID-19. За период до октября 2023 г. включительно новой коронавирусной инфекцией (НКИ) в мире переболело свыше 771 млн человек, более чем в 6,9 млн случаев — со смертельным исходом4. По данным Росстата, в нашей стране за тот же период произошло 23 млн случаев заражения вирусом SARS-CoV-2, из них 400 тыс. летальных5. В связи с распространенностью SARS-CoV-2 и тропностью вируса к рецепторам АПФ 2 типа, находящимся преимущественно на клетках слизистой оболочки бронхолегочной системы, перед научным сообществом встал вопрос о влиянии заболеваний респираторной системы на течение COVID-19. По результатам многоцентровых исследований, пациенты с ХОБЛ имеют более высокие риски тяжелого течения COVID-19 и госпитализации в отделения интенсивной терапии, а также более высокую вероятность летального исхода[2–4]. Начиная с 2021 г. в научной печати стали появляться исследовательские работы по изучению влияния COVID-19 на течение ХОБЛ. В них сообщалось, что НКИ приводит к учащению вирусно-бактериальных осложнений и, как следствие, к более тяжелым и длительным периодам обострения ХОБЛ с дальнейшим ухудшением качества жизни пациентов[5].
Цель данного исследования: оценить характер течения хронической обструктивной болезни легких у пациентов, перенесших инфекцию SARS-CoV-2 различной степени тяжести.
МАТЕРИАЛЫ И МЕТОДЫ
Трехцентровое поперечное (одномоментное) исследование по стандарту STROBE (англ. Strengthening the Reporting of Observational Studies in Epidemiology — «Повышение качества отчетов о наблюдательных исследованиях в эпидемиологии») проведено на базе Центрального научно-исследовательского института туберкулеза (ФГБНУ «ЦНИИТ»), городской клинической больницы № 24 Департамента здравоохранения города Москвы (ГБУЗ «ГКБ № 24 ДЗМ») и городской клинической больницы № 16 г. Казани (ГАУЗ «ГКБ № 16» г. Казани). Исследование включало пациентов с ХОБЛ, в анамнезе которых имелись указания на перенесенную НКИ различной степени тяжести давностью не более 12 месяцев (по критерию Long-haul COVID).
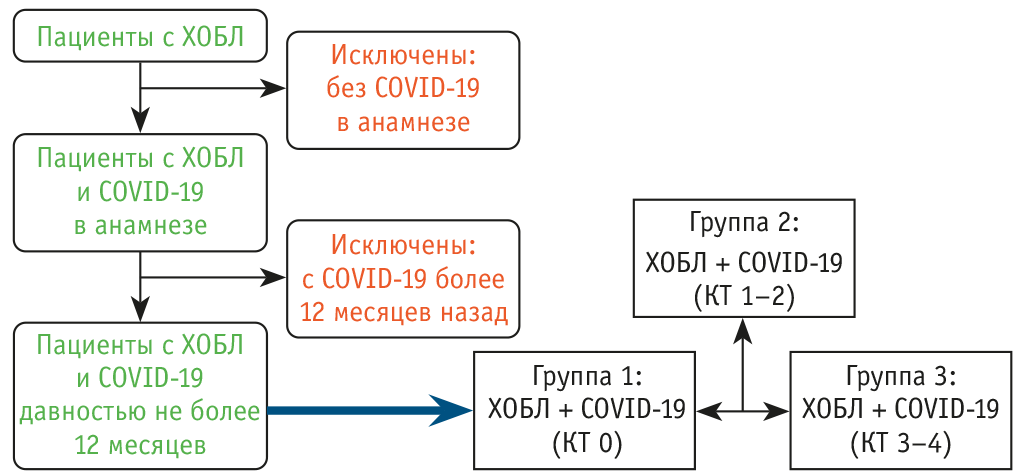
Обследовано 46 пациентов в возрасте от 44 до 80 лет (средний возраст — 65,5 ± 3,6 года), среди них 15 женщин и 31 мужчина. В зависимости от тяжести перенесенного COVID-19 пациенты были разделены на три группы: 1-ю группу (n = 18) составили больные ХОБЛ без вирусного поражения легочной ткани (КТ 0), которым во время COVID-19 проводилась только симптоматическая и противовирусная терапия; 2-ю группу (n = 24) — больные ХОБЛ с вирусным поражением легких менее 50% (КТ 1–2) и терапией при COVID-19 системными ГКС; 3-ю группу (n = 4) — больные ХОБЛ с вирусным поражением легких, составлявшим 50% и более (КТ 3–4), в лечении НКИ у которых использовались системные ГКС и иммунобиологические препараты (антагонисты рецепторов IL-1 или IL-6, блокаторы IL-6) (рис. 1)6.
Рис. 1. Схема отбора пациентов в исследование
У всех пациентов собирали анамнез, оценивали клинические симптомы, функцию легких, легочный газообмен, газовый состав крови, рентгенологическую картину по данным КТ органов грудной клетки, показатели клинического анализа крови (уровни эритроцитов, лейкоцитов, СОЭ), концентрацию CРБ. Исследовали показатели коагулограммы: фибриноген, АЧТВ, МНО, D-димер.
Всем пациентам выполняли спирометрию, бодиплетизмографию, исследование диффузионной способности легких (ДСЛ), силы дыхательных мышц. Анализировали форсированную жизненную емкость легких (ФЖЕЛ), объем форсированного выдоха за 1-ю секунду, среднюю объемную скорость воздушного потока при выдохе от 25 до 75% ФЖЕЛ, индекс Тиффно, общую емкость легких, остаточный объем легких, бронхиальное сопротивление, ДСЛ, отношение ДСЛ к альвеолярному объему, силу мышц вдоха, парциальное давление кислорода в артериальной крови (PaO2). В качестве должных величин использовали данные, рекомендованные Американским торакальным обществом (American Thoracic Society, ATS) и Европейским респираторным обществом (European Respiratory Society, ERS)[6]7.
Состояние пациентов определяли с использованием модифицированного опросника Британского медицинского исследовательского совета для оценки тяжести одышки (Modified Medical Research Council Dyspnea Scale, mMRC) и оценочного теста по ХОБЛ (COPD Assessment Test, CAT)8. Качество жизни оценивали с помощью опросника EQ-5D-3L (European Quality of Life 5 Dimensions 3 Level Version), уровни депрессии и тревоги — по шкале HADS (Hospital Anxiety and Depression Scale)[7]9. Всем пациентам проводили тест 6-минутной ходьбы (6-MWT)10.
Статистическая обработка выполнена методами описательной статистики с применением прикладного пакета программ IBM SPSS Statistics 27. Данные проанализированы на нормальность распределения по W-тесту Шапиро — Уилка. Результаты представлены как среднее значение и стандартное отклонение (M ± SD) для количественных переменных с нормальным распределением и как медиана, нижний и верхний квартили (Me [Q1; Q3]) для параметров с распределением, отличным от нормального. Для номинальных признаков вычисляли доли и процентные соотношения. Значимость различий количественных показателей определяли при помощи Н-критерия Краскела — Уоллиса. Различия считали статистически значимыми при р < 0,05.
РЕЗУЛЬТАТЫ
При анализе половозрастных характеристик исследуемых групп обращало на себя внимание преобладание лиц мужского пола в группах с вирусным поражением легких. Во 2-й группе (КТ 1–2) мужчин было в 3 раза больше, чем женщин (n = 18 и 6 соответственно), а 3-ю группу (КТ 3–4) составляли только мужчины (n = 4). Статистически значимой разницы между группами по возрасту не наблюдалось: средний возраст пациентов в 1-й группе (КТ 0) составил 63,44 ± 12,96 года, во 2-й (КТ 1–2) — 67,42 ± 12,23 года, в 3-й группе (КТ 3–4) — 63,25 ± 9,32 года (p > 0,05).
С учетом того что ХОБЛ — заболевание второй половины жизни, был произведен анализ коморбидных состояний пациентов. Выявлено, что у 44 из них (95,6%) имелось как минимум одно сопутствующее заболевание. Чаще всего наблюдалась гипертоническая болезнь — ею страдали 40 (87,0%) пациентов. Хроническая сердечная недостаточность встречалась у 28 (60,9%) больных; ишемическая болезнь сердца — у 20 (43,5%); хроническая болезнь почек (стадии С3a и более) — у 13 (28,3%); цереброваскулярная болезнь — у 12 (26,1%); сахарный диабет 2 типа — у 10 (21,7%) больных. Из общего числа исследуемых пациентов 29 (63,0%) имели по два заболевания и более.
Для исключения влияния остаточных изменений после вирусного поражения легких на оценку клинической картины всем пациентам проводился анализ КТ-архива с выполнением контрольного исследования на момент поступления в стационар. Значимых изменений в легочной паренхиме исследуемых лиц обнаружено не было, и только у 5 пациентов сохранялись изменения по типу «матового стекла» распространенностью не более 10%.
На момент обращения у 32 (69,6%) пациентов было зафиксировано обострение ХОБЛ, двое (4,3%) больных находились в состоянии ремиссии. У 12 (26,1%) исследуемых пациентов, до заболевания COVID-19 имевших клинические признаки хронического бронхита, при комплексном обследовании впервые был установлен диагноз ХОБЛ.
За обострение ХОБЛ принимали состояние, характеризующееся усилением одышки и/или кашлем с мокротой, ухудшающееся в течение ≤ 14 дней11. Дебют заболевания устанавливали при появлении у пациента таких симптомов, как кашель с выделением мокроты (преимущественно в утренние часы), одышка, а также при наличии в анамнезе курения или любого другого вредного фактора, воздействующего на дыхательные пути, при отрицательной бронходилатационной пробе, индексе Тиффно менее 70% после выполнения пробы. У исследуемых пациентов обострение ХОБЛ развивалось в период от 4 до 27 недель (в среднем через 24 ± 2,4 недели) после COVID-19.
В 1-й группе, участники которой не имели вирусного поражения легких, обострение заболевания было зарегистрировано у 11 из 12 (91,7%) пациентов с ранее установленным диагнозом ХОБЛ, во 2-й группе — у 17 из 18 (94,4%), а в 3-й группе обострение ХОБЛ было зафиксировано у всех 4 пациентов, обратившихся за медицинской помощью.
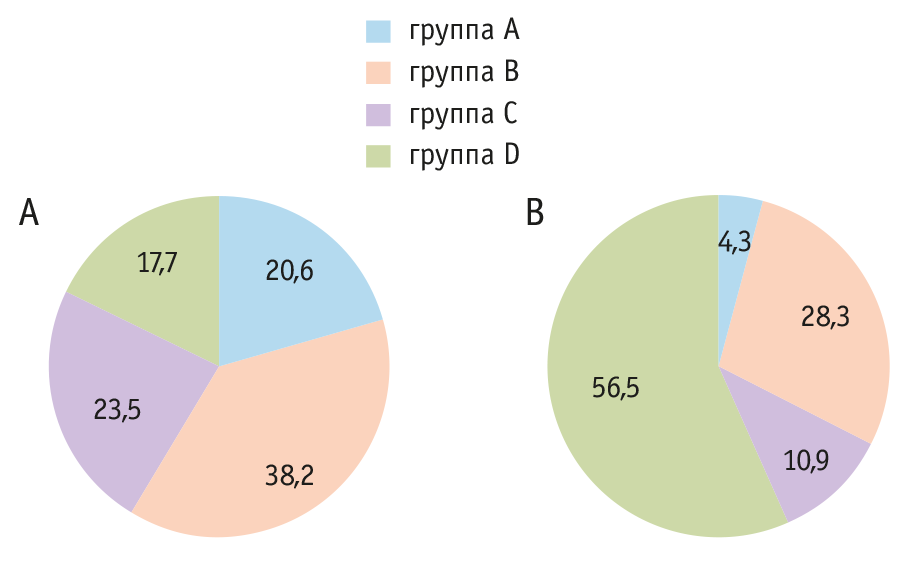
Для оценки динамики ХОБЛ до и после COVID-19 использовалась классификация по клиническим группам, принятая в рекомендациях Глобальной инициативы по ХОБЛ (Global Initiative for Chronic Obstructive Lung Disease, GOLD)12. На рисунке 2A представлено распределение больных по клиническим группам ХОБЛ до COVID-19.
На рисунке 2B показаны изменения в соотношении клинических групп ХОБЛ после COVID-19: доли групп A, B, C сократились на 16,3, 9,9 и 12,6 п. п. соответственно и произошло 3-кратное увеличение количества пациентов группы D (самой тяжелой).
Рис. 2. Распределение пациентов c ХОБЛ по клиническим группам A. B. C. D до COVID-19 (n = 34) (А) и после COVID-19 (n = 46) (В), %
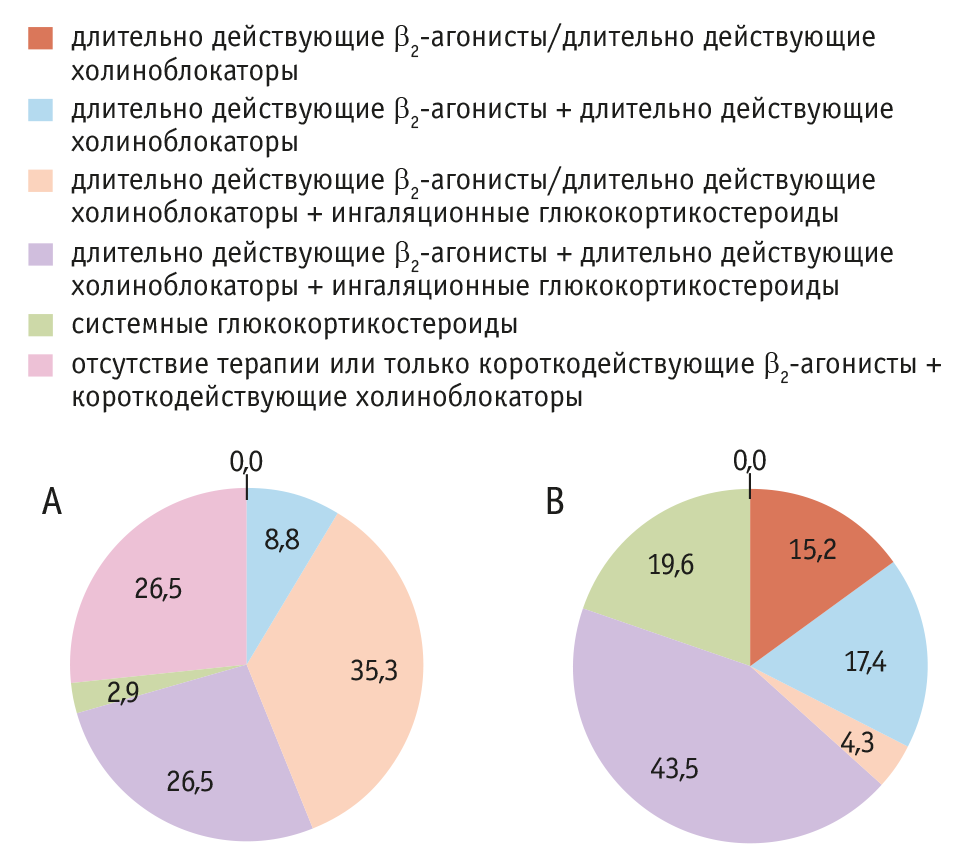
При изучении базисной терапии у пациентов с ХОБЛ до и после COVID-19 обращало на себя внимание увеличение количества больных, использовавших длительно действующие бронходилататоры с ингаляционными ГКС и без них, после перенесенной НКИ. То же можно отметить в отношении применения системных ГКС (рис. 3). Это свидетельствует о росте объема базисной терапии у пациентов с ХОБЛ после COVID-19.
Рис. 3. Базисная терапия у пациентов с ХОБЛ до COVID-19 (n = 34) (A) и после COVID-19 (n = 46) (В), %
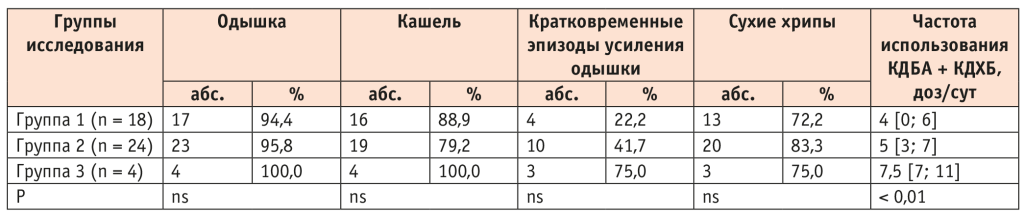
При анализе клинических симптомов у пациентов с ХОБЛ в пост-COVID-периоде выявлено, что одышка и кашель были более чем у 80% исследуемых. Установлено статистически и клинически значимое увеличение частоты использования короткодействующих бронходилататоров (КДБД), особенно в 3-й группе пациентов с поражением легких от 50% (КТ 3–4), что может являться одним из критериев ухудшения течения ХОБЛ, недостаточности терапии и возможного начала обострения основного заболевания (табл. 1).
Таблица 1. Клинические симптомы ХОБЛ у пациентов в зависимости от степени тяжести вирусного заболевания
Примечания.
1. КДБА — короткодействующие β2-агонисты; КДХБ — короткодействующие холиноблокаторы.
2. В таблицах 1–3, 5 ns — статистически незначимые различия (англ. non-significant).
По результатам математической обработки данных общего анализа крови (лейкоцитов, эритроцитов, СОЭ) и CРБ, в группе пациентов без вирусного поражения легких показатель СОЭ был статистически значимо выше, чем в группах с вирусным поражением легких; статистически значимой разницы в уровнях эритроцитов, лейкоцитов и CРБ у представленных групп не выявлено (табл. 2).
Таблица 2. Показатели общего анализа крови и С-реактивного белка у пациентов с ХОБЛ в зависимости от степени тяжести вирусного заболевания
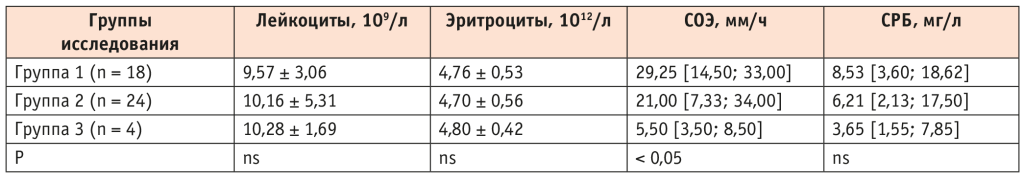
Среди показателей коагулограммы у пациентов с ХОБЛ в пост-COVID-периоде МНО и уровень фибриногена находились в пределах референсных значений. Однако в группах с вирусным поражением легких, особенно в 3-й группе (КТ 3–4), статистически и клинически значимо возрастал уровень D-димера в крови и снижалось АЧТВ, что увеличивает риск развития тромбоэмболических осложнений у пациентов в пост-COVID-периоде (табл. 3).
Таблица 3. Показатели коагулограммы у пациентов с ХОБЛ в зависимости от степени тяжести вирусного заболевания
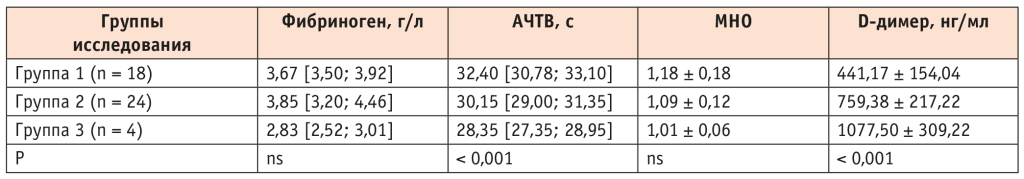
При анализе результатов, полученных с использованием опросников и шкал, у пациентов, перенесших более тяжелую форму COVID-19, отмечены более высокие показатели по mMRC (оценка степени одышки в зависимости от физической нагрузки) и CAT (оценка степени выраженности клинических симптомов), а также меньшее расстояние, пройденное при выполнении 6-MWT, что свидетельствовало об уменьшении толерантности к физической нагрузке и наличии более тяжелых респираторных симптомов. Обращали на себя внимание также более высокие уровни тревоги и депрессии у пациентов с бо́льшим процентом вирусного поражения легких (КТ 3–4) в сравнении с группами 1 (КТ 0) и 2 (КТ 1–2) (табл. 4).
Таблица 4. Результаты опросников и шкал у пациентов с ХОБЛ в зависимости от степени тяжести вирусного заболевания
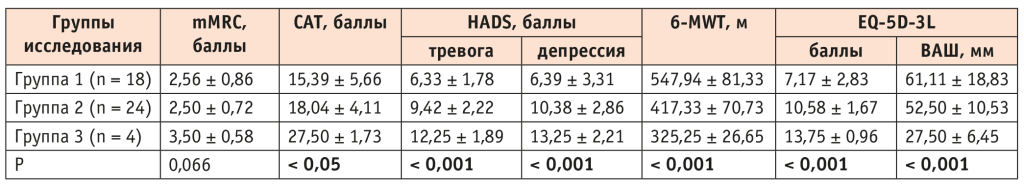
Примечание. 6-MWT — тест 6-минутной ходьбы; ВАШ — визуально-аналоговая шкала; CAT — оценочный тест по ХОБЛ; EQ-5D-3L — Европейский опросник для оценки качества жизни, 5 измерений, 3-уровневая версия; HADS — госпитальная шкала тревоги и депрессии; mMRC — модифицированный опросник Британского медицинского исследовательского совета для оценки тяжести одышки.
По данным спирометрии клинически и статистически значимых различий между группами выявлено не было (табл. 5).
Таблица 5. Данные спирометрии у пациентов с ХОБЛ в зависимости от степени тяжести вирусного заболевания, %
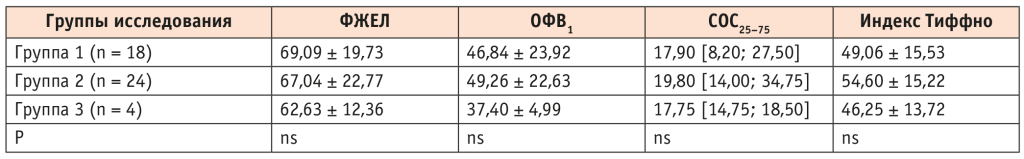
Примечание. ОФВ1 — объем форсированного выдоха за 1-ю секунду; СОС25–75 — средняя объемная скорость воздушного потока при выдохе от 25 до 75% ФЖЕЛ; ФЖЕЛ — форсированная жизненная емкость легких.
Однако при анализе данных бодиплетизмографии в 3-й группе пациентов с ХОБЛ (КТ 3–4) обнаружено значительное повышение остаточного объема легких и снижение удельного сопротивления дыхательных путей, что свидетельствовало о гиперинфляции легких и затруднении их опорожнения от избыточного количества воздуха (табл. 6).
Таблица 6. Данные бодиплетизмографии у пациентов с ХОБЛ в зависимости от степени тяжести вирусного заболевания, %
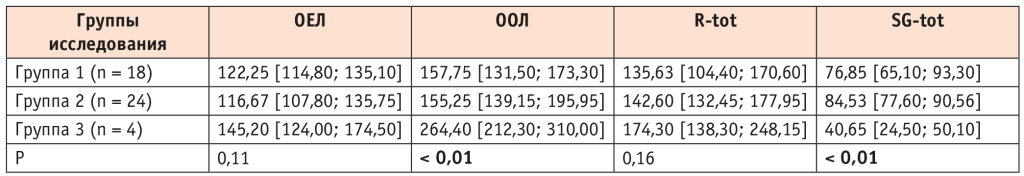
Примечание. ОЕЛ — общая емкость легких; ООЛ — остаточный объем легких; R-tot — общее бронхиальное сопротивление; SG-tot — удельное бронхиальное сопротивление.
По результатам же исследования газообменной функции легких и силы дыхательных мышц у пациентов 3-й группы выявлено статистически значимое снижение ДСЛ и PaO2 по сравнению с показателями групп 1 и 2 с более легким течением COVID-19 (табл. 7). Это может способствовать прогрессированию основного заболевания и ухудшению качества жизни пациентов, поскольку снижение газообменной функции легких в сочетании с обструктивными нарушениями, характерными для больных ХОБЛ, переводит их из группы с вентиляционной дыхательной недостаточностью (ДН) в группу смешанной ДН, что сопровождается утяжелением заболевания.
Таблица 7. Результаты исследования газообменной функции легких и силы дыхательных мышц у пациентов с ХОБЛ в зависимости от степени тяжести вирусного заболевания
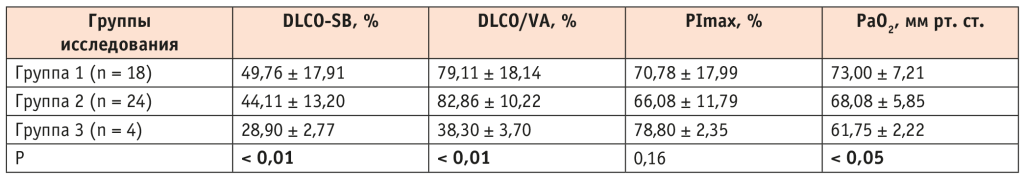
Примечание. DLCO-SB — диффузионная способность легких по монооксиду углерода с однократным вдохом (общая диффузионная способность легких); DLCO/VA — отношение диффузионной способности легких по монооксиду углерода к альвеолярному объему (удельная диффузионная способность легких); PaO2 — парциальное давление кислорода в артериальной крови; PImax — сила мышц вдоха.
ОБСУЖДЕНИЕ
По результатам нашего исследования, большинство пациентов с ХОБЛ (69,6%) находились в периоде обострения, которое возникало в среднем через 24 недели после COVID-19, а у 26,1% пациентов диагноз ХОБЛ был установлен впервые. Часть больных после стационарного лечения в одном из наших центров (ФГБНУ «ЦНИИТ», ГБУЗ «ГКБ № 24 ДЗМ», ГАУЗ «ГКБ № 16» г. Казани) нуждалась в пересмотре базисной терапии в сторону ее усиления, а в 9 случаях требовалось назначение системных ГКС.
На данный момент неизвестно, является ли SARS-CoV-2, как другие респираторные вирусы, обычным триггерным фактором, провоцирующим обострение ХОБЛ, или ухудшение состояния больных связано с уникальным влиянием SARS-CoV-2 на уже пораженную слизистую дыхательных путей. Безусловно, этот вопрос требует дальнейшего изучения. В нашем исследовании выявлена прямая взаимосвязь между тяжестью перенесенного COVID-19 и вероятностью обострения ХОБЛ: чем тяжелее протекала НКИ, тем чаще наблюдалось развитие обострения основного заболевания.
Свыше 90% пациентов предъявляли жалобы на одышку. Обнаружена прямая взаимосвязь между тяжестью перенесенной НКИ и частотой жалоб на кратковременные эпизоды усиления одышки: чем больший объем вирусного поражения легких был у пациентов с ХОБЛ в анамнезе, тем чаще они жаловались на эпизоды усиления одышки, что, в свою очередь, приводило к учащению использования КДБД (p < 0,01). Употребление более 6 доз КДБД в сутки расценивалось нами как один из критериев обострения ХОБЛ, что согласуется с отечественными клиническими рекомендациями по ХОБЛ (2023 г.)13. В группе пациентов с тяжелым вирусным поражением легких, соответствовавшим стадии КТ 3–4, обострение ХОБЛ регистрировалось у 100% больных и сопровождалось злоупотреблением КДБД.
Для анализа функции легких у пациентов с ХОБЛ в пост-COVID-периоде выполнялись спирометрия, бодиплетизмография, оценка ДСЛ. По данным спирометрии статистически значимых различий между группами пациентов с ХОБЛ не обнаружено. Но при анализе результатов бодиплетизмографии выявлены выраженные изменения остаточного объема легких и удельного сопротивления дыхательных путей в группе пациентов, перенесших тяжелое вирусное поражение легких (КТ 3–4), что указывало на наличие у таких больных гиперинфляции легких и на затруднение их опорожнения. При оценке газообменной функции обнаружено, что в группе больных ХОБЛ, вирусная инфекция у которых протекала с поражением 50% легких и более, имелось выраженное снижение ДСЛ и PaO2, в отличие от тех пациентов, которые переносили НКИ в более легкой форме.
Примечательно, что бо́льшая часть пациентов как 2-й (КТ 1–2), так и 3-й группы (КТ 3–4) не имела рентгенологических остаточных признаков вирусного поражения легких. На наш взгляд, выявленные функциональные изменения у пациентов с ХОБЛ после тяжелого течения НКИ свидетельствуют о присоединении гипоксической ДН к уже существующей вентиляционной недостаточности и могут способствовать прогрессированию и ухудшению течения основного заболевания.
Кроме того, ситуация у лиц 2-й и 3-й группы может усугубляться поздними сосудистыми осложнениями, обусловленными нарушениями в системе гемостаза. При анализе показателей коагулограммы мы отметили статистически и клинически значимое повышение уровня D-димера и снижение АЧТВ в 3-й группе (КТ 3–4), что свидетельствует о более высоких рисках тромбоэмболических осложнений у данной категории пациентов даже спустя 6 месяцев после перенесенной НКИ.
Вирусная инфекция SARS-CoV-2 ухудшала течение ХОБЛ: количество пациентов с клиническими группами A (20,6%), B (38,2%), C (23,5%) после перенесенной НКИ уменьшилось до 4,3%, 28,3% и 10,9% соответственно. В то же время количество пациентов клинической группы D увеличилось с 17,7% до 56,5%, что стало причиной усиления медикаментозной базисной терапии основного заболевания.
Вирусное поражение легких у больных ХОБЛ (соответствовавшее КТ 1 и более) было ассоциировано с усилением влияния ХОБЛ на жизнь пациентов по тесту CAT, а также с ухудшением качества жизни, снижением толерантности к физической нагрузке, нарастанием тревожности и депрессии.
ЗАКЛЮЧЕНИЕ
Перенесенная новая коронавирусная инфекция оказывает влияние на течение хронической обструктивной болезни легких (ХОБЛ), ухудшая качество жизни пациентов и повышая риски дальнейших обострений, что, в свою очередь, требует пересмотра базисной терапии в пост-COVID-периоде. Больным ХОБЛ, перенесшим COVID-19 с вирусным поражением легких, требуется проводить более тщательный и длительный контроль показателей коагулограммы и диффузионной способности легких. Пациенты, у которых было вирусное поражение легких, соответствовавшее КТ 3–4, нуждаются в длительном курсе психологической помощи в связи с выраженными симптомами тревожности и депрессии.
Поступила: 21.11.2023
Принята к публикации: 14.02.2024
________
1 Авдеев С.Н., Айсанов З.Р., Ардашева Т.В., Белевский А.С. и др.; МОО «Российское респираторное общество», РОО «Российское научное медицинское общество терапевтов». Хроническая обструктивная болезнь легких: Клинические рекомендации. М.; 2023: 6–54.
URL: https://spulmo.ru/upload/kr/HOBL_2023_draft.pdf (дата обращения — 21.01.2024) ; Global Initiative for Chronic Obstructive Lung Disease. Pocket guide to COPD: diagnosis, management, and prevention. 2023. URL: https://goldcopd.org/wp-content/uploads/2023/03/POCKET-GUIDE-GOLD-2023-ver-1.2-17Feb2023_WMV.pdf (дата обращения — 21.01.2024).
2 Авдеев С.Н., Айсанов З.Р., Ардашева Т.В., Белевский А.С. и др.; МОО «Российское респираторное общество», РОО «Российское научное медицинское общество терапевтов». Хроническая обструктивная болезнь легких: Клинические рекомендации ; Global Initiative for Chronic Obstructive Lung Disease. Pocket guide to COPD: diagnosis, management, and prevention ; World Health Organization. The top 10 causes of death. URL: https://www.who.int/ru/news-room/fact-sheets/detail/the-top-10-causes-of-death (дата обращения — 21.01.2024) ; Global Initiative for Chronic Obstructive Lung Disease. Remote COPD patient follow-up during COVID-19 pandemic restrictions. 2020 Sept. 17. URL: https://goldcopd.org/wp-content/uploads/2020/09/GOLD-COPD-Follow-up-Telemedicine_091820_Final.pdf (дата обращения — 21.01.2024).
3 Авдеев С.Н., Айсанов З.Р., Ардашева Т.В., Белевский А.С. и др.; МОО «Российское респираторное общество», РОО «Российское научное медицинское общество терапевтов». Хроническая обструктивная болезнь легких: Клинические рекомендации ; Global Initiative for Chronic Obstructive Lung Disease. Pocket guide to COPD: diagnosis, management, and prevention.
4 World Health Organization. WHO coronavirus (COVID-19) dashboard. 2023 Oct. 29. URL: https://covid19.who.int/ (дата обращения — 21.01.2024).
5 World Health Organization. WHO coronavirus (COVID-19) dashboard ; Авдеев С.Н., Адамян Л.В., Алексеева Е.И., Багненко С.Ф. и др. Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19): Временные методические рекомендации МЗ РФ. Версия 18 от 26.10.2023. М.: 12–58. URL: https://static-0.minzdrav.gov.ru/system/attachments/attaches/000/064/610/original/ВМР_COVID-19_V18.p... (дата обращения — 21.01.2024).
6 Авдеев С.Н., Адамян Л.В., Алексеева Е.И., Багненко С.Ф. и др. Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19): Временные методические рекомендации МЗ РФ.
7 Айсанов З.Р., Калманова Е.Н., Каменева М.Ю., Кирюхина Л.Д. и др. Рекомендации Российского респираторного общества по проведению функциональных исследований системы дыхания в период пандемии COVID-19. Версия 1.1 от 19.05.2020. Практическая пульмонология. 2020;1:104–6 ; Cotes J.E., Chinn D.J., Quanjer P.H., Roca J. et al. Standardization of the measurement of transfer factor (diffusing capacity): Report Working Party Standardization of Lung Function Tests, European Community for Steel and Coal. Official statement of the European Respiratory Society. Eur. Respir. J. Suppl. 1993;16:41–52 ; Quanjer P.H., Tammeling G.J., Cotes J.E., Pedersen O.F. et al. Lung volumes and forced ventilatory flows: Report Working Party Standardization of Lung Function Tests, European Community for Steel and Coal. Official statement of the European Respiratory Society. Eur. Respir. J. Suppl. 1993;16:5–40.
8 Авдеев С.Н., Айсанов З.Р., Ардашева Т.В., Белевский А.С. и др.; МОО «Российское респираторное общество», РОО «Российское научное медицинское общество терапевтов». Хроническая обструктивная болезнь легких: Клинические рекомендации ; Чучалин А.Г., Авдеев С.Н., Айсанов З.Р., Белевский А.С. и др.; Российское респираторное общество. Федеральные клинические рекомендации по диагностике и лечению хронической обструктивной болезни легких. Пульмонология. 2014;3:15–54.
9 EuroQol Group. EuroQol — a new facility for the measurement of health-related quality of life. Health Policy. 1990;16(3):199–208. DOI: 10.1016/0168-8510(90)90421-9 ; EuroQol Group. EQ-5D: Опросник по здоровью, версия на русском языке для России. URL: https://spb.hse.ru/data/2020/03/10/1563014698/EQ-5D-3L.pdf (дата обращения — 21.01.2024).
10 ATS Committee on Proficiency Standards for Clinical Pulmonary Function Laboratories. ATS statement: guidelines for the six-minute walk test. Am. J. Respir. Crit. Care Med. 2002;166(1):111–7. DOI: 10.1164/ajrccm.166.1.at1102.
11 Авдеев С.Н., Айсанов З.Р., Ардашева Т.В., Белевский А.С. и др.; МОО «Российское респираторное общество», РОО «Российское научное медицинское общество терапевтов». Хроническая обструктивная болезнь легких: Клинические рекомендации.
12 Global Initiative for Chronic Obstructive Lung Disease. Pocket guide to COPD: diagnosis, management, and prevention.
13 Авдеев С.Н., Айсанов З.Р., Ардашева Т.В., Белевский А.С. и др.; МОО «Российское респираторное общество», РОО «Российское научное медицинское общество терапевтов». Хроническая обструктивная болезнь легких: Клинические рекомендации.







