ВВЕДЕНИЕ
Вскоре после начала пандемии COVID-19 врачи и пациенты по всему миру столкнулись с множеством длительно сохраняющихся симптомов после острой фазы инфекции. Единая общепринятая классификация этого феномена на сегодняшний день не разработана, но чаще всего эксперты рекомендуют выделять два периода: long-COVID длительностью до 12 недель включительно и post-COVID длительностью более 12 недель[1]1. Важной проблемой после COVID-19 остается синдром усталости, частота которого у выживших, оцененная без использования инструментов объективизации, — 9,7–87%[2, 3].
С начала пандемии и до настоящего времени активно ведется поиск возможных предикторов развития long- и post-COVID. Однако отсутствие общепризнанных инструментов объективизации и выраженная гетерогенность популяции перенесших COVID-19 затрудняют изучение описанной проблемы.
Цель исследования: используя специализированную шкалу оценки усталости, выявить факторы риска формирования синдрома усталости у пациентов, перенесших стационарное лечение в связи с поражением легких, вызванным COVID-19, на разных периодах наблюдения — при long-COVID и post-COVID.
МАТЕРИАЛЫ И МЕТОДЫ
Исследование проходило на базе отделения соматической реабилитации ГАУЗ «Госпиталь для ветеранов войн» г. Казани. По дизайну исследование было ретроспективным наблюдательным. При оценке выраженности усталости у пациентов, страдавших от поражения легких, вызванного COVID-19, использована валидизированная шкала Fatigue Assessment Scale (FAS), она включает 10 вопросов, на каждый из которых можно дать только один ответ. Полученным ответам присваиваются баллы, которое затем суммируются. Сумма баллов 21 и более свидетельствует о клинически значимой усталости[4].
FAS валидизирована членами Российского респираторного общества, адаптирована для использования в виде распечатки и онлайн. Получено письменное согласие разработчиков на применение ее в России, и русскоязычный вариант представлен сайте Всемирной ассоциации по саркоидозу и другим гранулематозным заболеваниям легких (World Association for Sarcoidosis and Other Granulomatous Disorders): https://www.wasog.org/dynamic/media/78/documents/Questionairres/fas_rus_anon.html.
Обследованы 100 пациентов — 60 женщин и 40 мужчин в возрасте от 25 до 84 лет, Me — 58 (50–64) лет. При помощи шкалы FAS клинически значимая усталость выявлена у 66% больных.
Выборка была разделена на две группы: пациенты с long-COVID, вошедшие в исследование на сроке до 12 недель включительно после выписки из стационара, и больные с post-COVID, включенные в исследование после 12 недель.
В группу long-COVID вошли 65 больных — 41 (63,1%) женщина и 24 (36,9%) мужчины в возрасте от 26 до 84 лет, Me — 57 (48–63) лет. FAS — 25 ± 7 (23–27) баллов. Значимая усталость выявлена у 43 (66,2%) человек.
В группу post-COVID включены 35 пациентов — 19 (54,3%) женщин и 16 (45,7%) мужчин в возрасте от 25 до 77 лет, Me — 60 (54–66) лет. FAS — 25 ± 6 (23–27) баллов. Значимая усталость была у 23 (65,7%) человек.
Критерии включения в исследование: наличие перенесенной ранее вирусной инфекции Sars-COV2, подтвержденной методом полимеразной цепной реакции, поражение легких в период острой инфекции, по рентгеновской компьютерной томографии органов грудной клетки, возраст 18 лет и старше. Все обследованные подписали информированное согласие на участие в исследовании. Исследование одобрено локальным этическим комитетом ФГБОУ ВО «Казанский государственный медицинский университет» Министерства здравоохранения Российской Федерации (выписка из протокола № 10). Минимальное количество наблюдений, достаточное для получения информации со значимостью 0,05, было определено по таблице К.А. Отдельновой и составило 100 случаев[5].
Все количественные показатели проверены на нормальность распределения с использованием критерия Колмогорова — Смирнова при числе наблюдений менее 50 и критерия Шапиро — Уилка при числе наблюдений 50 и более. При нормальном распределении для описания признака применялись средняя арифметическая величина и стандартное отклонение с доверительным интервалом 95%. При распределении, отличном от нормального, признак описывали с помощью медианы и межквартильного интервала.
Категориальные данные приводились в абсолютных значениях и процентах. t-критерий Стьюдента использовался для сравнения количественных показателей с нормальным распределением, U-критерий Манна — Уитни — в случаях распределения, отличного от нормального.
Анализ сопряженности четырехпольных таблиц проводился при помощи либо критерия χ2 Пирсона (если ожидаемые значения более 10), либо точного критерия Фишера (если ожидаемые значения 10 и менее). Результаты считали статистически значимыми при р < 0,05.
РЕЗУЛЬТАТЫ
Связь усталости и нейтрофильно-лимфоцитарного соотношения
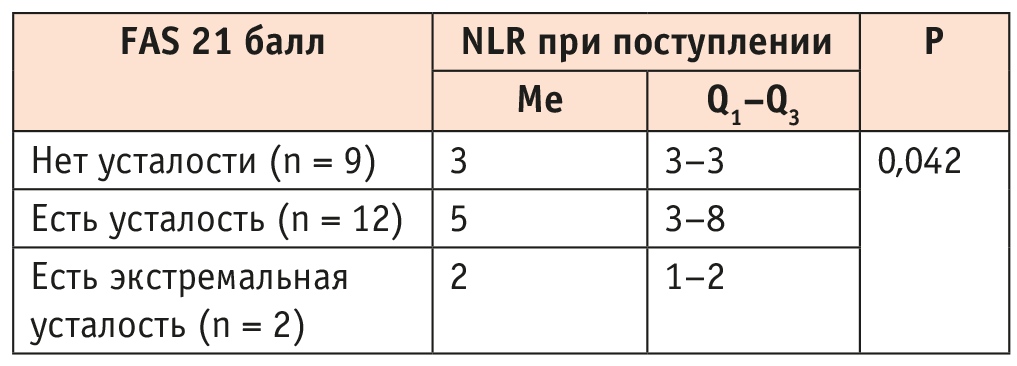
Одним из маркеров тяжести при остром течении COVID-19 является нейтрофильно-лимфоцитарное соотношение (neutrophil to lymphocyte ratio, NLR). Нами проведен анализ связи выраженности воспалительной реакции на момент госпитализации (оцененной по NLR) и синдрома усталости, определенного по шкале FAS. Ассоциация оказалась статистически значимой (p = 0,042) (рис. 1, табл. 1).
Таблица 1. Связь нейтрофильно-лимфоцитарного соотношения (neutrophil-to-lymphocyte ratio, NLR) при поступлении и показателя Fatigue Assessment Scale (FAS) 21 балл
Примечание. Здесь и в таблицах 2–6 и рисунках 1–4 данные приведены не для всех 100 пациентов, т. к. информация собиралась из медицинской документации, и иногда не все детали были указаны в выписке.
Рис. 1. Связь нейтрофильно-лимфоцитарного соотношения (neutrophil-to-lymphocyte ratio, NLR) при поступлении и показателя Fatigue Assessment Scale (FAS) 21 балл
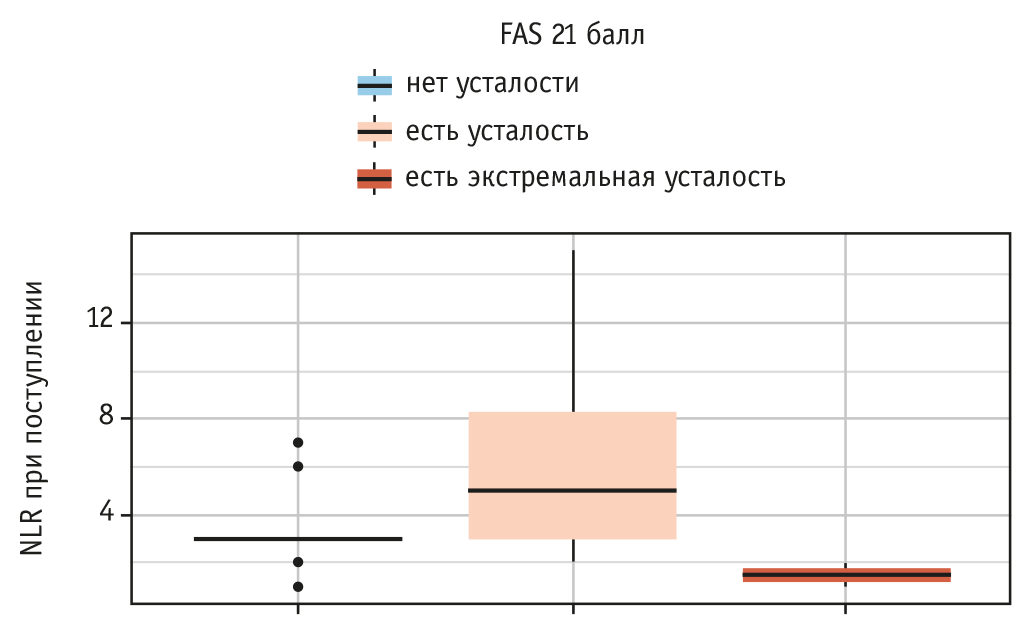
При анализе групп по отдельности такую связь выявить не удалось ни при long-COVID (p = 0,167), ни при post-COVID (p = 0,363).
Связь усталости и скорости оседания эритроцитов
Рутинным методом оценки воспалительной реакции является определение скорости оседания эритроцитов (СОЭ). Нами оценена ассоциация синдрома усталости с увеличением СОЭ при выписке (рис. 2, табл. 2).
Рис. 2. Связь общего числа баллов по Fatigue Assessment Scale (FAS) и скорости оседания эритроцитов (СОЭ) при выписке
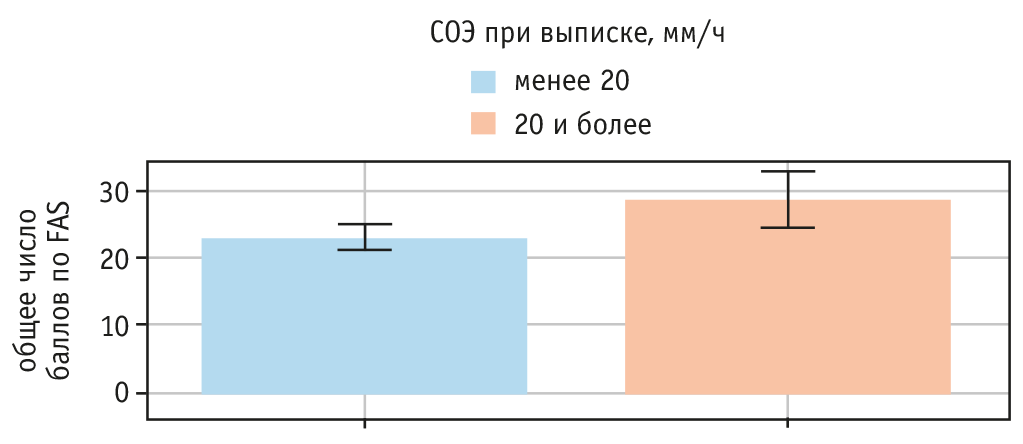
Таблица 2. Связь общего числа баллов по Fatigue Assessment Scale (FAS) и скорости оседания эритроцитов (СОЭ) при выписке
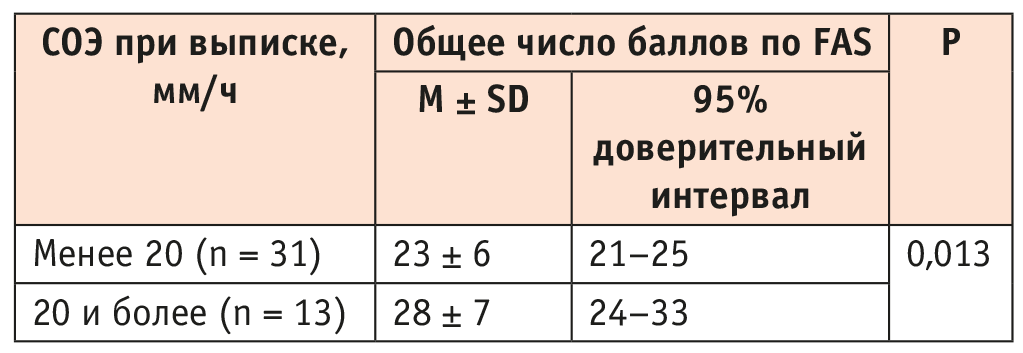
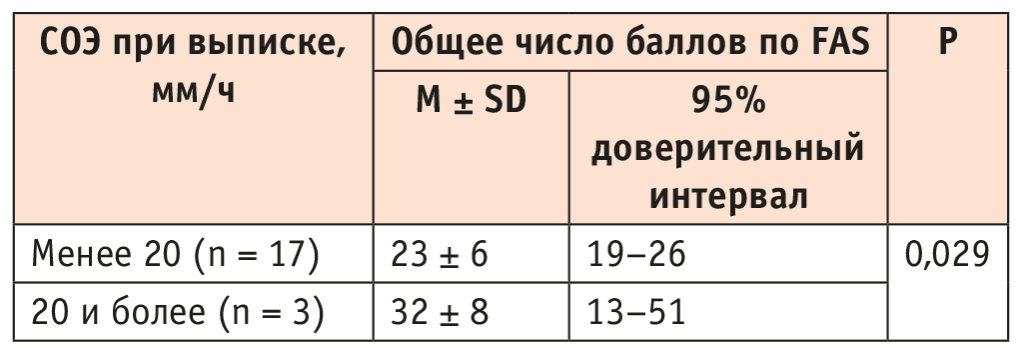
Выявлена значимая связь количества баллов по шкале FAS и СОЭ при выписке из стационара (p = 0,013). Интересно, что подобной связи не было у пациентов с long-COVID (p = 0,306), но она обнаружена в post-COVID (p = 0,029) (рис. 3, табл. 3).
Рис. 3. Связь общего числа баллов по Fatigue Assessment Scale (FAS) и скорости оседания эритроцитов (СОЭ) при выписке у больных с post-COVID
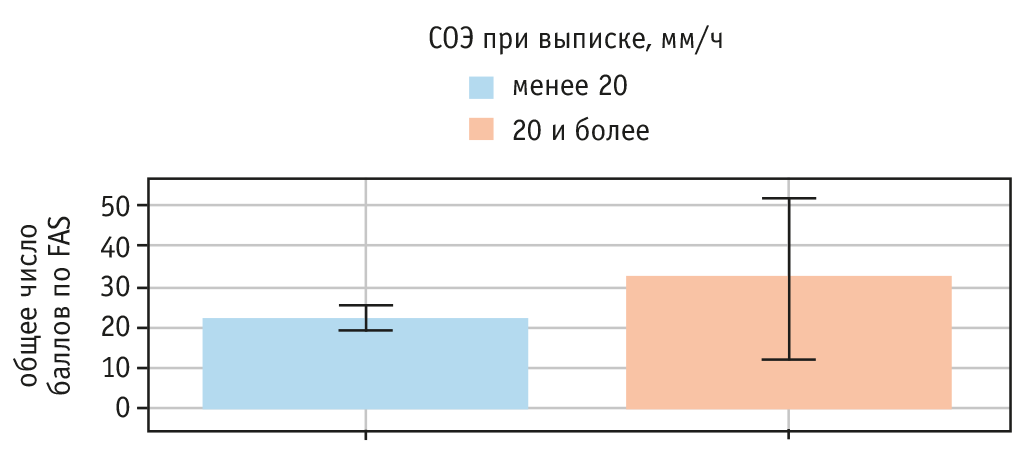
Таблица 3. Связь общего числа баллов по Fatigue Assessment Scale (FAS) и скорости оседания эритроцитов (СОЭ) при выписке у больных с post-COVID
Ассоциация усталости и уровня С-реактивного белка
Еще один рутинный метод оценки выраженности воспалительной реакции — определение уровня С-реактивного белка (СРБ). Однако статистически значимая связь синдрома усталости и уровня СРБ не установлена ни при госпитализации (p = 0,775), ни при выписке из стационара (p = 0,272).
Связь усталости и уровня ферритина
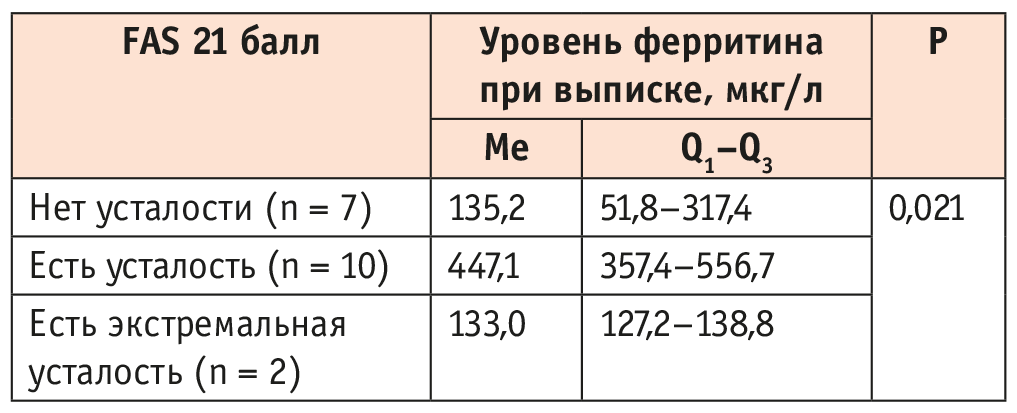
Согласно Временным методическим рекомендациям2, для оценки тяжести острой фазы COVID-19 использовался ферритин — также один из белков острой фазы воспаления. Нами обнаружена статистически значимая ассоциация между уровнем ферритина при выписке и выраженностью синдрома усталости (p = 0,021) (рис. 4, табл. 4).
Рис. 4. Связь уровня ферритина при выписке и показателя Fatigue Assessment Scale (FAS) 21 балл
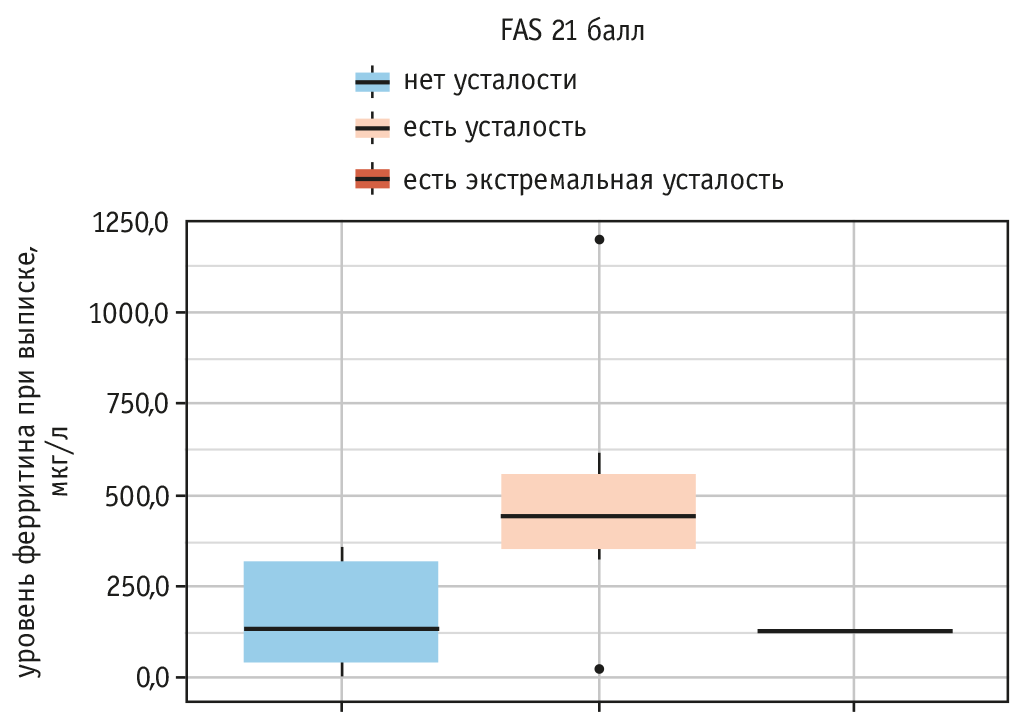
Таблица 4. Связь уровня ферритина при выписке и показателя Fatigue Assessment Scale (FAS) 21 балл
Ассоциация усталости и госпитализации в отделение реанимации и интенсивной терапии
Факт госпитализации в отделение реанимации и интенсивной терапии (ОРИТ) не только характеризовал тяжесть течения острой фазы COVID-19, но и был связан с развитием синдрома усталости у выживших: найдена значимая ассоциация между показателем FAS 21 балл и переводом в ОРИТ (p = 0,044) (табл. 5).
Таблица 5. Связь показателя Fatigue Assessment Scale (FAS) 21 балл и факта перевода больного в отделение реанимации и интенсивной терапии (ОРИТ)
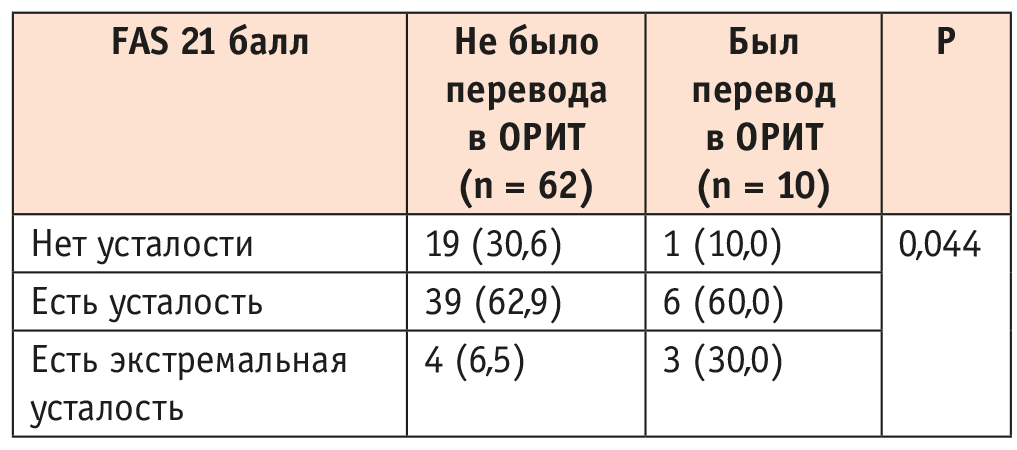
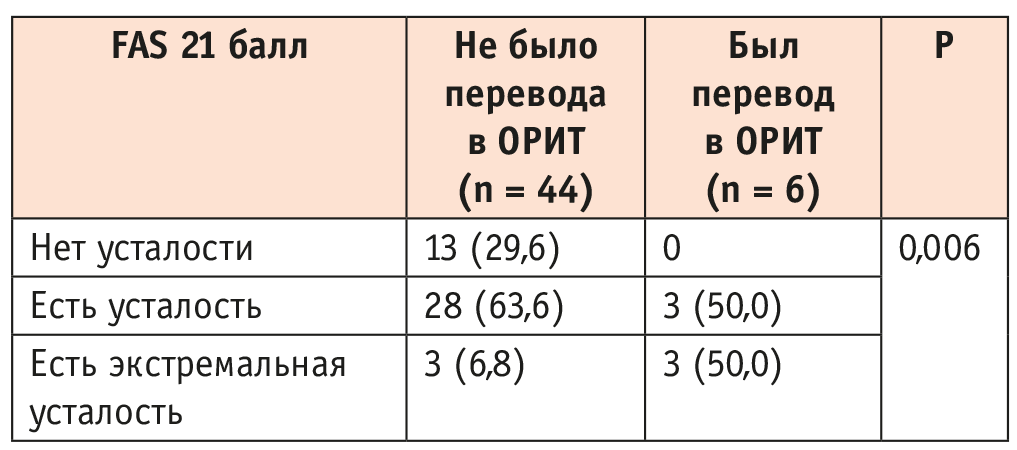
Эта связь оставалась значимой у пациентов с long-COVID (p = 0,006), но не у больных с post-COVID (p = 1,000) (табл. 6).
Таблица 6. Связь показателя Fatigue Assessment Scale (FAS) 21 балл и факта перевода больного в отделение реанимации и интенсивной терапии (ОРИТ) у пациентов с long-COVID
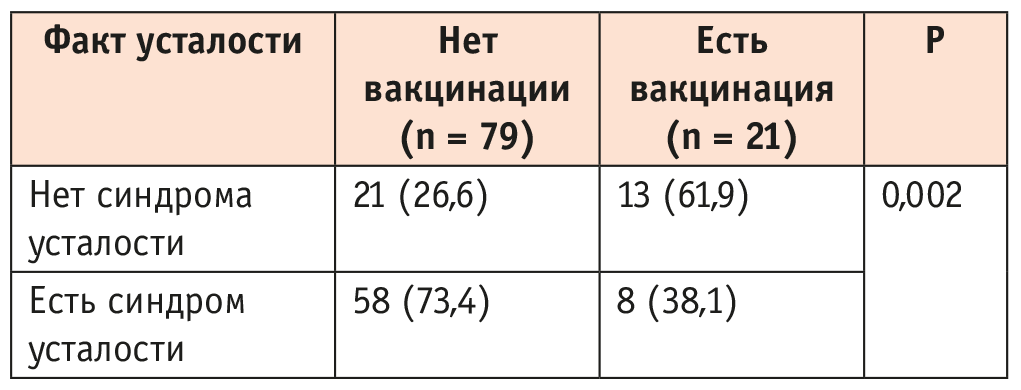
Связь усталости и вакцинации
Вакцинальный статус также связан с выраженностью синдрома усталости: вероятность встретить его у вакцинированных была меньше, чем у невакцинированных, различия шансов были статистически значимыми (отношение шансов = 0,223; 95% доверительный интервал: 0,081–0,613) (табл. 7).
Таблица 7. Наличие синдрома усталости в зависимости от вакцинации
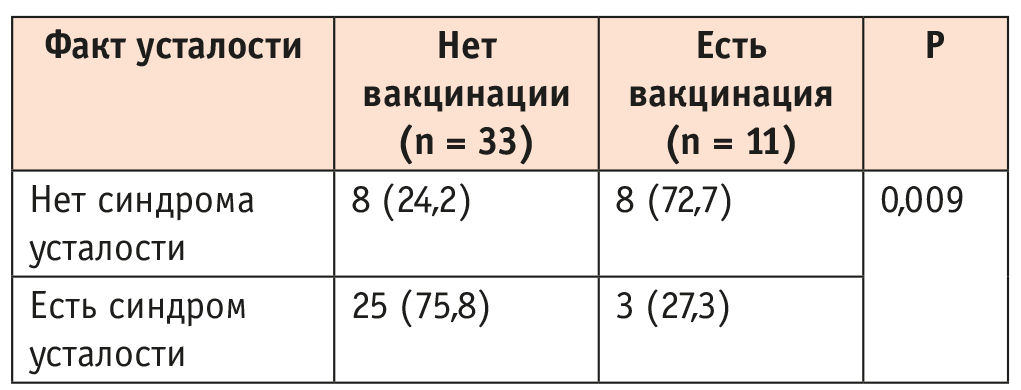
Интересно, что протекторная роль вакцинации не выявлялась в период long-COVID (p = 0,263), а проявляла себя уже у пациентов с post-COVID (табл. 8).
Таблица 8. Наличие синдрома усталости в зависимости от вакцинации у пациентов с post-COVID
Ассоциация усталости и терапии на амбулаторном этапе
К сожалению, в нашем исследовании не выявлена связь между синдромом усталости и амбулаторным применением этиотропной терапии (p = 0,459) или антикоагулянтов (p = 0,358) ни при анализе всей выборки, ни при анализе групп с long-COVID и post-COVID по отдельности.
ОБСУЖДЕНИЕ
Согласно одной из предлагаемых гипотез, последствия COVID-19 связаны с неадекватным воспалительным ответом. Так, восьмимесячное исследование, в котором сравнивали 31 пациента с «долгим» COVID-19 (усталостью/одышкой/болью в груди через 4 месяца после инфицирования) и 31 участника группы контроля (здоровые доноры, сдавшие анализы до декабря 2019 г.), выявило повышение активности врожденных иммунных клеток и продукции интерферонов ИФН-β и ИФН-λ1, отсутствие наивных Т- и В-клеток. Комбинация медиаторов воспаления ИФН-β, PTX3, ИФН-γ, ИФН-λ2/3 и интерлейкина 6 ассоциировалась с «долгим» COVID-19 с точностью 78,5–81,6%[6].
В метаанализе, посвященном различным биомаркерам у пациентов, перенесших COVID-19, показана статистически значимая связь «долгого» COVID-19 со 113 различными маркерами[7], среди которых ферритин и СРБ. В другом метаанализе, напротив, не найдена связь уровня ферритина с последствиями COVID-19, хотя обнаружена их ассоциация с концентрацией СРБ[8].
В исследовании[9] выявлена связь тяжести течения COVID-19 и длительно сохраняющегося увеличения СОЭ.
В небольшом испанском исследовании указано на ассоциацию NLR и сохраняющихся последствий коронавирусной инфекции[10]. В отдельных группах пациентов продемонстрирована прогностическая значимость NLR и тяжести течения острой фазы COVID-19[11].
В некоторых исследованиях описана бо́льшая распространенность синдрома усталости у больных, проходивших лечение в ОРИТ, чем у госпитализированных в профильные отделения[12, 13].
В испанском исследовании, включавшем 681 пациента, отмечена защитная роль вакцинации в отношении последствий COVID-19 в целом и синдрома усталости в частности[14]. Ретроспективный анализ медицинской документации 240 648 человек выявил, что вакцинированные лица в 7–10 раз реже сообщали о симптомах «долгого» COVID-19[15]. В другом исследовании по типу «случай — контроль» вакцинированные участники в 2 раза реже сталкивались с последствиями COVID-19[16].
Однако ретроспективный анализ электронных медицинских карт 10 024 вакцинированных лиц и 9479 участников контрольной группы не подтвердил ассоциацию между вакцинацией и сохранением симптомов на протяжении 6 месяцев[17].
Более детальную информацию о протекторном эффекте вакцинации приводят авторы метаанализа[18]: вакцинация двумя дозами ассоциировалась с более низкой частотой post-COVID и усталости, тогда как у пациентов с long-COVID такой связи не было.
ЗАКЛЮЧЕНИЕ
С синдромом усталости у пациентов, перенесших стационарное лечение в связи с поражением легких, вызванным COVID-19, связаны выраженность физиологического стресса на момент госпитализации (оцененная при помощи NLR), сохраняющееся после лечения воспаление (повышенные уровень ферритина и СОЭ). При этом факт лечения в отделении реанимации и интенсивной терапии связан с формированием синдрома усталости, вероятно, в большей степени у больных в период long-COVID, а протекторный эффект вакцинации выражен у пациентов с post-COVID.
Поступила: 11.12.2023
Принята к публикации: 01.02.2024
________
1 Методические рекомендации «Особенности течения long-COVID-инфекции. Терапевтические и реабилитационные мероприятия». Терапия. 2022;1(прил.):1–147. DOI: 10.18565/therapy.2022.1suppl.1-147
2 Авдеев С.Н., Адамян Л.В., Алексеева Е.И., Багненко С.Ф. и др. Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19). Временные методические рекомендации. Версия 18 (26.10.23). М.; 2023. 250 с.







