Аномальная инвазия, или врастание, плаценты — состояние, характеризующееся патологической инвазией ворсин хориона в стенку матки. Частота встречаемости данного осложнения в 1960 году составляла 1 случай на 93 000, но к настоящему времени достигла 1 на 533, а по некоторым данным — 1 на 272[1–3]. Основные факторы риска врастания плаценты — предлежание плаценты и предыдущее кесарево сечение; риски значительно повышаются при сочетании этих факторов, а также в случае расположения плаценты в области рубца на матке после перенесенного кесарева сечения[4]. Не стоит забывать и о том, что к аномальному прикреплению плаценты могут привести повреждение эндометрия в связи с кюретажем стенок матки, аблацией эндометрия и эмболизация маточных артерий и ручное отделение последа в предыдущих родах[5].
Глубина и площадь врастания плаценты — главные факторы, определяющие хирургическую тактику и исходы для женщин[6]. В последние годы были разработаны консервативные стратегии и мультидисциплинарные подходы, направленные на снижение объема кровопотери и сохранение фертильности пациенток[7–10].
В Национальном медицинском исследовательском центре акушерства, гинекологии и перинатологии данной проблемой, несущей значительную угрозу жизни матери и плода, занимаются с 2014 года. С того времени пролечены 132 пациентки и разработаны различные методики хирургического гемостаза, в число которых входят двусторонняя перевязка внутренних подвздошных артерий, временная окклюзия общих подвздошных артерий и комплексный компрессионный гемостаз; были получены 3 патента[11–14].
Несмотря на то что каждый из этих методов заслуживает особого внимания, эффективность комплексного компрессионного гемостаза оказалась значительно выше, чем таковая окклюзии магистральных сосудов. Объем кровопотери при метропластике с использованием турникетов для дистального гемостаза снижался в 2 раза по сравнению с кровопотерей при использовании других методов[15]. При анализе инфузионно-трансфузионной терапии по таким показателям, как объем аутоэритроцитов, частота и объем гемотрансфузий препаратами донорской крови, свежезамороженной плазмы, а также общий объем инфузии во время операции, были получены близкие значения в трех группах и статистически значимо меньшие — в группе с комплексным компрессионным гемостазом.
Особый интерес представляют данные об общей кровопотере при использовании каждого из методов и в зависимости от глубины инвазии трофобласта, которые также подтверждают высочайшую эффективность именно комплексного компрессионного гемостаза.
Цель данного исследования: оценить эффективность комплексного компрессионного гемостаза у пациенток с различной глубиной инвазии трофобласта.
МАТЕРИАЛЫ И МЕТОДЫ
Нами проведен проспективный анализ данных 98 беременных с диагнозом врастания плаценты, пролеченных в период с 1 января 2016 года по 31 декабря 2018 года в ФГБУ «НМИЦ АГП им. акад. В.И. Кулакова» Минздрава России. Диагнозы placenta accreta, placenta increta, placenta percreta
подтверждены при помощи морфологического исследования у 28 (28,6%), 64 (65,3%) и 6 (6,1%) пациенток.
Оценивали такие показатели, как возраст матери, предшествующие операции на матке, информацию о предыдущих беременностях (число, предшествующие операции кесарева сечения), объем кровопотери, экстирпацию матки, перевязку внутренних подвздошных сосудов. Дородовая диагностика аномального прикрепления плаценты осуществлялась при помощи УЗИ и МРТ. Всем пациенткам с подозрением на врастание плаценты проводилось оперативное лечение в объеме срединной лапаротомии, донного кесарева сечения, комплексного компрессионного гемостаза, баллонной тампонады матки, метропластики. Во всех случаях было выполнено патоморфологическое исследование для подтверждения диагноза.
Параметрические данные представлены как среднее значение и стандартное отклонение, непараметрические данные — как медиана и интерквартильный размах, качественные признаки — как абсолютное значение и доля в процентах. Для множественного сравнения параметрических данных использован тест ANOVA, непараметрических данных — тест Краскела — Уоллиса, для сравнения качественных признаков — однонаправленный расширенный тест Мантеля — Хензеля на наличие тренда. Различия считались статистически значимыми при p < 0,05.
РЕЗУЛЬТАТЫ
Средний возраст пациенток с подтвержденным диагнозом placenta accreta составил 35,1 ± 4,5 года, placenta increta — 33,0 ± 5,3 года, placenta percreta — 36,5 ± 3,0 года. Число беременностей в анамнезе в группах сравнения также значимо не различалось: 4 (3–5,25), 3,5 (2–5) и 3,5 (2,25–4,75) соответственно. Количество самопроизвольных и оперативных родов в анамнезе пациенток составило соответственно 1 (1–2) и 2 (1–3) при placenta accreta, 1 (1–1) и 1 (1–2) при placenta increta, 1 (1–1) и 1 (1–2) при placenta percreta и не было связано со степенью врастания плаценты.
Распространенность наиболее частых факторов риска врастания плаценты представлена в таблице 1. Рубец на матке после кесарева сечения в анамнезе встречался у всех участниц. При этом не было существенной разницы в количестве оперативных вмешательств. Рубец на матке после миомэктомии в анамнезе имел место только у пациенток с placenta increta
и placenta percreta, причем значимо чаще — у женщин с большей глубиной инвазии плаценты (p = 0,039). Не выявлено влияние числа проведенных миомэктомий на степень врастания плаценты, что может быть связано с небольшой распространенностью рубца на матке после миомэктомии у пациенток с врастанием плаценты.
Таблица 1
Факторы риска врастания плаценты
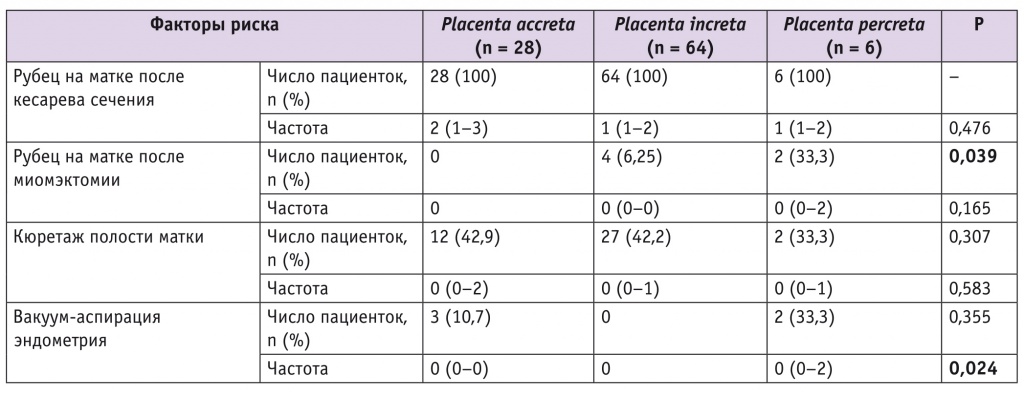
Кюретаж полости матки, в том числе повторный, был в анамнезе у 42,9% пациенток с placenta accreta, 42,2% с placenta increta и 33,3% с placenta percreta, вакуум-аспирация эндометрия — у 10,7% женщин с placenta accreta и у 33,3% с placenta percreta. При этом число вакуум-аспираций эндометрия в анамнезе ассоциировалось со степенью врастания плаценты (p = 0,024).
В исследовании не участвовали пациентки с пороками развития матки, а синдром Ашермана был диагностирован у 2 (3,1%) пациенток с Placenta increta, что делает невозможной оценку влияния данных факторов на степень врастания плаценты.
Особенности и исходы оперативного родоразрешения участниц исследования представлены в таблице 2. Срок родоразрешения пациенток был сопоставим во всех группах. При этом объем периоперационной (суммарной) кровопотери ожидаемо возрастал с увеличением глубины инвазии ворсин хориона в миометрий, как и частота перевязки внутренних подвздошных сосудов (дополнительный метод остановки кровотечения). При этом частота развития послеоперационного кровотечения была относительно невысокой и значимо не различалась в группах сравнения. При placenta percreta послеоперационное кровотечение не отмечено ни у одной пациентки, что может быть связано с небольшим размером группы.
Таблица 2
Особенности и исходы оперативного родоразрешения пациенток с врастанием плаценты
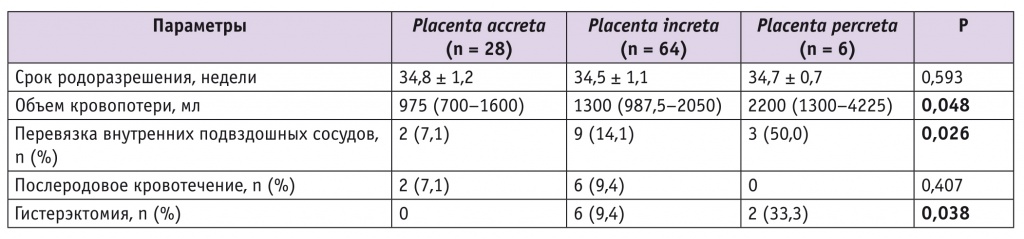
Гистерэктомия чаще требовалась женщинам с более выраженной степенью врастания плаценты: 9,4% против 33,3% (p = 0,038), а при placenta accreta она не понадобилась вовсе.
ОБСУЖДЕНИЕ
В настоящее время остаются открытыми вопросы патогенеза и рисков развития различных типов врастания плаценты. Множество исследований выявили, что наиболее значимые факторы риска врастания плаценты — число кесаревых сечений в анамнезе и предлежание плаценты, но данных о причинах увеличения глубины инвазии трофобласта недостаточно[4]. Анализ наиболее частых факторов риска показал, что число кесаревых сечений в анамнезе не играет значительной роли в степени инвазии плаценты, так же как миомэктомия или кюретаж полости матки.
Кроме того, не найдена диагностически значимая разница в возрасте и числе родов между женщинами из различных групп, что согласуется с данными некоторых исследователей[16], в то время как другие авторы сообщают о повышении риска врастания плаценты при увеличении возраста матери, что может быть связано с более высоким паритетом[17].
Анализ сроков родоразрешения не показал значимые различия между пациентками с различной степенью инвазии трофобласта. Все женщины были прооперированы в сроках 34–36 недель беременности, оптимальных для предотвращения развития дородового кровотечения и улучшения исходов для новорожденного[18]. Это согласуется с данными М.А. Курцера и соавт. о том, что наибольшее число беременных с врастанием плаценты были благополучно родоразрешены в сроки 34–37 недель беременности в плановом порядке[10].
M.A. Belfort и B.K. Robinson также подтверждают, что родоразразрешение в указанные сроки при врастании плаценты позволяет избежать экстренной операции, вероятность которой после 34–35 недель беременности резко возрастает[19–21].
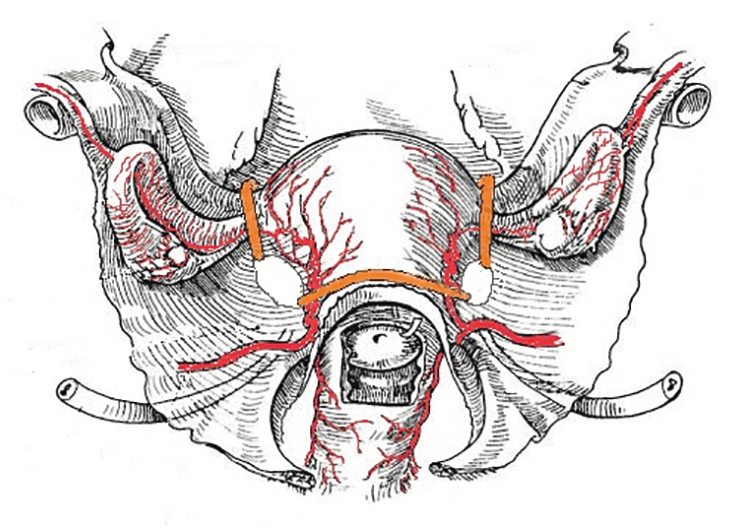
Основной проблемой, возникающей при родоразрешении пациенток с патологией прикрепления плаценты, является объем интра- и послеоперационной кровопотери, для уменьшения которой необходима оптимальная хирургическая техника гемостаза, позволяющая проводить органосохраняющую операцию без интраоперационных и отдаленных осложнений для матери. Таким методом служит комплексный компрессионный гемостаз, при котором используется билатеральное наложение турникетных жгутов на основание широких связок, где происходит компрессия трубных ветвей и коммуникантов, связывающих яичниковую и маточную артерии, а также восходящие маточные артерии в шеечно-перешеечной области. Этот метод показал высокую эффективность и безопасность при минимальном общем объеме кровопотери[22] (рис. 1).
Рис. 1. Схема комплексного компрессионного гемостаза. Наложение турникетных жгутов билатерально на основание широких связок, где таким образом захватываются маточная труба, мезосальпинкс, собственная связка яичника и шеечно-перешеечная область матки в проекции деления маточной артерии на восходящую и нисходящую ветвь
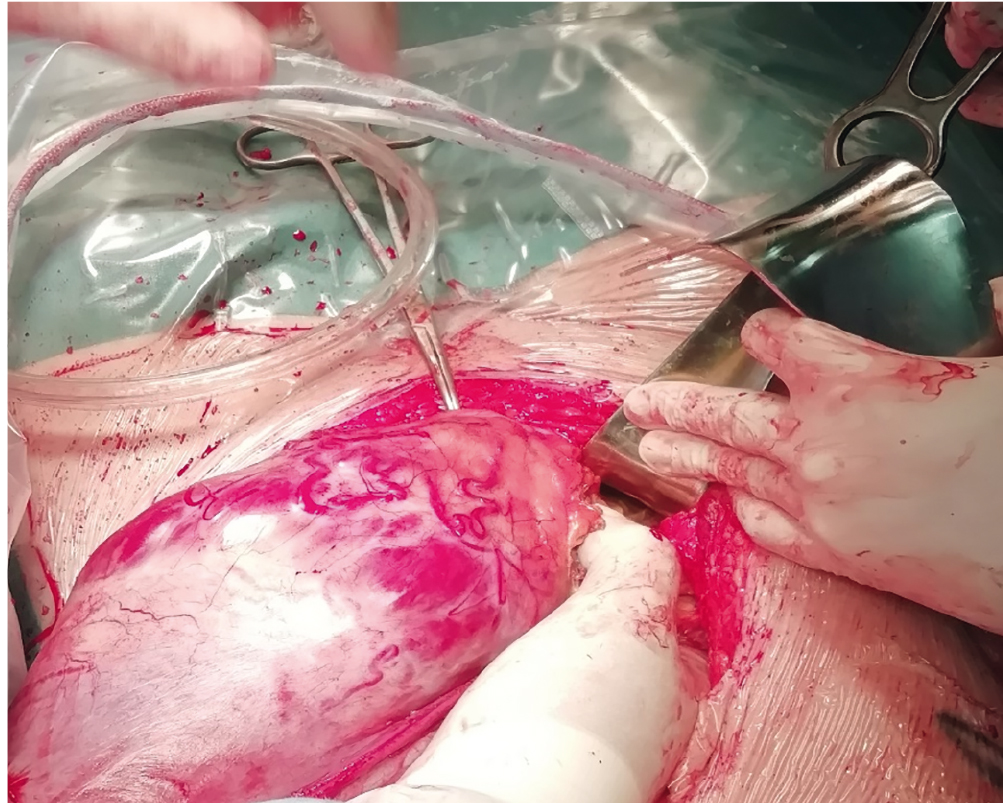
Как и предполагалось, наибольшей кровопотеря была в группе placenta percreta
(рис. 2) независимо от хирургического метода, что подтверждает гипотезу об увеличении кровопотери по мере увеличения инвазии ворсин трофобласта[23]. В этой группе чаще приходилось прибегать к перевязке внутренних подвздошных сосудов как к дополнительному методу остановки продолжающегося кровотечения.
Рис. 2. Placenta percreta. Фотография Р.Г. Шмакова
Гистерэктомия, часто проводимая при врастании плаценты, травматична и увеличивает кровопотерю; кроме того, она лишает женщину репродуктивного потенциала и нарушает анатомию тазового дна, что в дальнейшем приводит к полисистемным синдромам. Анализ среднего показателя общей кровопотери при гистерэктомии по поводу врастания плаценты показал, что кровопотеря варьирует в широком диапазоне — от 2000 до 7800 мл, в 90% случаев превышая 3000 мл, что ставит под сомнение взгляды ряда исследователей об оправданности рутинной гистерэктомии[24–26].
В нашем исследовании статистически значимо показано, что глубина инвазии напрямую коррелирует с частотой гистерэктомии, объемом кровопотери и необходимостью применения дополнительных методов остановки кровотечения.
ЗАКЛЮЧЕНИЕ
Проанализированные данные позволяют разработать оптимальную тактику предикции врастания плаценты, а также хирургическую тактику родоразрешения беременных с данным осложнением, однако необходимо дальнейшее изучение проблемы для снижения объема кровопотери и улучшения исходов у женщин с наиболее тяжелыми случаями врастания плаценты.








