ВВЕДЕНИЕ
Гнойно-воспалительные заболевания занимают в настоящее время четвертое место в структуре причин материнской заболеваемости и смертности[1–5] и составляют от 13,3 до 54,3% всех заболеваний пуэрперия (в РФ материнская смертность, связанная с сепсисом во время родов и в послеродовом периоде, достигает 3,6%)[1–3]. В свою очередь, в структуре инфекционно-воспалительных заболеваний пуэрперия послеродовый эндометрит сохраняет лидирующее положение, являясь одной из основных причин материнской инфекции. После вагинальных родов он встречается у 3–5% женщин, а после кесарева сечения — у 27–30%[1–3, 5, 6].
Клиническая картина послеродового эндометрита на современном этапе имеет стертое течение, нередко он скрывается под масками субинволюции матки, заболевание поздно манифестирует, протекает волнообразно и быстро прогрессирует[7–11]. В современных рекомендациях, кроме клинических и лабораторных признаков эндометрита и несостоятельности швов на матке после оперативного родоразрешения, методом оценки считается проведение ультразвуковой визуализации и гистероскопии, при этом достоверно судить о воспалительном процессе и состоятельности швов на матке до конца не представляется возможным[12–15]. Результаты визуализации послеродового эндометрита неспецифичны и могут быть идентичны с результатами обследования нормальной послеродовой матки[15, 16].
Измерение интенсивности электромагнитного излучения тканей человека в диапазоне сверхвысоких частот с помощью микроволновой радиотермометрии (МРТМ) с целью ранней диагностики послеродового эндометрита и несостоятельности швов на матке после кесарева сечения является новым и перспективным методом[17]. В его основе лежит анализ температурных значений, регистрируемых в проекции внутренних органов для оценки патологических процессов[17–19]. Термоассиметрия стенки матки чаще всего индуцируется воспалительными изменениями в поврежденных тканях или их расхождением, связанным с неполноценной репарацией[17, 19]. При этом МРТМ абсолютно безопасна для пациенток при отсутствии противопоказаний во время беременности и при грудном вскармливании, не требует приобретения сверхдорого оборудования и длительного обучения медицинского персонала. Все вышеперечисленное и обусловило актуальность проведенного исследования.
Цель исследования: оценка возможностей МРТМ в ранней диагностике эндометрита и несостоятельности шва на матке после кесарева сечения.
МАТЕРИАЛЫ И МЕТОДЫ
Базы проведения исследования — кафедра акушерства, гинекологии и перинатологии Кубанского государственного медицинского университета, два краевых перинатальных центра г. Краснодара (ГБУЗ ДККБ и ККБ № 2), исследование проводилось с января 2020 г. по январь 2022 г.
В исследовании участвовали 90 родильниц после абдоминального родоразрешения в возрасте 19–38 лет (средний возраст — 27,5 ± 5,9 года): 24 пациентки (I группа) с диагнозом Эндометрит после операции кесарева сечения; 16 (II группа) — с диагнозом Эндометрит после операции кесарева сечения. Несостоятельность швов на матке (МКБ-10 О86.0 Инфекция хирургической акушерской раны, О86.8 Другие уточненные послеродовые инфекции); 50 (III (контрольная) группа) — с нормальным течением пуэрперия после кесарева сечения.
Обследование проводилось, согласно Приказу Минздрава России № 1130н от 20.10.2020 г. «Об утверждении Порядка оказания медицинской помощи по профилю “акушерство и гинекология”», клиническим рекомендациям. В работе с пациентками соблюдались принципы, предъявляемые Хельсинкской декларацией Всемирной медицинской ассоциации «Этические принципы научных и медицинских исследований с участием человека» (с поправками 2008 г.), «Правилами клинической практики в Российской Федерации» (Приказ Минздрава России № 266 от 19.06.2003 г.), Национальным стандартом РФ «Надлежащая клиническая практика» (2005). Соблюдение этических принципов исследования с участием человека отмечено в протоколе № 12 от 19.02.2020 г. заседания этического комитета по проведению научных исследований КубГМУ.
Критерии включения: родоразрешение путем кесарева сечения в теле (корпоральный) или нижнем сегменте матки; отсутствие на момент родоразрешения хориоамнионита и другой инфекционной патологии; отсутствие тяжелой соматической патологии и злокачественных новообразований; информированное добровольное согласие на участие.
Согласно Приказу № 1130н и клиническим рекомендациям, применялись бактериологические, морфологические и инструментальные методы исследования. В качестве методов инструментальной диагностики состояния матки и швов после кесарева сечения применяли УЗИ, гистероскопию и МРТМ. При ультразвуковой диагностике в режиме двухмерной визуализации с использованием трансабдоминального датчика с частотой 2–6 МГц и трансвагинального сканирования с частотой 4–9 МГц (3–4-е сутки послеоперационного периода) оценивались размеры матки, объем, контуры, эхоструктура миометрия, наличие очаговых изменений миометрия, толщина передней стенки матки в проекции послеоперационного шва, наличие и степень выраженности акустических признаков воспалительной реакции миометрия в области рубца, состояние позадиматочного пространства. Осуществлялось доплеровское исследование с цветовым доплеровским картированием (ЦДК) и оценкой кровотока в маточных артериях и васкуляризации миометрия в области послеоперационного шва.
При гистероскопии (Karl Storz HYF-1T, Германия) оценивали полость матки, область послеоперационного шва. При обнаружении патологических изменений проводили удаление образований, их морфологическую верификацию.
МРТМ-обследование (диагностический комплекс РТМ-01-РЭС, Россия) заключалось в измерении внутренней температуры миометрия в области швов на матке трансабдоминальным и трансвагинальным датчиками — определяли наиболее гипо- и гипертермичные участки матки по линии швов, термоассиметрию, дисперсию температуры. Результаты отражались в виде графика (горизонтальная ось — точки измерения, вертикальная — температурные значения), что позволило оценить разность температур в области шва на матке и разность цветовой визуализации температурных полей на экране монитора. Измеряли индекс термоассиметрии (ИТА) — соотношение гипо- и гипертермичных участков миометрия:
ИТА = Тmax – Тmin,
где Тmax — максимальная температура в области швов на матке, Тmin — минимальная температура. Если ИТА > 0,9, то термоассиметрия повышена, и это один из признаков несостоятельности рубца на матке. Дополнительно оценивали максимальное значение температуры в области шва на матке по сравнению со средней температурой (tр – tср, где tср = ∑6ti/6, ti — температуры в 6 точках) и среднеквадратичное значение разностей температур между точками в рубце на матке (√∑6ti2/6).
Инфильтрация и гиперемия в области кожного шва, наблюдаемые в некоторых случаях после лапаротомии, оказывают незначительное влияние на интерпретацию результатов исследования, так как оценка состояния шва на матке МРТМ-методом ведется и трансабдоминальным, и трансвагинальным датчиками в нескольких точках, что позволяет дать полноценную картину с исключением помех.
Полученные результаты были подвергнуты статистической обработке с вычислением средней арифметической величины (М) и стандартного отклонения (s) с учетом достоверной вероятности по критерию Стьюдента — Фишера с помощью программного обеспечения (R, версия 3.1.1 для Windows, R Foundation, http://www.r-project.org/). Значение p < 0,05 указывало на статистически значимую разницу.
РЕЗУЛЬТАТЫ
Проведены обследование и лечение родильниц после кесарева сечения с учетом особенностей клинического течения послеродовой гнойно-септической патологии пуэрперия.
По паритету статистически значимых различий между группами не было (р > 0,05). Анамнестические данные соматического статуса наших пациенток показали, что фоном для развития послеродовых инфекционных осложнений часто являлась хроническая экстрагенитальная патология: анемия (37,5% (15/40) в I и II группах), варикозное расширение вен нижних конечностей и органов малого таза (42,5% (17/40) и 45% (18/40) соответственно), заболевания мочевыделительной системы (32,5% (13/40) и 30% (12/40) соответственно) и ЖКТ (27,5% (11/40) и 25% (10/40) соответственно).
Обращает на себя внимание высокий процент болезней, связанных с дисплазией соединительной ткани (миопии, митрального пролапса и др.). В структуре эндокринной патологии у пациенток I и II групп преобладали заболевания, связанные с относительной гиперэстрогенией: эндометриоз — 22,5 ± 2,1% (9/40), миома матки — 27,5 ± 2,1% (11/40). Доминирующими гинекологическими патологиями у них оказались хронический эндометрит — 45,0 ± 1,1% (18/40), сальпингоофорит — 35,0 ± 2,1% (14/40).
Ожирение, являющееся одной из причин технических сложностей кесарева сечения, изменения сократительной деятельности матки, иммунного статуса, препятствующее нормальному заживлению операционной раны, встречалось у 55,0 ± 1,1% (22/40) женщин в I и II группах против 20% (10/50) в контрольной: средний ИМТ в I группе составлял 27,0 ± 2,7 кг/м2 (95% ДИ: 21,0–34,0), во II группе — 29,8 ± 2,3 кг/м2 (95% ДИ: 22,0–36,0), в контрольной — 25,1 ± 3,1 кг/м2. Различия между II группой и контрольной считались статистически значимыми (p < 0,05).
Таким образом, у пациенток с гнойно-воспалительными осложнениями после кесарева сечения отмечалась более высокая частота сопутствующей гинекологической (воспалительной и гормональной) и экстрагенитальной патологии, что предрасполагает к нарушениям инволюции, изменению репаративных процессов в тканях оперированной матки, реализации хронических персистирующих очагов инфекции.
Анализ течения настоящей беременности выявил, что у 66,7% (16/24) пациенток I группы и 56,25% (9/16) II группы она протекала на фоне угрозы прерывания. Наиболее часто встречающимися патологиями гестации в I и II группах были анемия легкой и средней степени — 72,5 ± 2,1% (29/40), гестационный СД — 30,0 ± 1,1% (12/40), обострение экстрагенитальных заболеваний отмечено у 16,7% (4/24) беременных I группы и у 18,75% (3/16) II группы: чаще всего в обеих группах наблюдалось обострение хронических заболеваний мочеполовой системы (цистита и пиелонефрита) — 12,5% (5/40).
Бактериоскопия вагинальных мазков показала отличия в лейкоцитарной реакции вагинального содержимого в I и II группах от показателей контрольной группы (13,65 ± 2,95 лейкоцитов в поле зрения против 9,8 ± 1,2), в содержании кокковой микрофлоры (29,4 ± 1,6% пациенток имели в мазках кокковую флору более 10 в поле зрения против 15,6 ± 0,7% участниц контрольной группы), по остальным параметрам различия отсутствовали.
Анализ микробного пейзажа родовых путей установил полимикрoбную этиологию эндометрита, и ведущую роль играли условно-патогенные микроорганизмы: энтерококки, энтеробактерии (Enterococcus faecalis, Proteus mirabilis) и неспорообразующие анаэробы (Peptostreptococcus spp., Bacteroides spp.), находившиеся в большинстве случаев в значительном количестве в виде аэробно-анаэробных ассоциаций.
Срок гестации на момент родоразрешения пациенток I и II групп в среднем составил 37,8 ± 3,3 недели (95% ДИ: 26,4–41,3). Значимые различия между группами с осложненным течением пуэрперия и контрольной группой отсутствовали (p > 0,05). Кесарево сечение проводилось в группах с осложненным течение пуэрперия чаще всего по экстренным и неотложным показаниям — 72,5 ± 2,3% (29/40), в контрольной группе экстренных показаний было в 1,4 раза меньше (52%, 26/50), большинство операций в I и II группах выполнены интранатально — 57,5 ± 2,1% (23/40). Информация о технических сложностях при выведении предлежащей части плода, сопровождающихся травматизацией матки (разрывах нижнего сегмента; разрывах, переходящих на маточное ребро) имелась в 3 (7,5%) из 40 случаев. Шесть (15%) из 40 операций сопровождались патологической кровопотерей (1000 мл и более) — у женщин произведена перевязка восходящих ветвей a. uterinae, а у 2 (5,0%) — наложение компрессионных гемостатических швов на матку (по B. Lynch или А. Pereira).
Признаки патологического воспалительного процесса в оперированной матке диагностированы в среднем на 2,9 ± 1,6 сутки (95% ДИ: 2–6) после родоразрешения в I группе и на 3,1 ± 1,4 сутки (95% ДИ: 2–5) во II группе (различия между группами по данному параметру не были статистически значимыми — p > 0,05). В большинстве случаев основными симптомами эндометрита стали субфебрильная и фебрильная гипертермия (37,8 ± 1,3°С в обеих группах), слабость (90%; 36/40), боли различной интенсивности (3–7 баллов по ВАШ) в нижних и средних отделах живота (87,5%; 35/40), вздутие с нарушением перистальтики кишечника (72,5%; 29/40), задержка стула (65,0%; 26/40).
При объективном исследовании у большинства родильниц отмечалось учащение пульса (средние значения — 88,2 ± 3,7 удара в минуту), дыхания (ЧДД — 17,4 ± 1,3 в минуту). Пальпация передней брюшной стенки была болезненной преимущественно в нижних отделах у всех пациенток (4–7 баллов по ВАШ), у 3/40 (7,5%) женщин наблюдались отечность, гиперемия и инфильтрация кожного послеоперационного шва.
При влагалищном мануальном исследовании у 14/40 (35,0%) рожениц выявлены нарушение формирования шейки матки, нарушение инволюции матки (пастозность консистенции, высокое стояние дна — высота дна матки = 20,6 ± 1,5 см), болезненность при пальпации (табл. 1).
Таблица 1
Клинические симптомы эндометрита после кесарева сечения, n (%)
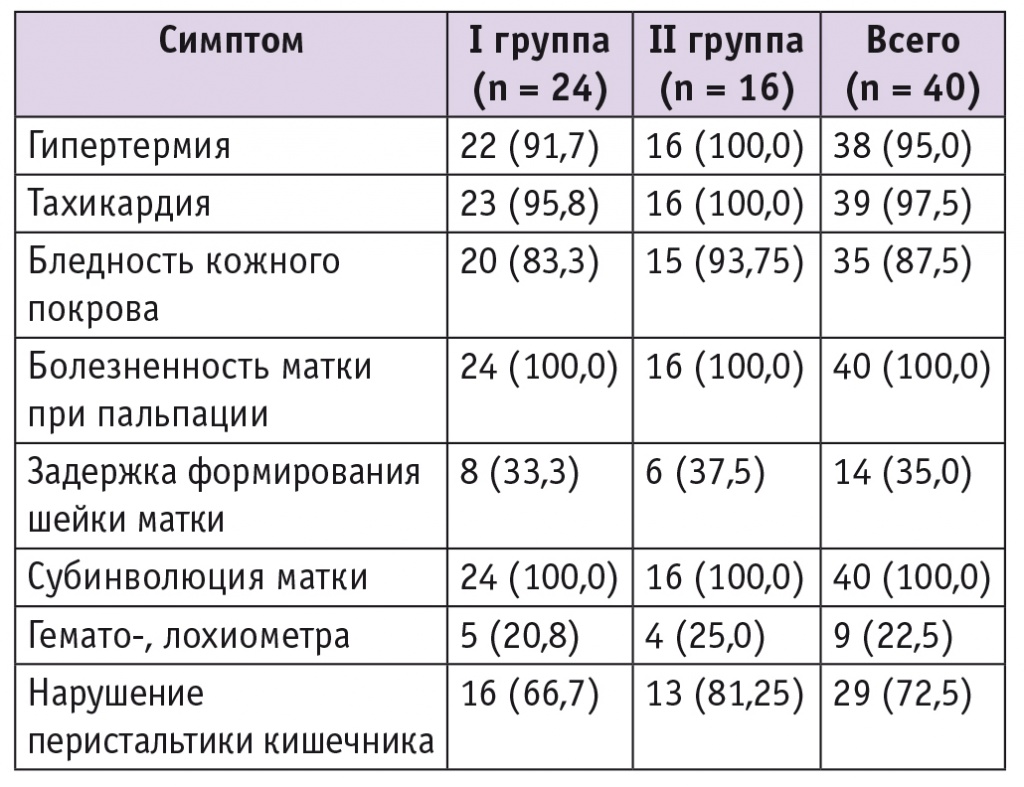
Лохии в обеих группах чаще всего носили кровянистый характер: у 87,5% (35/40) женщин I и II групп и у 84% (42/50) в группе с нормальным послеродовым периодом. В 5 (12,5%) из 40 случаев уже на третьи сутки после операции появились гнойные выделения из половых путей со специфическим ихорозным запахом.
Таким образом, клиническая картина в исследуемых группах характеризовалась синдромокомплексом, включающим воспалительно-интоксикационный, локальный воспалительный синдромы, синдромы субинволюции матки и мальабсорбции. При этом практически у 1/3 родильниц отмечена стертая клиническая картина с субфебрилитетом, умеренной болезненностью в области оперативного вмешательства.
При исследовании показателей крови практически все параметры у родильниц с гнойно-воспалительными осложнениями пуэрперия отличались от показателей контроля: количество лейкоцитов в I и II группах в среднем составило 14,8 ± 2,8 × 109/л, в контрольной группе — 8,1 ± 1,3 × 109/л, т. е. в 1,8 раза меньше (p < 0,023 и p < 0,014 соответственно). Максимальную информативность имели палочкоядерные нейтрофилы — в группах пациенток с послеоперационным эндометритом и несостоятельностью швов на матке их средние значения составили 7,4 ± 0,35%, а в контрольной — 2,3 ± 0,2% (повышение в 3,2 раза; p < 0,035 и p < 0,027 соответственно).
Близкие по информативности значения установлены для сегментоядерных нейтрофилов (65,85 ± 2,65% в основных группах против 50,4 ± 2,0% в контрольной) и лимфоцитов (18,45 ± 1,3% против 35,6 ± 1,5%; р < 0,05).
Анализ степени тяжести анемического синдрома показал, что анемия средней и тяжелой степени наблюдалась в 2,2 раза чаще у пациенток I и II групп, чем у родильниц контрольной группы (средний уровень гемоглобина — 88,4 ± 4,3 г/л против 112,1 ± 5,1 г/л, эритроциты — 3,2 ± 0,5 × 1012/л против 4,8 ± 0,3 × 1012/л; p < 0,05).
При физиологическом течении послеродового периода на 3–6-е сутки процесс асептического воспаления эндометрия купируется при лейкоцитарном индексе интоксикации (ЛИИ) и уровне СРБ менее 4,0 ед и 10,0 мг/л соответственно: у пациенток с осложнившимся эндометритом послеоперационным периодом (I и II группы) на 3-и сутки ЛИИ и концентрация СРБ достигли 5,75 ± 1,25 ед (III группа — 2,43 ± 0,3 ед) и 20,1 ± 7,2 мг/л (III группа — 2,13 ± 0,28 мг/л).
Статистически значимые различия (р < 0,05) между пациентками I и II групп и женщинами с неосложненным пуэрперием в биохимическом анализе крови зарегистрированы по параметрам общего белка (58,75 ± 4,95 г/л против 65,2 ± 5,4 г/л), а также по уровню щелочной фосфатазы — 590,8 ± 120,55 Ед/л против 311,6 ± 95,8 Ед/л.
На 3–4-е сутки после кесарева сечения всем пациенткам выполняли трансабдоминальное и трансвагинальное УЗИ матки, органов малого таза с доплерометрическим контролем и МРТМ. При эхографическом исследовании определялись размеры матки (длина, ширина, высота и объем полости матки), толщина миометрия в области послеоперационного шва, кровоток в радиальных артериях. У пациенток I и II групп отмечены значимо бо́льшие, чем в контрольной группе, ширина матки — 104,35 ± 10,75 мм (95% ДИ: 93,6–115,1 мм) против 69,2 ± 5,8 мм (95% ДИ: 63,2–75,1 мм), переднезадний размер полости матки (М-эхо) — 11,8 ± 1,8 мм (95% ДИ: 9,7–13,0 мм) против 8,1 ± 0,8 мм (95% ДИ: 7,2–8,9 мм), объем ее полости — 563,7 ± 43,45 мл (95% ДИ: 514,8–633,2 мл) против 117,1 ± 23,9 мл (95% ДИ: 92,1–133,5 мл) (р < 0,05) (табл. 2).
Таблица 2
Сонографические параметры матки после кесарева сечения, M ± s
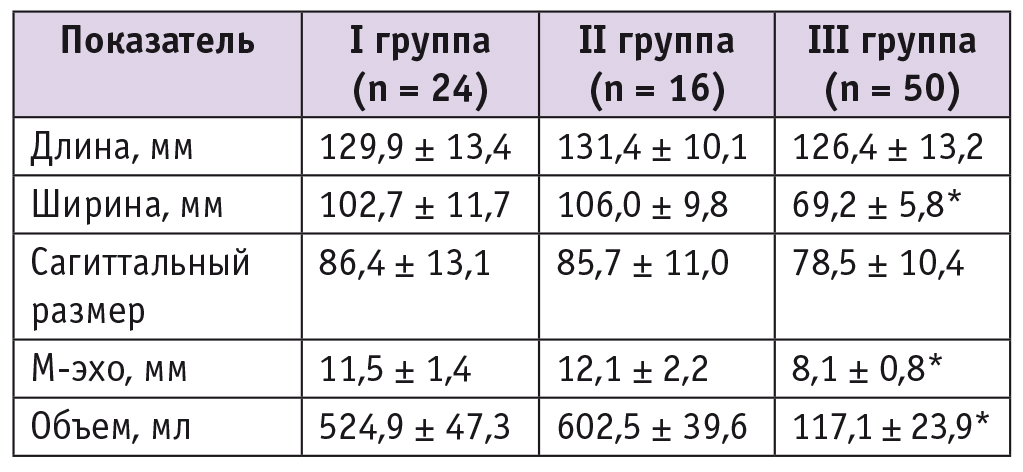
* Отличия от I и II групп статистически значимы (р < 0,05).
Толщина миометрия у родильниц с осложненным течением пуэрперия на третьи сутки после оперативного родоразрешения составила в среднем 10,4 ± 2,6 мм (95% ДИ: 7,8–12,6 мм), в контрольной группе — 7,1 ± 1,9 мм (95% ДИ: 4,2–8,1 мм).
В ходе проведенного исследования также дана оценка эхоструктуры тканей матки и степени ее неоднородности (особенно в области послеоперационного шва). Определялись наличие и степень выраженности акустических признаков воспалительной реакции миометрия, его дефекты, количество и гомогенность жидкости в брюшной полости и позадиматочном пространстве. Зарегистрировано отсутствие соответствия инволюции матки третьим суткам послеоперационного периода у всех пациенток I и II групп: полость матки была расширена в 100,0% случаев и заполнена массивным содержимым и детритом у 75% (18/24) родильниц I группы и 81,25% (13/16) II группы.
Сонографические признаки эндометрита — наличие на стенках линейных эхопозитивных структур, неоднородность эхоструктуры передней и задней стенок миометрия — диагностированы в 33,3% (8/24) случаев в I группе и в 43,7% (7/16) случаев во II группе, то есть если в диагнозе субинволюции матки ультразвуковой метод имеет почти 100% чувствительность и специфичность, то при диагностике послеоперационного эндометрита она достигает лишь около 38,5 ± 5,5%.
При оценке состоятельности рубца на матке после кесарева сечения особое внимание уделено сонографической оценке контуров и эхоструктуры миометрия передней стенки в его проекции. У 8,3% (2/24) родильниц I группы и у 12,5% (2/16) II группы отмечено нетипично низкое расположение рубца — ниже уровня внутреннего зева.
Неровные внутренние контуры стенок матки в области рубца со стороны ее полости выявлены у 20,8% (5/24) женщин I группы и у 68,75% (11/16) II группы, локальное изменение структуры миометрия с участками пониженной эхогенности в области швов (зоны инфильтрации) величиной до 1,5 × 1,5 см отмечено у 8,3% (2/24) пациенток I группы и у 11/16 (68,75%) II группы, ширина зоны пониженной эхогенности более 1,5 см визуализировалась только во II группе — у 6 (37,5%) наблюдаемых. Средняя глубина ниш в области шва на матке в группе составила 1,37 ± 0,2 мм (95% ДИ: 0,8–2,2) (табл. 3).
Таблица 3
Сонографические признаки эндометрита и несостоятельности рубца на матке после кесарева сечения, n (%)
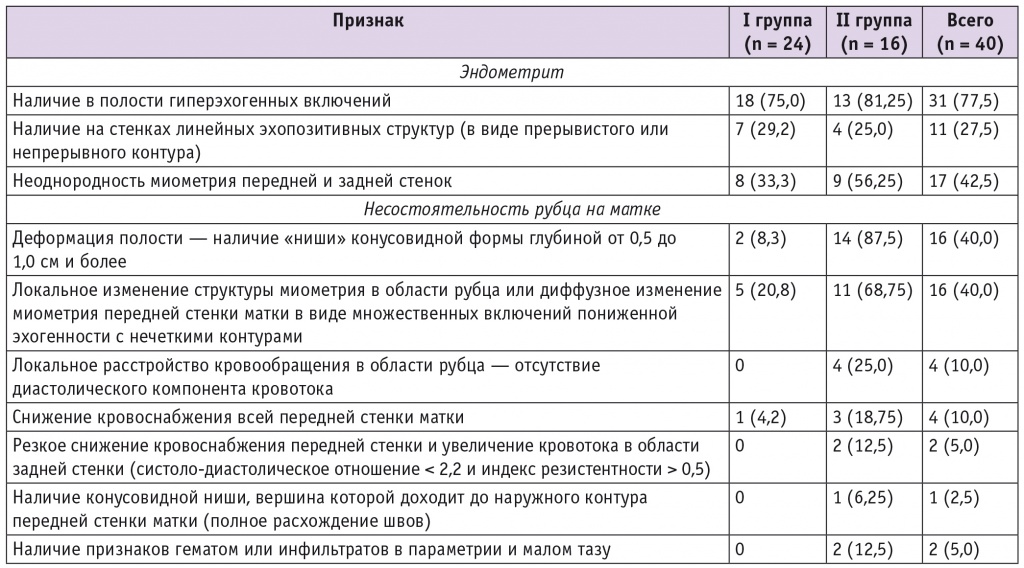
Исследование кровотока с применением ЦДК и энергетического доплера маточных артерий с визуализацией аркуатных и радиальных артерий показало локальное расстройство кровообращения в области рубца, проявлявшееся снижением кровотока и повышением индексов сосудистой резистентности (систоло-диастолическое отношение (СДО) — 3,5–4,0; индекс резистентности (ИР) — 0,7–0,85) с асимметрией этих показателей в области верхней половины передней и задней стенок матки (СДО — 2,2–2,8 и ИР — 0,34–0,44), оно выявлено у 43,75% (7/16) женщин II группы (в I группе таких пациенток не было).
Отсутствие диастолического компонента кровотока, свидетельствующее о нарушении кровообращения в области шва на матке с неполной его состоятельностью и возможным развитием очагового некроза, выявлено у 25% (4/16) родильниц II группы. Выраженное снижение кровоснабжения передней стенки с увеличением кровотока задней (СДО < 2,2 и ИР > 0,5), характерное для тотального панметрита и полной несостоятельности шва на матке, описанное В.И. Краснопольским и соавт.[9], наблюдалось у 12,5% (2/16) пациенток II группы и являлось прогностически неблагоприятным признаком (см. табл. 3).
Одной из основных задач нашего исследования была оценка диагностической ценности метода МРТМ в визуализации признаков эндометрита и несостоятельности швов на матке после родоразрешения путем кесарева сечения. На 3–4-е сутки после абдоминального родоразрешения в I и II группах все МРТМ-параметры отличались от показателей контроля (III группа). Максимальные значения температуры по сравнению со средней температурой по передней стенке матки в области шва составили в I группе 0,51 ± 0,05 (95% ДИ: 0,46–0,56), среднеквадратичное значение разностей температур между точками в рубце на матке — 0,64 ± 0,07 (95% ДИ: 0,57–0,71), при этом средний ИТА — 0,86 ± 0,08 (95% ДИ: 0,78–0,95) (табл. 4, рис. 1, 2).
Таблица 4
Средние значения термограммы после кесарева сечения, M ± s

* Отличия от II группы статистически значимы (р < 0,05).
** Отличия от I и II групп статистически значимы (р < 0,05).
Рис. 1. Индекс термоассиметрии (ИТА) и термограмма в группе с эндометритом после кесарева сечения (3–4-е сутки после операции)
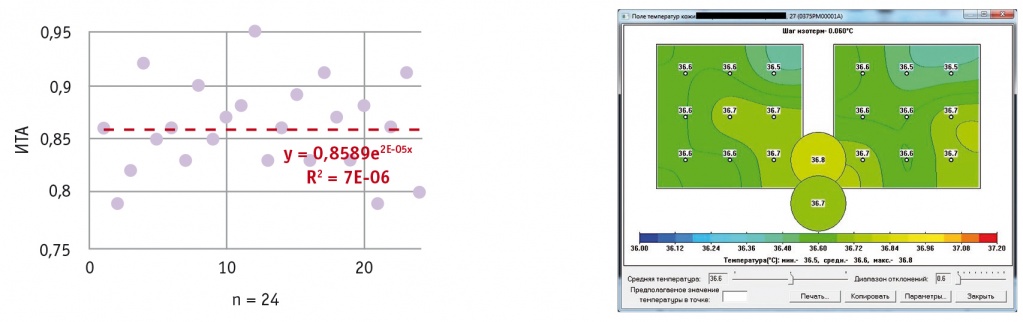
Рис. 2. Индекс термоассиметрии (ИТА) и термограмма в группе с несостоятельностью швов на матке после кесарева сечения (3–4-е сутки после операции)
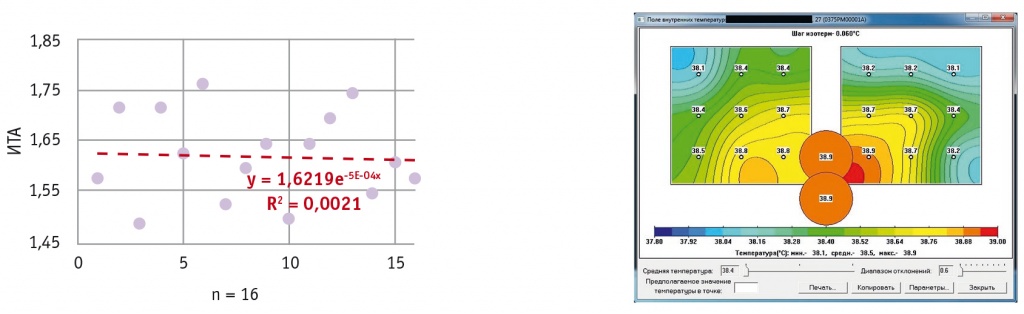
Во II группе значения МРТМ были в среднем в 1,6 раза выше, чем в I группе (р < 0,05): максимальные значения температуры по сравнению со средней в области шва на матке — 0,83 ± 0,06, среднеквадратичное значение разностей температур между точками в рубце — 0,96 ± 0,08, ИТА — 1,62 ± 0,15 (95% ДИ: 1,46–1,76).
Средние максимальные значения температуры в области шва и среднеквадратичные значения разностей температур между точками в рубце на матке в двух группах с развившимися гнойно-воспалительными осложнениями после абдоминального родоразрешения — 0,67 ± 0,05 (95% ДИ: 0,77–0,89), 0,80 ± 0,07 (95% ДИ: 0,57–1,01) — и были в 2,6 раза выше, а ИТА, равный 1,24 ± 0,12 (95% ДИ: 0,77–1,81), — в 1,6 раза выше, чем у женщин с неосложненным течением послеоперационного пуэрперия (р < 0,05) (рис. 3).
Рис. 3. Индекс термоассиметрии (ИТА) и термограмма в группе с физиологичным течением пуэрперия (контрольной) (3–4-е сутки после кесарева сечения)
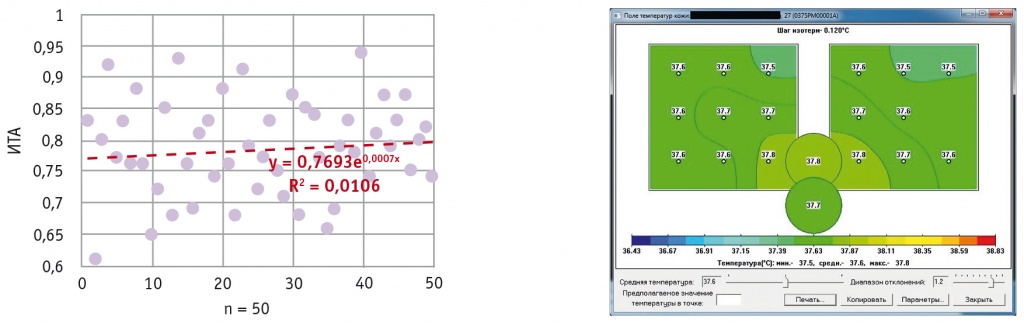
У 4/50 (8%) родильниц контрольной группы показатели термограммы были изменены при ИТА свыше 0,90, что на фоне признаков субинволюции матки и изменения лейкоцитарной формулы в общем анализе крови потребовало назначения дополнительной утеротонической терапии, и все параметры нормализовались через 2–3 дня.
Несмотря на то что УЗИ с доплерометрической оценкой кровотока в ветвях маточных артерий дает возможность оценить структуру миометрия и с достаточно высокой долей вероятности выявить его воспалительные изменения и дефекты в области шва, чувствительность этого метода в ранней (3–4-е сутки послеоперационного периода) диагностике эндометрита после абдоминального родоразрешения достигает в среднем 54,2 ± 23,5%, а в несостоятельности шва на матке — 31,25 ± 14,65%. При этом исследование методом МРТМ выявляло косвенные признаки эндометрита у 66,7 ± 7,9% (если заключение опирается лишь на один параметр — ИТА) и 87,5 ± 8,3% (при учете совокупности трех признаков), а для несостоятельности шва на матке чувствительность метода составляет 81,25 ± 4,75% как по ИТА, так и по трем параметрам термограммы, что в 2,6 раза выше, чем при УЗИ.
У всех пациенток I и II групп вначале проведено комплексное консервативно-хирургическое лечение, включавшее дезинтоксикационную, сочетанную антибактериальную, антиагрегантную терапию, коррекцию анемии. При отсутствии признаков тяжелого интоксикационного синдрома с генерализацией инфекции произведена лечебно-диагностическая гистероскопия с аспирационно-промывным дренированием физиологическим раствором с антисептиками: оценивали полость матки, область послеоперационного шва с удалением, при необходимости, некротических тканей, прорезавшегося шовного материала, сгустков фибрина с их гистологической верификацией (характерная картина эндометрита — некротизированная децидуальная ткань с тромбированными сосудами, инфильтрацией лейкоцитами).
Эффект от проводимого лечения оценивали на основании субъективных и объективных данных и результатов лабораторного исследования: показателей лейкоцитарной формулы, СОЭ, температуры тела, формирования шейки матки, уменьшения размеров матки и полости матки, инфильтрации окружающих тканей, состояния послеоперационного рубца.
Через 3–4 дня повторно выполнялись УЗИ и МРТМ. У 21/24 (87,5%) пациенток I группы и 9/16 (56,25%) II группы наблюдалась явная положительная динамика — заживление шва на матке вторичным натяжением (продолжительность стационарного лечения — 9,2 ± 2,4 суток в I группе и 9,8 ± 1,2 суток во II группе с последующим диспансерным наблюдением).
У 5/16 (31,25%) родильниц II группы при гистероскопическом исследовании (подтвержденном УЗИ и МРТМ) определялся значительный дефект передней стенки матки в области шва (полное расхождение шва) — произведены релапаротомия, хирургическая обработка раны с наложением вторичных швов на матку. В дальнейшем послеоперационный период протекал гладко, больных выписали на 11,4 ± 0,6 сутки, они проходили реабилитацию на амбулаторном этапе.
У 3/24 (12,5%) участниц I группы и 2/16 (12,5%) пациенток II группы на фоне малоэффективного консервативного лечения детектирована генерализация инфекционного процесса с развитием панметрита и синдрома системного воспалительного ответа, что потребовало проведения гистерэктомии (морфологическая картина: некротический панметрит, коагуляционный некроз всех стенок матки с инфильтрацией полиморфноядерными лейкоцитами с признаками организации некроза, смешанными тромбами в сосудах, дефект передней стенки матки с остатками шовного материала, налетом фибрина).
ОБСУЖДЕНИЕ
Наиболее частое проявление послеродовой инфекции — эндометрит, при этом он является основным фактором формирования несостоятельного рубца на матке, генерализации инфекции, сепсиса[1, 12, 4, 16, 20, 21]. Диагностика и лечение эндометрита и несостоятельного шва на матке после кесарева сечения остаются важными и актуальными проблемами современной гинекологии[2, 3, 19, 22, 23].
Нами проведено сравнительное исследование двух методов диагностики эндометрита и несостоятельности шва на матке после кесарева сечения — это ультразвуковая диагностика с ЦДК и МРТМ (нового, до нашего исследования не применявшегося в этой области метода). Оба метода показали высокую диагностическую ценность: УЗИ с ЦДК позволяет не только произвести общую оценку инволюции матки, но и оценить структуру миометрия и области шва на ней, однако информативность УЗИ в диагностике послеоперационного эндометрита и несостоятельности шва на матке в среднем по двум параметрам не превысила 42,7 ± 19,1%, а у МРТМ достигала 84,25 ± 6,5%.
В результате консервативного и оперативного лечения у всех 40 пациенток двух групп гормональная функция была сохранена в 100% случаев, репродуктивная — в 87,5%.
ЗАКЛЮЧЕНИЕ
Характеристика состояния послеоперационного шва на матке и признаков ее воспаления методом микроволновой радиотермометрии (МРТМ) выявила его высокую чувствительность, что, по нашему мнению, позволит МРТМ-диагностике занять свое место в клинической практике для оценки течения раннего пуэрперия после кесарева сечения. Достоинствами МРТМ являются отсутствие требований к узкопрофильной специализации врача (обучение занимает не более 4 часов, что позволит любому практикующему акушеру-гинекологу самостоятельно оценивать шов на матке после проведенной им операции), портативность (компактность) аппарата и экономическая выгода.
Кроме того, следует отметить, что наибольшей эффективности диагностики послеродовых гнойно-септических осложнений можно достичь лишь при комплексном подходе с проведением клинико-лабораторных исследований и функциональной диагностики, а своевременная профилактика и комплексный подход к лечению гнойно-воспалительных заболеваний послеоперационного пуэрперия способствуют значительному уменьшению частоты тяжелых форм послеродовой инфекции.
Поступила: 09.06.2022
Принята к публикации: 01.03.2023








