Согласно последним отчетам ВОЗ, ежегодно 15 миллионов детей рождаются преждевременно, что составляет более одной десятой от общего количества новорожденных в мире. Частота преждевременных родов (ПР) в мировых масштабах колеблется в пределах 5–18% [15]. Удельный вес родов при сроке беременности менее 28 недель в мире составляет всего 5,2%, однако в экономически развитых странах с ними связано более 45% случаев перинатальной смерти [15]. Несмотря на огромное количество научных исследований, посвященных методам прогнозирования, профилактики и лечения данного осложнения беременности, количество ПР не только не уменьшается, но имеет стабильную тенденцию к росту [7, 14].
В России в зависимости от региона частота ПР до 2012 г. колебалась от 3,7% до 3,9% от общего числа родов [2, 5, 8, 10, 11]. В Российской Федерации в 2012 г. на долю сверхранних ПР приходилось 0,52% от всех родов [1]. Приказ Минздравсоцразвития России № 1687н от 27.12.2011 «О медицинских критериях рождения, форме документа о рождении и порядке его выдачи», утвердивший новые критерии рождения и учета новорожденных с 22 недель гестации, способствовал изменению этого показателя. В среднем частота ПР в России по данным 2014 г. увеличилась до 4,4% [5].
У новорожденных с экстремально низкой массой тела отмечают перинатальное поражение ЦНС, бронхолегочную дисплазию, тяжелую ретинопатию [12]. В детском и подростковом периоде такие дети нередко страдают ДЦП, умственной отсталостью, слепотой, глухотой [6, 9].
Профилактика развития ПР остается остроактуальной задачей современного акушерства, которую невозможно осуществить без должного понимания этиологии, патогенеза данного осложнения. К доказанным факторам риска ПР относят недонашивание и невынашивание в анамнезе, хирургическое лечение невоспалительных заболеваний шейки матки, наличие очагов хронической инфекции в организме беременной [3, 4, 17, 24].
В качестве способа прогнозирования риска ПР ранее уже предпринимались попытки разработать единую шкалу риска. Так, в исследованни J. A. Bastek и соавт. с участием 583 беременных в шкалу риска ПР до 37 недель беременности были внесены расширение внутреннего зева при ультразвуковой цервикометрии, табакокурение, отсутствие наблюдения при беременности, ранние и поздние репродуктивные потери в анамнезе [13]. Чувствительность данной шкалы составила 79%, специфичность — 50%, прогностическая ценность положительного результата (ПЦПР) — 46%, прогностическая ценность отрицательного результата (ПЦОР) — 82%. Однако Кохрановский метаанализ, охвативший 15 опубликованных исследований способов прогнозирования ПР по шкалам риска, выявил неэффективность использования каких-либо способов подсчета факторов риска в отношении уменьшения частоты ПР [17]. Несмотря на это, с нашей точки зрения, создание шкалы риска с учетом всех достоверных предикторов ПР поможет своевременно оказывать адекватную помощь пациенткам с угрожающими ПР.
Цель исследования: улучшить исходы ПР на основании использования шкалы риска сверхранних ПР у беременных с угрожающими ПР.
МАТЕРИАЛЫ И МЕТОДЫ
Ретроспективно проанализированы 194 истории беременности и родов женщин, поступивших в родильное отделение городской клинической больницы им. Н. Э. Баумана г. Москвы с регулярными схватками и укорочением шейки матки менее 25 мм в сроке гестации 22 недели — 27 недель + 6 дней.
Критериями включения в исследование явились одноплодная беременность, срок беременности 22 недели — 27 недель + 6 дней, наличие не менее четырех схваток за 20 минут наблюдения и укорочение шейки матки менее 25 мм по данным трансвагинальной ультразвуковой цервикометрии.
Критериями исключения из исследования стали гипотрофия плода 3-й степени и врожденные пороки развития плода, тяжелые экстрагенитальные заболевания матери, преэклампсия тяжелой степени, эклампсия.
Все беременные были разделены на две группы: поступившие с признаками угрожающих ПР и в итоге родившие в сроке до 28 недель (105 женщин) и поступившие с признаками угрожающих ПР, но родившие в сроке более 28 недель (89 женщин).
К числу изучавшихся параметров относили анамнестические данные о перенесенных и сопутствующих экстрагенитальных и гинекологических заболеваниях, репродуктивный анамнез, осложнения текущей беременности.
Статистический анализ проводили с помощью программы данных Statistica for Windows, версии 6.0 (StatSoft Inc., США). Критическое значение уровня статистической значимости при проверке нулевых гипотез принимали равным 0,05. При создании шкалы для прогнозирования сверхранних ПР в качестве регрессионной модели была выбрана регрессия с оптимальным шкалированием — Regression with Optimal Scaling, которая реализована в статистической программе Statistical Package for the Social Sciences. Для оценки диагностической эффективности созданной шкалы проводили ROC-анализ с использованием Statistical Package for the Social Sciences.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
В ходе проведенного анализа выявлен ряд факторов риска сверхранних ПР (табл. 1).
Таблица 1
Сравнительная характеристика предикторов сверхранних преждевременных родов
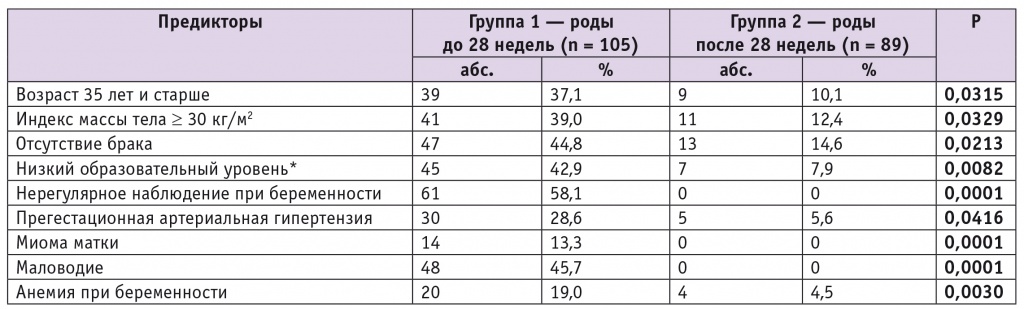
* Здесь и в таблице 2 под низким образовательным уровнем понимается отсутствие профессионального среднего или высшего образования.
Беременные из первой группы, родившие до 28 недель гестации, находились в более старшем репродуктивном возрасте (женщин 35 лет и старше — 37,1% против 10,1% во второй группе), имели более низкий социально-экономический статус (42,9% против 7,9% во второй группе) и чаще страдали экстрагенитальными (прегестационная артериальная гипертензия встречалась у 28,6% пациенток первой группы и у 5,6% — второй группы) и гинекологическими заболеваниями (миома матки выявлена у 13,3% пациенток первой группы и не обнаружена ни у одной пациентки второй группы) по сравнению с беременными, родившими в сроки, превышавшие 28 недель.
Далее нами был проведен регрессионный анализ с оптимальным шкалированием для оценки значимости предикторов сверхранних ПР. Полученные коэффициенты важности выбрали в качестве весовых значений для создания шкалы. Для каждого из девяти включенных в регрессионную модель предикторов подсчитывали баллы путем умножения абсолютного значения коэффициента важности на 100 и округления до целых чисел (табл. 2).
Таблица 2
Результаты регрессионного анализа оценки значимости факторов риска сверхранних преждевременных родов

Для определения порогового значения суммарного балла, связанного с высоким риском сверхранних ПР, была построена ROC-кривая (рис., табл. 3).
Рис. ROC-анализ модели прогнозирования сверхранних преждевременных родов
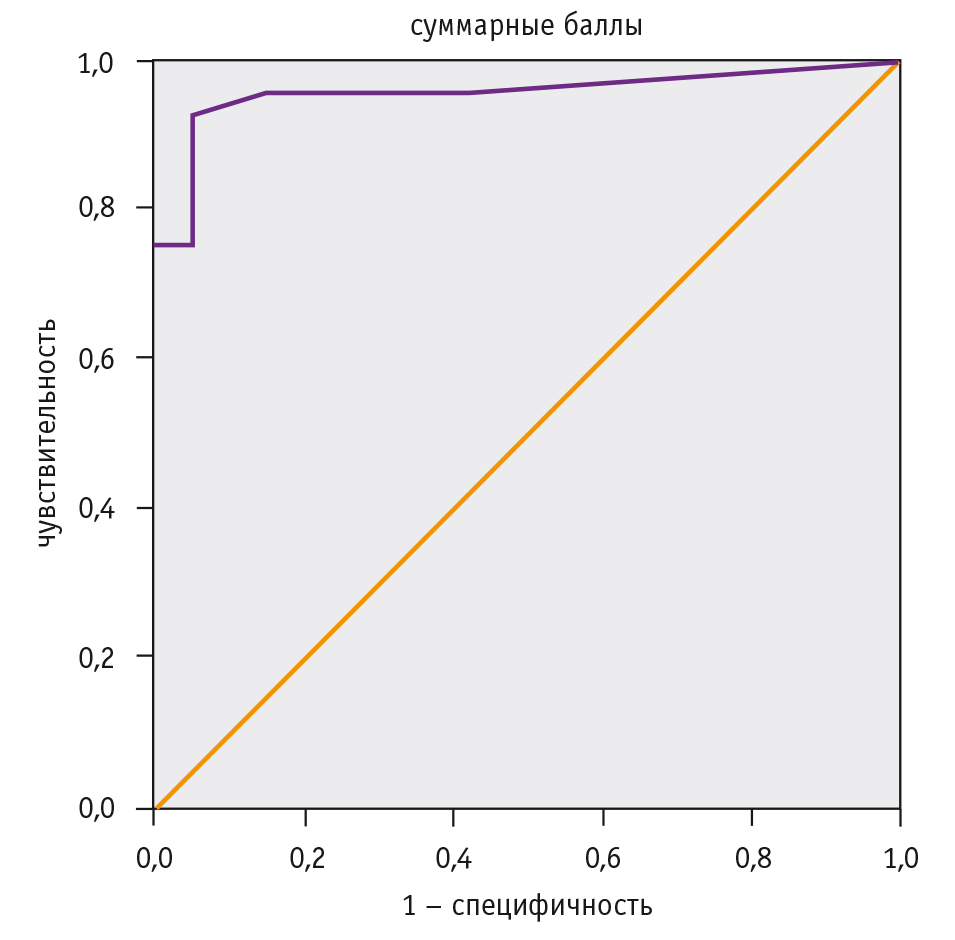
Таблица 3
Площадь под ROC-кривой

Оптимальный порог отсечения суммы баллов, позволявший разделить беременных на две группы риска, соответствовал значению 7 баллов. При проведении кросс-проверки адекватности модели на нашей выборке была подсчитана фактическая частота сверхранних ПР в группе высокого риска по суммарной шкале (табл. 4).
Таблица 4
Кросс-проверка адекватности модели на выборке
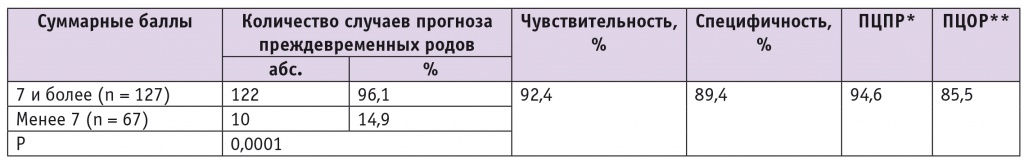
* ПЦПР — прогностическая ценность положительного результата.
** ПЦОР — прогностическая ценность отрицательного результата.
Данная прогностическая модель продемонстрировала высокую диагностическую ценность. Сумма баллов факторов риска 7 и более имела чувствительность 92,4%, специфичность 89,4%, ПЦПР 94,6%, ПЦОР 85,5%.
В доступной литературе нами не обнаружено исследований по созданию шкалы риска сверхранних ПР. Однако многие факторы риска, выявленные в нашем исследовании, описаны зарубежными авторами. Так, по результатам ряда исследований, женщины из старшей возрастной группы имеют повышенный риск ПР и неблагоприятного исхода родов [21, 22]. К возможным факторам риска ПР исследователями отнесены также нарушения жирового обмена [18–20], низкий социально-экономический статус и неустроенность семейной жизни [16, 23].
ЗАКЛЮЧЕНИЕ
Предложенная шкала риска сверхранних преждевременных родов (ПР) у беременных с угрожающими ПР (см. табл. 2) продемонстрировала высокую диагностическую ценность: чувствительность составила 92,4%, специфичность — 89,4%, прогностическая ценность положительного результата — 94,6%, прогностическая ценность отрицательного результата — 85,5%. Сумма баллов 7 и выше позволяет отнести беременную с клиническими проявлениями угрожающих ПР к группе высокого риска, своевременно начать токолитическую терапию, профилактику респираторного дистресс-синдрома плода и обеспечить транспортировку беременной в стационар III уровня.







