Бронхиальная астма (БА) является наиболее распространенной хронической патологией нижних дыхательных путей у детей. Однако своевременная диагностика БА зачастую, по данным ряда литературных источников, запаздывает на несколько лет [1–3]. Основное заболевание, с которым педиатры, аллергологи дифференцируют БА, — острый обструктивный бронхит (ООБ). Дифференциальный диагноз ООБ и БА, особенно если это первый эпизод бронхиальной обструкции, представляет трудности, что связано в основном с одинаковыми клиническими проявлениями[1–6].
По типу воспаления при БА на современном этапе специалисты выделяют несколько воспалительных фенотипов: эозинофильный, нейтрофильный, малогранулоцитарный и смешанные варианты. Эозинофильный фенотип наиболее изучен и ассоциирован с атопической формой БА, связан с атопическим дерматитом и аллергическим риноконъюнктивитом, дебютом в детском возрасте[7, 8]. Возникает вопрос: как реально подтвердить эозинофильный воспалительный фенотип непосредственно в практической деятельности, а не использовать этот термин по наитию или привычке?
В конце 1990-х гг. «золотым инвазивным стандартом» диагностики БА были бронхоскопия и бронхобиопсия. Отсутствие этого «инструмента» в настоящее время по этическим требованиям привело к тому, что среди практических врачей стало существовать положение, что БА — только клинический диагноз! На основании проведенных популяционных исследований многочисленные эксперты Global Initiative for Asthma заключили, что эпизоды свистящих хрипов широко распространены среди детей раннего возраста, однако БА формируется далеко не во всех случаях[8, 9]. Таким образом, с одной стороны, дети, перенесшие один и более эпизодов ООБ, являются группой риска формирования БА, с другой строны, врачам необходимо выявлять детей уже с манифестацией БА.
J.A. Castro-Rodríguez в 2011 году предложил внедрить в практику индекс риска астмы[4], который позволил бы сузить диагностическую группу, но в результате оказалось, что он положителен лишь у 48% больных БА. Из-за невысокой положительной прогностической ценности данного индекса и того, что примерно у трети детей с БА не отягощен семейный анамнез по атопии и нет коморбидных аллергических заболеваний[1, 3, 4, 10], для более точной и ранней диагностики БА возникла необходимость усовершенствовать существующий алгоритм путем добавления маркера или маркеров, обладающих высокой чувствительностью и специфичностью. Так, метод индуцированной мокроты (ИМ), «пришедший» в педиатрию из взрослой службы, является безопасным, может применяться у детей любого возраста и, самое главное, несет информацию, в частности о наличии или отсутствии эозинофильного воспалительного фенотипа на уровне нижних дыхательных путей, что может помочь врачам в ранней диагностике БА и ее дальнейшем мониторировании во время проводимой базисной терапии.
Цель исследования: на основании клинических данных и показателей цитологии ИМ, полученных при динамическом наблюдении за детьми группы риска развития БА, разработать схему ранней диагностики заболевания.
МАТЕРИАЛЫ И МЕТОДЫ
Нами проведено проспективное когортное исследование, которое длилось с 2005 по 2015 год. Под наблюдением неодномоментно находились 54 ребенка. Метод выборки —сплошной, по мере обращения за консультацией к врачу-аллергологу МАУЗ ОТКЗ «ГКБ № 1» г. Челябинска при условии желания родителей, чтобы их дети участвовали в исследовании, и соответствия критериям включения.
Критерии включения: один и более эпизодов ООБ в анамнезе, возраст от 1 года до 5 лет. Все дети в начале исследования и через 18 месяцев проходили обследование с определением лабораторных показателей: количества эозинофилов в общем анализе крови, уровня общего IgE крови, цитологии назального секрета (НС) и ИМ[11]. При этом диагностически значимым считалось количество эозинофилов в ИМ ≥ 2,5%[12].
Все исследования были одобрены локальным этическим комитетом МАУЗ ОТКЗ «ГКБ № 1» г. Челябинска.
Статистический анализ полученных результатов проводился при помощи пакетов статистических программ Statistica 6.0. Для сравнительного анализа данных при отличном от нормального распределении количественных признаков использовали непараметрический U-тест Манна — Уитни и критерий Вилкоксона. В то же время для анализа точности диагностического метода строили ROC-кривую (ROC — Receiver operating characteristic curve). Статистически значимыми считались различия при p < 0,05.
Из 54 обследованных детей в течение 18 месяцев БА была установлена у 25 (46,3%), из них у 22 (88%) диагноз выставлен в возрасте до 5 лет. В зависимости от манифестации БА в конце исследования пациенты были разделены на две группы: дети без БА на момент окончания исследования (первая группа, n = 29) и дети с установленным диагнозом БА (вторая группа, n = 25). Эти группы были сопоставимы по возрасту и полу.
Для детей второй группы характерна бо́льшая частота клинических проявлений эпидермальной, растительной сенсибилизации и реакций на две и более группы аллергенов (р < 0,01).
По количеству эпизодов ООБ в анамнезе между группами в начале исследования различий не было, за период наблюдения число детей с повторными эпизодами ООБ во второй группе стало существенно больше (в 2,6 раза), чем в первой. У детей второй группы также значительно чаще возникал синдром бронхиальной обструкции в первые двое суток от начала острой респираторной инфекции, который, как правило, сочетался с действием предполагаемого аллергена.
У 14–38% участников первой группы тоже выявлялись вышеперечисленные респираторные симптомы, характерные для БА, что могло создавать объективные трудности при постановке диагноза. Необходимо отметить, что наследственная отягощенность по аллергическим заболеваниям у детей обеих групп существенно не различалась.
На момент начала исследования во второй группе было статистически значимо больше детей с повышенными количеством эозинофилов крови, уровнем общего IgE крови, содержанием эозинофилов НС, с количеством эозинофилов ИМ ≥ 2,5% (76% пациентов против 34,5%)
и ≥ 5% (52% против 17,2%). Количество эозинофилов ИМ у участников второй группы было высоким — 6% (2,4–17%), причем на момент окончания исследования отмечено его значительное возрастание — в 2 раза, до 12% (4–22%) — на фоне существенного снижения количества нейтрофилов, в то время как в первой группе количество эозинофилов ИМ значимо не изменилось.
Анализ ROC-кривых на основании данных стандартных лабораторных показателей (эозинофилы крови, уровень общего IgE крови) и количества эозинофилов ИМ у обследованных установил, что эффективным критерием диагностики БА у детей раннего возраста из групп риска по ее формированию является количество эозинофилов ИМ ≥ 5%.
Однако при выявлении количества эозинофилов ИМ < 5% мы рекомендуем также оценивать индекс риска астмы[4]. При положительном индексе и количестве эозинофилов в ИМ в интервале от ≥ 2,5% до < 5% вероятность диагноза БА составила 70,4%, что в 1,52 (95%-ный ДИ: 1,04–2,23) раза выше, чем вероятность диагноза БА только при положительном индексе риска астмы без оценки количества эозинофилов ИМ — 48,1%. Таким образом, мы констатируем, что данный диагностический подход позволяет значительно увеличить прогностическую ценность общепринятого индекса при его использовании именно в сочетании с определением количества эозинофилов в ИМ[13].
Важным результатом нашей работы стало и то, что при повторном выявлении у детей из группы риска прироста количества эозинофилов ИМ до 5% и выше вне зависимости от изначального показателя (< 2,5% или ≥ 2,5%) диагноз БА будет вероятен в 95,2% случаев.
В то же время стандартные лабораторные показатели (эозинофилы крови, общий IgE крови) на момент начала исследования были повышены у части детей, у которых сформировалась БА за время наблюдения, а также у некоторых детей без БА. Их диагностическая эффективность, по данным анализа ROC-кривых, составила лишь 61,1% и 67,0% соответственно, что говорит о невысокой абсолютной эффективности этих параметров при ранней диагностике БА, в то время как диагностическая эффективность количества эозинофилов ИМ ≥ 5% — 94,4%.
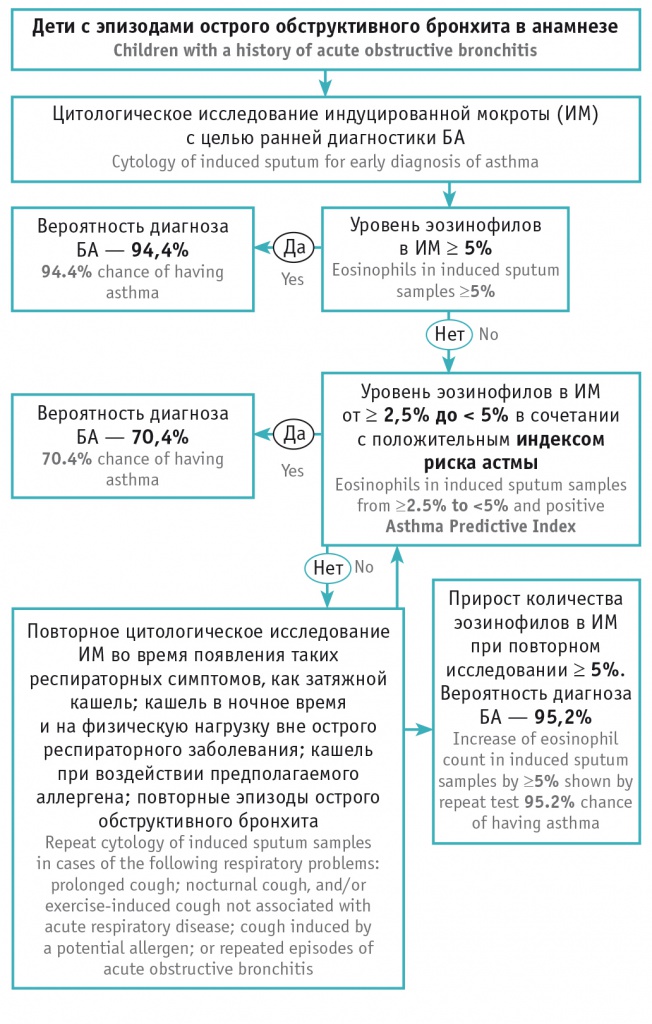
На основании полученных данных нами предложена схема ранней клинико-цитологической диагностики БА у детей дошкольного возраста с эпизодами ООБ в анамнезе (рис.).
Рис. Схема ранней клинико-цитологической диагностики бронхиальной астмы (БА) у детей
ЗАКЛЮЧЕНИЕ
Мы предлагаем использовать количество эозинофилов индуцированной мокроты (ИМ) ≥ 5% как доступный, воспроизводимый и эффективный (94,4%) биомаркер ранней диагностики бронхиальной астмы (БА) у детей. При получении меньшего количества эозинофилов ИМ (от ≥ 2,5% до < 5%) рекомендуем применять сочетание этого параметра с положительным индексом риска астмы. При таком сочетании диагноз БА будет вероятен уже в 70,4% случаев.
На основании полученных данных была предложена схема ранней диагностики бронхиальной астмы у детей раннего возраста, которая успешно внедрена в работу врачей-аллергологов Челябинска.
Полученный практический опыт позволяет нам заключить, что разработанный алгоритм способствует ранней диагностике БА у детей дошкольного возраста и своевременному началу адекватных лечебно-профилактических мероприятий.








