Болезнь Хейли — Хейли (другое название — семейная доброкачественная хроническая пузырчатка Гужеро — Хейли — Хейли) — это редкий персистирующий аутосомно-доминантный наследственный везикуло-буллезный дерматоз, характеризующийся супрабазальным нарушением связи между клетками эпидермиса. Заболевание носит семейный характер, в 70% случаев передается по наследству[12, 14]. Частота встречаемости составляет 1 случай на 50 000 населения[6].
Болезнью Хейли — Хейли страдают как мужчины, так и женщины, примерно с одинаковой частотой, хотя встречаются некоторые различия в популяциях. Средний возраст манифестации первых клинических проявлений составляет 30–40 лет[5]. Первичные высыпания чаще всего локализуются на коже в области шеи, складок (паховых, подмышечных, промежности), плеч и спины[6]. При изучении клинической картины на момент госпитализации наиболее частой локализацией патологического процесса являются кожные покровы в области естественных складок: промежность, подмышечные впадины, под молочными железами, подколенные и локтевые сгибы, складки живота и область пупка[8]. Иногда процесс ограничивается высыпаниями на коже в области шеи и/или туловища или только поражением ногтей[6].
Клиническая картина достаточно вариабельна и может быть представлена как эритематозно-сквамозными элементами и бляшками, так и пузырьками, эрозиями и корками[8, 10]. Могут наблюдаться и папилломатозные разрастания, вегетации в области складок и утолщение кожных покровов в области ануса[10]. У 70% пациентов выявляют патологию ногтей в виде белых продольных пятен[6]. Положительный феномен Никольского определяется лишь у некоторых больных[8]. Помимо классической формы, встречаются нетипичные локализации высыпаний[9]. Имеют место случаи генерализованной формы болезни Хейли — Хейли[1, 4, 5, 7].
Необычные проявления семейной доброкачественной хронической пузырчатки Гужеро — Хейли — Хейли затрудняют проведение диагностики. Ввиду ее редкости даже классическое течение болезни не всегда может быть определено правильно. Нередко высыпания при данном заболевании рассматривают как проявления вульгарной пузырчатки, экземы, бактериальной, вирусной или грибковой инфекции кожи, контактного дерматита, псориаза[10, 6]. Так, бляшки, покрытые чешуйко-корками, с пузырьками или пустулами по периферии могут быть сочтены микробной экземой[6]. Особенности клинических проявлений и течения болезни Хейли — Хейли клиницисту необходимо учитывать в своей повседневной практической деятельности.
Цель исследования: изучение клинико-морфологических и эпидемиологических особенностей болезни Хейли — Хейли в Московской области.
Дизайн: ретроспективное и проспективное исследование.
МАТЕРИАЛЫ И МЕТОДЫ
Исследование проводили на базе ГБУЗ МО «Московский областной научно-исследовательский клинический институт им. М. Ф. Владимирского». Оно включало в себя ретроспективный анализ историй болезни 36 пациентов, страдающих семейной доброкачественной хронической пузырчаткой Гужеро — Хейли — Хейли, за период с 1993 по 2013 гг. 8 пациентов из 36 были дополнительно обследованы на амбулаторном приеме.
За период с 1993 по 2013 гг. в отделение дерматовенерологии и дерматоонкологии МОНИКИ им. М. Ф. Владимирского были госпитализированы 36 пациентов, страдающих болезнью Хейли — Хейли. Их доля составляла 0,29% от всех госпитализированных с разными кожными болезнями.
Среди пациентов было 15 (41,7%) мужчин и 21 (58,3%) женщина в возрасте от 25 до 77 лет (средний возраст — 48,06 ± 5,88 года): мужчины в возрасте от 28 до 77 лет (средний возраст — 50,90 ± 3,20 года) и женщины в возрасте от 25 до 66 лет (средний возраст — 48,95 ± 6,90 года).
Все пациенты поступили в отделение дерматовенерологии и дерматоонкологии МОНИКИ им. М. Ф. Владимирского для обследования и лечения в стадии обострения заболевания. Больным проведено стандартное клинико-лабораторное обследование, включавшее и гистологическое исследование биоптата пораженного участка кожи.
При необходимости проводили дополнительные исследования: иммуногистохимическое исследование биоптата кожи, микроскопическое исследование кала на яйца и личинки гельминтов, комплекс исследований для диагностики злокачественных новообразований и т. д. По показаниям больные были проконсультированы врачами других специальностей (терапевтом, психотерапевтом, акушером-гинекологом, эндокринологом, физиотерапевтом, офтальмологом, неврологом, оториноларингологом, генетиком).
В каждом случае диагноз ставили на основании анамнестических сведений, клинико-морфологической картины, результатов цитологического и патоморфологического исследований. Все цифровые данные обрабатывали на персональном компьютере.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
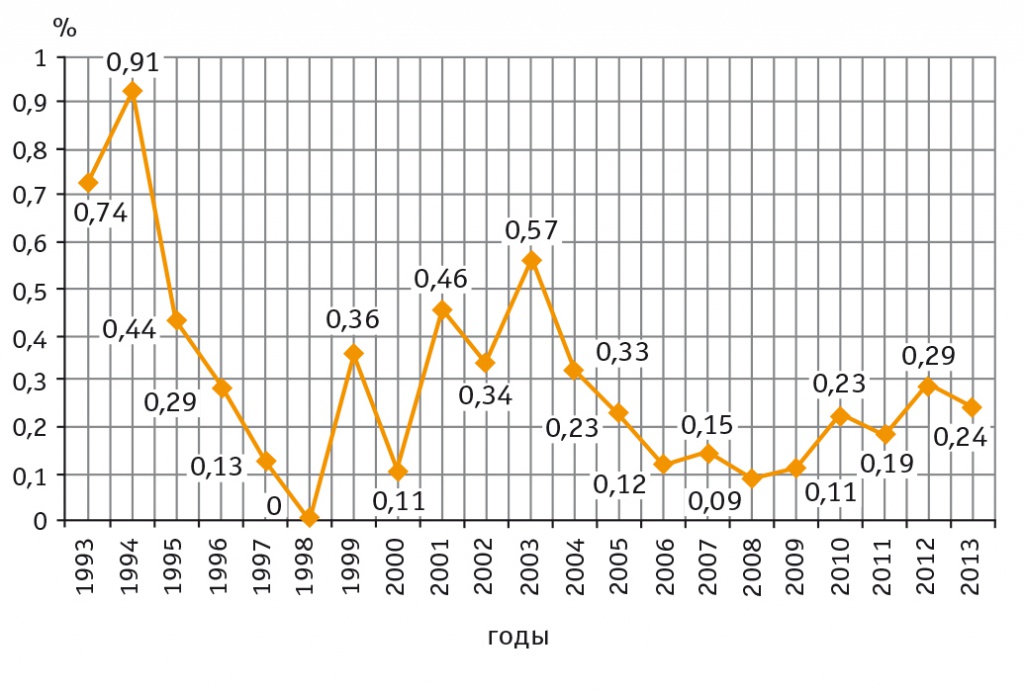
Анализ показателей стационарного лечения населения Московской области за период с 1993 по 2013 гг. показал волнообразную динамику заболеваемости с тенденцией к снижению числа госпитализированных пациентов с болезнью Хейли — Хейли (рис. 1).
Рис. 1. Динамика заболеваемости болезнью Хейли — Хейли в 1993–2013 гг. по отношению ко всем госпитализированным пациентам с разными кожными болезнями в Московской области, %
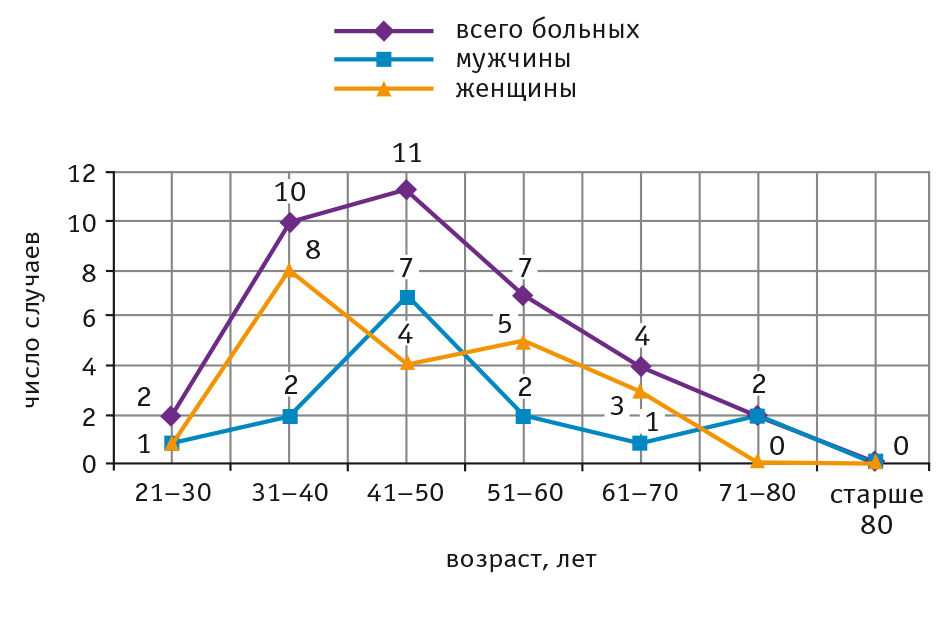
Возраст пика заболеваемости пациентов в среднем был 41–50 лет и совпадал с возрастом пика заболеваемости у мужчин (46,7% от общего числа больных мужского пола). Пик заболеваемости у женщин наступал в возрасте от 31 года до 40 лет (38,1% от общего числа больных женского пола).
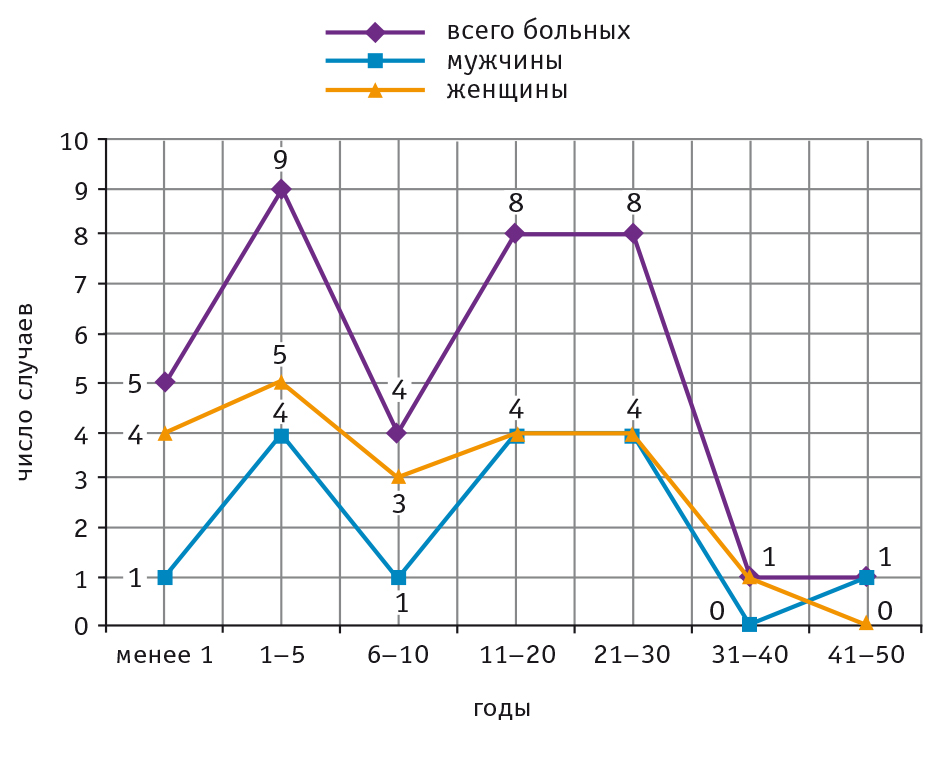
Срок постановки диагноза с момента манифестации первых признаков болезни составлял от 1 месяца до 47 лет (в среднем 13,57 ± 12,30 года). В 14 (38,9%) случаях диагноз был выставлен в течение первых 5 лет, в 8 (22,2%) случаях — в течение 11–20 лет и в 8 (22,2%) других случаях — в течение 21–30 лет (рис. 3). У женщин обращаемость в течение первого года после начала заболевания была выше (19,0%), чем у мужчин (6,7%).
Рис. 3. Распределение пациентов с болезнью Хейли — Хейли по полу в зависимости от срока постановки диагноза
Среди больных преобладали (80,6%) жители города (17 (58,6%) женщин и 12 (41,4%) мужчин). 19,4% случаев приходилось на жителей сельской местности (4 (57,1%) женщины и 3 (42,9%) мужчины).
Клинические проявления болезни Хейли — Хейли у обследованных пациентов представляли собой поражения как кожного покрова, так и видимых слизистых оболочек. Патологический процесс преимущественно (66,7%) носил генерализованный характер с вовлечением кожного покрова одновременно разных анатомических областей тела (рис. 4).
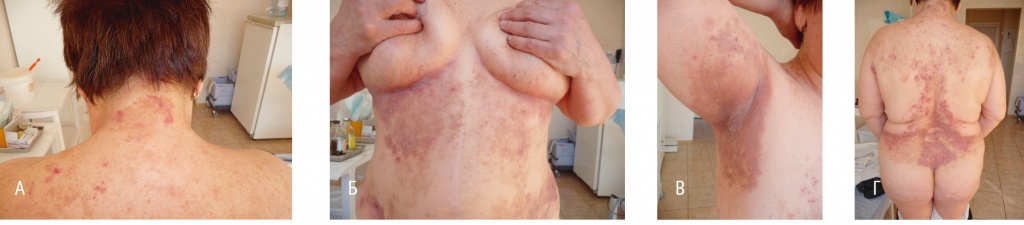
Рис. 4. Клинические проявления болезни Хейли — Хейли у больной П. Фото авторов.
А — на коже в области задней поверхности шеи на месте разрешившихся высыпаний имеются участки гиперпигментации с пятнисто-папулезной сыпью по периферии ярко-розового цвета и с мелкоточечными эрозивными дефектами, частично покрытыми геморрагическими корками. При слиянии последних очаги поражения приобретают полициклические очертания. На коже в области живота и под молочными железами (Б), в области подмышечных впадин (В) и спины (Г) — обширные участки гиперпигментации застойно-синюшного оттенка, в их центрах находятся бляшки, на поверхности которых — множественные извилистые эрозивные дефекты, частично покрытые фибринозным налетом. По периферии от участков гиперпигментации — множественные рассеянные папуло-пустулезные элементы. На месте расчесов — линейно-точечные экскориации, частично покрытые геморрагическими корками
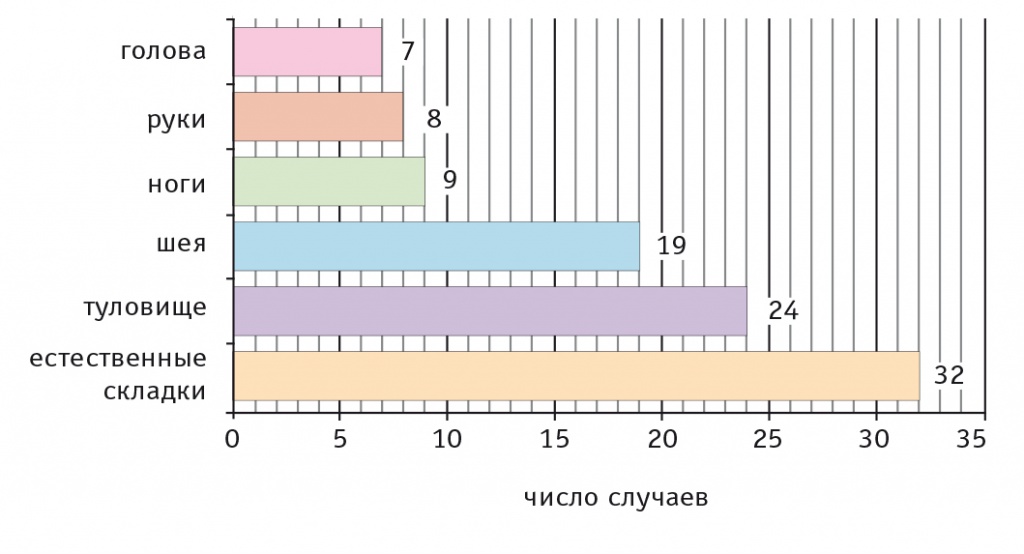
Наиболее часто встречающейся локализацией патологического процесса была кожа в области естественных складок (88,9%), туловища (66,7%) и заднебоковой поверхности шеи (52,8%) (рис. 5). Реже поражались кожные покровы в области рук и ног (22,2% и 25,0% соответственно), а также головы (19,4%).
Рис. 5. Локализация патологического кожного процесса у пациентов с болезнью Хейли — Хейли на момент госпитализации
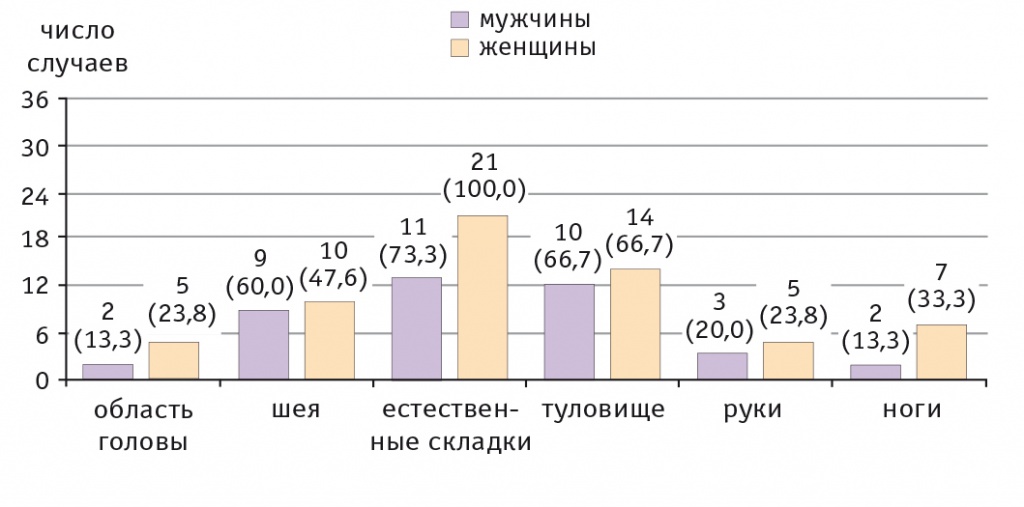
При проведении сравнительной характеристики по полу локализации патологического процесса на момент госпитализации было выявлено, что у женщин кожа в области естественных складок была вовлечена в 100,0%, а у мужчин — в 73,3% случаев (рис. 6). При этом вовлечение кожи в области шеи чаще (60,0%) наблюдалось у мужчин. Область туловища поражалась в равной степени у представителей обоих полов (по 66,7% соответственно).
Рис. 6. Распределение в зависимости от пола локализации патологического кожного процесса у пациентов с болезнью Хейли — Хейли на момент госпитализации, n (%)
При вовлечении в патологический процесс кожных покровов в области естественных складок среди 32 (88,9%) больных наиболее часто оказывались пораженными области подмышечных впадин (71,9%) и паховых складок (50,0%), причем у женщин преобладало поражение в области подмышечных впадин (у 17 (80,9%) из 21), а у мужчин — паховых складок (у 8 (72,7%) из 11). Кроме того, распространение патологического процесса в области межъягодичных складок наблюдалось только среди мужчин (у 3 (27,3%) из 11), а под молочными железами и в заушной области — только среди женщин (у 15 (71,4%) и 2 (9,5%) из 21 соответственно). Вовлечение кожи в области подколенных ямок и локтевого сгиба несколько чаще встречалось у мужчин: у 3 (27,3%) и 2 (18,2%) из 11 соответственно.
При поражении кожных покровов туловища как у мужчин, так и у женщин преимущественно вовлекалась кожа в области лопаток и поясницы. Распространение процесса на кожные покровы боковых поверхностей туловища отмечали только среди женщин (у 2 (14,3%) из 14).
Высыпания на коже в области шеи несколько чаще наблюдались у мужчин (60,0%), чем у женщин (47,6%). Распространение заболевания на кожные покровы ног проявлялось поражением только их проксимальных отделов (задней и внутренней поверхности бедер) как у мужчин, так и у женщин.
Кожные покровы рук страдали как у женщин (23,8%), так и у мужчин (20,0%). При этом у представительниц женского пола их проксимальные и дистальные отделы в патологический процесс вовлекались в равной степени, тогда как у мужчин отмечено преимущественное поражение кожи дистальных отделов.
Кожный покров головы был поражен у 7 (19,4%) из 36 обследованных больных. При этом патология чаще встречалась у женщин (23,8%) с преимущественным поражением кожи лица. У мужчин (13,3%) заболевание распространялось на кожные покровы в области лица и волосистой части головы в равной степени.
Клиническая картина семейной доброкачественной хронической пузырчатки Гужеро — Хейли — Хейли в Московской области имела истинный полиморфизм с наличием первичных и вторичных морфологических элементов.
Среди первичных морфологических элементов при данном заболевании зафиксированы эритематозные пятна диаметром от нескольких миллиметров до десяти и более сантиметров различной конфигурации с четкими границами; пузырьки диаметром до 2–3 мм с вялой покрышкой, прозрачным или серозным содержимым, расположенные на гиперемированном фоне; папулы до 0,5 см в диаметре, склонные к слиянию и формированию бляшек. При присоединении вторичной инфекции формировались пустулы до 2–3 мм в диаметре с серозно-гнойным содержимым, окруженные венчиком гиперемии.
Вторичные морфологические элементы были представлены мелкими эрозиями с мокнущим дном, извилистыми трещинами и бороздами, которые располагались на поверхности бляшек, имеющих склонность к периферическому росту. Эрозивные дефекты были частично покрыты геморрагическими или серозно-гнойными корками или белесоватым (фибринозным) налетом. На месте разрешившихся высыпаний — гиперпигментация. В местах, доступных для расчесов, отмечали поверхностные точечные или линейные экскориации, покрытые геморрагическими корками.
Как правило, на момент госпитализации патологический процесс носил генерализованный (66,7%), подостровоспалительный (69,4%) и симметричный (80,6%) характер. Генерализованной формой страдали как женщины (71,4%), так и мужчины (60,0%). Локализованная форма встречалась реже (33,3%): в 6 (40,0%) случаях у мужчин и в 6 (28,6%) — у женщин. У всех обследованных больных наблюдалась склонность высыпаний к слиянию и формированию бляшек, имеющих тенденцию к периферическому росту.
В одном (2,8%) случае было выявлено одновременное поражение кожного покрова и слизистых оболочек (малых и больших половых губ), что свидетельствует о наличии системного процесса с возможным вовлечением разных органов, покрытых многослойным плоским эпителием[6].
Среди субъективных ощущений на момент госпитализации 33 (91,7%) пациента отмечали зуд в местах высыпаний, из них 16 (48,5%) больных — одновременно болезненность. 6 (16,7%) пациентов предъявляли жалобы общего характера: на недомогание, слабость, субфебрилитет, потерю веса, потливость, запоры, метеоризм, нарушение памяти.
При осмотре у 4 (11,1%) больных был выявлен положительный феномен Никольского (краевой); у 10 (27,8%) — положительный феномен Кебнера (появление свежих высыпаний на месте травматизации кожного покрова).
При цитологическом исследовании мазков-отпечатков со дна эрозий акантолические клетки были обнаружены у 20 (55,6%) больных.
Патоморфологическое исследование с очага поражения на коже было проведено 29 пациентам, из них у 20 (69,0%) наблюдалась типичная морфологическая картина болезни Хейли — Хейли: внутриэпидермальный акантолиз, формирование надбазальных щелей и пузырей, внутри которых обнаруживаются акантолитические клетки, в дерме — неспецифический воспалительный инфильтрат, содержащий лимфоциты с примесью эозинофилов. У 8 (27,6%) человек патоморфологическая картина напоминала таковую при вульгарной пузырчатке, у одной (3,4%) больной — буллезный пемфигоид, и заключительный диагноз выставляли с учетом анамнестических данных, клинической картины и результатов иммуногистохимического исследования биоптата клинически интактного участка кожи.
На основании комплексного клинико-морфологического и лабораторного исследования пациентам была диагностирована семейная доброкачественная хроническая пузырчатка Гужеро — Хейли — Хейли с последующим назначением терапии. Так, 20 (55,6%) пациентам проведено лечение системными ГКС (преднизолоном, триамцинолоном, метилпреднизолоном, бетаметазоном) с максимальной дозой от 4 мг до 100 мг в сутки в перерасчете на преднизолон — в виде монотерапии (25,0%) или в комбинациях: с антибактериальными препаратами (45,0%), либо с препаратами сульфонового ряда (20,0%), либо с сеансами плазмафереза (10,0%).
В одном (2,8%) случае была назначена монотерапия препаратом сульфонового ряда. В остальных 15 (41,7%) случаях лечение проводили антигистаминными препаратами (мебгидролином, хлоропирамином, клемастином, диметинденом или прометазином) в комбинации с антибиотиками (доксициклином, метациклином, гентамицином) per os.
В ряде случаев дополнительно назначали препараты, обладающие десенсибилизирующими (сернокислую магнезию 25%, глюконат кальция 10%, хлорид кальция, тиосульфат натрия 30%) или регенерирующими (препараты серебра, лекарственные средства, содержащие декспантенол) свойствами. Топическая терапия, главным образом, заключалась в назначении кортикостероидных кремов или мазей (Тридерма, Лориндена А, флуоцинолона ацетонида, Дипрогента). Иногда применяли примочки с резорцином, водный раствор метиленового синего, мази и пасты с антибактериальным и противовоспалительным действием. Из физиотерапевтических процедур назначали поляризованный свет и лазеротерапию.
На фоне проводимого лечения у всех обследованных больных отмечали положительную клиническую динамику в виде активной или полной эпителизации эрозий, регенерации трещин и экскориаций, отсутствия зуда и болезненности, общего улучшения самочувствия.
Известно, что причиной болезни Хейли — Хейли является генетически детерминированное нарушение синтеза или созревания тонофибрилл кератиноцитов, приводящее к дисфункции и гибели десмосом, что, в свою очередь, обуславливает ослабление межклеточных связей и приводит к акантолизу. При проведении генетического анализа были выявлены мутации в локусе гена ATP2C1, кодирующего секреторные проводящие пути Ca2+/Mn2+АТФазы[11, 13]. На сегодняшний день описаны более 140 различных мутаций гена[15]. Заболевание носит семейный характер, в 70,0% случаев передается по наследству[12, 14], в то время как у остальных больных появляются мутации de novo при отсутствии заболевания у родственников[8]. Корреляция клинической картины, семейного анамнеза заболевания с типом мутации не выявлена[12, 14].
Среди 36 обследованных пациентов семейный анамнез прослеживался у 22 (61,1%). Среди родственников схожая клиническая картина наблюдалась у матери или отца (по 36,4% случаев), у братьев и сестер (27,3% и 31,8% случаев соответственно), у дяди и тети (13,6% и 9,1% случаев соответственно). Со слов пациентов, подобные высыпания имели место у двоюродных родственников третьего поколения (двоюродные сестры — 13,6%), у старших представителей (у бабушек — 27,3%), у двоюродных родственников первого поколения (двоюродная бабушка — 4,5%) и у младших представителей (у детей — дочери или сына — по 13,6%) по линии болеющего родителя. При этом данные высыпания рассматривались как аллергические дерматозы, гнойничковые или грибковые заболевания кожи, по поводу которых родственники пациентов получали соответствующую терапию, порой десятилетиями, не приносящую облегчения.
Несмотря на то что основными причинами возникновения данной патологии являются мутации в гене АТР2С1, разнообразие клинической картины с отсутствием ее корреляции с типом мутации дефектного гена позволяет предположить существование дополнительных патогенетических факторов[2, 3, 6, 10].
Среди причин, способствующих началу и/или обострению болезни Хейли — Хейли, наиболее часто пациенты называли стресс (25,0%), механическую травматизацию (25,0%) и инсоляцию (19,4%) (рис. 7). В 16,7% случаев начало обострения связывали с погрешностями в питании (злоупотреблением алкоголем, цитрусовыми и ананасами, жареной и острой пищей).
Рис. 7. Факторы, способствующие началу и обострению болезни Хейли — Хейли, n (%)
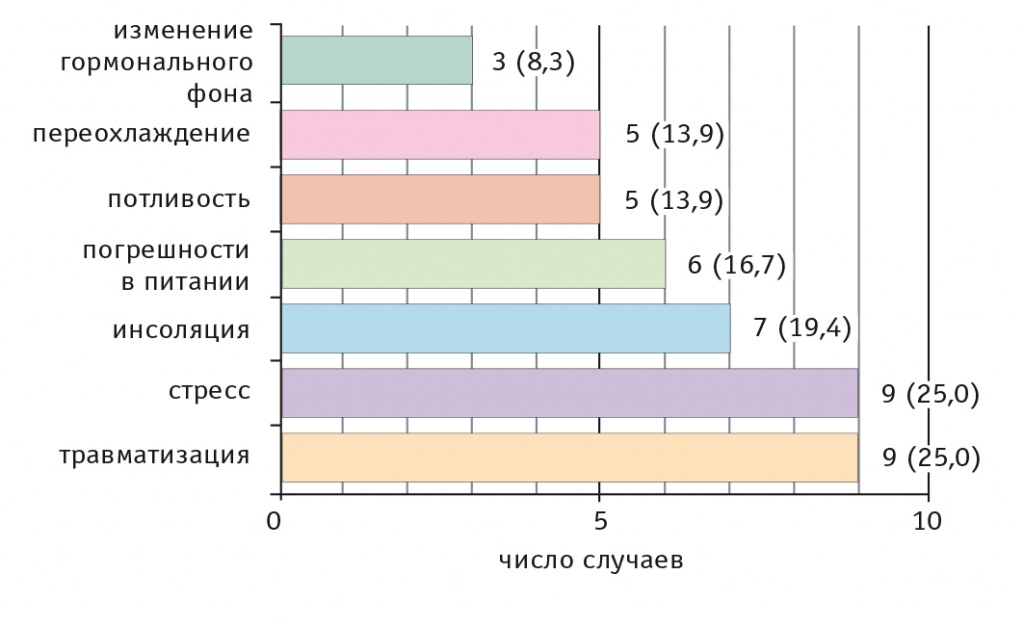
Иногда пациенты указывали на повышенную потливость и переохлаждение с перенесенной ОРВИ (по 13,9%). Две пациентки, страдающие болезнью Хейли — Хейли, отметили связь обострения заболевания с менструальным циклом (в предменструальный период и первую фазу); одна женщина начало заболевания связывала с беременностью, разрешившейся родами, которые способствовали в дальнейшем генерализации патологического процесса. В одном случае обострение заболевания возникло на фоне аденомы-миелолипомы надпочечника.
Один пациент указывал на связь появления свежих высыпаний на коже в области подмышечных впадин с использованием спиртосодержащего дезодоранта, но этот случай имеет только описательное значение и не включен нами в классификацию причин начала/обострения заболевания.
Обращает на себя внимание то, что у 14 (38,9%) больных имел место отягощенный аллергоанамнез, порой с тяжелыми клиническими проявлениями (отек Квинке, токсидермия, хроническая крапивница). Среди аллергенов пациенты называли парфюмерно-косметические средства и бытовую химию, латекс; пыльцу растений и укусы насекомых; лекарственные препараты (антибиотики, сульфаниламиды, анальгетики, витамины группы В, спазмолитики, антидепрессанты).
Начало обострения могло быть спровоцировано как одним триггерным фактором, так и их комбинацией (38,9%). При этом факторы, провоцирующие патологический процесс, на протяжении всего периода болезни у одного и того же пациента могли быть различными.
Кроме того, 8 (22,2%) больных отмечали сезонность заболевания: возникновение обострения в осенне-весенний и/или зимний периоды. Так, 2 человека указывали на ухудшение состояния весной; по одному — на осень и зиму; 3 пациента — на осенне-весенний период. Один больной сообщил об активности патологического процесса на протяжении всего осенне-зимне-весеннего периода.
Комплексное обследование пациентов с болезнью Хейли — Хейли позволило в 3 (8,3%) случаях выявить ассоциацию этого наследственного буллезного дерматоза с другими аутоиммунными заболеваниями и иммунопатологическими состояниями, такими как аутоиммунный тиреоидит, сахарный диабет 1 типа и бронхиальная астма (по одному случаю).
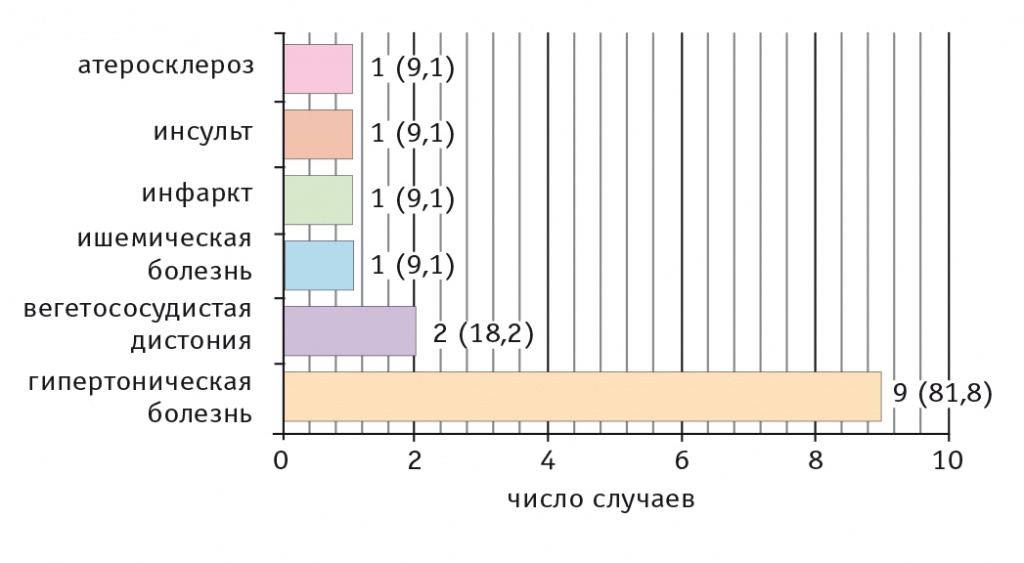
У 11 (30,6%) больных были обнаружены патологии сердечно-сосудистой системы, среди которых наиболее часто встречалась гипертоническая болезнь (81,8%) (рис. 8).
Рис. 8. Патологии сердечно-сосудистой системы, сопутствующие болезни Хейли — Хейли, на момент госпитализации, n (%)
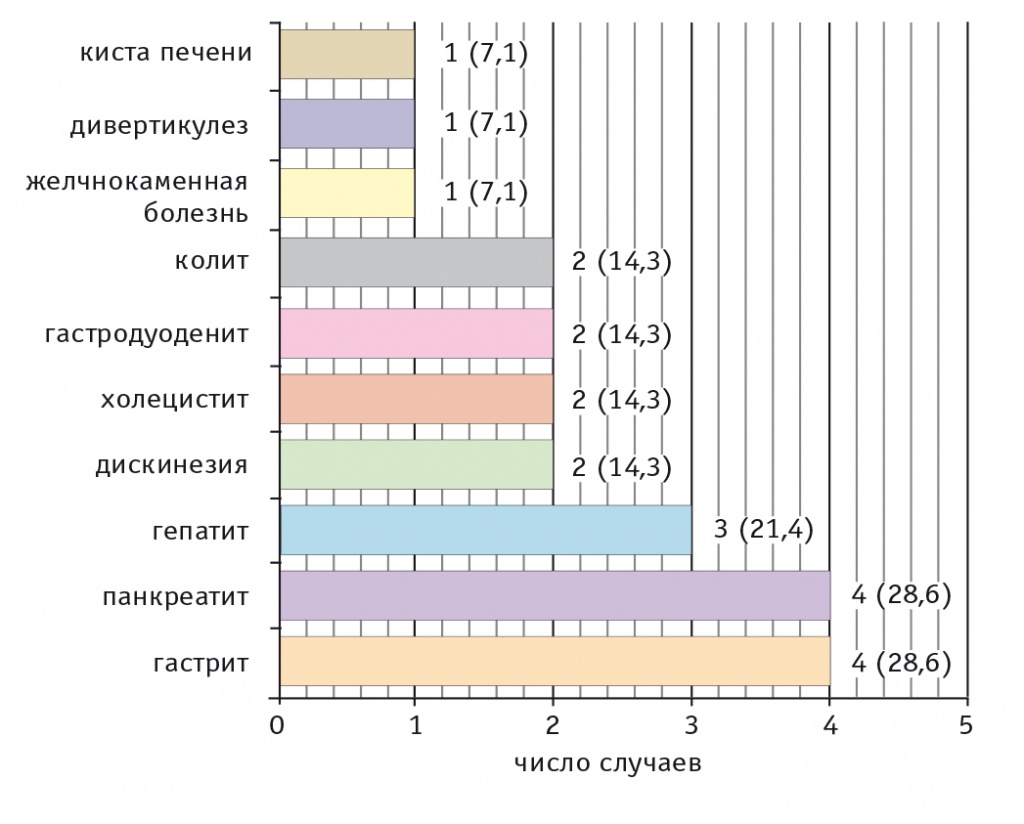
Среди заболеваний ЖКТ (14 случаев, 38,9%) наиболее часто диагностировали такие хронические болезни, как гастрит, панкреатит (по 28,6%) и гепатит (21,4%), в том числе смешанной вирусной этиологии (В и С) (рис. 9).
Рис. 9. Патологии желудочно-кишечного тракта, сопутствующие болезни Хейли — Хейли, на момент госпитализации, n (%)
Изменения со стороны нервной системы (19,4%) сопровождались астено-невротическими состояниями (3 случая), энцефалопатией (2 случая), сотрясением головного мозга с признаками внутричерепной гипертензии (результат черепно-мозговой травмы) и болезнью Паркинсона (по одному случаю).
У 3 (8,3%) человек выявили расстройства эндокринной системы: сахарный диабет 2 типа (2 случая) и узлы щитовидной железы (один случай); у 4 (11,1%) —хронические патологии органов верхних и нижних дыхательных путей: ринофарингит, фарингит (по одному случаю) и бронхит (2 случая).
У 3 (8,3%) больных семейной доброкачественной хронической пузырчаткой Гужеро — Хейли — Хейли имели место следующие воспалительные процессы органов мочевыделительной системы: цистит, хронический пиелонефрит и мочекаменная болезнь (по одному случаю).
Изменения со стороны репродуктивной системы наблюдались у 8 (38,1%) женщин и 2 (13,3%) мужчин. У женщин наиболее часто диагностировали миому матки (6 случаев). Фиброзно-кистозную мастопатию обнаружили у 2 пациенток, у одной из которых она сочеталась с миомой матки. У одной женщины была киста яичника. У мужчин выявлены эректильная дисфункция и аденома предстательной железы (по одному случаю).
У обследованных больных встречались такие патологии органов чувств (16,7%), как сенсорная тугоухость (3 случая), миопия (один случай) и катаракта (2 случая) с последующей заменой хрусталика, и такие заболевания опорно-двигательного аппарата (13,9%), как артроз (3 случая), остеохондроз и остеопороз (по одному случаю).
У одной (2,8%) пациентки, как выше было указано, клиническая картина болезни Хейли — Хейли развилась на фоне неопластического процесса (аденома-миелолипома с последующей эндоскопической ретроперитонеальной адреналэктомией с опухолью)[4]. Высказывается мысль о возможной роли мутации гена ATP2C1, кодирующего Са2+-транспортную АТФазу (SPCA1), синтезируемую клетками ткани всех органов, в формировании экстракутанного патологического фенотипа, которое наблюдается в тяжелых случаях болезни Хейли — Хейли[4]. Для того чтобы подтвердить или опровергнуть данное предположение, необходим дальнейший сбор данных об аналогичных документально зарегистрированных клинических случаях.
У 8 (22,2%) пациентов основной патологический процесс протекал на фоне инфекционных кожных заболеваний. Среди них микоз гладкой кожи (n = 1) и онихомикоз (n = 4), герпетическая инфекция (n = 2) и генитальный кандидоз (n = 1).
Необходимо отметить, что в 52,8% случаев болезнь Хейли — Хейли протекала на фоне заболеваний внутренних органов и систем. При этом в 36,8% случаев отмечена сочетанная патология ЖКТ и сердечно-сосудистой системы.
В момент госпитализации только у 15 (41,7%) пациентов клинически была диагностирована болезнь Хейли — Хейли. В других подозревали аутоиммунную пузырчатку (38,9%), реже герпетиформный дерматит Дюринга (11,1%), стрептостафилодермию (5,5%) и токсидермию (2,8%).
ЗАКЛЮЧЕНИЕ
Согласно результатам проведенного исследования, в Московской области болезнью Хейли — Хейли женщины страдают несколько чаще, чем мужчины (соотношение 1,4 : 1). Пик заболеваемости приходится на возраст от 41 года до 50 лет. Срок постановки диагноза составляет в среднем 13,57 ± 12,30 года. В 38,9% случаях данный дерматоз диагностируют в течение первых 5 лет от начала клинических его проявлений. При этом женщины в течение первого года болезни обращаются к врачу чаще (19,0%), чем мужчины (6,7%).
У обследованных нами больных патологический процесс носил преимущественно генерализованный характер (66,7%) с вовлечением кожи и слизистых оболочек. Самой распространенной локализацией, по нашим данным, являются области естественных складок (88,9%), туловища (66,7%) и заднебоковой поверхности шеи (52,8%). При этом высыпания сопровождаются зудом (91,7%) и болезненностью (48,5%).
В 61,1% случаев имеет место наследственная предрасположенность к данному заболеванию.
Среди причин, способствующих началу и/или обострению болезни Хейли — Хейли, наиболее часто указывают стресс (25,0%), травматизацию (25,0%) и инсоляцию (19,4%). При этом обострение провоцируется как одним триггерным фактором, так и комбинацией (38,9%) двух или более факторов. В 22,2% случаев отмечена сезонность заболевания: осенне-весенний и/или зимний периоды, в 38,9% случаев — отягощенный аллергоанамнез.
В 52,8% случаев болезнь Хейли — Хейли протекает на фоне патологии со стороны внутренних органов и систем с преимущественным вовлечением ЖКТ (36,8%) и сердечно-сосудистой системы (30,6%).
Отсутствие патогномоничных клинических признаков и семейного анамнеза, а также имитация картины других кожных заболеваний снижает диагностику болезни до 41,7%.
Таким образом, разнообразие клинических проявлений болезни Хейли — Хейли, включая генерализованную или диссеминированную формы этой патологии, с вовлечением в процесс атипичных мест (слизистой оболочки) и отсутствие в анамнезе наследственной предрасположенности требует от врача высокой квалификации и знаний особенностей манифестации и течения этого наследственного буллезного дерматоза в современных условиях.








