ВВЕДЕНИЕ
Ожирение в детском возрасте является одной из актуальных проблем современной системы здравоохранения, затрагивающей многие страны, в том числе Российскую Федерацию. В России в структуре заболеваемости детей болезнями эндокринной системы, расстройствами питания и нарушениями обмена веществ в 2018 году ожирение лидировало (общая заболеваемость — 32,1%, первичная — 25,2%)[1]. Распространенность ожирения в различных регионах страны зависит от пола и возраста детей, места проживания и имеет тенденцию к возрастанию[2, 3].
Хорошо известны негативное влияние детского ожирения на физическое и психосоциальное здоровье в краткосрочной перспективе, а также его долгосрочные риски[4]. Ожирение, дебютировавшее в детстве, часто сохраняется и прогрессирует во взрослом возрасте, увеличивая частоту сердечно-сосудистых заболеваний и метаболических нарушений[5]. Не вызывает сомнений, что их профилактика должна начинаться в детском возрасте с предупреждения и ранней диагностики избыточной массы тела.
В педиатрической практике влияние ожирения на возникновение, развитие и исход заболеваний, ассоциированных с ним, часто недооценивается. Длительное время осложнения, связанные с избыточной массой, считались нетипичными для детского возраста. Однако в современных исследованиях у детей и подростков с ожирением описаны сопутствующие состояния и заболевания, в т. ч. артериальная гипертензия, дислипидемия, стеатогепатоз, нарушенная толерантность к углеводам и сахарный диабет 2 типа, которые снижают качество жизни и ее продолжительность, прогрессируя во взрослом возрасте[6]. Это диктует необходимость своевременной диагностики факторов кардиоваскулярного риска у детей.
Артериальная гипертензия у детей и особенно подростков с ожирением является одним из ключевых компонентов метаболического синдрома[7], о чем достаточно хорошо осведомлены педиатры. Вместе с тем существует заблуждение, что другие его составляющие, включая нарушения углеводного и липидного обмена, в детском возрасте развиваются только при значительном избытке массы тела и редки у пациентов с ожирением 1–2-й степени.
Несмотря на очевидные клинические признаки, диагностика ожирения у детей не всегда проста, поскольку каждый используемый метод имеет свои ограничения. Согласно действующим федеральным клиническим рекомендациям1, в качестве основного диагностического критерия избыточной массы тела и ожирения у детей рекомендовано определение величины стандартных отклонений (Standard Deviation Score) индекса массы тела (SDS ИМТ). С учетом рекомендаций Всемирной организации здравоохранения (ВОЗ), ожирение у детей и подростков до 19 лет определяют как ИМТ, равный или более +2,0 SDS ИМТ, а избыточную массу тела — от +1,0 до +2,0 SDS ИМТ. Нормальная масса тела диагностируется при значениях ИМТ в пределах ± 1,0 SDS ИМТ2.
Однако у подростков, занимающихся спортом и имеющих хорошо развитую мышечную систему, использование ИМТ для оценки степени ожирения может приводить к гипердиагностике. Кроме того, важен не только сам факт избытка массы, но и характер распределения жировой ткани. Наибольшее внимание в клинической практике уделяют абдоминальному ожирению из-за его тесных корреляций с инсулинорезистентностью и метаболическим синдромом.
В последние годы для оценки количества и распределения жировой ткани проводят биоэлектрический импеданс-анализ, который доказал свою эффективность для скрининга висцерального ожирения у детей и подростков при использовании аппаратов экспертного класса[8–10].
Согласно существующим клиническим рекомендациям, всем детям с ожирением для скрининга осложнений рекомендованы исследование липидного профиля, определение активности аланинаминотрансферазы и аспартатаминотрансферазы в сочетании с ультразвуковым исследованием органов брюшной полости (печени). Всем пациентам с ожирением старше 10 лет для выявления нарушений углеводного обмена рекомендовано проведение глюкозотолерантного теста с оценкой уровня глюкозы натощак и через 120 минут3.
Несмотря на актуальность ранней диагностики ожирения, педиатры первичного звена нередко игнорируют заболевание. Это связано как с объективными причинами, прежде всего сильной загруженностью врачей, особенно в период сезонных эпидемий респираторных инфекций, так и со сложившимися традициями, согласно которым диагноз ожирения в лечебном учреждении не устанавливают без осмотра эндокринолога.
Цель исследования: проанализировать распространенность ожирения у детей и подростков Новосибирской области за период 2018–2022 гг., оценить состояние липидного и углеводного обмена у детей с первичным ожирением 1–2-й степени без артериальной гипертензии.
МАТЕРИАЛЫ И МЕТОДЫ
Проведен анализ статистических показателей по данным годовой отчетной формы федерального статистического наблюдения № 12 «Сведения о числе заболеваний, зарегистрированных у пациентов, проживающих в районе обслуживания медицинской организации», утвержденной приказом Росстата от 21.07.2016 г. № 355 (ред. от 24.12.2018 г.), у детей и подростков Новосибирской области, а также базы данных пациентов Городского центра эндокринных и обменных нарушений в ГБУЗ Новосибирской области «Детская городская клиническая больница № 1» за 2018–2022 гг.
У детей, направленных в стационар с диагнозом «Ожирение, обусловленное избыточным поступлением энергетических ресурсов — Е66.0», при первичном обращении проведена оценка антропометрических параметров (роста и массы тела, ИМТ). Для измерения роста использован ростомер МСК-233 (с точностью до 0,1 см); массу тела определяли натощак, в легкой одежде, без обуви, на весах, встроенных в аппарат InBody 770 (с точностью до 0,1 кг). Расчет ИМТ и SDS ИМТ проводился с помощью программного обеспечения, разработанного ВОЗ: для детей до 5 лет включительно — Anthro WHO, для детей от 6 до 19 лет — AnthroPlus WHO. Артериальное давление измеряли на недоминантной конечности ртутным тонометром после 5-минутного отдыха в положении сидя.
Критерии включения в исследование: дети и подростки 6–17 лет с простым (конституционально-экзогенным) ожирением 1-й и 2-й степени, информированное согласие на участие в исследовании, подписанное законными представителями и детьми старше 15 лет.
Критерии исключения: пациенты с простым ожирением 3-й и более степени, вторичными формами ожирения, наследственными синдромами с ожирением, дети с ранее диагностированным сахарным диабетом, артериальной гипертензией, имевшие клинически значимые сопутствующие соматические заболевания, принимавшие гормональные препараты, гепатопротекторы, средства для снижения массы в течение 3 месяцев, предшествовавших обследованию.
Исследование одобрено этическим комитетом ФГБОУ ВО «Новосибирский государственный медицинский университет» Министерства здравоохранения Российской Федерации (протокол № 130 от 24.12.2020 г.).
Нами обследованы 178 пациентов, из них 24 не были включены в протокол в связи с определением у них критериев исключения или нежеланием родителей/пациента участвовать в исследовании. Таким образом, в итоге в него вошли 154 ребенка.
В рамках рутинного обследования с целью оценки компонентов метаболического синдрома проведено исследование показателей липидного обмена (общего холестерина, холестерина липопротеинов низкой и высокой плотности, триглицеридов), углеводного обмена (глюкозы крови натощак, инсулина, индекса инсулинорезистентности Homeostasis Model Assessment (HOMA), перорального глюкозотолерантного теста с нагрузкой глюкозы 1,75 г на 1 кг массы тела, но не более 75 г). Триглицерид-глюкозный индекс (Triglyceride and Glucose Index, TyG) рассчитан как Ln [уровень триглицеридов натощак (мг/дл) × уровень глюкозы плазмы натощак (мг/дл)/2], где Ln — логарифм.
Статистическая обработка полученных данных произведена с использованием пакета программ Statistiсa 6.0. Номинальные данные описывались с указанием абсолютных значений и процентов. Проверка на нормальность распределения признаков осуществлялась с помощью критерия Шапиро — Уилка. Переменные представлены в виде медианы и квартилей (Мe [Q1; Q3]).
РЕЗУЛЬТАТЫ
Анализ распространенности ожирения по обращаемости проводился на основании годовой отчетной формы федерального статистического наблюдения № 12 «Сведения о числе заболеваний, зарегистрированных у пациентов, проживающих в районе обслуживания медицинской организации». Такая форма составляется всеми медицинскими организациями, оказывающими амбулаторную медицинскую помощь. В организации с подразделениями для оказания медицинской помощи в амбулаторных условиях, где ведется только консультативный прием, заполняют соответствующие строки формы лишь в том случае, если в данной организации не только выявляются эти заболевания, но и осуществляется лечение пациентов, а также диспансерное наблюдение.
Форма составляется по данным обращаемости в медицинские организации на основании регистрации заболеваний в первичной учетной документации (форма N 025/у «Медицинская карта пациента, получающего медицинскую помощь в амбулаторных условиях», форма N 025-1/у «Талон пациента, получающего медицинскую помощь в амбулаторных условиях», форма N 030/у «Контрольная карта диспансерного наблюдения»).
Динамика распространенности ожирения среди детей и подростков Новосибирской области в 2018–2022 гг., по данным отчетной формы № 12, представлена в таблице 1.
Таблица 1. Динамика распространенности ожирения среди детей в возрасте до 14 лет включительно и подростков 15–17 лет в Новосибирской области в 2018–2022 гг., n (на 100 тыс. населения)
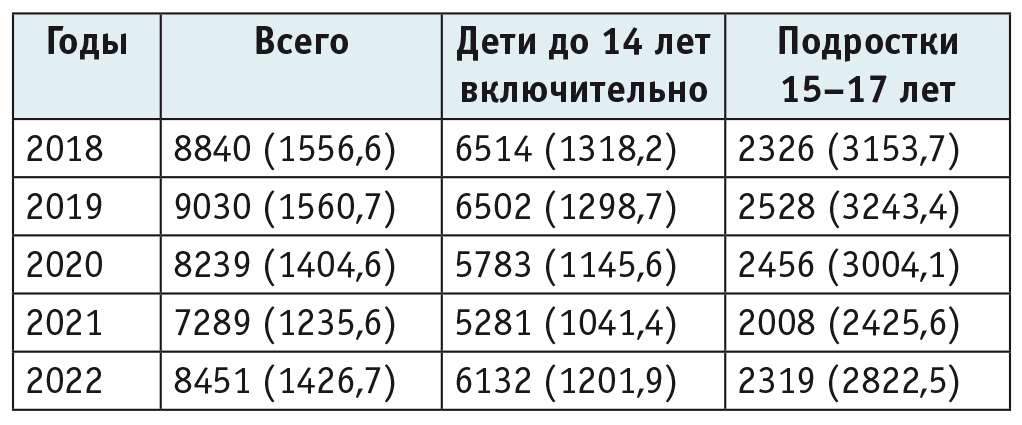
Отмечено увеличение абсолютного числа случаев ожирения у детей с возрастом, данные по частоте ожирения в различных возрастных группах представлены на рисунке 1.
Рис. 1. Распространенность ожирения в разных возрастных группах, n
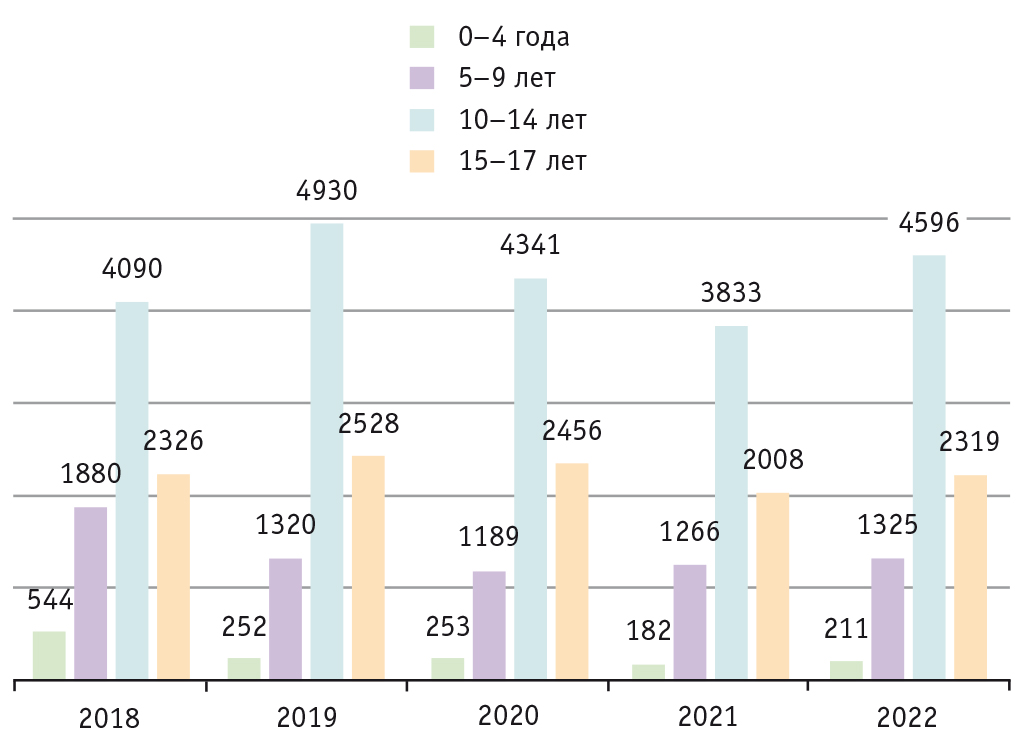
По данным Городского центра эндокринных и обменных нарушений на базе ГБУЗ Новосибирской области «Детская городская клиническая больница № 1», отсутствует устойчивая тенденция изменения числа пациентов, направленных по поводу ожирения, за период 2018–2022 гг. (рис. 2). Среди всех больных с ожирением детей с выраженной его степенью (3-й и 4-й) в 2018 г. было 41,7%, в 2019 г. — 41,9%, в 2020 г. — 64,6%, в 2021 г. — 44,4%, в 2022 г. — 42,2% (см. рис 2). Возрастание доли пациентов с выраженными степенями ожирения, госпитализированных в 2020 г., связано с уменьшением общего количества плановых госпитализаций, в основном за счет детей с ожирением 1-й и 2-й степени, в условиях пандемии новой коронавирусной инфекции.
Рис. 2. Количество детей с ожирением 3–4-й степени среди всех направленных с ожирением в Городской центр эндокринных и обменных нарушений на базе ГБУЗ Новосибирской области «Детская городская клиническая больница № 1», n
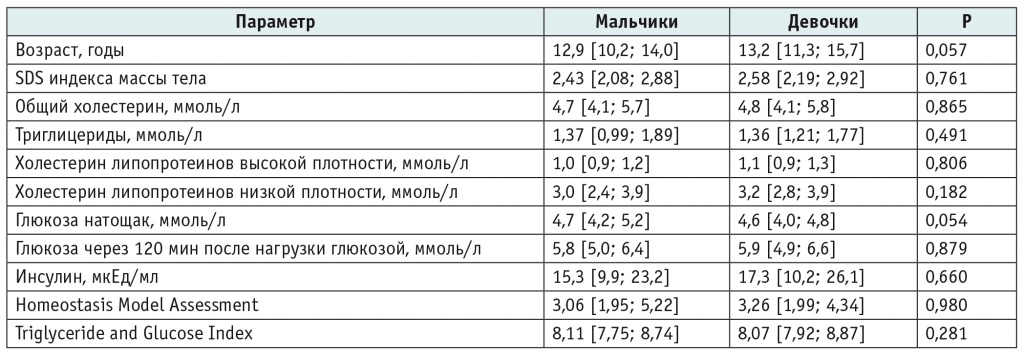
С целью выявления ранних признаков метаболического синдрома обследованы 154 пациента, направленных с первичным ожирением 1–2-й степени (SDS ИМТ — 2,0–3,0), из них 80 (52%) мальчиков и 74 (48%) девочки. Возраст детей составил 12,6 [9,4; 14,8] года. Допубертатное развитие отмечено у 35 (22,7%) детей, пубертатное — у 119 (77,3%).
У всех пациентов отсутствовали указания на артериальную гипертензию в анамнезе, а за время госпитализации регистрировалось систолическое и диастолическое артериальное давление < 90-го перцентиля кривой распределения в популяции для соответствующего возраста, пола и роста. Характеристики обследованных пациентов представлены в таблице 2.
Таблица 2. Характеристика обследованных пациентов, Мe [Q1; Q3]
В исследовании распространенность нарушенной толерантности к глюкозе у детей с 1–2-й степенью ожирения составила 5,2% (у 6 пациентов — нарушенная гликемия натощак, у 2 — нарушенная толерантность к глюкозе, по результатам перорального глюкозотолерантного теста).
Изменения стандартного липидного профиля выявлены у 52 (33,8%) обследованных. У 10 (6,5%) детей изменения касались одного показателя, у 40 (26%) — двух, у 2 (1,3%) — трех показателей.
ОБСУЖДЕНИЕ
По данным отчетной формы № 12 в Новосибирской области за 2018–2022 гг., ожирение занимает лидирующее положение среди заболеваний эндокринной системы у детей и подростков, начиная с возрастной группы 5–9 лет и старше. Динамика распространенности в абсолютных значениях и на 100 тыс. соответствующего населения (см. табл. 1) свидетельствует о том, что в 2018 г. в Новосибирской области показатели были ниже среднероссийских (1618,6 на 100 тыс. детей до 14 лет включительно и 3523,6 на 100 тыс. подростков 15–17 лет соответственно)[11].
Максимальное число случаев ожирения среди детей и подростков как в абсолютном значении, так и на 100 тыс. соответствующего населения зарегистрировано в 2019 г., минимальное — в 2021 г. Вероятно, это связано с особенностями функционирования системы здравоохранения в условиях пандемии COVID-19, а не с истинным снижением заболеваемости. В этот период в Китае, Европе и США отмечено возрастание количества детей и подростков с ожирением по сравнению с таковым до пандемии, что является очевидным следствием снижения физической активности, увеличения времени, проводимого за компьютером и смартфоном, изменения рациона питания и усиления семейного и индивидуального стресса[12–14].
Распространенность ожирения среди подростков более чем в 2 раза выше, чем у детей до 14 лет включительно, что соответствует общемировым трендам[6, 7]. Ключевыми факторами риска в этом возрасте становятся поведенческие особенности: неправильные пищевые привычки (употребление рафинированных продуктов, напитков с высоким содержанием сахара, злоупотребление снэками, частые пропуски приема пищи, большие порции, употребление недостаточного количества овощей), недостаточная физическая активность, увеличение времени, проведенного за компьютером или телефоном, депривация сна, воздействие микроокружения4.
В 2018–2022 гг. в регионе отмечено нарастание абсолютного числа случаев ожирения у детей с возрастом (см. рис. 1). Выявленная тенденция требует реализации программ профилактики ожирения задолго до начала пубертатного периода. Показано, что результаты терапевтических вмешательств тем лучше, чем раньше они начаты: наибольший эффект наблюдался у детей дошкольного и младшего школьного возраста, тогда как в период полового созревания эффективность программ профилактики избыточной массы минимальна[15].
Распространенность тяжелого ожирения среди детей возросла во многих странах с высоким уровнем дохода, хотя общие показатели частоты ожирения стабилизировались, однако остались высокими[16]. Дифференциация патологии по степени тяжести имеет существенное значение, поскольку детям и особенно подросткам с высокой степенью ожирения требуется специализированная терапия, но, по данным федеральной формы статистического наблюдения № 12, нет возможности выделять степень тяжести патологии.
Несомненный интерес с точки зрения возможностей терапевтического вмешательства представляют дети с небольшой степенью ожирения. К сожалению, в реальной педиатрической практике именно этим пациентам уделяется минимум времени, особенно при отсутствии видимых коморбидных заболеваний и состояний. Однако метаболически здоровое ожирение у детей определяют не по степени избытка массы тела, выраженной в SDS ИМТ, а на основании отсутствия традиционных кардиометаболических факторов риска[17]. К числу таких факторов относятся четыре основных: нарушенная толерантность к глюкозе/инсулинорезистентность, артериальная гипертензия, дислипидемия и абдоминальное ожирение[6]. Целью текущего исследования была оценка двух из этих факторов — дислипидемии и нарушений углеводного обмена/инсулинорезистентности.
Изменения двух и более параметров стандартного липидного профиля, позволяющие установить диагноз дислипидемии, были у 42 (27,3%) детей с 1-й и 2-й степенью ожирения. Распространенность нарушенной толерантности к глюкозе у детей с 1–2-й степенью ожирения составила 5,2% (см. табл. 2).
Оценка чувствительности к инсулину у детей и подростков с ожирением проводится по строгим показаниям и не рекомендуется в рутинной клинической практике5. Это связано в первую очередь с отсутствием единых отрезных точек для широко используемых суррогатных маркеров инсулинорезистентности. M. Keskin и соавт. (2005) рекомендовали в качестве маркера инсулинорезистентности у детей значение НОМА более 3,16[18]. На основании предложенной точки отсечения в группу с инсулинорезистентностью отнесены 46 (29,9%) детей.
Другим способом суррогатной оценки инсулинорезистентности, согласующимся с концепцией липоглюкотоксичности, но лишенным недостатков, связанных с вариабельностью уровней инсулина, является измерение триглицерид-глюкозного индекса ТyG. Для определения инсулинорезистентности и связанного с ней метаболического синдрома у детей европеоидной расы предложена точка отсечения 7,98[19]. В проведенном исследовании превышение этого значения индекса ТyG выявлено у 78 (50,6%) детей.
Поскольку инсулинорезистентность играет ключевую роль в развитии метаболического синдрома, это означает, что от трети до половины обследованных детей (в зависимости от использованного метода оценки) с ожирением 1–2-й степени попадают в группу риска или уже имеют отдельные компоненты метаболического синдрома.
ЗАКЛЮЧЕНИЕ
Ожирение, являясь самым частым эндокринным нарушением у детей, во многом определяет статистические показатели раздела «Болезни эндокринной системы, расстройства питания и нарушения обмена веществ». В динамике 2018–2022 гг. распространенность ожирения у детей и подростков в Новосибирской области не увеличилась, что, вероятно, связано с особенностями функционирования системы здравоохранения в условиях пандемии COVID-19, а также отсутствием пристального внимания к проблеме избыточной массы у детей у педиатров первичного звена.
В результате проведенного обследования показано, что среди детей с первичным ожирением даже небольших степеней (1–2-й) без артериальной гипертензии распространены другие факторы кардиометаболического риска: нарушения липидного обмена встречаются в 33,8% случаев, лабораторные признаки инсулинорезистентности, оцененные по индексам НОМА и ТyG, — у 29,9% и 50,6% соответственно, а 5,2% детей уже имеют нарушения углеводного обмена.
Несмотря на необходимость комплекса исследований при выявлении любой степени ожирения, в амбулаторной педиатрической практике ожирение 1–2-й степени часто не расценивается как заболевание, не выносится в диагноз, поэтому рекомендованное обследование не проводится. Профилактика избыточной массы тела и ожирения у детей может обеспечивать преимущества для здоровья как в детском, так и во взрослом возрасте, а дошкольный период представляет собой окно возможностей для вмешательств с целью формирования здорового образа жизни.
Наиболее часто ожирение встречается у подростков 15–17 лет. Нарастание как абсолютного, так и относительного количества случаев ожирения с возрастом требует более раннего начала реализации программ профилактики избыточной массы тела для снижения заболеваемости и коморбидности.
Выявленная высокая коморбидность по основным компонентам метаболического синдрома у госпитализированных пациентов с 1–2-й степенью ожирения указывает на необходимость раннего обследования, коррекции и мониторинга ключевых кардиометаболических факторов риска в этой группе детей.
Поступила: 07.04.2023
Принята к публикации: 12.05.2023
________
1 Петеркова В.А., Безлепкина О.Б., Болотова Н.В., Богова Е.А. и др. Клинические рекомендации «Ожирение у детей». Проблемы эндокринологии. 2021;67(5):67–83. DOI: 10.14341/probl12802
2 WHO: Obesity and overweight. URL: https://www.who.int/news-room/fact-sheets/detail/obesity-and-overweight (дата обращения — 15.09.2023).
3 Петеркова В.А., Безлепкина О.Б., Болотова Н.В., Богова Е.А. и др. Клинические рекомендации «Ожирение у детей»...
4 WHO: Obesity and overweight...
5 Петеркова В.А., Безлепкина О.Б., Болотова Н.В., Богова Е.А. и др. Клинические рекомендации «Ожирение у детей»...








