ВВЕДЕНИЕ
Повышенный риск нарушений пищевого поведения (ПП) у больных сахарным диабетом 2 типа (СД2) связан с необходимостью корригировать образ жизни. В свою очередь появление пищевых расстройств отражается на метаболическом контроле и прогнозе заболевания, а потому имеет важное клиническое значение для врачей, занимающихся диспансерным наблюдением за данной категорией пациентов[1]. Если рассматривать нарушение ПП как один из ключевых моментов в развитии СД2, то заболевание можно отнести к психосоматическому[2].
Современная трактовка нарушений ПП укладывается в биопсихосоциальный подход к СД2. ПП находится под контролем сложной системы, которая включает центральные и гуморальные звенья регуляции[3]. В обеспечении центральных механизмов ключевую роль играют кора и гипоталамус[4, 5]. Нарушения ПП включают аддиктивные, когнитивные проблемы, характеризуются гиперфагией с расстройством регуляции чувства голода и насыщения[6]. Выделяют 3 основных типа нарушений ПП: экстернальный, эмоциогенный и ограничительный.
Среди исследователей существует неоднозначное мнение в отношении расстройств ПП у больных СД2[7–9]. С учетом клинической значимости нарушений ПП, противоречивости и спорности трактовки необходимо уточнение особенностей ПП у данного контингента больных и взаимосвязи ПП с клинико-метаболическими характеристиками.
Цель исследования — установить особенности нарушений ПП у больных СД2.
МАТЕРИАЛЫ И МЕТОДЫ
Исследование проводилось на базе эндокринологического отделения ГБУЗ ПК «ПККБ» г. Перми. Обследовано 536 женщин с осложненным СД2. Ожирение имели 62% пациенток, в большинстве случаев (98%) — абдоминальное, у 24,3% выявлена избыточная масса тела. Контрольную группу составили 125 пациенток без СД2. Исследуемые группы были сопоставимы по возрасту (63,6 ± 7,1 и 66,1 ± 8,8 года; р = 0,05 соответственно), значимые различия установлены по индексу массы тела (ИМТ) — 31,8 ± 5,6 и 28,1 ± 7,2 (р = 0,0004) и объему талии — 104,8 ± 11,4 и 90,1 ± 9,7 (р = 0,00004) соответственно.
Критерии включения в исследование: возраст 50–80 лет; добровольно подписанное информированное согласие пациента на обследование; диагностированный СД2. Критерии невключения: злокачественные новообразования, значимые психоневрологические расстройства, острые воспалительные процессы любой локализации.
Проведено клиническое обследование пациенток. Для выявления нарушений ПП использовали опросник DEBQ[10]. Нормативные данные опросника по экстернальному ПП — 2,68; по эмоциогенному ПП — 2,03; по ограничительному ПП — 2,43.
Результаты описательной статистики для количественных признаков, с учетом их нормального распределения, были представлены в формате М ± SD (средняя величина изучаемого признака ± стандартное отклонение). Статистическую обработку собранной информации проводили с использованием программ «Statistica v. 6.0» и «Microsoft Excel 7.0» по t-критерию Стьюдента. Различия считали статистически значимыми при p < 0,05.
РЕЗУЛЬТАТЫ
В результате анализа нарушений ПП у пациенток с СД2 установлено, что средний коэффициент эмоциогенного ПП составил 1,8 ± 0,3, экстернального — 2,45 ± 0,07, ограничительного — 2,57 ± 0,94. Количество баллов по шкалам эмоциогенного и экстернального ПП не превышало средних значений, но было выше по шкале ограничительного ПП. А.Ф. Вербовой и соавт. выявили у пациенток с СД2 высокий уровень ограничительного (2,49 ± 0,11) и эмоциогенного (1,89 ± 0,01) ПП, а уровень экстернального ПП не превышал норму[11].
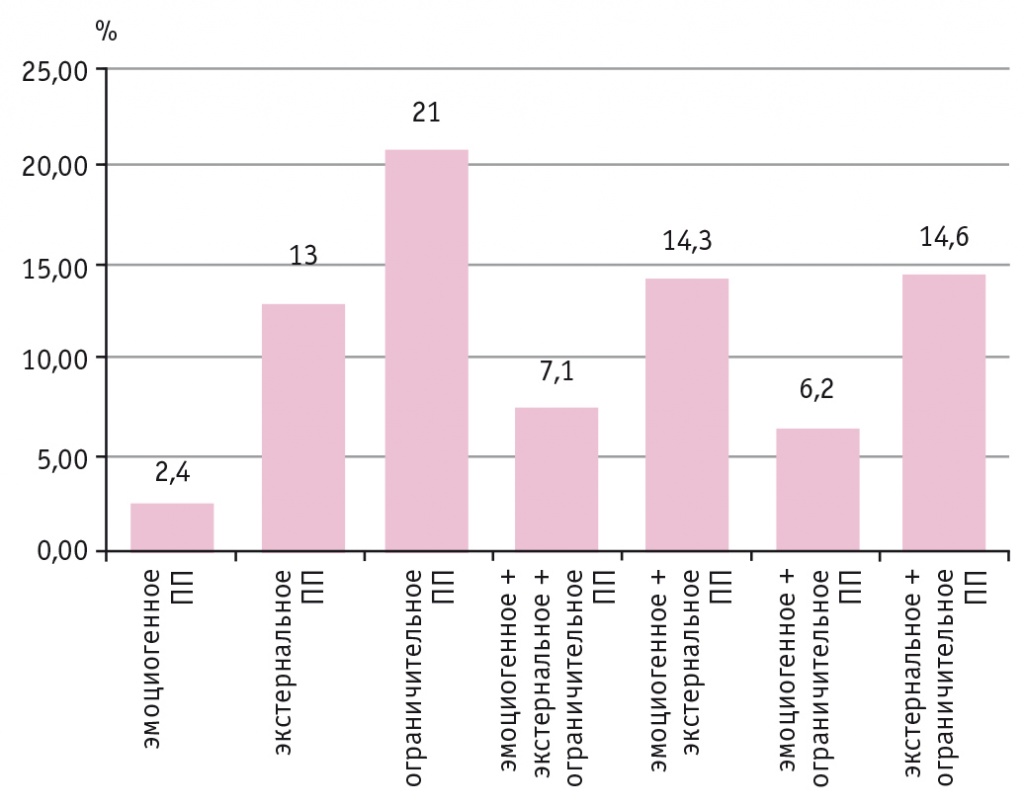
По результатам опроса (DEBQ) среди опрошенных женщин основной группы 78,6% имели нарушения ПП, 2,4% пациенток увеличивали прием пищи при эмоциональном дискомфорте (изолированное эмоциогенное ПП). Стимулами к приему пищи у таких больных становились раздражительность, плохое настроение, стресс. Человек «заедает» свои неприятности и проблемы, рассчитывая в процессе еды и насыщения отвлечься и получить приятные ощущения. Люди с нарушением ПП эмоциогенного типа имеют признаки, свидетельствующие о зависимости от еды, что позволяет считать их пищевыми аддиктами наравне с зависимыми от табака, алкоголя и наркотических средств. Между тем доля больных с данным типом ПП небольшая. Выраженность эмоциогенного ПП связана с потреблением углеводов. Данные корреляции объясняются тем, что эмоциогенное ПП является реакцией на эмоциональный дискомфорт, а не на голод. В этой связи потребление пищи, богатой рафинированными углеводами, приводит к снижению тревоги, эмоционального дискомфорта и приносит чувство удовольствия. Чувство депрессии обычно связано с потерей аппетита и последующей потерей веса. Однако существует подтип депрессии, который характеризуется типичными признаками повышенного аппетита и последующего увеличения веса. Эмоциогенное ПП считается маркером этого подтипа депрессии[12].
Изолированное ПП по экстернальному типу наблюдалось у 13% опрошенных. Прием пищи у этих женщин провоцировался внешними раздражителями и не зависел от чувства голода, носил неосознанный характер. Внешние стимулы могут становиться ведущими для начала приема пищи вследствие нарушения чувствительности к гормонам аппетита[13].
Ограничительное ПП встречалось чаще других (21%). Данный факт свидетельствует о стремлениях больных к сознательному ограничению приема пищи. Ограничения в приеме пищи могут носить непоследовательный характер и приводить к развитию «диетической депрессии», к отказу от дальнейшего соблюдения диеты. Любое самоограничение связано с чувством вины, а в данном случае с употреблением пищи. Проведенное исследование выявило сходные тенденции, отмеченные другими авторами[7, 8]. Ряд других исследователей при обследовании пациентов с СД2 ограничительное и экстернальное ПП выявляли с одинаковой частотой (28%), эмоциогенное ПП преобладало и было определено у 33% больных[9].
Все три типа расстройства ПП присутствовали у 7,1% пациенток, у 14,3% эмоциогенное ПП сочеталось с экстернальным. Сочетание ограничительного и эмоциогенного ПП выявлено у 6,2% пациенток, ограничительного и экстернального — у 14,6% (рис.).
Рис. Распределение конфигураций стилей пищевого поведения в исследуемой группе
Можно сделать предположение, что с возрастом женщины делают больше попыток ограничить свой рацион. На данный факт указывает выявление прямо пропорциональной зависимости ограничительного ПП от возраста (r = 0,879; p = 0,048). Эмоциогенное ПП также утрачивает силу с возрастом, оно умеренно отрицательно коррелировало с возрастом женщин (r = –0,598; р = 0,006).
Обнаруженная отрицательная корреляция между показателем эмоциогенного ПП и длительностью СД2 (r = –0,536; р = 0,0148) свидетельствует о том, что по мере увеличения длительности заболевания стремление к приему пищи в ответ на появление отрицательных эмоций снижается.
Отмечена прямая корреляция между уровнем образования и ограничительным ПП (r = 0,762; р = 0,01) и обратная связь с эмоциогенным (r = –0,764; р = 0,01) и экстернальным (r = –0,648, р = 0,047) ПП. Женщины с более высоким уровнем образования чаще сознательно контролировали прием пищи, у них в меньшей степени на прием пищи влияли внешние раздражители, стрессовые ситуации.
Эмоциогенное и экстернальное ПП в большей степени влияли на метаболический контроль. Результаты корреляционного анализа выявили положительную умеренную связь между эмоциогенным ПП и ИМТ (r = 0,363, p = 0,008), объемом талии (r = 0,384, p = 0,0361), уровнем общего холестерина (r = 0,741; р = 0,0079).
Экстернальное ПП сопровождалось увеличением ИМТ (r = 0,567, р = 0,009) и снижением уровня холестерина липопротеинов высокой плотности (r = –0,7, р = 0,0014). Прямая умеренная корреляция выявлена между экстернальным ПП и уровнем HbA1c (r = 0,780, p = 0,022), триглицеридов (r = 0,348, p = 0,0164).
По материалам исследования также установлена прямая связь между ограничительным ПП и ИМТ (r = 0,321, p = 0,021). Обратная корреляционная зависимость выявлена между ограничительным ПП и уровнем вечерней гликемии (r = –0,6, р = 0,01), холестерина липопротеинов низкой плотности (r = –0,663, р = 0,013).
Поскольку масса тела является важным регулятором ПП человека, интерес представляет изучение зависимости расстройств ПП от ИМТ. При сравнительном анализе установлено, что у 75% лиц с нормальной массой тела нарушений ПП не было; 75% обследованных с целевым значением HbAIc также не имели нарушений ПП. Исследование S. Herpertz показало, что 10% пациентов с СД2 и ожирением имели расстройства в приеме пищи, в то время как в подгруппе пациентов с СД2 и нормальной массой тела доля диагностированных расстройств составила 3%[14].
Выводы
1. Больные с высоким уровнем образования более тщательно контролируют прием пищи, он менее зависим у них от внешних раздражителей, стрессовых ситуаций.
2. С возрастом у женщин с СД2 процесс отвлечения от проблем за счет приема пищи, «заедание» своих неприятностей утрачивает свою актуальность.
3. По мере увеличения длительности заболевания стремление к приему пищи в ответ на появление отрицательных эмоций снижается.
4. Наличие нарушений ПП оказывает влияние на показатели метаболического контроля. Эмоциогенное и экстернальное ПП в большей степени влияли на метаболический контроль.
5. Преобладание ограничительного ПП обьяснимо с точки зрения соблюдения диетотерапии у больных СД2.
6. Выявление пациентов с нарушениями ПП и профилактирование должны рассматриваться как приоритетное направление в эффективности диспансерного контроля за такой группой больных. В процессе диспансерного наблюдения специалист должен оценивать особенности питания с целью последующей его корректировки. В программе школы СД надо предусмотреть блок, посвященный нарушениям ПП. В качестве объективного оценочного инструмента целесообразно использовать имеющиеся опросники.
Поступила: 13.04.2023
Принята к публикации: 02.06.2023








