В России за период 2000–2016 гг. число зарегистрированных больных СД выросло более чем в 2 раза. Общая численность пациентов в базе Государственного регистра СД на 31.12.2016 составила 4,348 млн человек (3% населения РФ), из них: СД2 — 92% (4 001 860 чел.), СД 1 типа (СД1) — 6% (255 385 чел.), другие типы СД — 2% (75 123 чел.), при формировании общей численности учтены 16 054 пациента, у которых тип СД не уточнен [2].
Реальная распространенность СД2 в нашей стране недавно была оценена во всероссийском эпидемиологическом исследовании NATION. В ходе исследования установлено, что среди взрослого населения России в возрасте 20–79 лет СД2 страдают 5,4% населения, при этом 54% не знают о своем заболевании. У 19,3% наблюдается предиабет или высокий риск развития СД2 [3]. При экстраполяции этих данных на население России можно утверждать, что СД2 имеют не менее 6,5 млн, а предиабет — не менее 25 млн граждан нашей страны в возрасте от 20 до 79 лет.
Высокий прирост количества пациентов с СД2 в последние десятилетия связывают с демографическим старением населения, быстрым экономическим развитием, растущей урбанизацией, изменением пищевых привычек в сторону употребления продуктов быстрого питания и снижением физической активности.
ЛЕГКО ЛИ В XXI ВЕКЕ ПОСТАВИТЬ ДИАГНОЗ САХАРНОГО ДИАБЕТА 2 ТИПА?
Кажется, что очень легко: обнаружен повышенный уровень глюкозы в крови у взрослого тучного человека — и диагноз поставлен! Однако для СД2 характерно постепенное развитие, в подавляющем большинстве случаев рост содержания глюкозы в крови у лиц зрелого и пожилого возраста протекает бессимптомно, что нередко приводит к диагностике заболевания только тогда, когда уже присоединились тяжелые сосудистые или инфекционные осложнения (нарушения зрения, трофические незаживающие язвы на ногах, снижение функции почек). Развитие кетоацидоза при СД2 в первые годы обычно не наблюдают.
Такие считающиеся характерными признаки гипергликемии, как жажда, учащенное мочеиспускание, обычно появляются при снижении инсулин-секретирующей массы β-клеток поджелудочной железы более чем на 50%. Могут возникнуть склонность к гнойничковым заболеваниям кожи, фурункулез, кожный зуд, кандидоз, плохое заживление ран. Только потеря более 70% массы β-клеток поджелудочной железы проявляется нарастающей клинической симптоматикой (жаждой, немотивированной слабостью), снижением массы тела (до 10–15 кг).
Основной лабораторный маркер СД — повышенный уровень гликемии натощак или после еды — нередко устанавливается либо случайно, либо при прохождении диспансерного обследования. Более того, уровень глюкозы плазмы натощак у 30% больных СД2 может быть ниже порогового диагностического уровня для диабета, что усыпляет бдительность врачей. Поэтому при подозрении на СД2 необходимо проводить пероральный глюкозотолерантный тест с нагрузкой 75 г безводной глюкозы и определять уровень гликемии до и через 2 часа после нагрузки. Диагностические критерии СД представлены в таблице 1.
Диагностические критерии сахарного диабета и других нарушений углеводного обмена (Всемирная организация здравоохранения, 1999–2013)
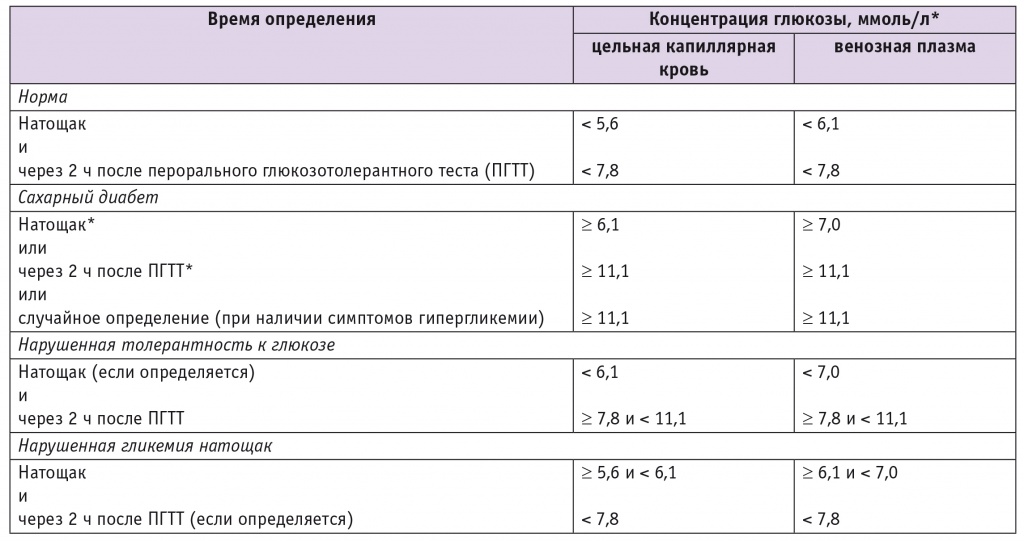
* Диагноз сахарного диабета всегда следует подтверждать повторным определением гликемии в последующие дни, за исключением случаев несомненной гипергликемии с острой метаболической декомпенсацией или с очевидными симптомами.
С 2011 г. ВОЗ одобрила использование уровня гликированного гемоглобина 6,5% как диагностического критерия СД (нормальным считается уровень до 6%) [4].
Следствие поздней диагностики СД2 — быстрое развитие сосудистых осложнений (диабетических нефро- и ретинопатии, нейропатии, синдрома диабетической стопы, ССЗ).
В России утверждены «Алгоритмы специализированной медицинской помощи больным сахарным диабетом», обновляемые каждые 2 года, в которых определена последовательность действий для активного скрининга СД и его осложнений с момента установления диагноза, так как возможно многолетнее скрытое бессимптомное течение заболевания [5].
МНОГООБРАЗИЕ КЛИНИЧЕСКИХ ФОРМ САХАРНОГО ДИАБЕТА
Совокупность накопленных данных об этиологии, патогенезе и генетических основах заболевания, усовершенствование диагностических инструментов, в частности повышение доступности иммунологических и генетических исследований, позволяют рассматривать когорту больных «традиционным» СД2 как некую условную совокупность пациентов с гетерогенными заболеваниями, объединенных синдромом гипергликемии. Иными словами, СД2 является диагнозом исключения, при котором необходимо исключить другие возможные причины развития гипергликемии, протекающие без кетоацидоза и потребности лечения инсулином, по крайней мере в первые годы. Многообразие патогенетических механизмов, способствующих возникновению и поддержанию гипергликемии, объемная палитра генетических маркеров предрасположенности к СД2, клинические проявления преобладания того или иного механизма развития гипергликемии могут приводить к развитию различных подтипов СД2 с необходимостью индивидуального (персонализированного) выбора терапии [6].
Диабету LADA (Latent autoimmune diabetes mellitus in adults) свойственны клинико-лабораторные показатели, характерные как для СД1, так и для СД2, в связи с чем его иногда называют диабетом типа «полтора». Фактически этим термином определяется заболевание у лиц с фенотипическими признаками СД2, при котором, несмотря на наличие аутоантител, дисфункция β-клеток развивается медленно [7]. Возраст дебюта LADA может варьировать от 25 до 70 лет [8].
Сходство LADA диабета с СД1 заключается в наличии специфических аутоиммунных маркеров (антител к глутаматдекарбоксилазе или к другим компонентам островковых клеток поджелудочной железы,), отсутствии ожирения и семейного анамнеза СД.
Сходство с СД2 проявляется в отсутствии потребности в лечении инсулином в первые 6–12 месяцев от дебюта и кетоза/кетоацидоза, нормальной базальной концентрации С-пептида сыворотки крови, дебюте в возрасте старше 30–35 лет. Гены, ассоциированные с развитием диабета типа LADA, характерны как для СД1 (HLA-DQB1, PTPN22), так и СД2 (TCF7L2, FTO, SLC30A8). Некоторые авторы отмечают при LADA наличие инсулинорезистентности (ИР) [8].
Несмотря на относительно нормальную секрецию инсулина в первые месяцы от начала диабета типа LADA и отсутствие необходимости введения экзогенного инсулина, показано, что раннее начало инсулинотерапии даже в небольших дозах при LADA способствует пролонгации остаточной секреторной функции β-клеток. И напротив, отдаление начала инсулинотерапии при этой форме СД, как правило, приводит к риску раннего развития сосудистых осложнений, что подчеркивает важность своевременной дифференциальной диагностики.
СД с ожирением и склонностью к кетозу является неиммунным вариантом СД взрослых. Впервые описан в афроамериканской популяции и также представляет собой гибридную форму СД. У 80% таких больных развивается ремиссия (нормализация углеводного обмена), несмотря на выраженный дефицит инсулина, и инсулинотерапию отменяют. У большинства пациентов симптомы заболевания с развитием кетоза вновь возобновляются через достаточно большой период (10 и более лет). Генетическая основа заболевания на настоящий момент неизвестна.
Липоатрофический диабет — это специфический СД, развивающийся при липодистрофиях (гетерогенная группа редких заболеваний, при которых происходит полная или частичная потеря подкожно-жировой клетчатки, сопровождающаяся ИР и другими метаболическими нарушениями) [9]. Заболевание связано с генетически обусловленными дефектами адипогенеза, ускоренным апоптозом адипоцитов, нарушенной секрецией адипокинов (лептина, адипонектина). Чем меньше у пациента остается нормальной жировой ткани, тем больше триглицеридов откладывается в печени и скелетной мускулатуре, способствуя нарастанию ИР и большей выраженности метаболических нарушений.
Ключевая особенность терапии — необходимость коррекции выраженной ИР. При этом эффект самого распространенного инсулин-сенситайзера метформина недостаточен даже в комбинации с другими традиционными пероральными сахароснижающими препаратами и инсулином. Тиазолидиндионы (глитазоны) как средства, устраняющие ИР, являются препаратами патогенетического выбора при этой форме заболевания.
В феврале 2014 г. Food and Drug Administration было одобрено применение человеческого рекомбинатного аналога лептина (метрелептина) для лечения генерализованных липодистрофий. Препарат эффективен в отношении одновременного контроля гликемии и дислипидемии посредством снижения глюконеогенеза, повышения утилизации глюкозы в мышцах, ослабления липтоксичности для периферических тканей, снижения аппетита.
СД2 у детей. СД2 долгое время считался заболеванием, характерным исключительно для лиц старшей возрастной группы, а случаи в практике педиатра были казуистической редкостью. Однако в последнее время число детей и подростков с СД2 значительно возросло: по состоянию на 2016 г. в РФ более чем у 1350 детей и подростков зарегистрирован СД2 [2]. Рост распространенности этого варианта СД является следствием общих негативных тенденций в обществе, которые затронули и образ жизни детей (высококалорийное питание, фаст-фуд, низкая физическая активность).
В 90% случаев развивается на фоне уже имеющегося у ребенка ожирения (при этом почти всегда в семьях детей с СД2 у родственников есть и ожирение, и СД2). Снижение массы тела, увеличение физической активности, правильное питание — базовые принципы терапии.
Заболевание обычно начинается после 10–12 лет и сопровождается типичными нарушениями, характерными для метаболического синдрома у взрослых: ожирением, ИР, АГ, дислипидемией. При неэффективности немедикаментозных методов коррекции углеводных нарушений у детей старше 10 лет разрешено применение метформина (с максимальной суточной дозой не более 2000 мг). Важно учитывать, что при возникновении СД2 в детском возрасте возможно быстрое развитие и прогрессирование сосудистых осложнений.
У детей проводится дифференциальная диагностика СД2 с моногенными формами СД типа MODY (Maturity-onset diabetes of the young), c редкими генетическими синдромами. В целом неиммунные формы СД (то есть СД «не 1 типа») могут составлять до 10% всех случаев СД у детей и подростков [10].
Диабет типа MODY («СД зрелого типа у молодых») характеризуется достаточно ранним началом (в возрасте младше 25 лет), мягкой манифестацией с бессимптомной гипергликемии, отсутствием ожирения, обязательным семейным анамнезом наличия СД у родственников. Преобладающим патогенетическим дефектом, как правило, является дисфункция β-клеток (нарушенная секреция инсулина) при отсутствии ИР, но при этом потребность в инсулинотерапии наступает поздно.
Диабет типа MODY неоднороден. К настоящему времени известно как минимум 13 подтипов MODY, имеющих существенные клинические и генетические различия [11]. Каждый генотип обусловливает реализацию соответствующего уникального фенотипа, что определяет клинические особенности течения заболевания и индивидуальный выбор терапии (табл. 2).
Таблица 2
Основные варианты моногенных форм сахарного диабета типа MODY
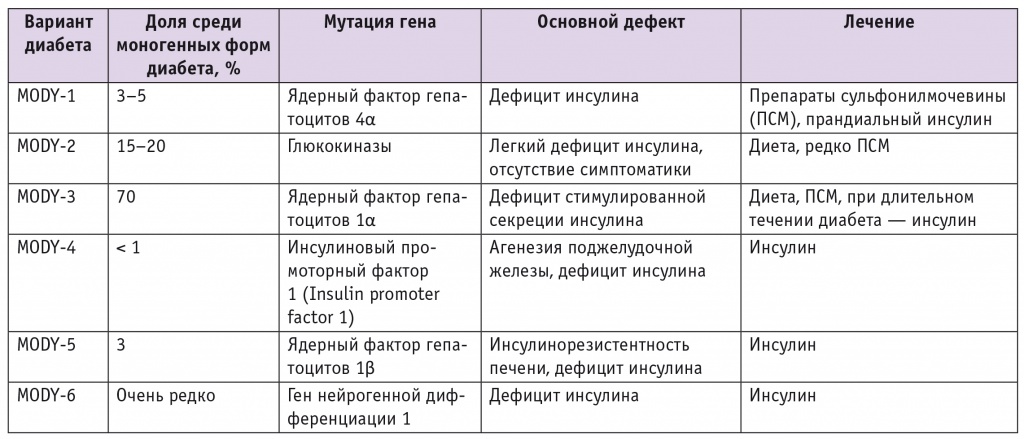
При лечении диабета типа MODY эффективны либо диета, либо препараты сульфонилмочевины, либо инсулин. В последнее время стали доступны генетические диагностические панели диабета MODY, что позволяет верифицировать диагноз и избрать эффективный вид лечения.
ЛЕЧЕНИЕ КЛАССИЧЕСКОГО САХАРНОГО ДИАБЕТА 2 ТИПА
Основой терапии классического СД2 является модификация образа жизни, заключающаяся в соблюдении принципов здорового питания (преимущественно низкокалорийного, богатого клетчаткой, с низким гликемическим индексом) и режима активных (соответственно возрасту) физических нагрузок.
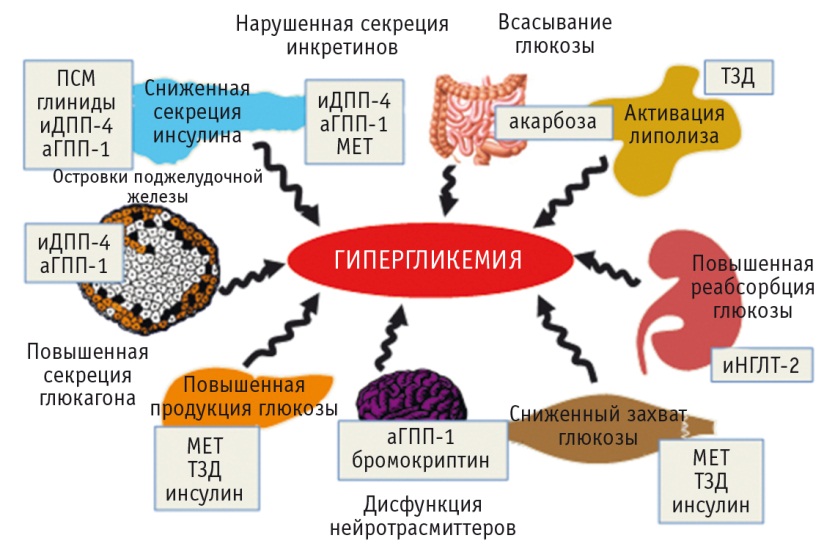
Медикаментозное лечение СД2 базируется на применении средств, влияющих на основные патогенетические механизмы, приводящие к нарушению углеводного обмена. В 2009 г. известный американский диабетолог R. De Fronzo сформулировал концепцию «угрожающего октета» в развитии СД2, в которой перечислены 8 основных звеньев его патогенеза: резистентность мышечной и жировой ткани к инсулину, активация выброса глюкозы из гликогена печени, снижение секреции инсулина и увеличение продукции глюкагона поджелудочной железой, уменьшение активности гормонов ЖКТ (инкретинов), повышение реабсорбции глюкозы почками, увеличение всасывания глюкозы в кишечнике, рост активности центров аппетита в головном мозге (рис.) [11].
Рис. Патогенез сахарного диабета 2 типа (СД2) и классы лекарственных препаратов для его лечения (по данным [11]).
Примечания.
1. аГПП-1 — агонисты рецепторов глюкагоноподобного пептида 1, иДПП-4 — ингибиторы дипептидилпептидазы 4, иНГЛТ-2 — ингибиторы натрий-глюкозного котранспортера 2, МЕТ — метформин, ПСМ — препараты сульфонилмочевины, ТЗД — тиазолидиндионы.
2. Бромокриптин не зарегистрирован в РФ для лечения СД2
Из медикаментозных средств в настоящее время в арсенале врачей-диабетологов имеется несколько классов сахароснижающих препаратов, воздействующих на разные патогенетические механизмы развития СД2, включая инсулины:
1) снижающие ИР периферических тканей: бигуаниды (метформин), тиазолидиндионы;
2) стимулирующие секрецию инсулина (секретагоги): препараты сульфонилмочевины, несульфонилмочевинные секретагоги (глиниды);
3) препараты инкретинового ряда, стимулирующие секрецию инсулина и подавляющие секрецию глюкагона: ингибиторы дипептидипептидазы 4 (иДПП-4), агонисты рецепторов глюкагоноподробного пептида 1 (аГГП-1);
4) блокирующие всасывание глюкозы в ЖКТ: ингибиторы α-глюкозидазы (акарбоза);
5) блокирующие реабсорбцию глюкозы в почечных канальцах: ингибиторы натрий-глюкозного котранспортера 2 (НГЛТ-2);
6) препараты центрального действия: агонисты дофаминовых рецепторов (бромокриптин);
7) инсулины:
- человеческие генно-инженерные короткого действия;
- человеческие генно-инженерные средней продолжительности действия;
- прандиальные аналоги инсулина человека ультракороткого действия;
- базальные аналоги инсулина человека длительного действия;
- базальные аналоги инсулина человека сверхдлительного действия;
- готовые смеси инсулинов короткого действия и средней продолжительности действия;
- готовые смеси аналога инсулина ультракороткого действия и протаминированного аналога инсулина ультракороткого действия;
- готовая комбинация аналога инсулина сверхдлительного действия и аналога инсулина ультракороткого действия.
Таблица 3
Сравнительная эффективность, преимущества и недостатки современных сахароснижающих препаратов [4]
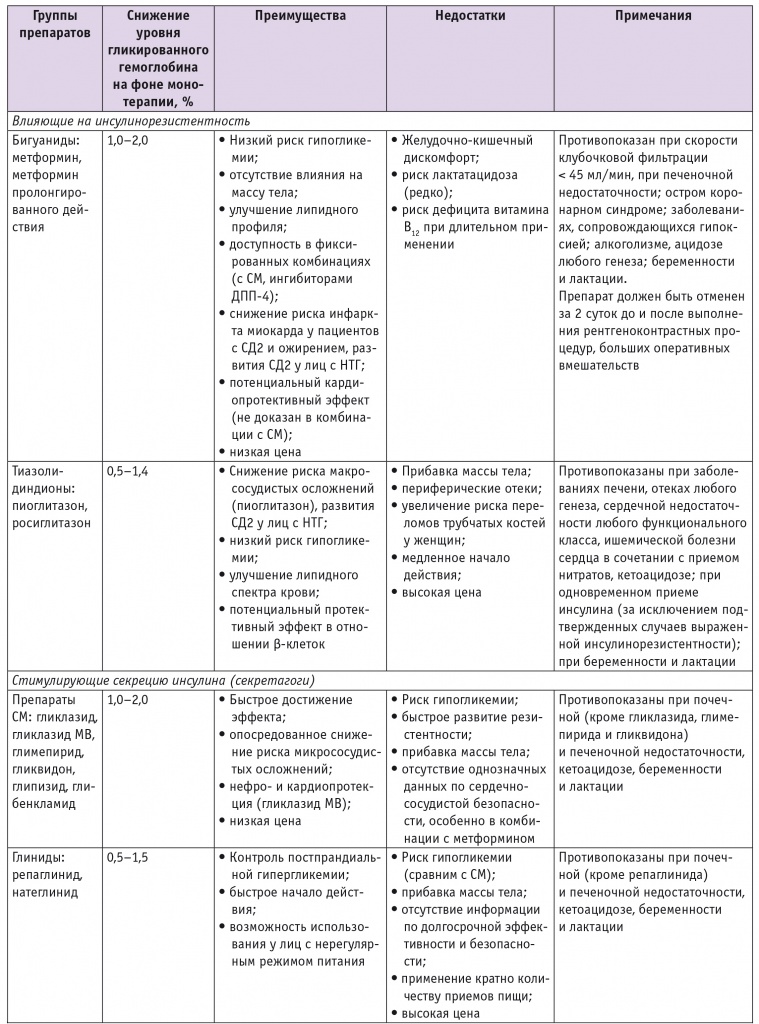
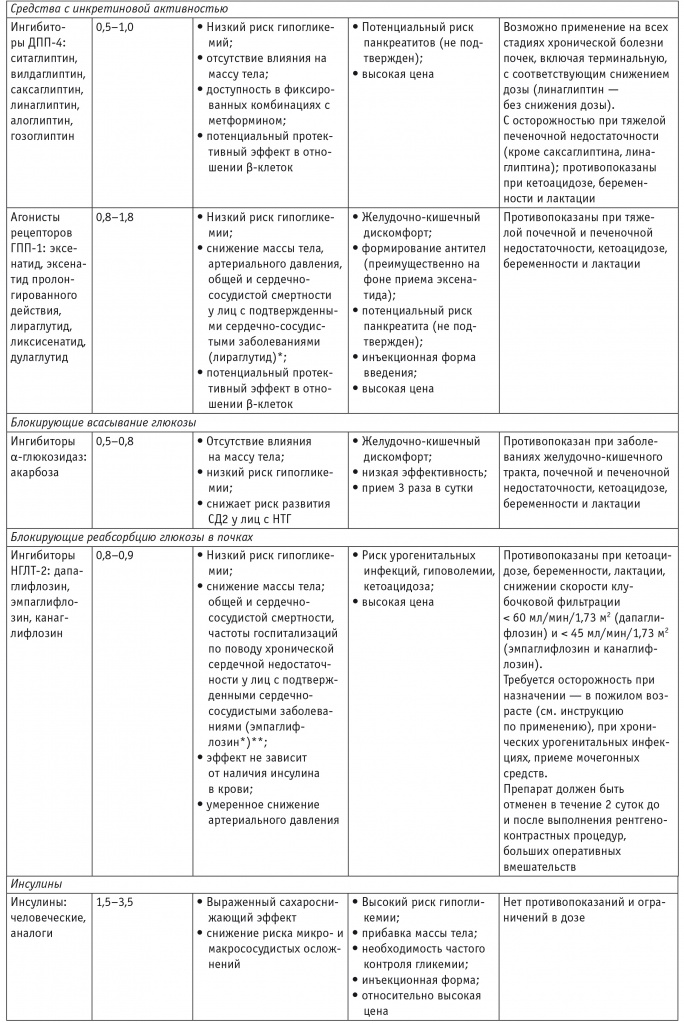
Примечание: ГПП-1 — глюкагоноподобный пептид 1, ДПП-4 — дипептидилпептидаза 4, МВ — модифицированного высвобождения, НГЛТ-2 — натрий-глюкозный котранспортер 2, НТГ — нарушенная толерантность к глюкозе, СД2 — сахарный диабет 2 типа, СМ — сульфонилмочевина.
* Исследования сердечно-сосудистой безопасности других препаратов класса продолжаются.
** В исследовании CANVAS канаглифлозин показал снижение комбинированной конечной точки (общая смертность, нефатальный инфаркт миокарда, нефатальный инсульт), однако одновременно было отмечено увеличение риска ампутаций нижних конечностей, что требует дополнительного анализа данных.
Несмотря на разнообразие фармакологических опций для лечения СД2 (9 классов сахароснижающих средств и до 5–7 препаратов внутри одного класса), удовлетворительный контроль гликемии достигается не более чем у 40% больных. Стандартная схема как в отечественных, так и в международных рекомендациях в лечении больных СД2 — старт с монотерапии метформином в дебюте заболевания (иногда в комбинации с другим препаратом при значимо выраженной гипергликемии), а при недостижении удовлетворительного метаболического контроля через 3–6 месяцев — осуществление поэтапной интенсификации лечения и использование комбинации двух и далее трех сахароснижающих препаратов (в идеале с дополняющим механизмом действия), а впоследствии — инициация инсулинотерапии также с возможностью интенсификации до базис-болюсного режима [12].
Одним из самых актуальных и остро дискутируемых вопросов практической диабетологии в настоящее время является своевременное внедрение в алгоритмы терапии заболевания результатов исследований по оценке сердечно-сосудистой безопасности новых сахароснижающих средств. В последние годы завершены 4 крупных исследования с участием больных СД2, продемонстрировавшие снижение сердечно-сосудистого риска на фоне применения сахароснижающих препаратов: ингибиторов НГЛТ-2 (эмпаглифлозина и канаглифлозина) и аГГП-1 (лираглутида и семаглутида) [13–16]. Включенные в исследования больные СД2 имели подтвержденные ССЗ либо очень высокий риск сердечно-сосудистых событий.
Особо следует выделить исследования EMPA-REG OUTCOME и LEADER, в которых при применении эмпаглифлозина и лираглутида (в когортах с наличием подтвержденных ССЗ у 99% и 81% больных соответственно) было показано снижение ОР сердечно-сосудистой смертности (на 38% и 22%), общей смертности (на 32% и 15%) [13, 15]. Фактически эти результаты означают продление жизни для больных СД2, но одновременно ставят сложную задачу определения новых обоснованных позиций в рекомендациях по лечению как для классов в целом, так и для отдельных препаратов внутри них с учетом различий в дизайне исследований, их длительности и популяций больных.
ЗАКЛЮЧЕНИЕ
В перспективе практической диабетологической службы, академической науки, регуляторных органов и сообществ по разработке лечебных рекомендаций — необходимость выполнения огромного объема работы, конечной целью которой является максимальная индивидуализация и оптимизация технологий диагностики и лечения гетерогенной когорты пациентов, которые на определенном этапе жизни попадают в поле зрения врача с возможным диагнозом сахарного диабета 2 типа.








