Настоящую статью мы хотели бы начать с загадки Авраама Линкольна, который любил задавать своим собеседникам вопрос: «Сколько лап у собаки, если хвост мы назовем лапой?» Большинство слушателей, безусловно, отвечали, что пять. Тогда Линкольн говорил: «Нет, их по-прежнему четыре. Названный лапой хвост — еще не лапа». Подобные ситуации очень часто возникают в гастроэнтерологии, когда самые разнообразные нозологии нарекают «хроническим панкреатитом», не предпринимая никаких усилий для установления этиологии заболевания, ведь патология, названная панкреатитом, еще не является таковым. Мы столкнулись с весьма нетривиальным клиническим случаем.
КЛИНИЧЕСКИЙ СЛУЧАЙ
Осенью 2018 г. на консультативный прием к профессору Донецкого национального медицинского университета повторно обратилась пациентка Б., 23 лет, вокалистка, которая не предъявляла жалоб на момент обращения, а описала динамику развития заболевания с момента предыдущих обращений и предоставила результаты ранее рекомендованных обследований.
Анамнез заболевания
Считает себя больной с 2009 г. (с 14 лет), когда на фоне общего благополучия внезапно появились приступы абдоминальной боли, локализованной преимущественно в эпигастрии, с приемами пищи четко не связанные. При обследовании по месту жительства в ходе эндоскопического исследования верхних отделов ЖКТ диагностирован гастрит. На фоне назначенного медикаментозного лечения состояние пациентки нормализовалось, и до июля 2015 г. за медицинской помощью она не обращалась.
Летом 2015 г. рецидивировал болевой синдром в верхней части живота. При обследовании в стационаре по месту жительства отмечены снижение уровня гемоглобина (111 г/л), умеренная активность цитолитического синдрома (АЛТ — 129 Ед/л, АСТ — 135 Ед/л; норма — до 40 Ед/л), повышение острофазовых показателей (СРБ — 6,27 мг/л; норма — до 0,5 мг/л) и чрезвычайно высокие уровни амилазы — 2253 Ед/л (норма — до 100 Ед/л), липазы — 5507 Ед/л (норма — до 60 Ед/л).
В ходе УЗИ органов брюшной полости (ОБП) 08.07.2015 г. зафиксированы увеличение размеров поджелудочной железы (ПЖ): головка — 31,5 мм, тело — 18,1 мм, хвост — 24,3 мм, — а также неровность контура, диффузная неоднородность ее структуры, повышение эхогенности с наличием множественных гипоэхогенных участков. Вирсунгианов проток не визуализировался.
При КТ ОБП (09.07.2015 г.) подтверждено увеличение ПЖ в размерах (головка — 44 × 39 мм, тело — 24 мм, хвост — 27,5 мм) и определен диаметр вирсунгианова протока на уровне тела железы: 3 мм.
В ходе исследования выявлены отечность парапанкреатической клетчатки и наличие нечетких коллекторов жидкости в ней, также незначительное количество свободной жидкости в брюшной полости. Обнаруженные изменения трактовались как острый экссудативный панкреатит, осложненный асцитом (степень E по шкале Balthazar), однако этиология процесса осталась невыясненной. Симптоматическая терапия позволила купировать болевой синдром и улучшить самочувствие пациентки.
Несмотря на строгое соблюдение рекомендованной диеты, спустя 5 месяцев вновь развился эпизод острого панкреатита, который был купирован в амбулаторных условиях (пациентка отказалась от госпитализации), но в апреле 2016 г. для нивелирования болевого синдрома потребовалась госпитализация в стационар. На этот раз течение острой панкреатической атаки сопровождалось выраженным лейкоцитозом (13,3 × 109/л), снижением уровня гемоглобина (99 г/л) и протромбинового индекса (60%), выраженной амилаземией (3734 Ед/л). УЗ-признаки увеличения ПЖ в размерах отсутствовали, однако наблюдалось умеренное повышение эхогенности при сохранении четких границ и однородной структуры железы, вирсунгианов проток не визуализировался. На фоне консервативной терапии удалось достичь снижения уровня амилаземии до 506 Ед/л (при норме до 100 Ед/л).
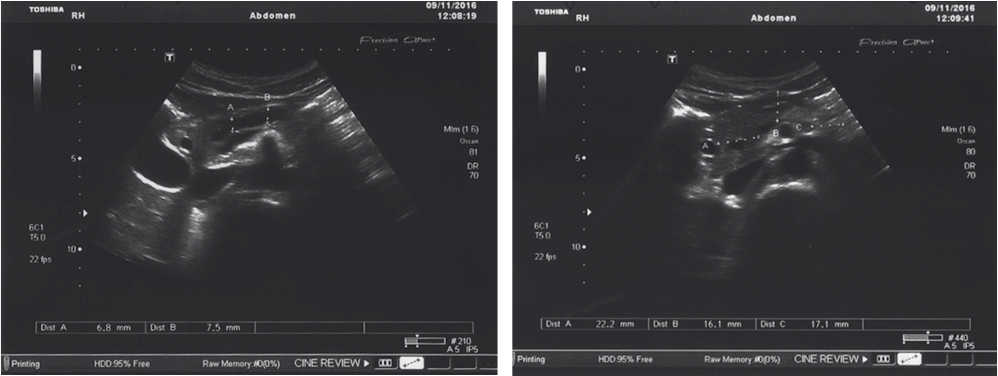
Очередная панкреатическая атака развилась через 6 месяцев: в ноябре 2016 г. резкие боли в животе стали причиной госпитализации больной в отделение реанимации и интенсивной терапии, где для купирования болевого синдрома вводились наркотические анальгетики, выполнена эпидуральная анестезия, также был проведен плазмаферез. При УЗИ ОБП (09.11.2016 г.) визуализировалась ПЖ обычной формы, размером 22,2 × 16,1 × 17,1 мм, с четкими правильными контурами, неоднородной структурой и пониженной эхогенностью, отмечено расширение вирсунгианова протока до 6,8–7,5 мм (рис. 1), а в дугласовом пространстве обнаружено до 50 мл свободной жидкости.
Рис. 1. Ультразвуковое исследование органов брюшной полости пациентки Б. (09.11.2016 г.). Здесь и далее в статье иллюстрации авторов
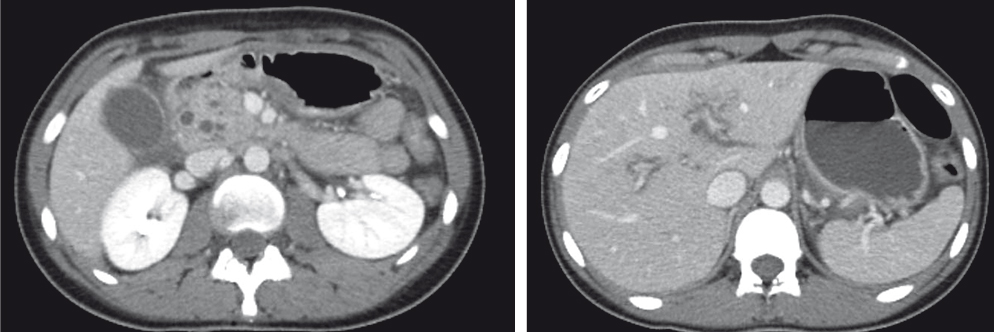
В тот же день при КТ ОБП (рис. 2) подтверждено наличие органической патологии: экссудативный панкреатит, внепеченочный холестаз и панкреатостаз (протоки расширены до уровня фатерова соска).
Рис. 2. Компьютерная томограмма органов брюшной полости (09.11.2016 г.) пациентки Б. с внутривенным болюсным контрастированием (портальная фаза). Отмечаются диффузное увеличение размеров поджелудочной железы, неравномерное снижение плотности и неоднородное контрастирование ее паренхимы, инфильтрация парапанкреатической клетчатки, неравномерное расширение панкреатического протока, более выраженное в области головки и тела
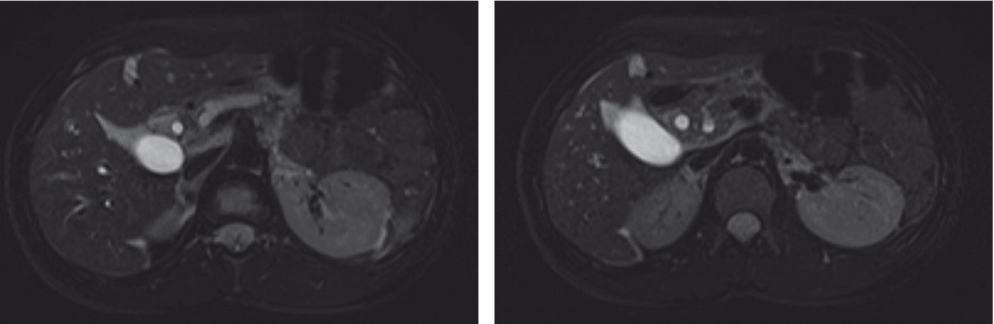
В связи с высказанным подозрением о литиазе вирсунгианова протока на следующий день (10.11.2016 г.) проведена МРТ. В ходе исследования обнаружены явления экссудативного панкреатита, внепеченочного холестаза и панкреатостаза (расширение протоков до уровня фатерова соска) (рис. 3).
Рис. 3. Магнитно-резонансная томограмма органов брюшной полости Т2-В/И STIR (10.11.2016 г.) пациентки Б. Определяются диффузное увеличение размеров поджелудочной железы, инфильтрация парапанкреатической клетчатки, неравномерное расширение панкреатического протока, более выраженное в области головки и тела
С 11 по 16 ноября 2016 г. пациентка находилась на обследовании и лечении в ГУ «Национальный институт хирургии и трансплантологии им. А.А. Шалимова», где выявлены продолжающееся падение уровня гемоглобина (86 г/л) со снижением сывороточной концентрации железа (1,8 мкмоль/л), сохраняющиеся явления холестаза (общий билирубин — 53,2 мкмоль/л, прямой билирубин — 37,1 мкмоль/л) и цитолиза (АЛТ — 242 Ед/л, АСТ — 60 Ед/л) при нормальном содержании в сыворотке крови амилазы (77 Ед/л), кальция и паратгормона.
В ходе контрольного УЗИ ОБП зафиксированы признаки холангита, панкреатита, дилатации вирсунгианова протока, мелких кальцинатов в паренхиме головки железы. При проведении эндоскопического исследования верхних отделов ЖКТ обнаружены единичные эрозии в теле желудка, увеличение и отечность фатерова соска.
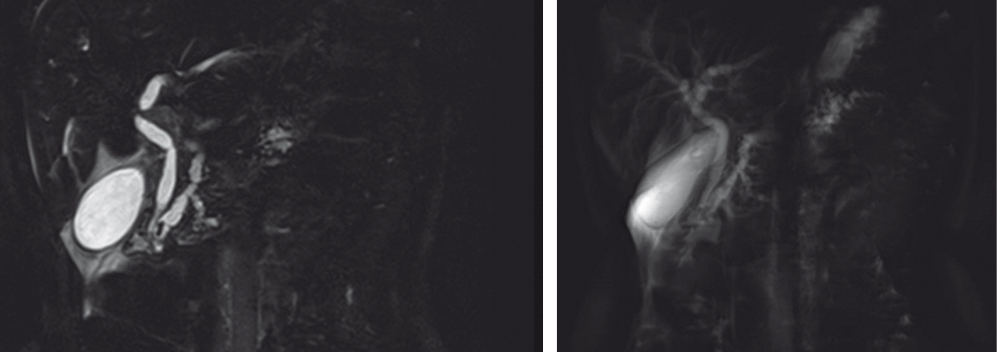
Выполнена МР-холангиография (рис. 4), позволившая обнаружить стриктуру проксимальной части общего панкреатического протока.
Рис. 4. Магнитно-резонансная холангиография пациентки Б. (12.11.2016 г.). Определяются неравномерное расширение панкреатического протока, более выраженное в области головки и тела поджелудочной железы, неравномерное расширение внепеченочных желчных протоков на всем протяжении
Консервативная терапия способствовала стабилизации состояния пациентки, и через несколько дней она была выписана с диагнозом: Стенозирующий папиллит в стадии неполной компенсации; муковисцидоз?
В связи с отсутствием технической возможности генетический анализ на муковисцидоз (МВ) не выполнили.
Спустя несколько дней (21.11.2016 г.) больная пришла на консультативный прием к профессору Н.Б. Губергриц в клинику Into-Sana (г. Одесса). При обследовании не выявлены мутации катионного трипсиногена, а также секреторного ингибитора трипсина Казаля. Проведение генетического исследования на МВ было отложено по причине временного отсутствия технической возможности.
В центре «Олимед» выполнено эндоскопическое УЗИ. Приводим его заключение полностью: «Фатеров сосок не увеличен, слизистая не изменена, из устья поступает желчь. ПЖ не увеличена, контуры четкие, ровные, эхогенность равномерная во всех отделах. Обнаружен короткий участок расширения вирсунгианова протока до 2 мм в области тела ПЖ. Холедох не расширен, в просвете включений нет. Желчный пузырь не увеличен, стенка не утолщена, в просвете включений нет».
При УЗИ щитовидной и паращитовидных желез патологические изменения не найдены.
Определили уровень IgG4, его сывороточная концентрация — 468 мг/л — полностью соответствовала нормативным значениям (52–1250 мг/л). Пациентке вновь рекомендовано обратиться в высокоспециализированную лабораторию для проведения генетического анализа на МВ, однако больная снова не выполнила данную рекомендацию в силу технических причин.
Двукратное определение содержания фекальной эластазы 1 (186 мкг/г, 178 мкг/г; норма — более 200 мкг/г) подтвердило наличие легкой внешнесекреторной недостаточности ПЖ, что соответствовало отсутствию нарушения стула. Назначен Креон 10 000 по 1 капсуле 3 раза в сутки с основными приемами пищи. На фоне назначенной заместительной ферментной терапии удалось добиться отсутствия панкреатических атак на протяжении почти 2 лет.
Очередной эпизод панкреатита развился в сентябре 2018 г., снова без какой-либо видимой причины при отсутствии изменений в клиническом анализе крови, нормальных сывороточных концентрациях глюкозы, гликозилированного гемоглобина на фоне некоторого повышения уровней общей амилазы (172 Ед/л), панкреатической амилазы (136 Ед/л; норма — менее 53 Ед/л). При проведении КТ органов грудной клетки и ОБП отмечена тяжистость легочного рисунка, выявлены участки повышенной воздушности (эмфиземы), локальное расширение вирсунгианова протока в области перешейка ПЖ.
Анамнез жизни
Туберкулез, тифы, вирусные гепатиты, малярию, венерические заболевания, ВИЧ больная отрицает. Аллергологический анамнез отягощен — в возрасте 11 лет развилась острая крапивница в ответ на воздействие неизвестного аллергена; медицинская помощь оказывалась с применением антигистаминных препаратов и кортикостероидов. Впоследствии аллергические реакции возникали при употреблении креветок.
Наследственный анамнез отягощен со стороны родственников отца по злокачественным заболеваниям различной локализации (головной мозг, желудок, органы малого таза, система кроветворения). Вредных привычек нет. Имеет старшего брата и младшую сестру, у которых нет значимых проблем со здоровьем.
Данные объективного обследования на момент обращения (2018 г.)
При объективном осмотре общее состояние удовлетворительное, положение активное, сознание ясное. Нормостеник. Рост — 168 см, вес — 59,3 кг, ИМТ — 21,0 кг/м2. Кожные покровы и видимые слизистые чистые, обычной окраски, обращает на себя внимание красный дермографизм. Периферические лимфоузлы не пальпируются. Температура тела — 36,7 °С. Щитовидная железа в размерах не увеличена. Опорно-двигательный аппарат без видимой патологии, активные и пассивные движения в суставах сохранены в полном объеме. Периферических отеков нет.
При пальпации грудная клетка резистентна, безболезненна. ЧДД — 17 в минуту. Грудная клетка цилиндрической формы, перкуторно над всей поверхностью легких ясный легочной звук с коробочным оттенком, аускультативно — ослабленное везикулярное дыхание, единичные рассеянные сухие хрипы, преимущественно на выдохе.
При осмотре предсердной области патологическая пульсация не выявлена, перкуторно границы относительной сердечной тупости находятся в пределах физиологической нормы. Тоны сердца звучные, деятельность ритмична, без дополнительных аускультативных шумов. ЧСС — 68 ударов в минуту, пульс — 68 ударов в минуту, удовлетворительных качеств, ритмичный. АД на правой руке соответствовало таковому на левой и составляло 110/70 мм рт. ст.
Язык чистый, влажный. Живот округлой формы, симметричный, в размерах не увеличен, активно участвует в акте дыхания. При поверхностной пальпации живот мягкий, безболезненный, при глубокой пальпации — чувствительный в зоне Губергрица — Скульского.
Отрезки толстого кишечника имеют обычные пальпаторные свойства. Пузырные симптомы и симптомы раздражения брюшины отрицательные. Печень находится у края правой реберной дуги, нижний край эластичный, ровный, безболезненный. Селезенка не пальпируется. Симптом Пастернацкого отрицателен с двух сторон.
На основании жалоб, данных анамнеза заболевания и жизни, объективного обследования сформулирован нижеследующий предварительный диагноз.
Основной диагноз: Идиопатический острый (хронический?) рецидивирующий панкреатит с легкой внешнесекреторной недостаточностью поджелудочной железы. Стенозирующий папиллит? в стадии неполной компенсации. Муковисцидоз?
Сопутствующий диагноз: Хронический бронхит. Хроническая обструктивная болезнь легких? Эмфизема легких. Легочная недостаточность?
Данные лабораторно-инструментального исследования (2018 г.)
В контрольном клиническом, биохимическом анализах крови все показатели соответствовали нормативным значениям. Впервые проведена потовая проба — определено количество хлорид-ионов в поте, их содержание составило 60 ммоль/л (при норме до 59 ммоль/л). Пациентка консультирована пульмонологом, оценена ФВД, выявлено нарушение ФВД по смешанному типу 1-й степени.
Клиническая картина у нашей пациентка полностью противоположна типичной клинической картине МВ: первые предположения о возможном наличии МВ высказаны при достижении больной взрослого возраста. Кроме того, она имеет средний рост, достаточную массу тела, ее ИМТ находится в пределах нормативных значений. Полное отсутствие жалоб и клинических признаков легочной недостаточности, профессия пациентки (вокалистка), казалось бы, категорически исключали версию об изменениях, вызванных МВ. Рентгенологические признаки вовлечения в патологический процесс легких в виде усиления легочного рисунка и эмфиземы лишь частично соответствовали типичному описанию заболевания. Исключительно панкреатические проявления, рецидивирующая абдоминальная боль без характерных поражений кишечника также не совпадали с классической клиникой МВ.
Специалисты из ГУ «Национальный институт хирургии и трансплантологии им. А.А. Шалимова», основываясь на всестороннем анализе клинико-лабораторно-инструментальных данных, впервые высказали предположение о генетической этиологии заболевания (МВ вызывается мутацией гена, кодирующего мембрано-ассоциированный белок, называемый муковисцидозным трансмембранным регулятором проводимости, CFTR). Однако отказ от определения мутации гена CFTR, сомнительные результаты потовой пробы не позволяли ни подтвердить, ни опровергнуть заподозренную патологию. И только генетический анализ, выполненный почти 2 года спустя после его первоначального назначения и выявивший две мутации в искомом гене CFTR, сделал возможным окончательную констатацию диагноза МВ.
Исследование было проведено в Немецком медицинском центре святого Павла (г. Одесса). Обнаружены две мутации F508del и 2184insA гена CFTR в гетерозиготном состоянии (генотип F508del/2184insA).
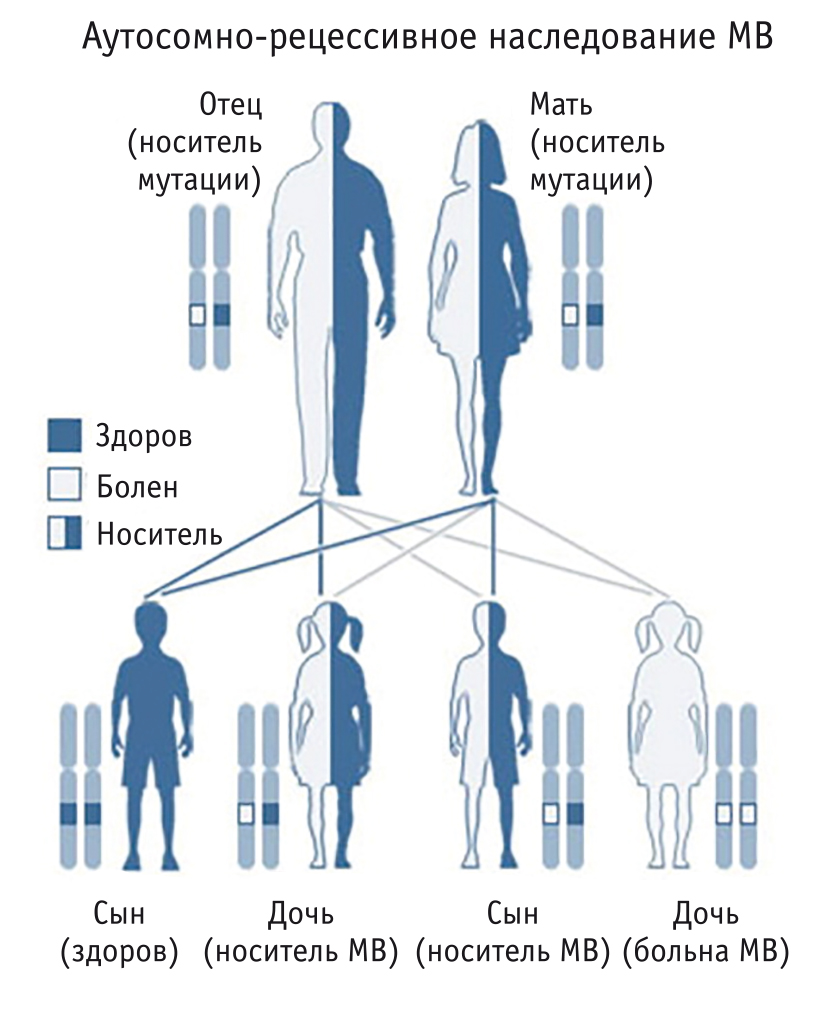
Немаловажным компонентом, на первый взгляд, также выступавшим против диагноза МВ, является неотягощенный наследственный анамнез по этому генетическому заболеванию и отсутствие признаков патологии у брата и сестры нашей больной. Однако особенности наследования МВ — аутосомно-рецессивного — делают возможным такое избирательное поражение пациентки (рис. 5).
Рис. 5. Особенности наследования муковисцидоза (МВ), по данным Cystic Fibrosis Foundation (2019)[1]
Окончательный диагноз и тактика ведения пациентки
Проведенный дифференциальный поиск позволил предположить и подтвердить диагноз МВ, а также сформулировать окончательный диагноз.
Основной диагноз: Муковисцидоз (генотип F508del/2184insA), смешанная форма с преимущественным поражением поджелудочной железы: хронический панкреатит; органов дыхания: хронический бронхит; умеренная активность, среднетяжелое течение.
Осложнения: Легкая внешнесекреторная недостаточность поджелудочной железы. Эмфизема легких. Легочная недостаточность 1-й степени.
ЗАКЛЮЧЕНИЕ
Получив консультативное заключение, пациентка поехала в Германию (г. Мюнхен) для дообследования и лечения, где диагноз муковисцидоза (МВ) был подтвержден. Больной рекомендовано проведение длительной заместительной ферментной терапии, решение об инициации генной терапии еще не принято. В настоящее время обсуждается вопрос о целесообразности стентирования панкреатического протока во избежание повторных панкреатических атак. Наблюдение за пациенткой продолжается. В динамике будут контролироваться показатели амилазы и липазы крови, гликемии и гликозилированного гемоглобина, проводиться эндосонография поджелудочной железы, КТ органов грудной клетки. Пациентка предупреждена о возможном снижении фертильности, целесообразности проведения генетического скрининга отца будущего ребенка.
Анализ генетического материала родных брата и сестры пациентки не выявил у них мутации гена CFTR, поэтому диагноз МВ им не выставлялся. Родители пациентки в настоящее время воздержались от проведения генетического исследования на МВ.
Завершить свое повествование мы хотели бы высказыванием известного английского писателя Чарльза Диккенса: «Вся наша жизнь есть сплошная загадка, она состоит из лиц, мест, фрагментов правды. Наша жизнь зависит от того, как мы все это собираем вместе». Именно от врача зависит, сложит ли он вместе все кусочки головоломки, разрешит ли загадку заболевания и сможет ли назначить максимально эффективное и безопасное лечение, сохранив тем самым жизнь человека.








