Внутрибрюшные спайки связаны с предыдущим внутрибрюшным хирургическим вмешательством и начинают формироваться уже через несколько часов после операции. Частота образования спаек после лапаротомии составляет 94–95%. Риск развития сращений с передней брюшной стенкой возрастает с количеством перенесенных лапаротомий[1].
Осложнения от спаек включают хроническую тазовую боль (20–50% случаев), тонкокишечную непроходимость (49–74%), кишечную непроходимость у пациенток с раком яичника (22%) и бесплодие вследствие осложнений в фаллопиевых трубах, яичниках и матке (15–20%)[7, 9, 11, 12, 14]. Тазовые спайки являются причиной бесплодия в 15–40% случаев[10, 15]. До сих пор нет единого мнения о том, каковы оптимальные показания к лапароскопии. Казалось бы, преимущества лапароскопии очевидны, когда выявление причины непроходимости и разделение спаек осуществляют так же, как и при открытой операции, но без выполнения большого травмирующего разреза передней брюшной стенки. Однако риск повреждения петель кишки при введении троакаров в процессе ревизии брюшной полости и во время разделения спаек, а также вероятность встретиться с массивным плотным спаечным процессом ограничивают использование лапароскопии для лечения острой тонкокишечной непроходимости (ОТКН).
Цель работы: анализ собственного опыта выполнения лапароскопических вмешательств по поводу ОТКН в условиях муниципального учреждения здравоохранения г. Реутова за последние 4,5 года.
МАТЕРИАЛЫ И МЕТОДЫ
С июня 2009 по декабрь 2013 г. в хирургической клинике МАУ «Центральная городская клиническая больница г. Реутов» выполнено 34 операции по поводу ОТКН. В 30 случаях их причиной были послеоперационные спайки, в 4 случаях непроходимость вызвана фитобезоаром. У 10 пациентов выполнена лапароскопическая ликвидация ОТКН, у 23 — лапаротомия с ликвидацией непроходимости (в 20 случаях спаечной, в 3 — вызванной фитобезоаром), одному пациенту осуществили лапароскопически ассистированное удаление фитобезоара с ликвидацией кишечной непроходимости.
При поступлении в клинику всем пациентам проводили обзорную рентгенографию брюшной полости, ЭКГ, общеклиническое исследование крови; при необходимости больных направляли на осмотр к терапевту. При выполнении исследования обращали внимание на следующие признаки: пневматизация петель тонкой кишки, наличие тонкокишечных уровней жидкости, чаш Клойбера, симптома «изолированной кишечной петли», поперечной исчерченности перераздутых петель тонкой кишки (складок Керкринга). При отсутствии клинических и рентгенологических признаков странгуляционной непроходимости пациентам проводили динамическое рентгенологическое исследование с контрастным веществом (бариевой взвесью) — обязательно через 4 часа, далее в зависимости от рентгенологической и клинической картины.
При отсутствии положительной клинической и рентгенологической динамики на фоне консервативного лечения в течение 4–24 часов пациентам выполняли экстренную хирургическую операцию. Противопоказанием к оперативному вмешательству на дооперационном этапе считали крайне тяжелое состояние пациента с нестабильными показателями гемодинамики, тяжелую сопутствующую патологию, наличие в анамнезе двух широких срединных лапаротомий и более.
Противопоказанием к выполнению лапароскопии на диагностическом этапе было наличие выраженной дилатации петель кишечника, массивного спаечного процесса с нарушением анатомической дифференцировки и высоким риском нарушения герметичности кишечника.
РЕЗУЛЬТАТЫ
Выполнены 10 лапароскопических и 20 открытых операций по поводу ОТКН, 1 лапароскопически ассистированная и 3 открытых операции по поводу тонкокишечной непроходимости, вызванной фитобезоаром. Среди прооперированных пациентов было 18 мужчин и 16 женщин (табл. 1).
Таблица 1
Половой состав оперированных пациентов
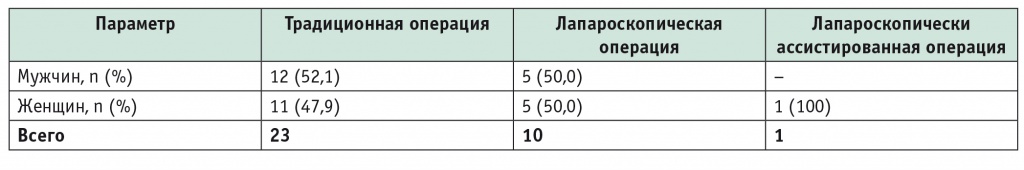
Средний возраст пациентов, перенесших традиционное вмешательство, составил 57,1 ± 18,6 года, лапароскопическую операцию — 44,25 ± 19,5 года.
Критериями отбора пациентов для выполнения лапароскопического вмешательства были стабильное общее состояние при отсутствии признаков недостаточности основных органов и систем; отсутствие тяжелой сопутствующей патологии; наличие в анамнезе не более одной широкой (> 1/3 длины срединной линии) срединной лапаротомии. Преимущество отдавалось пациентам, перенесшим ограниченную по протяженности лапаротомию (лапаротомию по Волковичу — Дьяконову, Кохеру, Пфанненштилю).
Среди 10 пациентов, перенесших операцию в объеме лапароскопического адгезиолизиса, у троих в анамнезе была аппендэктомия, выполненная с использованием доступа Волковича — Дьяконова, у 1 больной — лапаротомия по Пфанненштилю, у 3 пациентов — нижнесрединная, у 2 — верхнесрединная и у 1 пациента — средненижнесрединная лапаротомия.
Среди 20 больных, перенесших открытую операцию по поводу спаечной ОТКН, у пятерых при странгуляционной непроходимости была выполнена резекция различных отделов тонкой кишки; у одного выявлена перфорация тонкой кишки с формированием межкишечного абсцесса, потребовавшая ушивания дефекта; у одного обнаружен участок некроза поперечно-ободочной кишки, потребовавший наложения трансверзостомы; у 13 пациентов был выполнен открытый адгезиолизис.
Техника операции
Пациент находился на операционном столе в горизонтальном положении на спине с разведенными ногами. Иногда приходилось наклонять операционный стол в различные стороны в зависимости от ситуации на 15–20° для улучшения экспозиции. Место хирурга во время операции зависело от выбранного оперативного доступа и в дальнейшем от локализации препятствия, вызвавшего кишечную непроходимость. Из 13 пациентов, в отношении которых была предпринята попытка выполнения лапароскопической операции, лишь в 2 случаях зону установки первого троакара определили на основании предоперационного УЗИ и выявления зон париетальной брюшины, свободных от спаечного процесса.
При отсутствии у пациента в анамнезе срединной лапаротомии первый троакар вводили в околопупочной области, при наличии в анамнезе срединной лапаротомии его вводили открытым способом в подвздошных, мезогастральной и подреберных областях.
Нами определена схема расположения основных троакаров, монитора и оперирующего хирурга, которая представляется наиболее приемлемой. Оптическая ось между оперирующим хирургом и монитором должна проходить через зону оперативного действия (в нашем случае через зону спаечного процесса, вызвавшего кишечную непроходимость). Два манипуляционных троакара необходимо расположить таким образом, чтобы угол операционного действия между ними составил 45–90°, а оптическая ось стала его биссектрисой. При таком расположении инструментов у оперирующего хирурга будут созданы удовлетворительные условия для манипуляций инструментами в области препятствия, вызвавшего непроходимость, и для ревизии брюшной полости и тонкой кишки.
В нашей работе, как правило, использовались три троакара: один оптический диаметром 10 мм и два манипуляционных — чаще всего диаметром 5 мм. При необходимости в брюшную полость вводили 3-й манипуляционный троакар диаметром 5 или 10 мм с целью улучшения экспозиции.
При выявлении плоскостных или шнуровидных спаек предпринимали попытку их лапароскопического разделения. Рассечение спаек старались выполнять острым путем, не прибегая к электрокоагуляции, поэтому для этой цели использовали лапароскопические ножницы. В 4 случаях применяли монополярную коагуляцию, один из этих случаев закончился тяжелым послеоперационным осложнением. В двух случаях для разделения спаек использовали лапароскопический ультразвуковой скальпель SonoSurg (Olympus, Япония) и в одном случае — аппарат Thunderbeat (Olympus, Япония) (рис.). В последнем биполярная и ультразвуковая энергии подаются к тканям одновременно. Ультразвуковая энергия обеспечивает быстрое рассечение тканей; биполярная энергия, подающаяся с учетом изменения сопротивления в тканях, обеспечивает надежный гемостаз тканей и лигирование сосудов. Благодаря синергии двух энергий манипуляции хирурга становятся максимально комфортными при практически полном отсутствии кровопотери.
Рис. Операционная Endoalpha и универсальная электроэнергетическая система для хирургии Thunderbeat. Фото из архива компании Оlympus.
Примечание. Интегрированная операционная Endoalpha — результат совместной работы инженеров компании Olympus и врачей по созданию единой концепции оптимизации эндоскопической, электрической, электронной и коммуникационной составляющих работы операционного блока
Рассечение спаек между висцеральной и париетальной брюшиной ножницами старались выполнять как можно дальше от стенки кишки и ближе к париетальной брюшине. После разделения спаек и ликвидации непроходимости тонкой кишки последнюю осматривали до дуоденоеюнального перехода, брюшную полость осушивали, грубые десерозированные участки стенки тонкой кишки ушивали нитью на атравматичной игле ПГА 3-0.
Брюшную полость дренировали не всегда. Показанием к дренированию служило появление большого количества геморрагического транссудата в ходе операции на фоне разделения большого количества спаек. При этом устанавливался трубчатый дренаж диаметром 0,8–1,0 см в малый таз.
Уровень конверсии составил 23%: ее причиной в 2 случаях стал выраженный спаечный процесс в брюшной полости с нарушением анатомической дифференцировки и риском нарушения целостности кишки, в 1 случае — выявленный в процессе операции межкишечный абсцесс с перфорацией стенки тонкой кишки.
Средняя продолжительность лапароскопического адгезиолизиса составила 68,1 ± 26,7 минуты, а открытого адгезиолизиса — 144,2 ± 50,7 минуты. Бо́льшая продолжительность открытых операций обусловлена тем, что в данную группу включались пациенты с заведомо более тяжелым спаечным процессом, которые не подходили по критериям для лапароскопического вмешательства.
В группе пациентов, перенесших лапароскопическое вмешательство, было отмечено одно осложнение — коагуляционный некроз стенки тонкой кишки, который привел к развитию послеоперационного перитонита, потребовавшего лапаротомии на 3-и сутки после первой операции и затем нескольких санационных релапароскопий с формированием лапаростомы. В группе пациентов, перенесших открытый адгезиолизис, у 2 больных была отмечена послеоперационная подкожная эвентрация, у одного развилась ранняя спаечная послеоперационная непроходимость. Во всех этих случаях потребовалась релапаротомия. Еще у одного пациента отметили нагноение послеоперационной раны.
Что касается сроков пребывания пациентов в стационаре после открытых и лапароскопических операций, следует отметить, что полностью реализовать преимущества, связанные с меньшей травматичностью видеоэндохирургических вмешательств, в условиях работы Реутовской центральной городской клинической больницы мешают утвержденные медико-экономические стандарты Московской области. По данному документу, допустимый срок пребывания в стационаре пациентов со спаечной непроходимостью кишечника составляет 10–12 койко-дней. При этом не учитывается способ выполнения вмешательства, в связи с чем врачи вынуждены выписывать пациентов как после открытых, так и после лапароскопических операций не ранее чем через 10 дней. Исходя из нашего опыта, пациенты, перенесшие лапароскопический адгезиолизис, могут быть выписаны из стационара на 4–5-е сутки, тогда как перенесшие открытое вмешательство — не ранее чем через 8–10 суток.
Нами проведена работа по оценке экономической эффективности лапароскопического метода ликвидации острой кишечной непроходимости (ОКН). Ее показатель является многофакторным. Необходимо учитывать не только стоимость обследования пациента, самой операции, пребывания пациента в стационаре, но и убытки от временной нетрудоспособности после операции и стоимость лечения осложнений как в ближайшие, так и в отдаленные сроки после оперативного вмешательства.
При расчете себестоимости получены следующие данные: более дорогой является операция по лапароскопической ликвидации ОКН: этот показатель на 5,2% выше показателя себестоимости открытой операции (табл. 2).
Таблица 2
Себестоимость операций, руб.
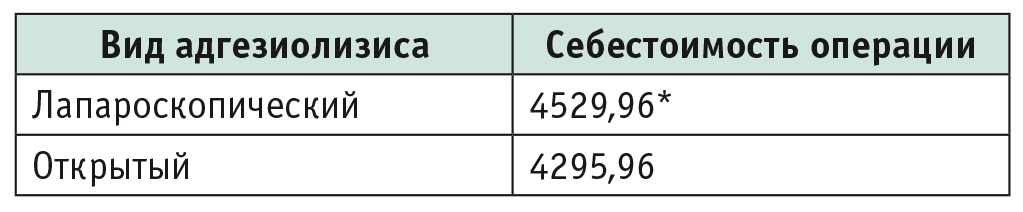
* На 5,2% дороже открытой операции.
Эти данные объясняются высокой стоимостью амортизации дорогостоящего оборудования и бо́льшими временны́ми затратами для выполнения лапароскопической операции. Однако следует учесть и другой фактор, касающийся стоимости пребывания пациента в стационаре. По нашим данным, сутки пребывания пациента в стационаре обходятся лечебному учреждению в 2500 рублей. Как показало наблюдение, пациенты, перенесшие лапароскопическое вмешательство, способны покинуть стационар в среднем на 3 суток раньше пациентов, перенесших открытую операцию. При этом следует отметить, что размер оплаты законченного случая по нозологии не зависит от количества койко-дней. Соответственно, издержки за проведенные пациентом «лишние» дни в стационаре несет лечебное учреждение. Принятие медико-экономических стандартов, позволяющих более раннюю выписку пациентов из стационара, дало бы государству возможность экономить на койко-днях до 7500 рублей на одного пациента.
ОБСУЖДЕНИЕ
Пациенты с ОКН составляют около 6% всех больных с острой хирургической патологией, поступающих в хирургические стационары. Пациенты со спаечной тонкокишечной непроходимостью составляют 50%, а с обтурационной непроходимостью (неопухолевой природы) — 5–6% от общего количества больных с кишечной непроходимостью[2]. Операции по поводу спаечной ОТКН сопровождаются значительным числом послеоперационных осложнений, особенно в случаях повторных операций по поводу непроходимости.
Ежегодно более 300 тысяч человек в США переносят операции по поводу тонкокишечной непроходимости, вызванной спайками. Они влияют на качество жизни пациентов, их лечение требует больших физических и материальных затрат, повторная операция при наличии спаек становится более трудной, время ее проведения увеличивается в среднем на 24 минуты, при этом возрастает риск ятрогенного повреждения кишки, а лапароскопическая операция, которая может потребоваться в будущем, затрудняется или становится невозможной[4, 13]. Хирургические вмешательства по поводу острых заболеваний живота относятся к операциям, сопряженным с высоким риском развития спаечной тонкокишечной непроходимости[6, 8].
Группой из 13 экспертов на конференции в Болонье в июле 2010 г. были сформулированы рекомендации по диагностике и лечению спаечной ОТКН на доказательной основе. Те положения, которым не хватало доказательной базы, формулировались как руководящие принципы на основе консенсуса[4].
Всем пациентам со спаечной ОТКН должен быть выполнен простой рентгеновский снимок (уровень доказательности 2b GoR C)[4]. УЗИ может быть полезно в опытных руках и обычно имеет ограниченное применение, обычно ультразвуковыми находками являются растяжение кишки, перистальтика (дифференциальный диагноз механической и динамической непроходимости), свободная жидкость (признак ишемии)[16]. Ценным методом является КТ-исследование: оно подтверждает наличие полной тонкокишечной непроходимости, уточняет ее причину, позволяет исключить неспаечную кишечную непроходимость и выявить странгуляцию с чувствительностью и специфичностью более 90%[5].
Исследование с водорастворимым контрастом безопаснее, чем с барием, в случаях перфорации и распространения по брюшной полости и имеет терапевтическую ценность при спаечной тонкокишечной непроходимости[5].
Странгуляционная тонкокишечная непроходимость с признаками ОТКН по данным рентгеновского исследования, клиническими симптомами (лихорадкой, лейкоцитозом, тахикардией, метаболическим ацидозом, постоянной болью) и признаками перитонита требует экстренной лапаротомии[3, 4].
При отсутствии признаков странгуляции, отсутствии в анамнезе постоянной рвоты или при наличии комплекса КТ-признаков (свободной жидкости, отека брыжейки, тонкокишечного содержимого, нарушения кровоснабжения кишки) ведение пациентов с частичной кишечной непроходимостью может безопасно осуществляться без операции, с декомпрессией — назогастральной или назоинтестинальной (уровень доказательности 1a GoR A)[4]. Исследование с водорастворимым контрастным веществом, выявляемым в толстой кишке в течение 24 часов, может применяться для доказательства разрешения непроходимости (уровень доказательности 1a GoR A)[4]. Начальный этап лечения осуществляется, как правило, консервативно, что считается более безопасным, однако представления о временны́х рамках для проведения лечения без операции до сих пор противоречивы[3]. Исходя из выводов, сделанных в Болонье, безоперационное лечение при отсутствии странгуляции и перитонита может продолжаться до трех суток, далее рекомендовано хирургическое лечение (уровень доказательности 2c GoR C)[4].
По мнению вышеназванной согласительной конференции, открытая операция предпочтительна при странгуляционной спаечной ОТКН, в том числе после неудавшейся консервативной терапии (LOE 2c GOR C). При наличии у хирурга соответствующего уровня владения навыками эндовидеохирургии для лечения спаечной ОТКН может быть использован лапароскопический способ (LOE 2c GOR C). Предпочтителен открытый доступ для троакара в левом верхнем квадранте живота (LOE 4 GOR C). При первом приступе ОСТКН и предполагаемом единичном штранге предпочтительно применять лапароскопию (LOE 3b GOR C). Следует поддерживать низкий порог для выполнения конверсии к открытой операции (LOE 2c GOR C). В случае наличия плотных сращений в тазу необходима конверсия к лапароскопически ассистированному адгезиолизису или мини-лапаротомии (4 см) (LOE 3b GOR C)[4].
ЗАКЛЮЧЕНИЕ
Полученные нами первоначальные данные свидетельствуют о выполнимости лапароскопических вмешательств по поводу острой тонкокишечной непроходимости (ОТКН) в условиях муниципального учреждения здравоохранения с удовлетворительными результатами. При выборе кандидатов для выполнения такого вмешательства следует отдавать предпочтение пациентам, пребывающим в стабильном состоянии и не имеющим признаков какой-либо органной дисфункции; лапароскопическое вмешательство имеет больше шансов на успех в тех случаях, когда у пациента в анамнезе было не более одной лапаротомии и она имела характер ограниченной, а не широкой срединной.
Целесообразно введение первого троакара в областях передней брюшной стенки, наиболее отдаленных от зоны предшествующего оперативного доступа. Для идентификации зон передней брюшной стенки, свободных от спаек и пригодных для введения первого троакара, целесообразно использовать УЗИ, однако для введения первого троакара считаем обязательным применять открытый способ.
При выявлении обтурационной ОТКН, вызванной фитобезоаром, инородным телом или желчным камнем, целесообразно использовать лапароскопически ассистированный способ операции, при котором ревизия брюшной полости, диагностика причины непроходимости выполняются лапароскопически, а сам процесс ликвидации непроходимости (энтеротомия, удаление причины, вызвавшей непроходимость) — из мини-лапаротомии, оптимальное место для которой выбирают под лапароскопическим контролем, что позволяет достигнуть наибольшей эргономии и уменьшить размеры разреза передней брюшной стенки.
С экономической точки зрения себестоимость лапароскопической операции выше себестоимости открытого вмешательства. Однако сокращение длительности пребывания пациента в стационаре и снижение затрат на лечение осложнений после лапароскопической операции позволяют считать, что выполнение лапароскопических вмешательств при лечении пациентов с ОТКН имеет благоприятные перспективы. При этом следует обратить большее внимание на теоретическую и техническую подготовку хирургов (владение техниками лапароскопического разделения спаек, наложения интракорпорального шва), а также на необходимость принятия в хирургической среде единой тактики в отношении определения показаний к лапароскопическому вмешательству и выбора алгоритма действий при различных интраоперационных ситуациях.








