В последние 30 лет наблюдается общемировая тенденция роста заболеваемости острым деструктивным панкреатитом с развитием поздних постнекротических осложнений и хронического панкреатита. Распространенность данного заболевания в Европе составляет 25,0–26,4 на 100 000 населения[4, 14]. В России отмечается более интенсивный рост заболеваемости и распространенность составляет 27,4–50 случаев на 100 000 населения [9]. Проблема перехода острого воспалительного процесса в поджелудочной железе (ПЖ) после перенесенного панкреонекроза в хроническую форму является актуальной и в то же время малоизученной[3, 5].
По данным отечественных и зарубежных авторов, имеет место увеличение частоты возникновения острых и хронических панкреатитов у лиц молодого возраста, они приводят к необратимым последствиям и жизнеугрожающим осложнениям[6, 7, 20]. Прослеживается «омоложение» этих заболеваний: средний возраст постановки диагноза снизился до 35 лет[1, 4, 19].
Быстрый прогресс медицинских технологий в последние десятилетия позволил улучшить результаты обследования больных с панкреатической гипертензией ПЖ [8]. Однако ошибки в диагностике могут составлять до 90% на догоспитальном этапе и до 17% в стационаре. Большое число диагностических ошибок объясняется многосимптомностью клинических проявлений, малодоступностью ПЖ для физикальных методов обследования, а также отсутствием четких диагностических алгоритмов[2, 10, 13, 17, 21].
Традиционно основным методом лечения протоковой гипертензии ПЖ остаются открытые оперативные вмешательства, не утратившие своей роли при лечении хронического постнекротического панкреатита [16, 18, 22]. Однако все большее место в лечении поздних осложнений панкреонекроза занимают минимально инвазивные методики [11, 12]. В целом, по данным ряда исследований, эффективность различных методов хирургического лечения у больных с поздними осложнениями панкреонекроза превышает 70% [15, 16, 23].
Цель исследования: улучшение результатов хирургического лечения больных молодого возраста с поздними постнекротическими осложнениями за счет внедрения минимально инвазивных методов хирургического лечения.
МАТЕРИАЛЫ И МЕТОДЫ
Проведен анализ результатов хирургического лечения 117 пациентов, находившихся в период с 2005 по 2014 г. в Клинике общей хирургии Военно-медицинской академии им. С. М. Кирова по поводу острого тяжелого деструктивного панкреатита. Среди участников исследования было 102 (87,2%) мужчины и 15 (12,8%) женщин. Возраст больных колебался в пределах от 20 до 45 лет. Средний возраст составил 39,1 ± 2,9 года.
У данной группы пациентов в сроки от 3 месяцев до 10 лет развились и диагностированы клинические проявления хронического постнекротического панкреатита, сопровождавшиеся органическими изменениями в ткани поджелудочной железы (табл.), требовавшие различных методов хирургической коррекции.
Таблица
Характеристика поздних осложнений панкреонекроза
Обследование больных с поздними постнекротическими осложнениями проводилось по алгоритму, включавшему изучение жалоб, анамнеза заболевания, данных объективного обследования, лабораторных, инструментальных, рентгенологических и ультрасонографических методов исследования.
Использование ультразвуковой сонографии позволило диагностировать деформацию и изменение размеров ПЖ у 112 (95,7%) пациентов. Паренхиматозные конкременты диагностированы в 16 (13,7%) случаях. У 55 (47,0%) больных стало возможным определение сегментарного характера расширения главного панкреатического протока.
С целью уточнения морфологических изменений протоковой системы ПЖ и желчевыводящих протоков, выявленных при ультрасонографии, у 97 пациентов была проведена МРТ в режиме холангиопанкреатикографии. Среди этих пациентов в 86 (88,7%) случаях установлен факт панкреатической протоковой гипертензии. Причиной гипертензии у 53 (54,6%) пациентов служила стриктура главного панкреатического протока, в 11 (11,3%) случаях — вирсунголитиаз, в 13 (13,4%) наблюдениях — стриктура общего желчного протока.
Мультиспиральная КТ выполнена в 57 (48,7%) наблюдениях с целью диагностики гиперэхогенных образований, постнекротических свищей и интрапанкреатических кист.
Методика эндоскопической ультрасонографии применена у 24 (20,5%) пациентов, она позволила подтвердить билиарную и панкреатическую гипертензию и более детально оценить характер морфологических изменений ПЖ. Возможность детальной диагностики взаиморасположения кист по отношению к окружающим тканям посредством эндо-УЗИ важна для уточнения показаний к минимально инвазивному и открытому оперативному лечению, а также для выбора оптимального места для трансмурального дренирования.
Эндоскопическая ретроградная холангиопанкреатикография, выполненная 76 (64,9%) пациентам, позволила установить факт и причину протоковой гипертензии ПЖ во всех наблюдениях. Возможность определения показаний к хирургической коррекции во время проведения процедуры способствовала осуществлению одномоментной лечебной манипуляции у 72 (94,7%) больных с поздними осложнениями панкреонекроза.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
В структуре поздних осложнений панкреонекроза кисты ПЖ выявлены у 48 (41,0%) пациентов. Выбор способа минимально инвазивного хирургического лечения постнекротических кист ПЖ основывался на результатах дооперационного обследования, направленного на оценку проходимости главного панкреатического протока и определения связи полости кисты с протоковой системой железы. Наиболее информативными методами визуализации сообщения полости кисты с панкреатическими протоками стали пункция кистозного образования с последующей фистулографией (n = 15) и эндоскопическая ретроградная холангиопанкреатикография (n = 14). Последняя имела преимущество перед пункционной фистулографией в виде возможности выявления сопутствующих патологических изменений общего желчного протока. Сообщение постнекротической кисты с протоковой системой установлено у 5 больных. Стриктуры главного панкреатического протока диагностированы у 18 пациентов.
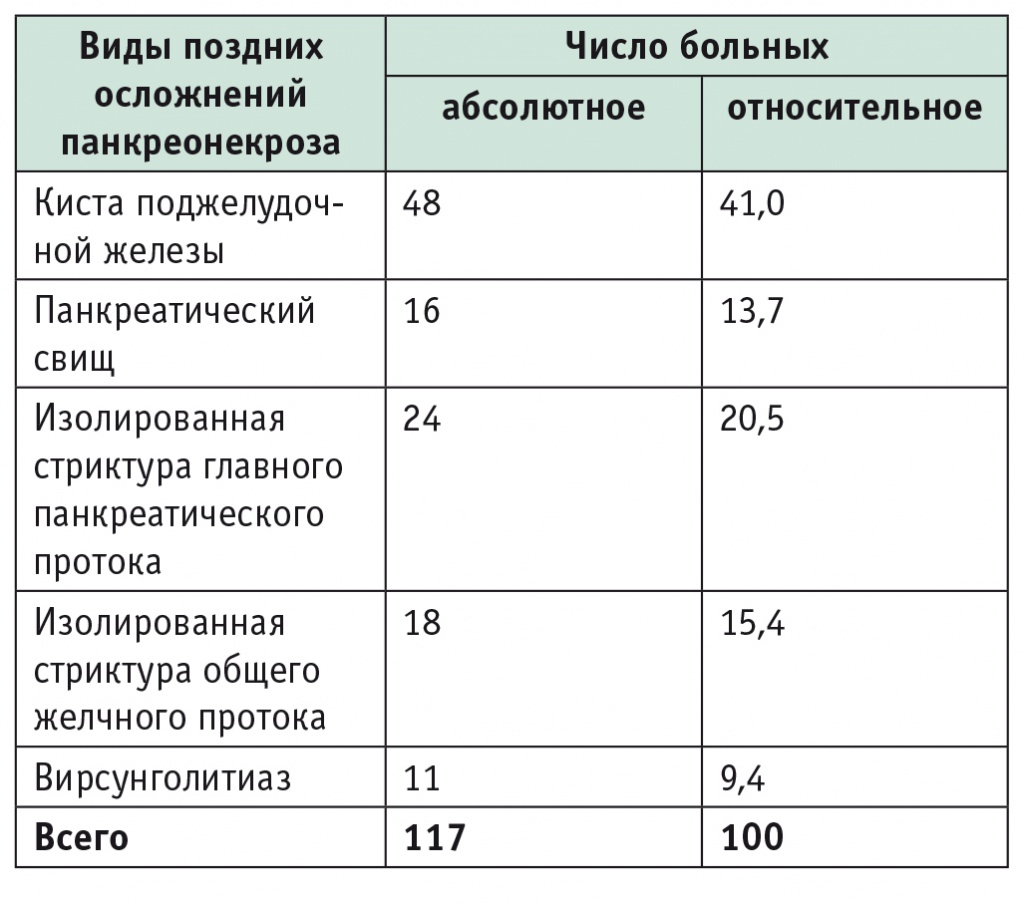
Наличие стриктуры главного панкреатического протока и связи кисты с протоковой системой являлось показанием к эндоскопическому транспапиллярному стентированию главного панкреатического протока у 23 больных (рис. 1). Данная методика оказалась неэффективной в 3 случаях.
Рис. 1. Рентгенограммы: А ― катетеризация главного панкреатического протока и контрастирование кисты головки поджелудочной железы; Б ― стент в главном панкреатическом протоке. Фото авторов
Чрескожное пункционное дренирование постнекротических кистозных образований выполнено 19 пациентам, у которых на дооперационном этапе не было выявлено изменений протоковой системы ПЖ. Положительные результаты достигнуты в 18 наблюдениях. Рецидив, возникший вследствие непродолжительного дренирования, имел место у 1 пациента.
Использование в лечебном процессе гастроскопа, оснащенного ультрасонографическим датчиком, позволило выполнить эндоскопическое трансмуральное дренирование кист через стенку желудка. Единственным и обязательным условием для выполнения данного вмешательства являлось интимное прилегание стенки кисты к желудку.
Дренирование было завершено установкой в 5 случаях цистогастрального, а у 1 больного — цистоназального дренажного катетера. Во всех наблюдениях получены хорошие результаты. В связи с неэффективностью минимально инвазивных методов 2 больным выполнены дренирующие операции лапаротомным доступом.
Постнекротические панкреатические свищи диагностированы у 16 больных. В 11 (68,8%) случаях выявлена стриктура главного панкреатического протока. В 3 (18,8%) наблюдениях при рентгенологическом исследовании имели место внутренние свищи, которые существовали бессимптомно и не требовали лечения. При наружных панкреатических свищах изолированное применение консервативной терапии было эффективным у 2 (12,5%) пациентов. Наличие стриктуры вирсунгова протока расценивалось как наиболее вероятная причина функционирования свища и являлось показанием к выполнению эндоскопического транспапиллярного стентирования. В целом стентирование главного панкреатического протока применено в 11 случаях и способствовало ликвидации свища во всех наблюдениях.
Изолированные рубцовые стриктуры главного панкреатического протока отмечены в 24 (20,5%) наблюдениях. Лечение данного вида осложнений начиналось с выполнения эндоскопической ретроградной холангиопанкреатикографии, в ходе которой оценивались протяженность и степень выраженности стриктуры. У 18 (75%) пациентов с одиночными непротяженными (менее 5 мм) протоковыми стриктурами выполнена их одномоментная эндоскопическая коррекция, включавшая в себя во всех случаях папиллосфинктеротомию, баллонную дилатацию и стентирование в 12 наблюдениях. Средний срок нахождения стента в просвете главного панкреатического протока составил 8 недель. Удаление эндопротеза производилось после разрешения стриктуры, которое оценивали с помощью динамической ультрасонографии и магнитно-резонансной холангиопанкреатикографии. В 3 случаях потребовался повторный сеанс баллонной дилатации с заменой панкреатического стента. У всех пациентов достигнут положительный результат лечения.
Множественные стриктуры, сочетавшиеся с множественными конкрементами по ходу главного панкреатического протока, диагностированы у 5 больных. В связи с невозможностью минимально инвазивной коррекции, сформулированы показания к выполнению продольного панкреатикоеюноанастомоза на отключенной петле по Ру. У одного пациента выполнена резекция хвоста ПЖ.
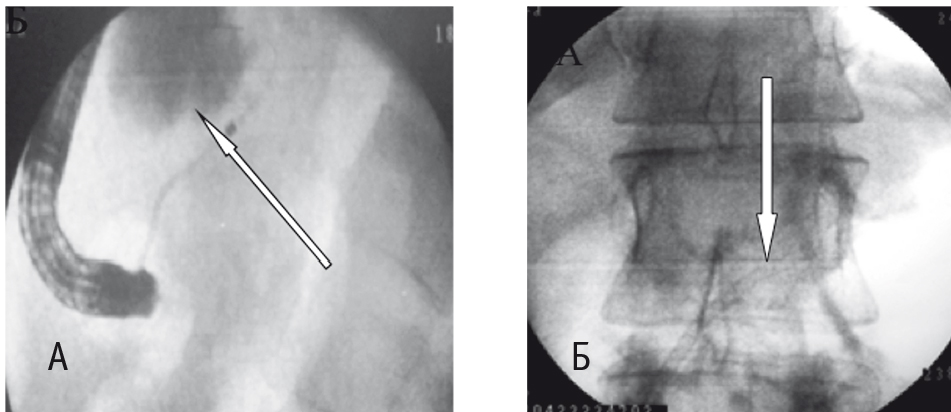
Лечение постнекротических стриктур интрапанкреатической части общего желчного протока (18 наблюдений) начинали с выполнения эндоскопической ретроградной холангиографии. По ее результатам у 16 (88,9%) пациентов имелись показания для одномоментной папиллосфинктеротомии, баллонной дилатации и стентированию желчных протоков (рис. 2). В 12 (75%) наблюдениях эндоскопическое лечение было окончательным. У 4 (25%) больных имел место рецидив стриктуры, что потребовало открытого оперативного вмешательства. Следует отметить, что выполненное в предоперационном периоде эндоскопическое стентирование желчевыводящих путей позволило снизить операционный риск за счет купирования механической желтухи.
Рис. 2. Холангиограммы: А ― стриктура интрапанкреатической части общего желчного протока; Б ― стентирование общего желчного протока. Фото авторов
Постнекротический вирсунголитиаз диагностирован у 11 (9,4%) больных. В 4 случаях, при локализации конкрементов диаметром менее 5 мм в главном панкреатическом протоке, выполнена эндоскопическая литоэкстракция. В 7 (63,6%) случаях удалить конкременты минимально инвазивиным способом не представлялось возможным, что послужило показанием к продольной панкреатикоеюностомии на отключенной петле по Ру.
ЗАКЛЮЧЕНИЕ
Полученные в ходе исследования результаты свидетельствуют о том, что практически у 50% пациентов молодого возраста, перенесших панкреонекроз, формируется панкреатическая гипертензия и, как следствие, формируются постнекротические кисты и свищи поджелудочной железы. Повышение давления в протоковой системе обусловлено развитием стриктур главного панкреатического протока. Использование современных минимально инвазивных хирургических методик, направленных на коррекцию протоковой гипертензии поджелудочной железы, позволяет получить хорошие результаты более чем у 85% больных.








