По данным многих авторов [1–4], патология анального канала и прямой кишки встречается довольно часто, приблизительно 30–40% населения страдают проктологическими заболеваниями по крайней мере один раз в своей жизни, из них около 15% — анальной трещиной. Анальная трещина более чем в 80% случаев локализуется по задней полуокружности и одинаково часто встречается у мужчин и у женщин, данная локализация считается типичной[5]. Приблизительно у 10% пациентов трещина может локализоваться по передней полуокружности (на 12 часах по условному циферблату), что чаще наблюдается у женщин, самая редкая локализация трещины — боковая (не более 1%)[6]. Атипичная локализация анальной трещины может быть связана с такими заболеваниями, как болезнь Крона, ИППП (ВИЧ, сифилис, герпес), рак анального канала и туберкулез[7].
Анальная трещина считается хронической, если у пациента имеются характерные симптомы (боль в заднем проходе во время акта дефекации) на протяжении не менее 2 месяцев[8–10]. Во многих исследованиях доказано, что для развития трещины имеют значение механическое повреждение слизистой и особенности кровоснабжения данной области[11, 12]. В середине 70–80х годов прошлого столетия было выдвинуто предположение, что основную роль в патогенезе анальной трещины играет гипертонус анального сфинктера[2, 13–15]. На основании посмертных ангиографий показано, что задняя комиссура анального канала плохо кровоснабжается в 85% случаев[14, 16]. Гипертонус сфинктера может усугубить и так плохое кровоснабжение этой области, поэтому самостоятельное заживление анальных трещин практически невозможно.
Цель исследования: сравнение результатов лечения хронической анальной трещины различными методами: иссечением трещины (И) и иссечением трещины с боковой дозированной сфинктеротомией (И + С). Первичная конечная точка — эффективность заживления к 8й и 12й неделе. Вторичная конечная точка — интенсивность болевого синдрома на 1е, 3и и 7е сутки после операции.
МАТЕРИАЛЫ И МЕТОДЫ
Отбор пациентов осуществлялся на базе отделения колопроктологии ГБУЗ «Московский клинический научный центр им. А. С. Логинова» ДЗМ (директор — членкорреспондент РАН, профессор Хатьков И. Е.). Для проспективного исследования с сентября 2016 по февраль 2017 г. были отобраны 40 пациентов с хронической анальной трещиной и гипертонусом анального сфинктера. Диагноз «хроническая анальная трещина» выставлялся больным с жалобами, продолжавшимися более 3 месяцев (болевой синдром и примесь крови в стуле). Ни у одного пациента не было недостаточности анального сфинктера на дооперационном этапе (всем участникам выполнялась анальная манометрия).
Хирургические вмешательства производились под эпидуральной и каудальной анестезией. В группу И вошли 16 пациентов, в группу И + С — 24.
Все участники исследования на первом этапе получали консервативную терапию различными препаратами, и только ее неэффективность служила одним из критериев включения в исследование. Из исследования исключались больные с наличием в анамнезе операции по поводу анальной трещины, с сочетанием хронической анальной трещины с геморроидальной болезнью 3–4й степени.
Контрольный осмотр после лечения и оценка заживления выполнялись через 8 и 12 недель (первичная конечная точка). Пациенты обеих групп вели дневник интенсивности болевого синдрома по ВАШ (шкала от 0 до 10 баллов) после 1й дефекации, на 3й и 7й послеоперационный день. Всем участникам задавали вопросы о побочных эффектах и симптомах при каждом визите, в том числе о наличии или отсутствии недержания (вторичная конечная точка).
Все результаты были оценены и проанализированы незаинтересованным лицом, данные выражали в виде значений р, результат менее 0,05 считался статистически значимым. Критерий Уитни — Мана использовался для оценки болевого синдрома, точный критерий Фишера — для оценки послеоперационных осложнений. Анализ производился в программе SPSS Statistics.
РЕЗУЛЬТАТЫ
Полное заживление раны к 8й неделе отмечено у 8 (50%) пациентов из группы И и у 18 (75%) из группы И + С (р = 0,002). К 12й неделе эти показатели различались еще более очевидно: 91,7% пациентов из группы И + С не имели никаких жалоб, и по данным осмотра (пальцевого исследования и аноскопии) у них полностью зажил раневой дефект (эпителизация, без контактной кровоточивости). В группе И лишь у 56,2% больных наблюдался аналогичный результат лечения (р = 0,001) (табл. 1).
Таблица 1
Непосредственные результаты исследования, n (%)
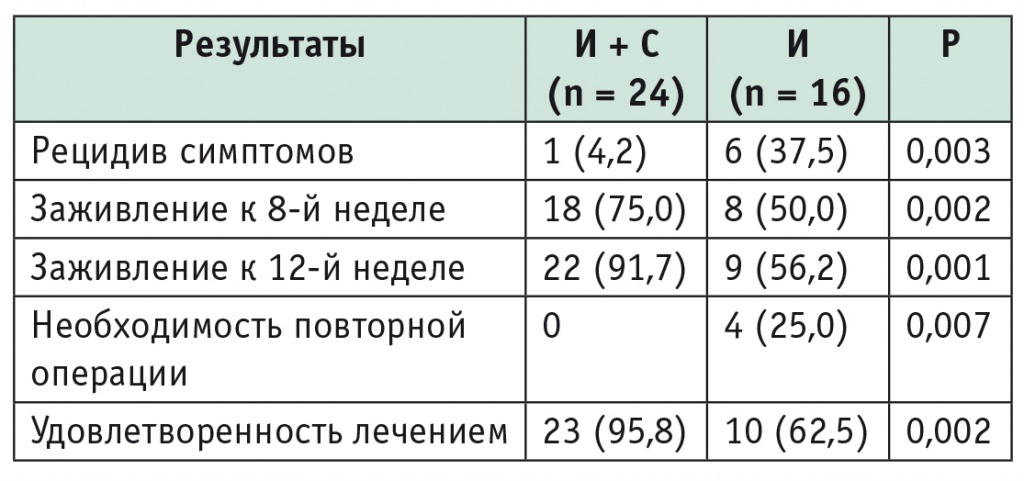
Примечание. Здесь и в таблице 2: И — иссечение анальной трещины, И + С — иссечение анальной трещины + боковая дозированная сфинктеротомия.
У одного пациента в группе И + С и у 6 из группы И в различные сроки возникли схожие симптомы, и 4 участникам группы И потребовалась повторное вмешательство — иссечение рубцовых тканей с дозированной боковой сфинктеротомией (см. табл. 1).
Продолжительность операции в группе И + С ожидаемо была выше, но статистически значимых различий между группами не было (12,8 ± 4,5 мин и 10,6 ± 3,7 мин, р = 0,34).
В группе И + С первый акт дефекации был практически безболезненным (3 балла и менее по ВАШ) у 83,3% пациентов, в группе И — у 37,5%. Выраженность болевого синдрома 5 баллов и более по ВАШ на 3й день значимо чаще встречалась в группе И, чем в группе И + С (табл. 2). Аналогичные различия в частоте выраженного болевого синдрома наблюдались и на 7й день.
Таблица 2
Выраженность болевого синдрома, n (%)
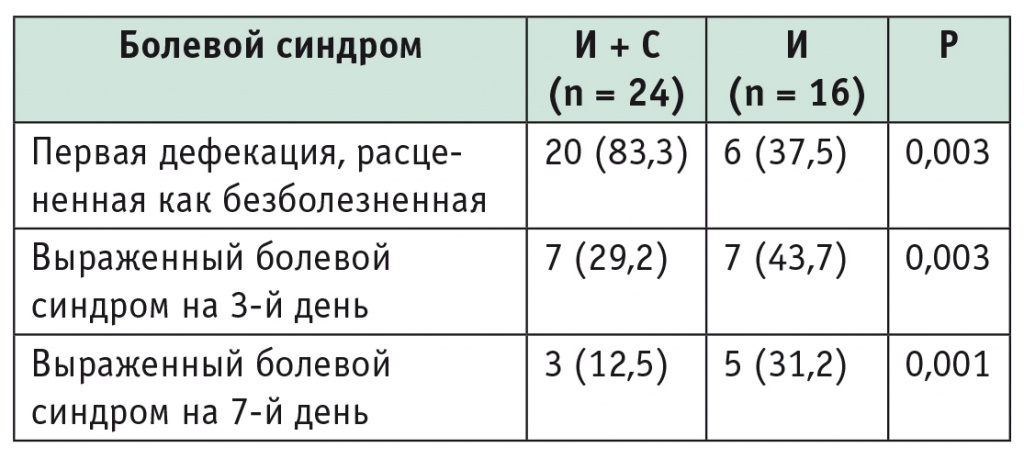
Группы различались по количеству осложнений и побочным эффектам, однако различия были статистически незначимы: недержания стула и газов в обеих группах не было.
ОБСУЖДЕНИЕ
Боковая дозированная сфинктеротомия является «золотым стандартом» лечения хронической анальной трещины[16]. S. Eisenhammer в 1951 г. предложил выполнять заднюю сфинктеротомию в области иссечения рубца, однако эта процедура была ассоциирована с высокой частотой анальной инконтиненции в послеоперационном периоде[17]. Немного позднее M. J. Notaras (1969) предложил производить боковую сфинктеротомию, которая до сих пор широко используется в клинической практике[18].
По данным разных авторов, частота возникновения инконтиненции различной степени после хирургического лечения хронической анальной трещины может достигать 35%, этот показатель особенно возрастает при выполнении сфинктеротомии[19, 20]. Для минимизации такого рода осложнений некоторые исследователи стали выполнять контролируемую боковую сфинктеротомию, а в последнее время приобрела популярность методика введения ботулотоксина для снижения давления покоя[21, 22]. Данные публикаций последних лет показывают уменьшение уровня инконтиненции практически до нулевых значений (от 1 до 6%) при выполнении дозированной сфинктеротомии[23, 24].
Полное заживление ран после хирургической сфинктеротомии колеблется, по сведениям различных литературных источников, от 90% до 97%, этот показатель приблизительно одинаков и в группах пациентов, которым проводилась химическая сфинктеротомия[25, 26]. Однако частота рецидива после консервативного заживления анальной трещины может достигать 60%[27]. По данным систематического обзора Cochrane Collaboration, в который были включены 24 исследования (3475 пациентов), внутренняя боковая дозированная сфинктеротомия является безопасной хирургической процедурой (частота возникновения инконтиненции статистически незначима) и имеет преимущества как перед задней сфинктеротомией, так и перед дивульсией анального сфинктера, при этом закрытая методика предпочтительна в связи с меньшими количеством послеоперационных осложнений, болевым синдромом и риском развития кровотечения[28, 29]. Как показывают результаты одного рандомизированного исследования, высота рассечения сфинктера имеет значение в развитии рецидива[23, 30].
Всем больным с хронической анальной трещиной обязательно назначение пищевых волокон и большого количества жидкости (как до операции, так и после), а также теплые сидячие ванночки (марганцовка или ромашка). Эти простые меры должны быть рекомендованы всем пациентам. Что касается хирургического лечения, то боковая дозированная сфинктеротомия с иссечением рубцового дефекта сама по себе более эффективна, чем иссечение трещины с задней сфинктеротомией, она связана с более быстрым заживлением, меньшим болевым синдромом в послеоперационном периоде и более низким риском инконтиненции[31, 32].
Анальное недержание может возникнуть и после такой стандартной процедуры, как дивульсия ануса[33, 34]. Этот факт обусловил поиск альтернативных методик лечения анальной трещины. Блокаторы кальциевых каналов, такие как нифедипин и дилтиазем, успешно используются для лечения анальной трещины как местно, так и перорально[35–37]. При местном использовании наблюдаются менее выраженные по сравнению с пероральным побочные эффекты, такие как головная боль и сильная гиперемия. D. F. Altomare и соавт. предлагают использование 0,4% тринитрат глицерина в сочетании с анестетиками на основе лидокаина в качестве первой линии терапии[38].
Несмотря на свои недостатки по сравнению с хирургическим лечением хронической анальной трещины, химическая сфинктеротомия зарекомендовала себя как эффективная альтернатива [39]. Имеются исследования с долгосрочной прослеженностью лечения хронической анальной трещины, в которых демонстрируется более продолжительный эффект химической сфинктеротомии нифедипином, даже при длительном использовании он не влияет на функцию держания[40, 41].
Мы не оценивали отдаленные результаты, однако даже в короткие сроки внутренняя боковая сфинктеротомия показала себя как безопасный метод лечения хронической анальной трещины (случаев развития инконтиненции не было). С другой стороны, нифедипин, помимо расслабляющего действия на сфинктер, оказывает и противовоспалительное, а также модулирующее влияние на микроциркуляцию, в частности задней комиссуры[42]. И в заключение хочется отметить работу наших греческих коллег[43], в которой сравнивались результаты лечения хронической анальной трещины нифедипином и хирургической сфинктеротомии: частота заживления раневого дефекта к 8й неделе составила 97% и 100%, а в отдаленный период (19 месяцев) — 93% и 100% соответственно.
ЗАКЛЮЧЕНИЕ
Внутренняя боковая сфинктеротомия (хирургическая) в сочетании с иссечением дефекта — эффективная методика лечения хронической анальной трещины, характеризующаяся более быстрым восстановлением и менее выраженным болевым синдромом.








