Синдром раздраженного кишечника (СРК) является классической моделью функциональных расстройств ЖКТ. Его распространенность в популяции оценивается в 10–20%[5], а в специализированных гастроэнтерологических стационарах достигает 40%. Нередко СРК протекает с внекишечными (коморбидными, ассоциированными) симптомами в сочетании с эмоциональными расстройствами. Диагностика СРК проводится в соответствии с Римскими рекомендациями III на основании характерных клинических проявлений и исключения органической патологии ЖКТ[9]. В последних Римских критериях III авторы рекомендуют использовать ассоциированные внекишечные симптомы при выборе тактики лечения.
В клинической практике наиболее часто приходится разграничивать СРК с воспалительными заболеваниями кишечника (ВЗК), диагностика которых базируется исключительно на данных параклинических исследований. Многие авторы отмечают, что в дебюте и при ремиссии у больных с ВЗК обнаруживаются симптомы, аналогичные симптомам СРК. Такие формы обозначают как СРК-подобные симптомы при ВЗК. Недавно опубликованный метаанализ исследований у больных с ВЗК в стадии ремиссии показал, что 25–46% из них имеют симптомы, подобные СРК: при неспецифическом язвенном колите (НЯК) — 35%, при болезни Крона (БК) — 46% пациентов[15]. По данным отечественных авторов, СРК-подобные симптомы при ВЗК в стадии ремиссии встречаются у 33–39% больных[1].
Проблема СРК и СРК-подобных проявлений ВЗК широко обсуждается в литературе, и тем не менее в ней остается много неясных вопросов. В настоящий момент не существует биомаркеров, позволяющих подтвердить или исключить диагноз СРК, поэтому большинство выполненных к настоящему времени исследований базируется на сочетании симптомов СРК и ВЗК в ремиссии[3]. Напротив, согласно данным фонда ССFA (Crohn’s and Colitis Foundation of America), СРК и ВЗК являются совершенно разными расстройствами. В публикациях этого фонда аргументируется точка зрения, что СРК не приводит к органической патологии кишечника, кишечным кровотечениям, более высокому риску развития рака толстой кишки и другим желудочно-кишечным заболеваниям, а также не требует лечения ГКС и цитостатиками. По мнению E. M. Quigley и соавт., СРК, несмотря на иногда встречающиеся иммунологические и микробиологические изменения, не следует рассматривать как часть спектра ВЗК. Скорее СРК и ВЗК являются обособленными расстройствами, при этом они могут сосуществовать и приводить к большим диагностическим трудностям для клинициста[24].
Хорошо известно, что у больных с «истинным» СРК встречается большое количество коморбидных (ассоциированных) симптомов, свидетельствующих о нарушениях восприятия боли, а также о вегетативных, эмоциональных и когнитивных расстройствах. Несколько исследований показали, что высокая распространенность СРК-подобных симптомов у больных с ВЗК может быть связана с повышенным уровнем тревожности[14, 18]. Стресс, тревога и депрессия являются общими для СРК и ВЗК[4, 10, 19]. Для анализа сходства и различия истинного СРК и СРК-подобных симптомов при ВЗК в стадии ремиссии могут быть использованы как клинические проявления со стороны ЖКТ, так и ассоциированные внекишечные симптомы, а также показатели тревоги и депрессии.
Цель исследования: сравнительный анализ клинических проявлений со стороны ЖКТ, спектра ассоциированных симптомов, а также степени тревоги, депрессии и алекситимии у больных с СРК и с ВЗК в стадии ремиссии и СРК-подобными симптомами.
МАТЕРИАЛЫ И МЕТОДЫ
Нами были обследованы 197 больных с СРК: 141 женщина и 56 мужчин (соотношение женщин и мужчин составило 2,5 : 1), средний возраст — 44,29 ± 15,02 года. Из всех больных 88 имели диарейный вариант СРК и 109 — смешанный вариант. Диагноз устанавливался на основании Римских критериев III (2006) при отсутствии органической патологии.
Группа больных с ВЗК включала 62 пациента, соотношение женщин и мужчин составило 1 : 1, средний возраст — 41,60 ± 13,28 года. Из них 42 человека страдали НЯК, а 20 — БК. В группу ВЗК были отобраны пациенты, у которых кишечные симптомы продолжали сохраняться более 3 месяцев после достижения стадии гистологической ремиссии[26]. Это послужило поводом для ревизии ремиссии.
Все больные были обследованы на базе специализированного гастроэнтерологического отделения № 1 Университетской клинической больницы № 1 Первого МГМУ им. И. М. Сеченова. Обследование больных в стационаре включало:
- анализ клинической симптоматики;
- воспалительные тесты (С-реактивный белок, СОЭ, фибриноген, лейкоциты, иммуноглобулины);
- колоноскопию с биопсией;
- морфологическое исследование биоптатов;
- энтерографию и ирригоскопию по показаниям;
- исследование фекального кальпротектина;
- мультиспиральную КТ брюшной полости с внутривенным и пероральным контрастированием по показаниям;
- изучение коморбидных симптомов с помощью анкеты соматизированных расстройств (англ. Screening for Somatoform Symptoms — SOMS-2)[25];
- психометрическое тестирование с использованием опросника тревоги Спилбергера — Ханина (англ. State-Trait Anxiety Inventory — STAI, 1976), опросника депрессии Бека (англ. Beck Depression Inventory, 1961), Торонтской шкалы алекситимии (англ. Toronto Alexithymia Scale — TAS-26, 1985).
Статистическая обработка полученных данных проводилась параметрическими и непараметрическими методами с использованием пакетов прикладных программ Statistica 8.0 и SPSS 17.0. Рассчитывались критерии Стьюдента, Манна — Уитни, Фишера и χ2. Результат считали статистически значимым при р < 0,05.
РЕЗУЛЬТАТЫ
Сравнительный анализ симптомов, соответствующих Римским критериям III, у больных с СРК и с ВЗК в стадии ремиссии и СРК-подобными симптомами представлен в таблице 1.
Таблица 1
Частота встречаемости основных симптомов у больных с синдромом раздраженного кишечника (СРК) и с воспалительными заболеваниями кишечника в стадии ремиссии и СРК-подобными симптомами, абс. (%)
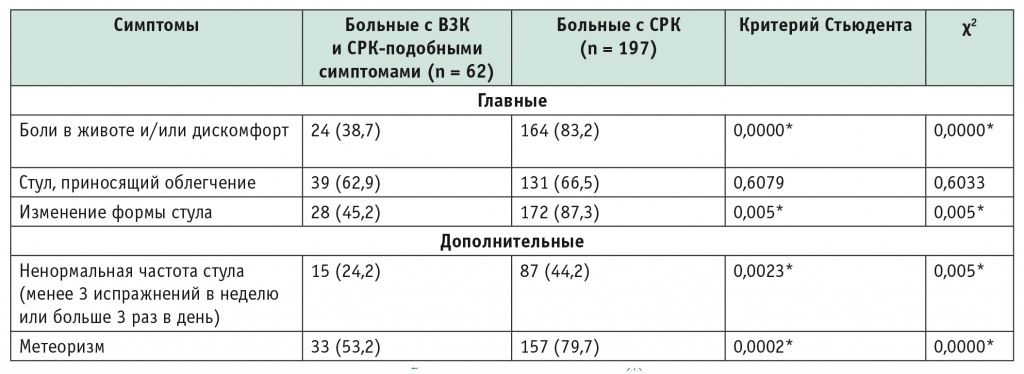
Примечание. ВЗК — воспалительные заболевания кишечника; (*) — различия между группами статистически значимы.
Как следует из этих данных, в группе больных с ВЗК СРК-подобные симптомы, такие как боли в животе, метеоризм и жидкий стул, встречаются в 38–63% случаев. Сравнение частоты встречаемости СРК-подобных симптомов при ВЗК и при «истинном» СРК свидетельствует о статистически значимом их преобладании у больных с «истинным» СРК (р < 0,05). Надо подчеркнуть, что статистически значимых различий между группами не наблюдается только по одному симптому — «стул, приносящий облегчение».
В таблице 2 представлен сравнительный анализ ассоциированных (внекишечных) симптомов в двух группах. По большинству ассоциированных симптомов больные с «истинным» СРК статистически значимо отличались от пациентов группы ВЗК с СРК-подобными симптомами. Подобная закономерность наблюдалась при сопоставлении вегетативных симптомов (тошнота, учащенное сердцебиение, перебои в работе сердца, головокружение, чрезмерная утомляемость, потливость, чувство прилива холода или тепла), а также болевых, когнитивных и урогенитальных симптомов.
Таблица 2
Частота встречаемости ассоциированных (внекишечных) симптомов при синдроме раздраженного кишечника (СРК) и при воспалительных заболеваниях кишечника в стадии гистологической ремиссии с СРК-подобными симптомами, абс. (%)
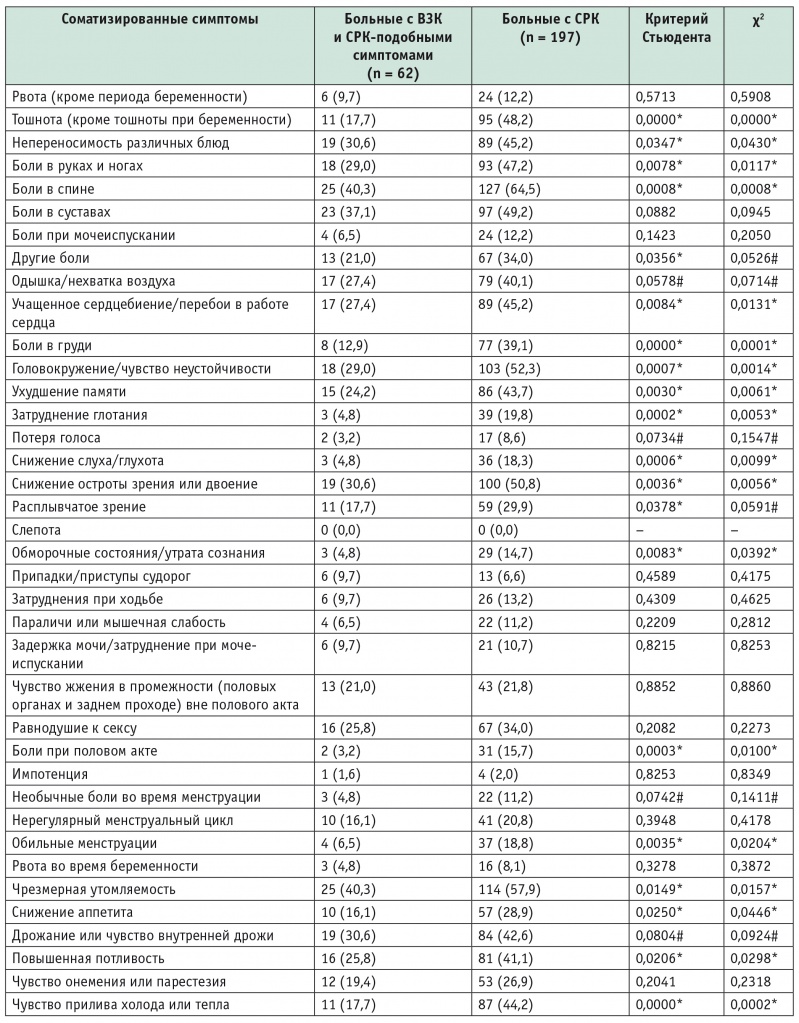
Примечание. ВЗК — воспалительные заболевания кишечника; (*) — различия между группами статистически значимы; (#) — имеется тенденция к статистической значимости различий между группами.
Проанализированы психометрические показатели у больных с СРК и с ВЗК и СРК-подобными симптомами. Не было получено статистически значимых различий между группами СРК и ВЗК по уровням депрессии (16,48 ± 11,80 и 13,56 ± 9,78 соответственно), степени реактивной тревоги (44,03 ± 9,69 и 44,75 ± 10,11 соответственно) и алекситимии (65,57 ± 10,29 и 63,61 ± 10,40 соответственно). Полученные данные свидетельствуют об умеренной степени депрессии и субдепрессии у больных с СРК и с ВЗК и СРК-подобными симптомами. Показатели уровня реактивной тревоги свидетельствуют об умеренной тревожности в обеих исследуемых группах. По показателю алекситимии больные и с СРК, и с ВЗК и СРК-подобными симптомами относятся к группе риска. Статистически значимые различия были получены только по уровню личностной тревоги, которая была выше в группе СРК по сравнению с ВЗК и СРК-подобными симптомами (48,48 ± 10,23 и 43,57 ± 8,68 соответственно, р = 0,0004).
Представлялось целесообразным провести раздельную оценку ассоциированных симптомов внутри группы ВЗК (сравнивались больные БК и НЯК). В таблице 3 представлены только статистически значимые различия. Данный анализ показывает, что у больных с БК и с НЯК статистически значимые (p < 0,05) различия получены по следующим ассоциированным симптомам: боли в груди, затруднения при мочеиспускании, равнодушие к сексу, боли при половом акте и чрезмерная утомляемость.
Таблица 3
Статистически значимые различия ассоциированных (внекишечных) симптомов у пациентов с болезнью Крона и неспецифическим язвенным колитом в стадии ремиссии, абс. (%)
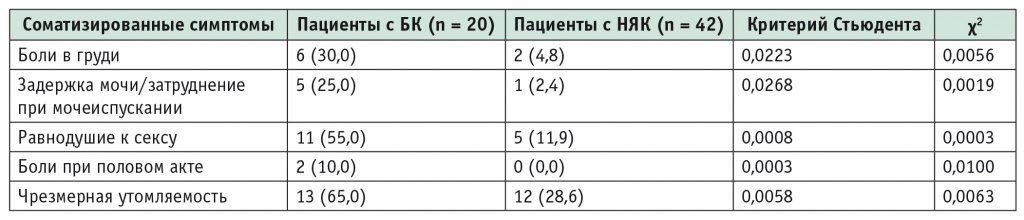
Примечание. БК — болезнь Крона; НЯК — неспецифический язвенный колит.
У больных с БК и НЯК не получено статистически значимых различий по уровням депрессии (15,40 ± 8,44 и 12,66 ± 10,35 соответственно), реактивной (45,20 ± 9,15 и 43,46 ± 10,0) и личностной тревоги (41,35 ± 8,57 и 44,68 ± 8,63 соответственно). Обе подгруппы пациентов с ВЗК и СРК-подобными симптомами относятся к группе риска по алекситимии, однако у больных БК уровень алекситимии статистически значимо выше по сравнению с больными НЯК (69,45 ± 6,72 и 60,62 ± 10,74 соответственно, p = 0,0014).
ОБСУЖДЕНИЕ
В нашем исследовании было поставлено несколько вопросов.
- Насколько различаются кишечные симптомы у больных с СРК и с ВЗК и СРК-подобными симптомами?
- Насколько различаются ассоциированные симптомы в группах больных с СРК и с ВЗК и СРК-подобными симптомами?
- Какие психометрические показатели различают эти группы?
- Как вышеупомянутые показатели различаются внутри ВЗК (между БК и НЯК)?
По результатам проведенного исследования мы попытались ответить на эти вопросы.
Насколько различаются кишечные симптомы в группах больных с синдромом раздраженного кишечника и с воспалительными заболеваниями кишечника? Полученные нами результаты свидетельствуют о том, что у больных с ВЗК СРК-подобные симптомы встречаются в 38–63% случаев. Спектр симптомов практически не отличается от «истинного» СРК и полностью укладывается в современные критерии диагноза СРК (Римские критерии III[9]), при этом практически все симптомы, характерные для СРК, статистически значимо реже встречаются при ВЗК с СРК-подобными симптомами, чем при «истинном» СРК. Исключением является симптом «стул, приносящий облегчение», который с равной частотой (более 60% случаев) наблюдается при обоих заболеваниях. Можно предположить, что именно этот симптом является одним из ключевых факторов, позволяющих говорить о СРК-подобной симптоматике у больных с ВЗК в период ремиссии.
СРК-подобные симптомы при ВЗК достаточно давно обсуждаются в литературе. В 2004 г. была предпринята попытка оценить распространенность симптомов СРК согласно Римским критериям II у 73 больных НЯК и 34 больных БК в стадии ремиссии. СРК-подобные симптомы были обнаружены у одной трети пациентов с НЯК и у 42% пациентов с БК[19]. Недавний метаанализ, проведенный на основании Римских критериев III среди пациентов с ВЗК, показал, что 35–46% больных с ВЗК, находящихся в стадии ремиссии, имеют СРК-подобные симптомы[15].
Несмотря на многочисленные публикации, по-прежнему сохраняется неопределенность по поводу возможных причин перекреста СРК и ВЗК. В настоящее время рассматриваются следующие предполагаемые причины: субклиническое воспаление слизистой оболочки, микробиота кишечника, висцеральная гиперсенситивность, повышение кишечной проницаемости и генетические факторы. Сочетание всех названных факторов позволяет предположить, что перекрест между этими двумя заболеваниями биологически правдоподобен[13].
Насколько различаются ассоциированные симптомы в группах больных с синдромом раздраженного кишечника и с воспалительными заболеваниями кишечника? Анализ сопутствующих ассоциированных (внекишечных) симптомов показал, что они достаточно часто встречаются в обеих группах, но статистически значимо преобладают в группе «истинного» СРК.
Какие психометрические показатели различают группы больных с синдромом раздраженного кишечника и с воспалительными заболеваниями кишечника? Проведенный нами сравнительный анализ психометрических показателей не обнаружил статистически значимых различий по показателям депрессии, актуальной тревоги и алекситимии между больными с СРК и с ВЗК и СРК-подобными симптомами, однако выявил умеренную выраженность тревоги и депрессии в обеих группах. Только степень личностной тревоги была статистически значимо повышена в группе больных с «истинным» СРК (р = 0,0004).
По данным T. Surdea-Blaga и соавт., пациенты с СРК имеют более высокие показатели депрессии по сравнению со здоровой популяцией, но более низкие чем в психиатрической популяции[28]. В исследовании W. E. Whitehead и соавт. распространенность депрессии при СРК составляла 31,4%, при ВЗК — 21,4%, а в контрольной группе — 17,5%[32]. Тревога у пациентов с СРК встречается чаще, чем в общей популяции: 16,5% и 3,3% соответственно[17]. Как правило, она предшествует началу СРК, особенно при диарейном варианте[29]. По данным отечественных авторов, при обследовании 42 пациентов с язвенным колитом в стадии ремиссии у 38% больных была выявлена депрессия разной степени выраженности, что стало причиной снижения качества жизни[1].
В литературе разнятся мнения по поводу распространенности депрессии и тревоги у больных с ВЗК в ремиссии, по некоторым данным, она может достигать 29–35%[20]. Ряд авторов считают, что более высокая распространенность СРК-подобных симптомов у пациентов с ВЗК, по сравнению с населением в целом, может быть частично связана с повышением уровня тревожности, обнаруженным в этой группе больных[14, 18]. Еще одним фактором развития СРК-подобной симптоматики при ВЗК может быть алекситимический тип личности. Так, M. P. Jones и соавт. показали, что больные с СРК и ВЗК имеют более высокие показатели алекситимии по сравнению с контрольной группой и практически не отличаются по ним друг от друга[16]. Полученные нами данные также свидетельствуют о том, что больные с СРК и с ВЗК и СРК-подобными симптомами относятся к группе риска по алекситимии, при этом статистически значимых различий между ними не выявлено. D. A. Drossman и соавт. подчеркивают, что алекситимия не является специфичным маркером ВЗК и, независимо от присутствия или отсутствия алекситимии, пациенты с ВЗК испытывают большие трудности в описании своих чувств и характеризуются низким качеством жизни[8, 11, 21].
Ряд авторов предполагают, что психологические факторы, а именно повышенная тревога, депрессия и алекситимия, в качестве компонентов болезни могут модулировать клинические проявления ВЗК[8, 27].
Как различаются симптомы и психометрические показатели в группе воспалительных заболеваний кишечника (у больных болезнью Крона и неспецифическим язвенным колитом)? Нами был проведен раздельный анализ между больными БК и НЯК как по кишечным и ассоциированным симптомам, так и по психометрическим показателям. Сравнительный анализ СРК-подобных симптомов у больных БК и НЯК не выявил статистически значимых различий. При сравнении ассоциированных симптомов статистически значимые различия между подгруппами больных БК и НЯК получены по таким коморбидным симптомам, как «боли в груди», «задержка мочи/затруднение при мочеиспускании», «равнодушие к сексу», «боли при половом акте» и «чрезмерная утомляемость».
Согласно данным I. M. Minderhoud и соавт., частота встречаемости СРК-подобных симптомов при БК выше, чем при НЯК (41,7% и 31,5% соответственно)[19]. S. J. Halpin и соавт. показали, что симптомы СРК встречаются у 46% больных БК и 36% больных НЯК[15]. По данным отечественных авторов, СРК-подобные симптомы встречаются у 17% пациентов с БК и 14% — с НЯК в стадии ремиссии[2]. В то же время другие авторы указывают на бо́льшую частоту симптомов СРК у больных НЯК по сравнению с БК (38% и 35,4% соответственно)[31]. В проспективном многоцентровом исследовании с участием 172 больных НЯК в стадии клинической и эндоскопической ремиссии СРК-подобные симптомы встречались у 26,7%[12].
Проведенный нами анализ психометрических показателей, включавших депрессию, личностную и реактивную тревогу, статистически значимых различий между подгруппами БК и НЯК не выявил. Наши результаты отличаются от данных литературы, где показано, что тревога до постановки диагноза — обычное явление при БК, в отличие от НЯК. По данным R. E. Tarter и соавт., у пациентов с БК с большей частотой, чем при НЯК, встречаются тревога, депрессия и панические расстройства[30]. Что касается алекситимии, по результатам нашего исследования данный показатель в подгруппе больных БК статистически значимо превысил аналогичный показатель в подгруппе больных НЯК. Эти данные не совпадают с результатами P. Porcelli и соавт., которые, изучив предполагаемую связь между алекситимией и ВЗК у 112 больных БК и НЯК, никаких существенных различий между двумя группами больных не выявили[23].
ЗАКЛЮЧЕНИЕ
В современных публикациях нет однозначного ответа на вопрос о взаимоотношениях между синдромом раздраженного кишечника (СРК) и воспалительными заболеваниями кишечника (ВЗК) с СРК-подобными симптомами. Существует несколько предположений:
- СРК и ВЗК являются сторонами одного и того же процесса. Наличие генетических факторов, субклинического воспаления, изменения микробиоты кишечника, неупорядоченности иммунного ответа и ряда неизвестных других факторов в одних случаях формирует СРК, а других — ВЗК[13];
- при внешней схожести своих симптомов ВЗК и СРК являются совершенно разными заболеваниями. При СРК, в отличие от ВЗК, не возникает желудочно-кишечных кровотечений, раковых заболеваний и внекишечных аутоиммунных заболеваний[6];
- недоучитываются факторы постоянного психологического стресса и неадекватного ответа на него иммунной системы при возникновении ВЗК[27]. В подобных случаях дебют заболевания симптомами СРК не исключает возможности развития ВЗК;
- сегодня можно констатировать, что при отсутствии знаний об этиологии СРК найдено чрезвычайно много факторов его патогенеза: изменение уровня цитокинов, целый комплекс генетических нарушений, морфологические изменения, касающиеся тучных клеток, и другие[31]. При этом по-прежнему придается большое значение механизмам периферической и центральной гиперсенситизации[7].
В настоящее время можно считать, что Римские критерии III, основанные исключительно на клинических симптомах, не могут полностью решить проблему дифференциального диагноза и лечения СРК. В этом смысле показательны недавно опубликованные мультидисциплинарные модификаторы, которые вводят дополнительные критерии оценки психологического и физиологического статуса больных СРК, что особенно важно при подборе индивидуализированного лечения[22].








