Несмотря на значительный прогресс в лечении пациентов с фибрилляцией предсердий (ФП), данная аритмия продолжает оставаться одной из основных причин инсульта, сердечной недостаточности и внезапной смерти. Помимо этого, в ближайшие годы эксперты прогнозируют резкий прирост численности пациентов с ФП, который может быть связан как с улучшением диагностики бессимптомных форм ФП, так и с увеличением продолжительности жизни и доли лиц пожилого и старческого возраста в популяции.
Возраст является одним из самых значимых факторов риска ФП (табл. 1). Так, если у пациентов в возрасте 50–59 лет риск развития ФП принять равным 1, то повышение возраста на одну декаду сопровождается увеличением риска почти в 5 раз, а у лиц возрастной категории 80–89 лет он выше в 9 раз, чем у пациентов в возрасте 50–59 лет. По сравнению с возрастом наличие других факторов, хронических заболеваний и состояний ассоциируется с существенно меньшим риском развития ФП. Например, курение увеличивает этот риск в 2 раза, а ожирение, артериальная гипертония, хроническая сердечная недостаточность и сахарный диабет — на 37%, 32%, 43% и 25% соответственно.
Таблица 1
Влияние возраста на риск возникновения ФП[1]
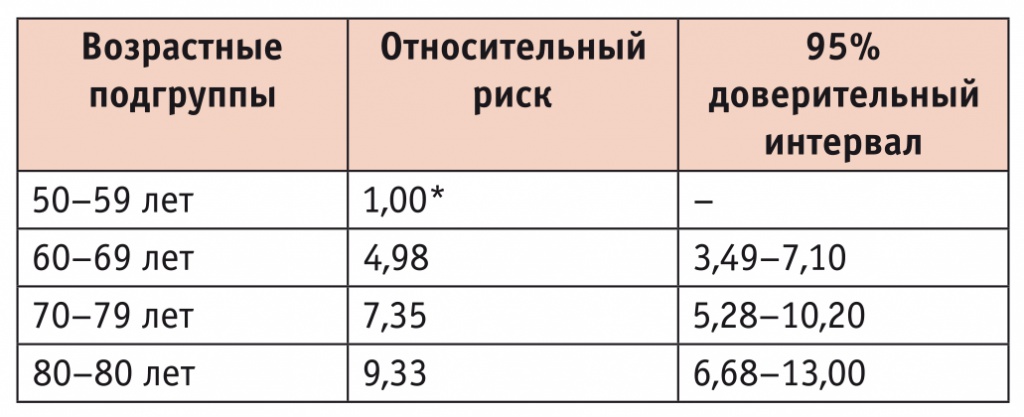
* референсная категория
Помимо высокого риска инсульта и кровотечения, свойственного пожилым пациентам, пожилой возраст также характеризуется рядом особенностей, таких как возрастные изменения в системе гемостаза со сдвигом в сторону гиперкоагуляции, снижение функции печени и почек, когнитивные нарушения вплоть до деменции, частые падения, высокий риск падений, синдром старческой астении (СА) или «хрупкости», полиморбидность, полипрагмазия и межлекарственные взаимодействия, низкая приверженность лечению, сенсорные дефициты и т. д. Все эти особенности оказывают значительное влияние как на эффективность, так и (в большей степени) на безопасность лечения, однако никак не учтены в действующих рекомендациях, в связи с чем в последнее время профессиональные медицинские сообщества многих стран стали разрабатывать стратегии для более оптимального назначения лекарств пожилым пациентам.
Так, в 2008 г. в Германии была предложена система FORTA (Fit-fOR-The-Aged), которая основывается на принципах доказательной медицины с учетом данных реальной клинической практики и предлагает определенные принципы лекарственной терапии в зависимости от возраста пациентов. Цель системы FORTA — индивидуализация лечения на основании клинических характеристик больного с учетом возможных ошибок (пропуск приема препарата и т. д.) при использовании лекарственных средств, наиболее часто назначаемых пожилым пациентам [2–3]. Документ FORTA представляет собой маркированный список препаратов, используемых для длительного лечения пожилых пациентов. В зависимости от того, насколько тот или иной препарат подходит для применения в пожилом возрасте, выделяют 4 класса FORTA: A, B, C и D (табл. 2)[3]. Преимущества системы FORTA были подтверждены в контролируемых клинических исследованиях[4–6], которые продемонстрировали существенное улучшение качества лечения и снижение частоты побочных эффектов. Так, например, в исследовании Michalek C. и соавт.[4] было показано, что по сравнению со стандартным подходом к лечению назначение лекарственных препаратов в соответствии с принципами FORTA привело к снижению госпитальной частоты падений на 84% у 114 пожилых пациентов.
Таблица 2
Классификация лекарственных препаратов в соответствии с критериями FORTA[3]

Первая (2012 г.) и вторая (2015 г.) версии документа FORTA были опубликованы в журнале Drugs & Aging[7–8]. В 2016 г. в список препаратов, часто назначаемых пожилым пациентам, были внесены пероральные антикоагулянты, которые используют при ФП для профилактики кардиоэмболического инсульта и/или системных эмболий (СЭ). В настоящее время в распоряжении врачей имеется 2 группы препаратов: антагонисты витамина К (АВК), наиболее известным представителем которых является варфарин, и пероральные антикоагулянты прямого действия (ППОАК), к которым относят прямой ингибитор тромбина дабигатрана этексилат (далее — дабигатран) и прямые ингибиторы фактора Ха ривароксабан и апиксабан. Ключевые положения, касающиеся применения антикоагулянтов у лиц пожилого возраста, представлены в консенсусном документе OAC-FORTA 2016[9]:
- Целесообразность назначения антикоагулянтов для длительного лечения ФП в пожилом возрасте до сих пор не определена.
- Используя структурированный всесторонний литературный поиск и метод Дельфи (Delphi), междисциплинарная группа экспертов оценила возможность применения пероральных антикоагулянтов для длительного лечения ФП у пожилых пациентов в отношении эффективности, переносимости и безопасности.
- У пожилых людей ППОАК и варфарин считают полезными или очень полезными, тогда как «старые» АВК следует использовать с осторожностью в связи с отсутствием доказательной базы.
- Доказательная база применения антикоагулянтов у пожилых пациентов с гериатрическими синдромами очень ограничена.
Рассмотрев доступные данные по эффективности и безопасности восьми пероральных антикоагулянтов, использующихся в Европе, междисциплинарный совет из 10 экспертов утвердил документ, в котором присвоил каждому из препаратов соответствующий класс FORTA. Так, 3 «старых» АВК (фенпрокумон, флюиндион и аценокумарол) были отнесены к классу FORTA-С. По мнению экспертов, назначения данных препаратов у пожилых пациентов следует избегать. Варфарин и все ППОАК были классифицированы как полезные (класс FORTA-В) или очень полезные (класс FORTA-A) для пожилых пациентов. Совет из 10 экспертов единогласно признал, что апиксабан имеет наилучший профиль безопасности среди всех ППОАК. Однако следует отметить, что, во-первых, по мнению самих экспертов, между классами FORTA-А и FORTA-В нет строгих различий по преимуществам и недостаткам препаратов. Во-вторых, данный документ представляет собой согласованное мнение экспертов и не имеет статуса клинических рекомендаций.
В связи с появлением новых данных в области гериатрической фармакологии в 2018 г. документ FORTA был обновлен[10] при помощи того же самого двухступенчатого метода Дельфи, который был использован при работе над предыдущими версиями[7–8]. В этот раз в составе междисциплинарного совета присутствовали 22 эксперта из Германии, Австрии и Швейцарии. Обновленный список FORTA содержит 296 записей для 30 клинических показаний; по сравнению с предыдущей версией были добавлены 23 записи и 1 показание. Наибольший (33,3%) процент изменений был внесен в записи по показанию «фибрилляция предсердий» (4 из 12 записей). Практически во всех случаях (292 из 295 записей; 99%) коэффициент согласия составил ≥ 0,8 уже после первого раунда голосования экспертов, что указывает на высокую согласованность и совпадение мнений между экспертами и инициаторами системы FORTA и тем самым нивелирует необходимость второго раунда. Таким образом, на сегодняшний день актуальной является третья версия документа FORTA 2018, которая отражает последние достижения в медикаментозном лечении пожилых пациентов.
По мнению экспертов FORTA, апиксабан является наиболее безопасным пероральным антикоагулянтом у пожилых пациентов с ФП. Возможности применения апиксабана при ФП были изучены в рандомизированном контролируемом исследовании ARISTOTLE[11], а его эффективность и безопасность в подгруппе пожилых (≥ 75 лет) пациентов продемонстрированы в одном из субанализов[12], который показал, что по сравнению с варфарином в группе апиксабана риск инсульта/СЭ оказался ниже на 29% (относительный риск [ОР] = 0,71; 95%-й доверительный интервал [ДИ] [0,53–0,95]), а риск большого кровотечения — на 36% (ОР = 0,64; 95%-й ДИ [0,52–0,79]).
Исследования реальной клинической практики подтвердили благоприятный профиль эффективности и безопасности апиксабана у пожилых людей. Результаты одной из таких работ были опубликованы в 2017 г.[13]. В этом ретроспективном наблюдательном когортном исследовании участвовали 35 857 пациентов с ФП в возрасте ≥ 65 лет. Доля пациентов, принимавших варфарин, составила 39,2%, апиксабан — 23%, дабигатран — 6,9%, ривароксабан — 30,9%. Апиксабан сравнили с дабигатраном (n = 4654), ривароксабаном (n = 13 620) и варфарином (n = 14 214), для чего каждому пациенту, получавшему апиксабан, была подобрана соответствующая «пара» из других групп, полностью сопоставимая по основным клиническим характеристикам. По сравнению с варфарином лечение апиксабаном снижало риск любого инсульта/СЭ на 35%, ишемического инсульта — на 37%, любого большого кровотечения — на 47%, большого желудочно-кишечного кровотечения (ЖКК) — на 47%, другого (кроме ЖКК и внутричерепного) большого кровотечения — на 52% (табл. 3). По сравнению с ривароксабаном лечение апиксабаном снижало риск любого инсульта/СЭ на 28%, ишемического инсульта — на 33%, любого большого кровотечения — на 51%, большого ЖКК — на 57%, другого большого кровотечения — на 49% (табл. 3). Эффективность и безопасность апиксабана и дабигатрана оказались сопоставимы, но в группе апиксабана была выявлена тенденция к снижению риска большого ЖКК на 32% (табл. 3).
Таблица 3
Эффективность и безопасность апиксабана в сравнении с варфарином и другими ППОАК у пожилых пациентов с ФП[13]
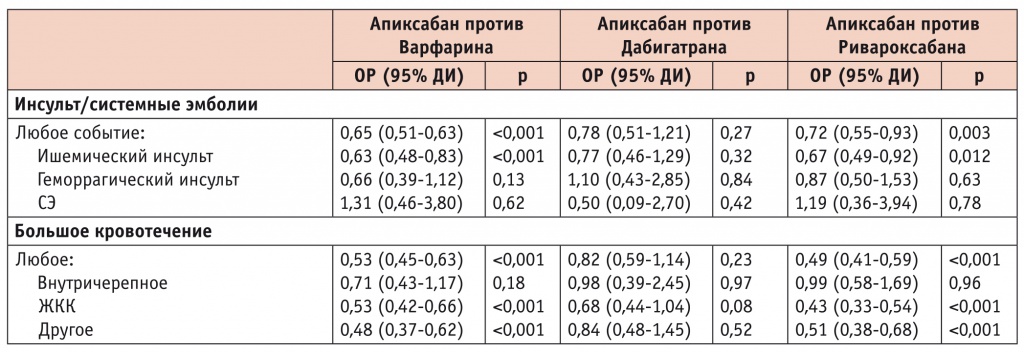
ОР — относительный риск; ДИ — доверительный интервал; СЭ — системные эмболии; ЖКК — желудочно-кишечное кровотечение; ППОАК — пероральные антикоагулянты прямого действия
В 2019 г. опубликованы результаты крупного ретроспективного когортного исследования[14], выполненного по заданию и при финансировании американской организации FDA (Food and Drug Administration). В нем принимали участие 448 944 пациента с неклапанной ФП в возрасте ≥ 65 лет, зарегистрированные в системе US Medicare, которые получали варфарин (n = 183 318) или один из ППОАК: дабигатран (150 мг 2 раза в день; n = 86 198), ривароксабан (20 мг 1 раз в день; n = 106 389) или апиксабан (5 мг 2 раза в день; n = 73 039) в период с октября 2010 г. по сентябрь 2015 г. По сравнению с варфарином все ППОАК снижали риск инсульта на 20–29% (р = 0,002 для дабигатрана; р < 0,001 для ривароксабана и апиксабана), внутричерепного кровоизлияния — на 35–62% (р < 0,001 для всех ППОАК) и общую смертность — на 19–34% (р < 0,001 для всех ППОАК). Применение ривароксабана ассоциировалось с повышенным риском внутричерепного кровоизлияния (по сравнению с дабигатраном ОР составил 1,71; 95%-й ДИ [1,35–2,17]), большого внечерепного кровотечения (по сравнению с дабигатраном ОР = 1,32; 95%-й ДИ [1,21–1,45]; по сравнению с апиксабаном ОР = 2,70; 95%-й ДИ [2,38–3,05]) и общей смертности (по сравнению с дабигатраном ОР = 1,12; 95%-й ДИ [1,01–1,24]; по сравнению с апиксабаном ОР = 1,23; 95%-й ДИ [1,09–1,38]). На долю большого ЖКК пришлось 82% всех случаев внечерепных кровотечений, при этом по сравнению с варфарином его риск был выше при использовании дабигатрана и ривароксабана и ниже при применении апиксабана. Таким образом, у пожилых пациентов с ФП, получавших варфарин или стандартные дозы ППОАК, терапия дабигатраном, ривароксабаном и апиксабаном характеризовалась более благоприятным соотношением риск/польза, чем лечение варфарином. Риск любого кровотечения, включая ЖКК, оказался ниже при лечении апиксабаном по сравнению как с варфарином, так и с другими ППОАК.
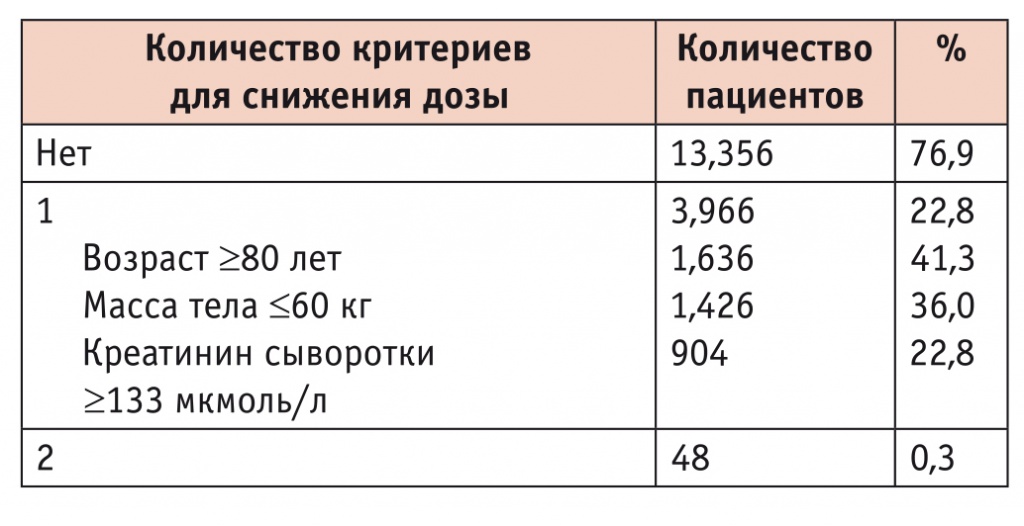
Дозирование апиксабана у пациентов с ФП имеет особенности, причем пожилой возраст является одним из трех критериев для снижения дозы. Стандартная доза — 5 мг 2 раза в день. Сниженная доза (2,5 мг 2 раза в день) назначается при наличии любых двух из трех критериев: возраст ≥ 80 лет, масса тела ≤ 60 кг, креатинин сыворотки крови ≥ 1,5 мг/дл (≥ 133 мкмоль/л). Важно отметить, что пациенты старше 80 лет должны получать сниженную дозу апиксабана только в сочетании с низкой массой тела и/или повышенным уровнем креатинина сыворотки. Один только возраст ≥ 80 лет при массе тела более 60 кг и уровне креатинина менее 133 мкмоль/л не является поводом для снижения дозы апиксабана. Следует помнить, что необоснованное уменьшение дозы апиксабана значительно снижает его эффективность при сохраняющемся риске кровотечений[15].
В недавно опубликованном субанализе исследования ARISTOTLE [16] было показано, что у пациентов с наличием только 1 критерия для снижения дозы терапия апиксабаном, причем в стандартной, а не сниженной дозе, обладает преимуществами над варфарином. В исследовании ARISTOTLE из 18 201 участников 17 370 (95,4%) человек были рандомизированы для получения стандартной дозы апиксабана (5 мг 2 раза в день) или варфарина (табл. 4). Подавляющее большинство из них (n = 13 356) не имели ни одного критерия для снижения дозы апиксабана, каждый пятый пациент (n = 3 966) имел только 1 критерий. У 48 человек, рандомизированных для приема апиксабана в дозе 5 мг 2 раза в день, оказалось сразу 2 из 3 критериев для снижения дозы, поэтому из дальнейшего анализа их исключили и проанализировали данные 17 322 пациентов, среди которых 8 665 человек получали апиксабан 5 мг 2 раза в день, а 8 657 — варфарин.
Таблица 4
Критерии для снижения дозы у пациентов с ФП, рандомизированных к приему апиксабана 5 мг 2 раза в день, в исследовании ARISTOTLE[16]
Помимо того, что пациенты с наличием 1 критерия для снижения дозы апиксабана были старше, имели более низкую массу тела и более высокие значения креатинина сыворотки, среди них оказалось больше женщин и лиц монголоидной расы. Также они имели более высокий риск инсульта по шкале CHADS2 и кровотечения по шкале HAS-BLED, чем пациенты с отсутствием критериев для снижения дозы апиксабана. Группы пациентов с наличием 1 критерия, получавшие апиксабан и варфарин, были хорошо подобраны и оказались сопоставимы по всем основным характеристикам.
Пациенты с наличием 1 критерия для снижения дозы апиксабана (n = 3 966) имели более высокий риск инсульта/СЭ (ОР = 1,47; 95%-й ДИ [1,20–1,81]), ишемического инсульта (ОР = 1,54; 95%-й ДИ [1,21–1,96]), большого кровотечения (ОР = 1,89; 95%-й ДИ [1,62–2,20]), внутричерепного кровоизлияния (ОР = 1,72; 95%-й ДИ [1,23–2,39]), смерти от любых причин (ОР = 2,01; 95%-й ДИ [1,78–2,28]) и сердечно-сосудистой смерти (ОР = 1,88; 95%-й ДИ [1,58–2,23]), чем пациенты с отсутствием критериев для снижения дозы (n = 13 356).
У пациентов с наличием 1 критерия для снижения дозы терапия апиксабаном в дозе 5 мг 2 раза в день имела преимущества над варфарином в отношении снижения риска большого кровотечения на 32% и внутричерепного кровоизлияния на 68% при сопоставимом риске инсульта/СЭ, ишемического инсульта и смерти (табл. 5). При этом при сопоставлении с больными, не имевшими показаний для снижения дозы апиксабана, пациенты с наличием 1 критерия точно так же извлекали выгоду от назначения апиксабана по сравнению с варфарином (р для взаимодействия > 0,05 во всех случаях) (табл. 5).
Таблица 5
Частота неблагоприятных событий у пациентов с ФП с наличием и отсутствием критериев для снижения дозы апиксабана в исследовании ARISTOTLE[16]
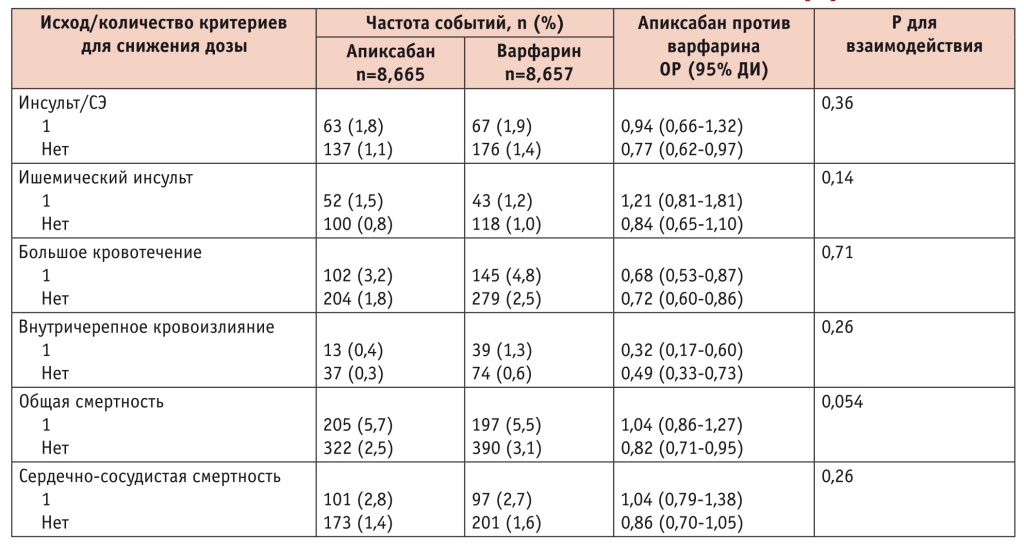
Таким образом, пациенты с ФП и наличием только 1 критерия для снижения дозы апиксабана (возраст ≥ 80 лет, масса тела ≤ 60 кг, креатинин сыворотки ≥ 133 мкмоль/л), имея более высокий риск инсульта/СЭ и большого кровотечения, чем больные с отсутствием таких критериев, получают преимущества от назначения апиксабана в дозе 5 мг 2 раза в день по сравнению с варфарином.
Одной из проблем, характерных для пожилых пациентов с ФП, считается полиморбидность, т. е. наличие ≥3 сопутствующих заболеваний, некоторые из которых также являются факторами риска кардиоэмболического инсульта и кровотечения. Полиморбидность тесно связана с полипрагмазией или одномоментным назначением пациенту 5 и более наименований лекарственных препаратов. Полипрагмазия неизбежно сопровождается межлекарственными взаимодействиями, которые могут стать причиной снижения эффективности лечения и развития нежелательных явлений. Однако использование нескольких лекарственных препаратов для лечения серьезных заболеваний подчас жизненно необходимо, поэтому, назначая антикоагулянты пациенту с ФП и полиморбидностью, врач обязательно должен учитывать не только возможные межлекарственные взаимодействия, но и потенциальные риск и пользу антикоагулянтной терапии у данной категории пациентов.
В 2019 г. стали доступны результаты еще одного субанализа исследования ARISTOTLE[17], посвященного оценке влияния полиморбидности на эффективность и безопасность терапии апиксабаном и варфарином у пациентов с ФП. В субанализ включили пациентов в возрасте ≥ 55 лет (n = 16 800), которых распределили на 3 подгруппы в зависимости от исходного количества сопутствующих заболеваний: 1) нет полиморбидности (0–2 сопутствующих заболевания; n = 6087) — эту подгруппу считали референсной; 2) умеренная полиморбидность (3–5 сопутствующих заболеваний; n = 8491); 3) высокая полиморбидность (≥ 6 сопутствующих заболеваний; n = 2222). Среди сопутствующих заболеваний учитывали наличие ишемической болезни сердца (инфаркт миокарда, чрескожное коронарное вмешательство/коронарное шунтирование в анамнезе), застойной сердечной недостаточности, умеренного/тяжелого поражения клапанов сердца, артериальной гипертонии, заболеваний периферических сосудов и аорты, цереброваскулярных заболеваний (стеноз сонных артерий, транзиторная ишемическая атака и/или инсульт в анамнезе), психоэмоциональных или когнитивных нарушений (депрессия, применение антидепрессантов, деменция), хронической обструктивной болезни легких, бронхиальной астмы, обструктивного апноэ сна, желудочно-кишечных заболеваний (диспепсия, гастроэзофагеальная рефлюксная болезнь, язвенная болезнь), хронических заболеваний печени, гипо- и гипертиреоза, сахарного диабета, скелетно-мышечных нарушений (перенесенные нетравматические падения в течение последнего года, остеопороз), хронического заболевания почек (клиренс креатинина < 50 мл/мин), анемии и онкологических заболеваний (за исключением базального или плоскоклеточного рака кожи). Таким образом, умеренная или высокая полиморбидность присутствовала у 64% пациентов с ФП.
По сравнению с больными без полиморбидности пациенты с высокой полиморбидностью были старше (74 против 69 лет), принимали больше лекарственных препаратов (10 против 5) и имели более высокий риск инсульта по шкале CHA2DS2-VASc (4,9 против 2,7) (р < 0,001 для всех показателей). Другие состояния, связанные с возрастом, также встречались чаще у пациентов с высокой полиморбидностью: падения (11,3%), когнитивные/психоэмоциональные нарушения (30%), низкий (< 22 кг/м2) индекс массы тела (8,1%), полипрагмазия (95,2% пациентов принимали ≥ 5 препаратов) (р < 0,001 для всех показателей). Пациенты с высокой полиморбидностью чаще принимали антиагреганты (38%), нестероидные противовоспалительные препараты (14%) и ингибиторы протонной помпы (37%).
Результаты исследования показали, что с увеличением количества сопутствующих заболеваний возрастает и частота неблагоприятных исходов (табл. 6), однако эффективность и безопасность апиксабана не зависели от количества сопутствующих заболеваний. Так, например, по сравнению с варфарином риск большого кровотечения в группе апиксабана был ниже на 42% у пациентов с одним сопутствующим заболеванием (ОР = 0,58, 95%-й ДИ [0,45–0,75]), на 34% — с тремя заболеваниями (ОР = 0,66; 95%-й ДИ [0,56–0,77]), на 22% — с шестью заболеваниями (ОР = 0,78; 95%-й ДИ [0,64–0,97]). Авторы заключают, что у пациентов с ФП полиморбидность является частой, при этом апиксабан сохраняет эффективность и безопасность независимо от количества сопутствующих заболеваний, что поддерживает распространение результатов исследования ARISTOTLE на наиболее сложных пациентов с ФП.
Таблица 6
Влияние полиморбидности на риск неблагоприятных событий у пациентов с ФП[17]
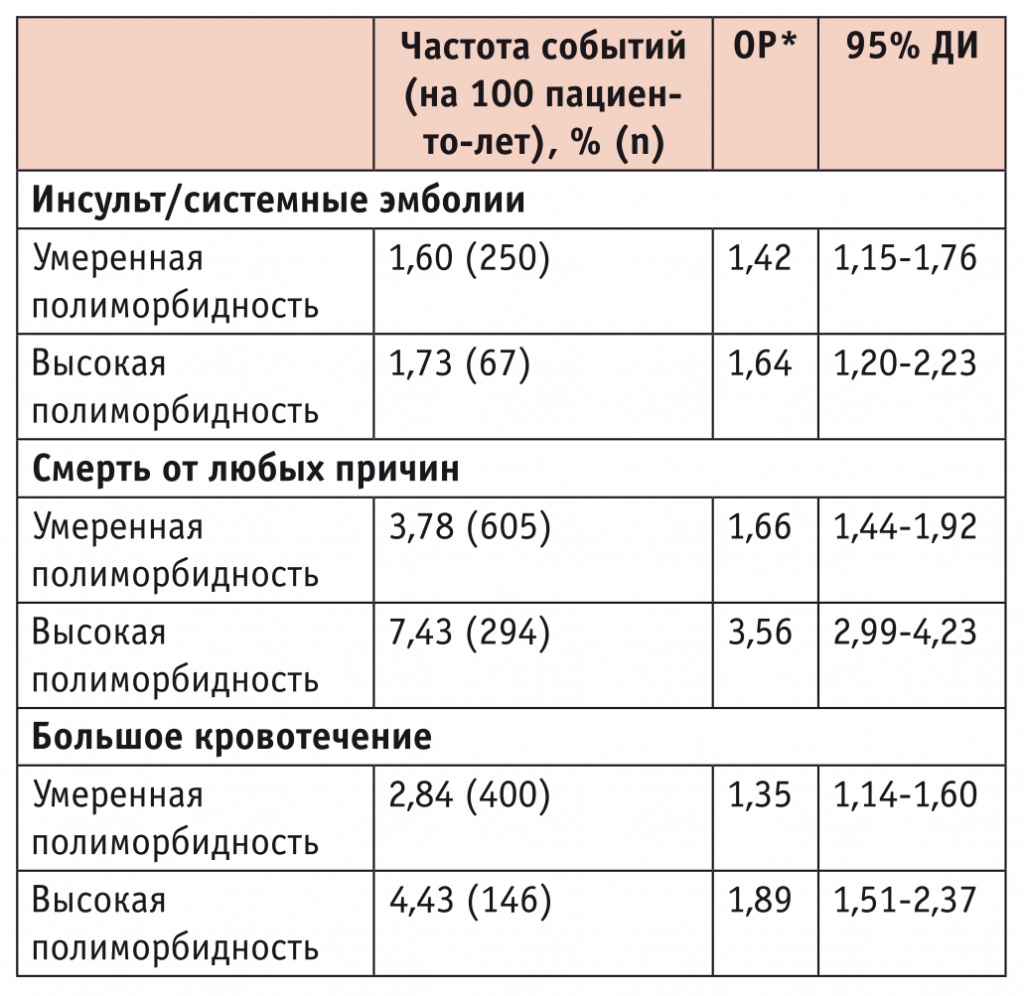
ОР — относительный риск; ДИ — доверительный интервал
* по сравнению с пациентами без полиморбидности (референсная группа)
В пожилом возрасте нередко возникает синдром СА, который тесно связан с полиморбидностью и другими гериатрическими синдромами и оказывает влияние на тактику ведения пациента. Старческая астения или хрупкость (англ. frailty — «хрупкость») — это гериатрический синдром, характеризующийся возраст-ассоциированным снижением физиологического резерва и функций многих систем организма, приводящий к повышенной уязвимости пожилого человека к воздействию эндо- и экзогенных факторов и высокому риску развития неблагоприятных исходов для здоровья, потери автономности и смерти [18].
Существуют 2 модели, описывающие СА: 1) фенотипическая, включающая 5 диагностических критериев (непреднамеренная потеря веса, низкая сила сжатия кисти, повышенная утомляемость, снижение скорости ходьбы и низкий уровень физической активности); 2) модель накопления дефицитов, подразумевающая оценку от 40 до 70 дефицитов и расчет индекса СА. Первая модель является качественной и позволяет подтвердить наличие СА, но не отражает степень тяжести. Вторая модель — количественная, а индекс СА характеризует степень её выраженности: его значения варьируют от 0 до 1; чем ближе к 1, тем более «хрупким» является пациент[18].
Физиологической основой синдрома СА являются длительная активация системы гемостаза и провоспалительный статус. Так, в одном из исследований[19] с участием 4735 человек в возрасте ≥ 65 лет без сердечно-сосудистых заболеваний было показано, что синдром СА ассоциируется с повышенным содержанием в крови С-реактивного белка, фибриногена, фактора VIII и D-димера.
Установлено, что у пациентов с ФП присутствие синдрома СА ухудшает прогноз и повышает риск кардиоэмболического инсульта, общей и сердечно-сосудистой смертности без существенного увеличения риска большого кровотечения[20–21]. С другой стороны, как показал ретроспективный анализ рандомизированных исследований ONTARGET и TRANSCEND[22], наличие ФП ассоциируется с повышением риска развития некоторых клинических проявлений синдрома СА, таких как ухудшение когнитивных способностей (снижение суммы баллов по шкале MMSE более чем на 3 балла) — на 14% (ОР = 1,14; 95%-й ДИ [1,03–1,26]), деменция — на 30% (ОР = 1,30; 95%-й ДИ [1,14–1,49]), потеря независимости в повседневной жизни – на 35% (ОР = 1,35; 95%-й ДИ [1,19–1,54]), вероятность поступления в центр специализированного ухода — на 53% (ОР = 1,53; 95%-й ДИ [1,31–1,79]), т. е. ФП и синдром СА являются взаимоотягощающими состояниями.
Поскольку пожилые пациенты с ФП и синдромом СА имеют более высокий риск инсульта и смерти, они с большей вероятностью, чем пациенты более молодого возраста
и/или без синдрома СА, получат пользу от антикоагулянтной терапии. Однако результаты исследований и опыт реальной клинической практики указывают на то, что «хрупкие» пациенты с ФП существенно реже «крепких» получают пероральные антикоагулянты. Более того, синдром СА необоснованно считается наиболее весомым аргументом против назначения антикоагулянтов таким пациентам, притом, что его наличие не является противопоказанием для антикоагулянтной терапии. На частоту назначения антикоагулянтов «хрупким» пациентам с ФП, безусловно, оказывают влияние и недостаточный практический опыт их использования у этой категории пациентов, и небольшая доказательная база, и отсутствие до недавнего времени клинических рекомендаций, регламентирующих назначение антикоагулянтов «хрупким» пациентам.
В декабре 2018 г. на Всероссийском форуме «Россия — территория заботы» были представлены и обсуждены первые в нашей стране клинические рекомендации по старческой астении[18], ознакомиться с которыми можно на сайте Российского геронтологического научно-клинического центра. Помимо прочего, в данном документе в краткой форме приведены рекомендации по назначению пероральных антикоагулянтов пациентам с ФП и синдромом СА. Обращаем внимание, что у пациентов с ФП синдром СА не является противопоказанием для антикоагулянтной терапии, а также основанием для снижения дозы антикоагулянтов. Применительно к апиксабану это означает, что пациенты с ФП и синдромом СА с наличием только одного критерия для снижения дозы (возраст ≥ 80 лет, масса тела ≤ 60 кг, креатинин сыворотки крови ≥ 133 мкмоль/л) или не имеющие таковых должны получать полную дозу апиксабана — 5 мг 2 раза в день.
ЗАКЛЮЧЕНИЕ
Лечение пожилых пациентов с ФП зачастую представляет собой непростую задачу, поскольку, помимо высокого риска инсульта и кровотечения, пожилой возраст имеет ряд особенностей, оказывающих влияние как на эффективность, так и на безопасность антикоагулянтной терапии. Выбирая антикоагулянт пожилому пациенту с ФП, врач должен тщательно взвесить все риски и назначить препарат с наиболее благоприятным соотношением риск/польза. По данным рандомизированных клинических исследований, у пожилых пациентов с ФП апиксабан имеет преимущества над варфарином и по эффективности, и по безопасности, что подтвердили и наблюдательные исследования реальной клинической практики. Апиксабан также сохраняет преимущества над варфарином в отношении снижения риска кровотечений и у отдельных, «сложных» категорий пожилых больных с ФП — с наличием только одного из трех критериев для снижения дозы апиксабана или полиморбидностью. Более того, междисциплинарный совет экспертов FORTA признал апиксабан наиболее безопасным пероральным антикоагулянтом у пожилых пациентов с ФП. Всё это дает основания рекомендовать апиксабан для профилактики инсульта у пожилых пациентов с ФП.
Статья печатается в авторской редакции








