ВВЕДЕНИЕ
Внедрение в практическое здравоохранение новых высокоэффективных медицинских технологий привело к увеличению выживаемости недоношенных детей[1–3]. У этих детей особенно велик риск перинатальной и младенческой смертности, а также развития тяжёлой инвалидизирующей патологии в последующем[4]. Перинатальные поражения центральной нервной системы (ППЦНС) и их последствия занимают лидирующие позиции в структуре заболеваемости и инвалидности детей 1-го года жизни, в том числе недоношенных[5–7]. По данным крупных статистических исследований, частота ППЦНС составляет 715 на 1000 детей 1-го года жизни[8]. Наиболее распространены ППЦНС, вызванные гипоксией плода и новорожденного[9]. Частота их в развитых странах составляет 1,5 : 1000 доношенных детей, а в развивающихся странах возрастает до 30,6 : 1000 новорожденных[10–13].
Среди последствий ППЦНС на 1-м году жизни чаще выявляются двигательные нарушения, рапространенность которых достигает 60%[14–16]. В соответствии с классификацией перинатальных поражений и их последствий у детей 1-го года жизни, разработанной Российской ассоциацией специалистов перинатальной медицины, двигательные нарушения делятся на нарушение (задержку) моторного развития, имеющее преходящий характер и компенсирующееся на фоне проведения лечебно-абилитационных мероприятий, а также формирующиеся и сформированные детские церебральные параличи[17]. Для ранней диагностики двигательных нарушений необходима тщательная оценка неврологического статуса пациентов[18]. С этой целью в практическом здравоохранении разработаны и активно применяются формализованные шкалы, позволяющие количественно оценить психомоторное развитие (ПМР) в младенчестве и раннем детском возрасте[19].
Одной из наиболее простых и объективных формализованных шкал является шкала оценки ПМР детей 1-го года жизни Л.Т. Журбы и Е.М. Мастюковой (ШЖМ), позволяющая количественно (в баллах) охарактеризовать уровень ПМР ребенка 1-го года жизни[20]. Для разработки персонифицированного подхода к абилитации пациентов с нарушением моторного развития также важное значение имеет тщательный анализ анамнестических данных[21]. Несмотря на большой интерес исследователей к данной проблеме, анализ особенностей течения неонатального периода и ПМР у пациентов разного гестационного возраста с нарушением моторного развития ранее не проводился.
Целью данного сравнительного исследования явилось выявление особенностей клинико-анамнестических показателей у детей 1-го года жизни с нарушением моторного развития, родившихся на разных сроках гестации.
МАТЕРИАЛЫ И МЕТОДЫ
На базе отделения медицинской реабилитации детей с нарушением функций ЦНС ФГБУ «Ивановский НИИ материнства и детства им. В.Н. Городкова» проведено обследование 64 детей 1-го года жизни с последствиями ППЦНС в виде нарушения моторного развития.
Критерием включения в исследование являлся установленный при неврологическом осмотре диагноз нарушения моторного развития. Оно было диагностировано в соответствии с Классификацией последствий перинатальных поражений нервной системы, разработанной Российской ассоциацией специалистов перинатальной медицины и утвержденной 10 Конгрессом педиатров России (F82 по МКБ 10). Дети были обследованы в возрасте 3 мес (календарный для доношенных или скорректированный для недоношенных детей). Данный возраст был выбран в связи с манифестацией двигательной патологии у детей после окончания периода «мнимого благополучия»[22]. Критериями невключения были врожденные аномалии развития головного мозга и тяжелая соматическая патология у детей. В зависимости от срока гестации при рождении были сформированы 4 группы: 1-ю (n = 16) составили доношенные младенцы; 2-ю (n = 16) — поздние недоношенные (с гестационным возрастом (ГВ) при рождении 35–36 нед); 3-ю (n = 16) — умеренно недоношенные (с ГВ 32–34 нед); 4-ю (n = 16) — глубоко недоношенные (с ГВ 28–31 нед). Всем детям проводилась оценка ПМР по ШЖМ[20].
Статистическую обработку полученных данных выполняли с помощью пакетов программ Microsoft Office Excel 2010 и Statistica 13.0. Для проверки согласия с нормальным законом распределения использовали W-критерий Шапиро–Уилка. В связи с ненормальным распределением данных для анализа результатов применяли непараметрический критерий Манна–Уитни. Количественные характеристики представлены в формате: Mе [Q25%; Q75%]. Различия относительных показателей оценивали по χ2-критерию Пирсона с поправкой Йетса. Корреляционный анализ проводили с помощью определения коэффициента корреляции Спирмена. Различия считали статистически значимыми при р < 0,05.
РЕЗУЛЬТАТЫ
При анализе анамнестических данных установлено, что средний возраст матерей глубоко недоношенных детей был выше (34 [26; 37] лет), чем у матерей доношенных (32 [26; 38], p = 0,04), поздних недоношенных (30 [26; 33], p = 0,02), умеренно недоношенных пациентов (31 [29; 32], p = 0,03). Экстрагенитальная патология чаще выявлялась у матерей глубоко недоношенных (n = 14; 88%), чем доношенных детей (n = 9; 56%; p = 0,03). Течение беременности на фоне истмико-цервикальной недостаточности чаще выявлялось у матерей пациентов 4-й группы (n = 7; 44%), чем 1-й (n = 1; 6%; p = 0,01), 2-й (n = 2; 13%; p = 0,04) и 3-й (n = 2; 13%; p = 0,04) групп.
Антропометрические показатели при рождении и оценки по шкале Апгар у детей исследуемых групп снижались пропорционально уменьшению гестационного возраста (p < 0,001 при всех межгрупповых сравнениях). Так, масса и длина тела при рождении у детей 1-й группы составили 3280 [2960; 3640] г и 51,8 [51; 53] см; у пациентов 2-й группы — 2489 [2230; 2690] г и 47 [44; 49] см; у детей 3-й группы — 1987 [1689; 2150] г и 46 [41; 45] см; у пациентов 4-й группы — 1380 [1090; 1720] г и 40 [37; 41] см соответственно. Оценки по шкале Апгар на 1-й и 5-й минутах у доношенных детей составили 7 [7; 8] и 8 [8; 8] баллов; у поздних недоношенных — 6 [4; 6] и 7 [5; 7] баллов; у умеренно недоношенных — 6 [4; 6] и 7 [6; 7] баллов; у глубоко недоношенных — 4 [3; 5] и 6 [4; 6] баллов соответственно. Первичная реанимация в родблоке чаще применялась у детей 4-й группы (100%), чем 1-й (6%; p < 0,001), 2-й (38%; p < 0,001) и 3-й (56%; p < 0,001). Искусственная вентиляция легких (ИВЛ) проводилась 1 (6%) доношенному ребенку, 3 (19%) поздним недоношенным, 7 (44%) умеренно недоношенным и 11 (69%) глубоко недоношенным детям. Различия были получены при сравнении частоты проведения ИВЛ у пациентов 1-й и 3-й (p = 0,04), 1-й и 4-й (p < 0,001), а также 2-й и 4-й (p = 0,01) групп. После выписки из стационара детям амбулаторно проводились лечебно-абилитационные мероприятия.
По результатам клинического обследования и чрезродничковой эхоэнцефалоскопии в раннем неонатальном периоде церебральная ишемия (ЦИ) 1-й степени чаще диагностировалась у доношенных (n = 15; 94%), чем у поздних недоношенных (n = 6; 38%; p < 0,001), умеренно недоношенных (n = 4; 25%; p < 0,001) и глубоко недоношенных детей (n = 1; 6%; p < 0,001). Кроме того, различия получены при сравнении частоты ЦИ 1-й степени среди поздних недоношенных и глубоко недоношенных детей (p = 0,03). ЦИ 2-й степени чаще выявлялась у детей 2-й (n = 10; 63%), 3-й (n = 12; 75%) и 4-й (n = 11; 69%) групп, чем у пациентов 1-й группы (n = 1; 6%; p < 0,001). ЦИ 3-й степени встречалась только у недоношенных детей, при этом у глубоко недоношенных детей диагноз устанавливался чаще (n = 6; 38%), чем у поздних недоношенных (n = 3; 18%; p = 0,04). Внутрижелудочковое кровоизлияние (ВЖК) также диагностировалось только у недоношенных детей. Так, ВЖК 1 степени чаще встречалось у глубоко недоношенных (n = 10; 63%), чем у поздних недоношенных детей (n = 5; 31%; p = 0,04), а ВЖК 2 степени чаще выявлялось у глубоко недоношенных (n = 7; 44%), чем у умеренно недоношенных детей (n = 2; 13%; p = 0,03).
Впервые задержка ПМР у пациентов исследуемых групп была выявлена в 3 мес календарного возраста для доношенных и скорректированного — для недоношенных детей. При анализе ПМР по ШЖМ установлено, что суммарная балльная оценка у пациентов всех исследуемых групп была ниже нормативных значений (p < 0,001). При проведении межгрупповых сравнений общий балл шкалы у глубоко недоношенных детей был ниже, чем у доношенных (p = 0,01, таблица 1).
Таблица 1. Показатели ШЖМ у детей исследуемых групп
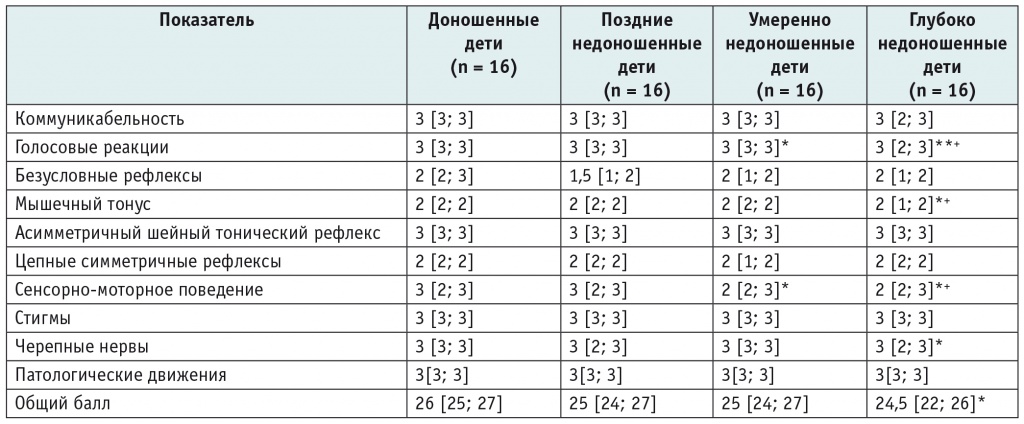
Примечание. *p < 0,05, **p < 0,001 по сравнению с показателями в группе доношенных детей; +p < 0,05, ++p < 0,001 по сравнению с показателями в группе поздних недоношенных детей.
Голосовые реакции у глубоко недоношенных детей были оценены ниже, чем у доношенных (p < 0,001) и поздних недоношенных пациентов (p = 0,01), гуление у них было неактивное, в нем чаще отсутствовали цепочки звуков, реже встречался смех. Также различия по данному показателю шкалы получены между умеренно недоношенными и доношенными детьми (p = 0,03). Мышечный тонус у глубоко недоношенных детей был оценен ниже, чем у поздних недоношенных (p = 0,02) и доношенных пациентов (p = 0,002). У них чаще отмечались ограничение или увеличение объема пассивных движений разной степени выраженности. Умеренно недоношенные и глубоко недоношенные дети чаще, чем доношенные (p = 0,03 и p = 0,004 соответственно), не проявляли интереса к игрушкам, не локализовали звук в пространстве. Сенсорно-моторное поведение также было оценено ниже у глубоко недоношенных, чем у поздних недоношенных пациентов (p = 0,03). Поражение черепных нервов чаще наблюдалось у глубоко недоношенных, чем у доношенных детей (p = 0,04), и проявлялось косоглазием и симптомом Грефе.
При проведении корреляционного анализа между анамнестическими показателями и результатами оценки ПМР установлено наличие отрицательной корреляционной связи средней силы между ЦИ 3 степени в анамнезе и выраженностью нарушений мышечного тонуса (r = –0,62), между ВЖК 2 степени в анамнезе и коммуникабельностью (r = –0,56), голосовыми реакциями (r = –0,66), мышечным тонусом (r = –0,63), общим баллом ШЖМ (r = –0,58) в группах недоношенных детей. Отрицательная корреляционная связь средней силы также была выявлена между проведением ИВЛ в неонатальном периоде и коммуникабельностью (r = –0,51), цепными симметричными рефлексами (r = –0,50), безусловными рефлексами (r = –0,54) по ШЖМ в группе глубоко недоношенных детей.
ОБСУЖДЕНИЕ
В результате исследования установлено, что экстрагенитальная патология, на фоне которой протекала настоящая беременность, и истмико-цервикальная недостаточность чаще выявлялись у матерей глубоко недоношенных, чем доношенных детей. Большая тяжесть церебральных ишемических и дыхательных расстройств в неонатальном периоде отмечалась у недоношенных детей по сравнению с доношенными детьми, их частота в группах возрастала пропорционально уменьшению гестационного возраста. Полученные нами данные согласуются с результатами ранее проведенных исследований[23–25]. Наибольшая выраженность клинико-эхографических изменений у глубоко недоношенных детей может быть обусловлена анатомо-физиологическими особенностями их мозга (несовершенство ауторегуляции мозгового кровотока, терминальный тип кровоснабжения, низкая скорость кровотока в белом веществе), которые часто способствуют формированию структурного церебрального дефекта[23, 26].
Нарушение ПМР было выявлено у пациентов всех исследуемых групп. У глубоко недоношенных детей оно было более выраженным, что проявлялось большей степенью задержки формирования голосовых реакций и сенсорно-моторного поведения, нарушениями мышечного тонуса по сравнению с доношенными, поздними недоношенными и умеренно недоношенными детьми. В предшествующих исследованиях также показана задержка формирования голосовых реакций и сенсорно-моторного поведения у глубоко недоношенных детей 1-го полугодия жизни[27]. Интонация недовольства, гуление и лепет у них начинают появляться лишь с 4-го месяца скорректированного возраста, что говорит о более поздней активации специфических корковых речевых структур[28].
Согласно современным данным, прирост навыков у недоношенных детей, при учете их скорректированного возраста, соответствует этапам развития доношенных детей[29, 30]. Несмотря на то, что в нашем исследовании учитывался скорректированный возраст недоношенных детей, показатели ПМР у пациентов исследуемых групп различались. Корреляционный анализ показал взаимосвязь выраженности церебральных и дыхательных нарушений у недоношенных детей в неонатальном периоде и балльной оценки показателей ШЖМ в возрасте 3 мес. Таким образом, при оценке ПМР детей разного гестационного возраста необходимо учитывать не только их скорректированный возраст, но и тяжесть поражения головного мозга и выраженность церебральных ишемических и дыхательных нарушений в неонатальном периоде.
ЗАКЛЮЧЕНИЕ
В результате исследования установлены особенности клинико-анамнестических показателей у детей 1-го года жизни с нарушением моторного развития, родившихся на разных сроках гестации. Показано, что глубоко недоношенные дети, у которых отмечалась наибольшая отягощенность перинатального анамнеза, имели более выраженные нарушения ПМР в скорректированном возрасте 3 мес. Это может быть положено в основу разработки персонифицированного подхода к планированию проведения лечебно-абилитационных мероприятий у детей с нарушением моторного развития, родившихся с разным гестационным возрастом.
Поступила: 21.03.2023
Принята к публикации: 25.10.2023








