ВВЕДЕНИЕ
Лекарственно-индуцированная головная боль (ЛИГБ) — форма хронической головной боли, развитие которой связано с чрезмерным употреблением одного или нескольких классов обезболивающих препаратов, последующей модификацией течения цефалгического синдрома и усилением исходного паттерна головной боли. Впервые описанное в 1980-х годах [1], это заболевание включено в третье издание Международной классификации головной боли (МКГБ-3) [2], в раздел «Вторичные головные боли».
В современном представлении ЛИГБ — это головная боль, возникающая на протяжении 15 и более дней в месяц у пациента с существующей первичной головной болью после регулярного чрезмерного использования обезболивающих препаратов (в течение 10–15 и более дней/месяцев в зависимости от класса лекарственных средств) в период более 3 месяцев. ЛИГБ является повсеместной проблемой, ее частота составляет от 1 до 2% в популяции с максимальной распространенность среди женщин в возрасте от 40 до 50 лет [3]. Люди с головной болью несут финансовые потери, в исследовании 2019 года А. Negro и соавт. дается точная количественная оценка ежегодных затрат, связанных с головной болью [4]. От ЛИГБ страдают около 63 млн человек во всем мире [3].
По сути, ЛИГБ — это биоповеденческое расстройство с гетерогенными патогенетическими механизмами и генетической предрасположенностью [5]. ЛИГБ становится частой причиной временной утраты трудоспособности и приводит к снижению качества жизни пациентов. Ведение больных с ЛИГБ представляет значительные трудности, связанные с недостаточной изученностью применяемых фармакологических и нефармакологических стратегий.
Поскольку патогенез ЛИГБ сложен и закономерности ее формирования недостаточно изучены [6, 7], одним из актуальных направлений является исследование клинико-психологических характеристик пациентов с хроническими ежедневными головными болями, злоупотребляющих симптоматическими средствами, и сравнение их с характеристиками людей, у которых не формируется ЛИГБ.
Подходы к ведению больных ЛИГБ с определением приоритетных терапевтических стратегий не разработаны, один из важнейших методов — первичная профилактика: обучение пациентов и информирование их о рисках, связанных с частым употреблением обезболивающих препаратов [8].
Клинико-эпидемиологические исследования позволяют идентифицировать некоторые факторы риска, способствующие развитию ЛИГБ [8]:
-
возраст < 50 лет;
-
женский пол;
-
низкий уровень образования;
-
хронические скелетно-мышечные симптомы;
-
желудочно-кишечные расстройства;
-
тревожное расстройство и депрессия;
-
курение;
-
снижение физической активности;
-
метаболический синдром;
-
регулярное употребление транквилизаторов.
Особое место в формировании ЛИГБ занимают поведенческие особенности [9]. Часто люди с головными болями, использующие препараты для купирования приступов, отмечают очевидную потребность в их систематическом приеме. Примечательно, что поведенческий паттерн таких больных характеризуется некоторыми особенностями. Наиболее частыми поведенческими стратегиями у них являются:
1) прием обезболивающих препаратов для предотвращения головной боли из-за страха перед болью;
2) частая практика эскалации количества и дозы симптоматических средств в условиях катастрофизации боли;
3) прием обезболивающих препаратов по другим показаниям;
4) отказ от отмены препарата из-за боязни усиления боли даже при наличии побочных эффектов.
Эти поведенческие особенности пациентов с ЛИГБ обусловливают сходство их с больными, страдающими другими формами зависимости. В связи с этим обсуждается роль синдрома зависимости и поведенческих расстройств в возникновении ЛИГБ, что связывают с некоторыми идентифицированными паттернами нейробиологических механизмов, прежде всего с дисфункцией орбитофронтальной коры головного мозга [10]. В формировании ЛИГБ определяющую роль играют и психологические факторы [9].
С учетом значения факторов риска, личностных и поведенческих особенностей пациентов с ЛИГБ мы провели исследование клинико-психологических характеристик лиц с ЛИГБ и сопоставление их с таковыми у пациентов с мигренью и головной болью напряжения (ГБН).
Цель исследования: оценить характеристики пациентов с ЛИГБ для дальнейшего их ведения.
МАТЕРИАЛЫ И МЕТОДЫ
В проспективном исследовании приняли участие 120 пациентов с первичными головными болями и ЛИГБ, проходившие лечение в 1-м, 2-м, 3-м неврологических отделениях Клиники нервных болезней им. А.Я. Кожевникова УКБ № 3 ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет) с 25 сентября 2015 г. по 30 июня 2018 г., соответствовавшие критериям включения и подписавшие добровольное информированное согласие. Диагноз устанавливался в соответствии с диагностическими критериями МКГБ-3 от 2018 г. Помимо клинического обследования, исследования неврологического статуса, заполнения индивидуальной карты и опросников, все участники проходили необходимые стандартные лабораторные и инструментальные исследования.
Исследование одобрено локальным этическим комитетом ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет), протокол № 05-18 от 16.05.2018 г.
Критерии включения:
1) наличие письменного информированного согласия пациента на участие в исследовании;
2) возраст от 18 до 60 лет включительно;
3) верифицированные диагнозы хронической ГБН, хронической мигрени, согласно критериям МКГБ-3 от 2018 г.;
4) головная боль, обусловленная избыточным применением простых и комбинированных анальгетиков, триптанов, эрготаминов, по критериям МКГБ-3 от 2018 г.;
5) головная боль не соответствует в большей степени другом диагнозу по МКГБ-3 от 2018 г.;
6) ведение дневника головной боли.
Критерии невключения в исследование:
1) отсутствие письменного информированного согласия пациента на участие в исследовании;
2) возраст до 18 или старше 60 лет;
3) отсутствие верифицированных диагнозов хронической ГБН, хронической мигрени, согласно критериям МКГБ-3 от 2018 г.;
4) беременность, кормление грудью;
5) наличие сопутствующей патологии: органической неврологической симптоматики при неврологическом осмотре, «сигналов опасности», требующих детального паралитического обследования, психических заболеваний, затрудняющих заполнение анкет; тяжелых соматических заболеваний;
6) головная боль, обусловленная избыточным применением опиатов, барбитуратов или бензодиазепинов, по критериям МКГБ-3 от 2018 г.
Критерии исключения:
1) отказ пациента от дальнейшего участия в исследовании;
2) изменение диагноза в ходе дообследования;
3) наступление беременности;
4) появление серьезных побочных эффектов в ответ на лечение;
5) возникновение или выявление тяжелых соматических заболеваний во время исследования.
Участники в зависимости от диагноза были разделены на две группы: группа I (n = 44) — пациенты с хроническими формами первичной головной боли без ЛИГБ, группа II (n = 76) — больные с хроническими формами первичной головной боли и ЛИГБ. Затем методом случайной рандомизации в каждой группе пациенты разделялись на подгруппы в зависимости от лечения, которое они получали.
В группе I участники из подгруппы А получали профилактическую терапию по общепринятым схемам, а пациенты из подгруппы В, помимо профилактической терапии, проходили обучающую программу (школу), разработанную в рамках исследования. Обучающая программа представляла собой цикл занятий, разделенных на модули. В школе пациентам мы рассказывали об основных формах головной боли, о доброкачественности, факторах риска, о приоритетных методах диагностики и возможностях лечения первичной головной боли.
В отдельном модуле более подробно информировали о мигрени, закономерности формирования фаз приступа, о том, как правильно купировать приступ мигрени. Отдельно мы обсуждали ЛИГБ, причины, приводящие к данному типу головной боли, клинико-психологические факторы риска и методы терапии. Пациенты получали информацию о современных лекарственных и нелекарственных методах лечения. Особое внимание уделялось изменению образа жизни (культуры питания, труда, отдыха и сна) в связи с головной болью и отношения к боли для уменьшения страданий.
В группе II больные с ЛИГБ из подгруппы А получали профилактическую терапию, и им была рекомендована отмена «виновного» обезболивающего препарата. Пациентам из подгруппы В также рекомендовали отмену обезболивающего препарата и профилактическое лечение, но они еще проходили обучающую программу. А больные из подгруппы С, помимо вышеперечисленного, получали детоксикационную терапию.
В исследовании в течение 12 месяцев наблюдались 12 мужчин и 108 женщин. Средний возраст мужчин — 46,3 ± 3,54 года, женщин — 41,3 ± 9,5 года. Пациенты группы II были незначительно старше: 45,10 ± 9,83 года против 41,09 ± 7,58 года в группе I.
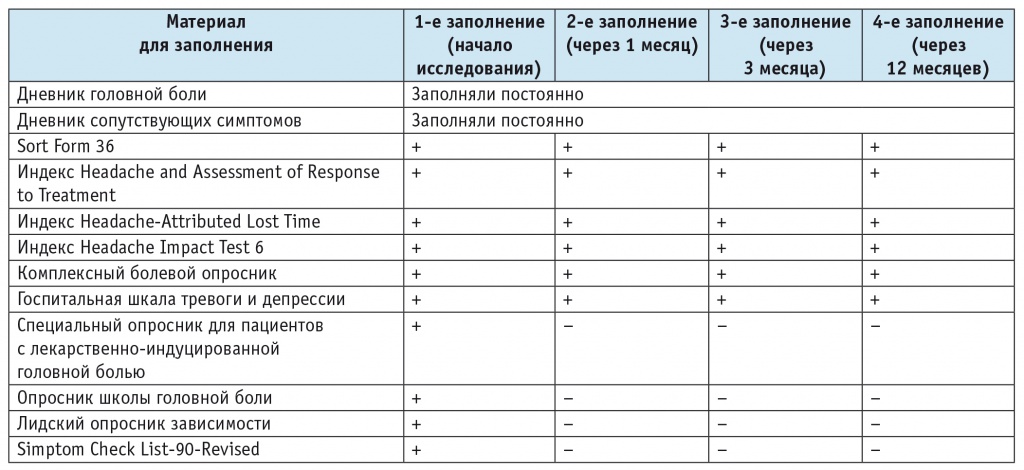
В начале исследования были проведены опрос, клинический, неврологический и нейроортопедический осмотры. Участники группы I приходили на визит и заполняли анкеты 3 раза (начало исследования, через 1 и 3 месяца), участники группы II — 4 раза (начало исследования, через 1, 3 и 12 месяцев) (табл. 1, 2). Пациенты с ЛИГБ заполняли специальный подробный опросник, также проводилась оценка эмоционально-личностных черт этих больных с помощью опросника выраженности психопатологической симптоматики Symptom Check List-90-Revised.
Таблица 1
Частота посещений и заполнения анкет участниками группы I (n = 44)
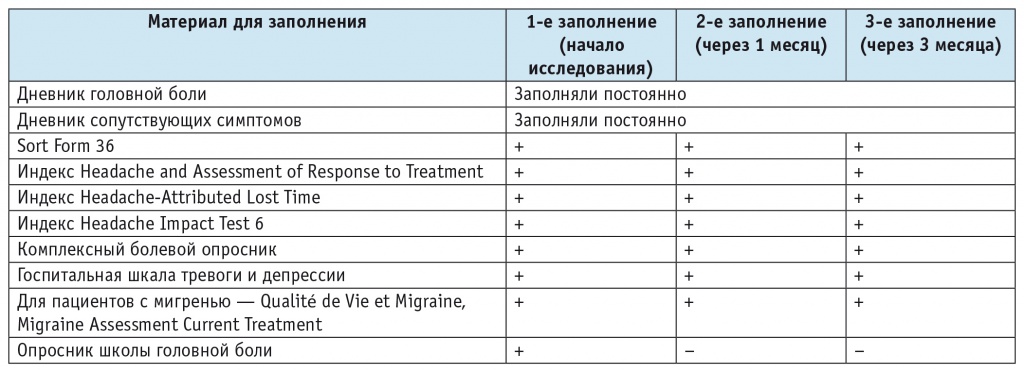
Таблица 2
Частота посещений и заполнения анкет участниками группы II (n = 76)
Применялись методы описательной и сравнительной статистики. При анализе количественных переменных вычисляли среднее арифметическое (M), стандартное отклонение, а при анализе качественных переменных — частоту и долю (%) от общего числа. Статистический анализ осуществляли с использованием пакета статистических программ SPSS 11.5 для Windows. С помощью SPSS рассчитывали и точные величины соответствующей значимой вероятности (р) и значимые различия средних арифметических. Различия считали статистически значимыми при р < 0,05.
РЕЗУЛЬТАТЫ
У 36 (47,3%) пациентов с ЛИГБ была первичная головная боль двух типов — ГБН и мигрень. Выявлено, что у больных только с мигренью ЛИГБ встречается чаще, чем у людей только с ГБН: 24 (31,5%) против 16 (21,1%). Средняя длительность первичной головной боли к моменту формирования ЛИГБ у мужчин — 24,6 ± 5,5 года, у женщин — 13,5 ± 4,5 года. В таблице 3 представлены социо-демографические показатели пациентов обеих групп.
Таблица 3
Социо-демографические показатели пациентов, n (%)
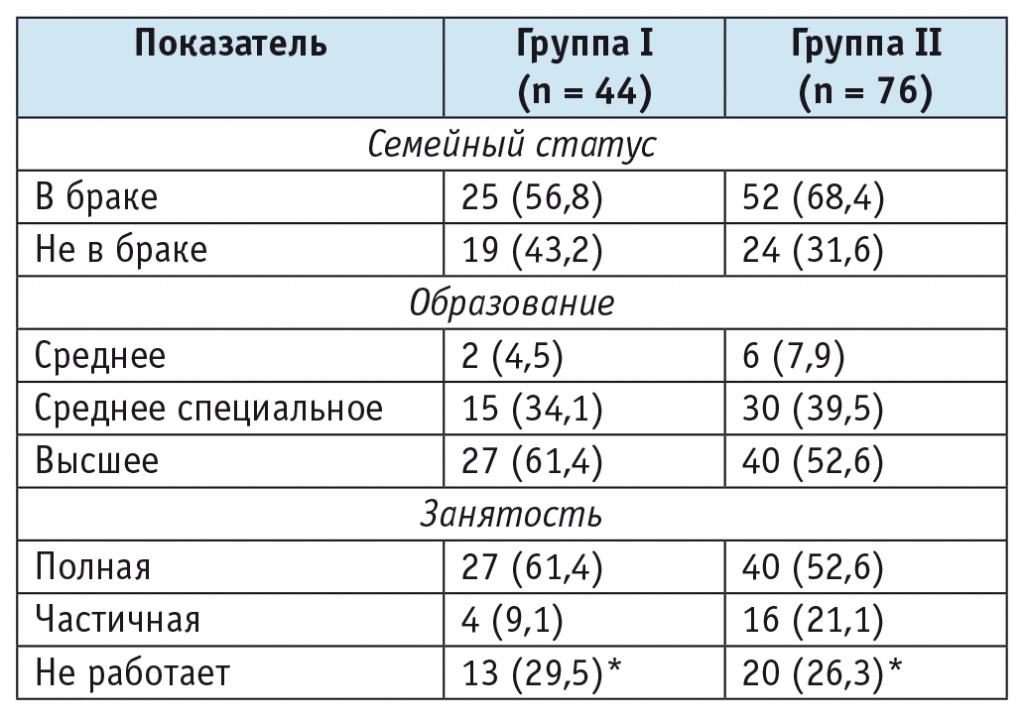
* Отличия от имеющих полную занятость статистически значимы (р < 0,05).
Как и в других исследованиях социо-демографических параметров пациентов с ЛИГБ, у нас отмечались такие факторы риска, как возраст < 50 лет и женский пол. Но 52,6% наших больных с ЛИГБ имели высшее образование, остальные — среднее или среднее специальное. Работали на момент проведения исследования 73,7% обследуемых группы II. Возможно, это тоже приводило к частому употреблению обезболивающих, так как им нужно было быть трудоспособными.
С учетом высокой коморбидности ЛИГБ мы проанализировали и данные о сопутствующих заболеваниях. У 14 (18,4%) больных были болевые синдромы в области спины в стадии ремиссии, у 9 (11,8%) — гипертоническая болезнь, у 3 (3,9%) — хронический гастрит в стадии ремиссии, у одного пациента — болезнь Паркинсона.
В исследовании проводилось сопоставление групп по частоте приема различных видов анальгетических препаратов. Участники с ЛИГБ принимали обезболивающие препараты: НПВП — 15 (19,7%), триптаны — 38 (50%), комбинированные препараты — 23 (30,3%) человека.
При интерпретации результатов важно учитывать, что некоторые пациенты принимали сразу несколько групп анальгетических препаратов.
В результате работы больных со специальным подробным вопросником выяснилось, почему лица с ЛИГБ выбрали конкретный препарат/препараты для купирования головной боли. На рисунке представлена характеристика причин такого выбора.
Рис. Причины выбора препарата для купирования головной боли пациентами с лекарственно-индуцированной головной болью (n = 76)
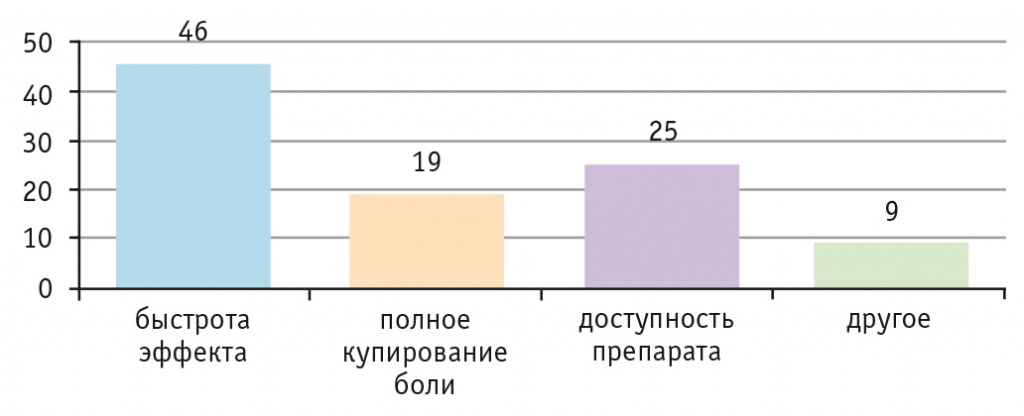
Как видно из рисунка, большинство больных выбирали обезболивающий препарат или препараты на основании быстроты эффекта, также предпочтительными характеристиками были доступность и полное купирование боли.
Одной из проблем эффективного обезболивания является стратегия подбора препарата. У обследованных нами больных выявлены особенности подбора средств для купирования головной боли. В таблице 4 представлена сравнительная характеристика способов выбора конкретных анальгетиков. Следует учитывать, что участники могли выбрать несколько вариантов ответов.
Таблица 4
Способ выбора препаратов для купирования головной боли, n (%)
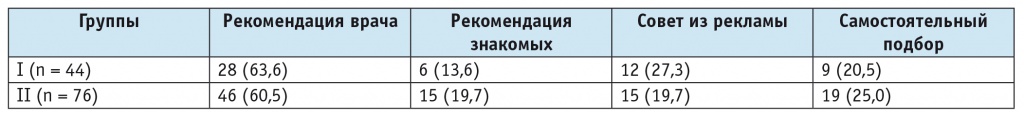
Как видно из таблицы 4, в большинстве случаев выбор обезболивающих препаратов осуществлялся по рекомендации врача.
Нами проводился анализ субъективных отчетов пациентов о наличии у них чрезмерного употребления симптоматических средств. В таблице 5 представлены ответы участников исследования о том, есть или была ли зависимость у них и у их родственников.
Таблица 5
Субъективные отчеты пациентов о наличии у них или их родственников различных форм зависимости, n (%)
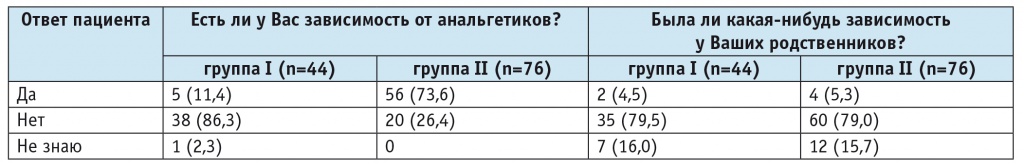
Большинство опрошенных пациентов с ЛИГБ отметили, что у них есть зависимость от принимаемых анальгетиков, но у их родственников зависимость отсутствовала.
Анализ анамнестических сведений показал, что до начала нашего исследования 44 (57,9%) пациента с ЛИГБ пытались самостоятельно отменить обезболивающие препараты. Однако они сообщали, что отмена была неудачной и в большинстве случаев участились головные боли, отмечалось нарушение сна, поэтому им снова приходилось возвращаться к приему обезболивающих препаратов.
Особое место в формировании ЛИГБ занимают поведенческие характеристики. Часто люди с головными болями, использующие препараты для купирования приступов, отмечают очевидную потребность в их систематическом приеме. После анализа данных специального подробного опросника выявлены характерные поведенческие стратегии у исследуемых больных (табл. 6).
Таблица 6
Поведенческие стратегии пациентов исследуемых групп, n (%)
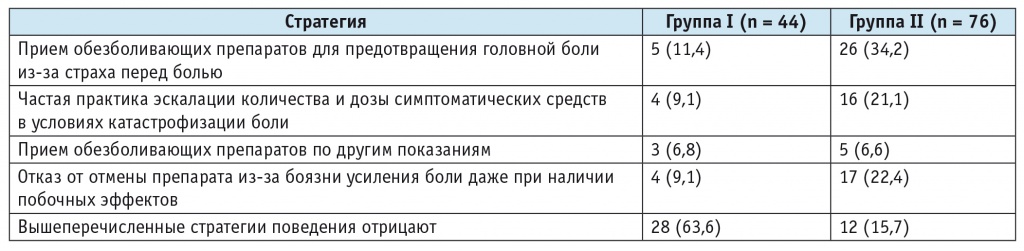
Так, среди пациентов с ЛИГБ наиболее частыми поведенческими стратегиями являлись:
-
прием обезболивающих препаратов для предотвращения головной боли из-за страха перед болью (34,2%);
-
отказ от отмены препарата из-за боязни усиления боли даже при наличии побочных эффектов (22,4%);
-
частая практика эскалации количества и дозы симптоматических средств в условиях катастрофизации боли (21,1%).
Всего 15,7% участников с ЛИГБ отмечали, что такие поведенческие стратегии для них не характерны, при этом большинство пациентов без ЛИГБ (63,6%) такое поведение у себя отрицали.
Наши больные с ЛИГБ также заполняли опросник выраженности психопатологической симптоматики. В таблице 7 представлена сравнительная характеристика психопатологических синдромов у лиц с ЛИГБ и с мигренью и ГБН без ЛИГБ. Нами найдены некоторые различия между группами по уровням тревоги, депрессии, представленности зависимости.
Таблица 7
Показатели выраженности психопатологической симптоматики у пациентов исследуемых групп
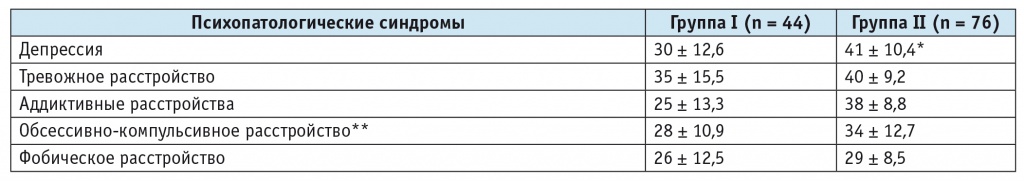
* Р = 0,058.
** Р = 0,017.
ОБСУЖДЕНИЕ
ЛИГБ — сложное заболевание, на формирование которого могут влиять различные факторы риска и поведенческие особенности пациентов. В 11-летнем исследовании K. Hagen и соавт. выявлено несколько факторов риска ЛИГБ у людей с хронической головной болью [11]. Регулярное употребление транквилизаторов, повышенные баллы по Госпитальной шкале тревоги и депрессии увеличивали риск ЛИГБ. Похожие факторы риска найдены и у наших пациентов с ЛИГБ, однако лишь у немногих, что позволяет рассматривать более широкий спектр факторов риска для конкретных подгрупп больных с ЛИГБ.
В некоторых исследованиях сообщалось, что катастрофизация и страх боли связаны с более высоким риском злоупотребления обезболивающими препаратами у пациентов с болью [12, 13]. Из-за катастрофизации больные также могут принимать обезболивающие с целью предотвращения головной боли. У лиц с хроническими ежедневными головными болями более высокие показатели катастрофизации, чем у людей с мигренью, при этом более высокий уровень катастрофизации связан с более низким качеством жизни.
Похожие поведенческие особенности мы отмечали у наших пациентов с ЛИГБ. Для уменьшения катастрофизации боли может быть использована когнитивно-поведенческая терапия для людей с головной болью [14].
Существует несколько исследований, изучающих психологические факторы, которые влияют на течение головных болей и приводят к ЛИГБ. Исследование C. Lundqvist и соавт. показало, что аддиктивные расстройства предсказывают рецидив ЛИГБ через год наблюдения после лечения [15]. Риск развития ЛИГБ выше у лиц с семейным анамнезом ЛИГБ или злоупотребляющих ПАВ [16]. Показано, что депрессия и особенно тревожность часто сопутствуют мигрени, в большей степени у тех пациентов, у которых верифицируется ЛИГБ [17, 18]. Сходный паттерн различий получен в нашем исследовании при сравнении выраженности психопатологической симптоматики у участников обеих групп.
Таким образом, ведение пациентов с ЛИГБ для врача сопряжено с целым рядом трудностей. Требуются более детальное изучение факторов риска, личностных и поведенческих особенностей больных с ЛИГБ, тщательный анализ стратегий их поведения, наличия и степени эмоционально-аффективных расстройств, что позволит разработать эффективный план лечения. Необходим комплексный подход к терапии таких пациентов. Важно использование доказанных лекарственных и нелекарственных методов, а именно отмена «виновного» препарата, обучающие программы, профилактическая, детоксикационная и когнитивно-поведенческая терапия для снижения уровня катастрофизации, модификация образа жизни.
Поскольку в первый год отмены избыточного приема обезболивающих препаратов высок риск рецидива ЛИГБ (45%), нужно предотвращать возникновение ЛИГБ у пациентов с мигренью и ГБН. Все больные с частыми приступами головной боли должны быть информированы о потенциальной опасности развития ЛИГБ.
Важную роль играют обучающие программы в рамках школы головной боли, в ходе которых обсуждается достоверная научная информация о цефалгиях. Обучение может способствовать тому, что пациент начнет рационально относится к своему состоянию и к боли, сможет контролировать уровень тревожности и ожидание нового приступа. В дальнейшем возможно формирование у больных новых стратегий преодоления с учетом личностных и клинико-психологических характеристик.
ЗАКЛЮЧЕНИЕ
При ведении пациентов с лекарственно-индуцированной головной болью необходим комплексный подход с всесторонним анализом состояния физического и эмоционального здоровья. Выявленные в нашем исследовании клинико-психологические характеристики пациентов демонстрируют важность диалога врача и больного, который повышает эффективность стратегий профилактики. Значительную роль в профилактических мероприятиях играют образовательные программы, вносящие существенный вклад в оптимизацию терапии и повышение качества жизни больных.
Поступила: 04.04.2022
Принята к публикации: 30.05.2022








