ВВЕДЕНИЕ
Инсульт является важнейшей медико-социальной проблемой как в мире, так и в Российской Федерации, что обусловлено высокими показателями заболеваемости, смертности и инвалидизации населения[1–3]. По экспертным оценкам ВОЗ, инсульт занимает второе место в мире среди причин смерти. Так, в 2015 г. показатель смертности от инсульта составил более 6 млн человек. В острый период инсульта летальность достигает 35%, и к первому году с момента развития заболевания умирают 50% больных[1, 4].
Частым последствием инсульта становятся речевые нарушения, отмечаемые у 30% от общего числа больных[3, 5–7], проявляющиеся в форме дизартрий, которые нередко сочетаются с патологией других высших психических функций, нарушением глотания (около 19–81% больных с инсультом).
Указанные нарушения являются фактором дезадаптации больного, увеличивают риск развития дыхательных осложнений, аспирационных пневмоний, нарушения питания, изменения качества голоса, социально-бытовой некомпетентности[6, 8, 9].
Дизартрия — расстройство произносительной стороны речи, обусловленное нарушением иннервации мышц речевого аппарата[3, 8–10]. Ведущий дефект — нарушение фонетической и просодической стороны речи, связанное с органическим поражением центральной или периферической нервной системы. Оно сопровождается расстройством артикуляции, фонации, речевого дыхания, темпоритмической организации и интонационной окраски речи, в результате чего речь теряет свои членораздельность и внятность. Степень выраженности нарушения звукопроизношения зависит от характера и тяжести поражения нервной системы.
По уровню локализации пораженного отдела нервной системы различают следующие формы дизартрий: бульбарную, псевдобульбарную, экстрапирамидную, мозжечковую, корковую[9, 11, 12].
Для определения степени дизартрии используются шкала Л.И. Вассермана для оценки степени выраженности речевых нарушений, шкала оценки дизартрии[2, 13]. Шкала Л.И. Вассермана применяется для определения степени выраженности речевых нарушений у больных с локальными поражениями мозга. Интерпретация результатов при оценке по данной шкале следующая: легкой степени дизартрии соответствует результат до 20 баллов, средней степени — 20–40 баллов, грубой степени — свыше 40 баллов.
При разработке шкалы использован анализ клинической картины разных форм дизартрии. Представленная шкала позволяет не только определить выраженность дизартрии, но и дать качественную оценку расстройства.
Шкала дизартрии Л.И. Вассермана может применяться как критерий использования клинических стандартов и имеет значение для разработки дифференцированных и индивидуализированных программ лечения и реабилитации больных с дизартрией.
Несмотря на преобладающее ранее мнение об отсутствии регенерации разрушенных нервных элементов, ряд исследований, проведенных в последние десятилетия, показал, что функции, нарушенные в результате очагового поражения головного мозга, могут восстановиться. Так, согласно классическим представлениям, существует 4 пути восстановления речевых нарушений: 1) восстановление функций путем растормаживания — по мере ликвидации патологических явлений (возвращение к норме ликворо- и гемодинамики, ликвидация отека-набухания, нормализация тонуса коры) временно выпавшие функции восстанавливаются в своем прежнем виде; 2) восстановление функции путем викариата — перемещение нарушенных функций в сохранные отделы больших полушарий; 3) восстановление путем перестройки функциональных систем — группа нервных элементов, принимавших участие в осуществлении функции, остается разрушенной, не замещается иными (перифокально или симметрично расположенными) нервными элементами, но несмотря на это, через известное время возможность выполнять данную функцию восстанавливается; 4) спонтанное восстановление[14].
Некоторые французские исследователи высказывали мысль, что быстрое обратное развитие нарушений может быть объяснено переходом функции вниз, к системе двигательных подкорковых узлов пораженного левого полушария, либо переходом к соответствующим зонам правого полушария[15].
Чрезвычайно важное место в комплексе лечебно-восстановительных мероприятий при речевых нарушениях занимает восстановительное обучение. Максимальная эффективность восстановления достигается при раннем начале реабилитации, в том числе логопедических занятий[13]. Основной целью восстановительного обучения является работа по преодолению дизартрий, артикуляционных апраксий, а также по восстановлению голоса и глотания.
В зависимости от вида дизартрии (бульбарная, псевдобульбарная, экстрапирамидная, мозжечковая, корковая) основными подходами к восстановительному обучению становятся формирование установки на коррекцию произносительной стороны речи; преодоление гипо-/гипертонуса в мимической и артикуляционной мускулатуре; развитие подвижности мышц артикуляционного аппарата; нормализация речевого дыхания; нормализация фонетической окраски звуков; восстановление мелодико-интонационной стороны речи; развитие контроля над произносительной стороной речи[3, 13, 15–17].
В настоящее время для коррекции применяют индивидуальные занятия с логопедом, медикаментозную поддержку, расслабляющий массаж артикуляционной мускулатуры, артикуляционную гимнастику, дыхательные и голосовые упражнения, направленные на повышение функциональной активности мышц, участвующих в речевом акте[18, 19], нейромышечную электростимуляцию[19], методы, основанные на использовании биологической обратной связи[20], но проблема остается достаточно актуальной. Одним из возможных вариантов воздействия на речевые функции может стать внешняя стимуляция путем усиления афферентных воздействий от орально-артикуляторного аппарата.
Цель настоящей статьи: оценка возможностей добавления к стандартному логопедическому ведению пациентки с дизартрией приемов активизации афферентации от орально-артикуляторного аппарата с использованием оригинальной маски-тренажера проприоцептивной коррекции в остром периоде ишемического инсульта.
КЛИНИЧЕСКИЙ СЛУЧАЙ
Пациентка О., 76 лет, в тяжелом состоянии была доставлена 12.01.2020 г. в 18:15 в приемный покой КГБУЗ «КМКБ № 20 им. И.С. Берзона» в связи с возникшими в 15:00 12.01.2020 г. жалобами на остро появившуюся слабость в левых конечностях, нарушение речи по типу дизартрии. Из анамнеза известно, что пациентка длительное время страдает СД 2 типа, гипертонической болезнью III стадии, риск 4. Перенесла дважды ОНМК по ишемическому типу с остаточными явлениями в виде левостороннего легкого гемипареза.
В неврологическом статусе при поступлении: сознание нарушено до уровня сопор, контакт затруднен, выраженная дизартрия, простые инструкции выполняет после повтора. Зрачки без разницы сторон, глазные щели D = S, парез взора влево, носогубная складка асимметрична слева, глотание затруднено. В конечностях выраженный центральный гемипарез с силой в руке и ноге слева, соответствующей 1 баллу, гемигипестезия слева. Менингеальных знаков нет.
Проведено исследование по шкале оценки тяжести инсульта National Institutes of Health Stroke Scale (NIHSS) (25 баллов), индексу мобильности Ривермид (1 балл), модифицированной шкале Ренкина (Modified Rankin scale) (5 баллов).
Результаты мультисрезовой КТ головного мозга при поступлении могут соответствовать дисциркуляторной энцефалопатии, смешанной гидроцефалии, рубцово-атрофическим изменениям справа. Данные шкалы оценки ранних КТ-изменений при инсульте головного мозга Alberta Stroke Program Early CT score — 10 баллов.
Лабораторные показатели: в общем анализе крови отмечалось повышение уровня гемоглобина до 164 г/л, эритроциты — 5,73, увеличение концентрации глюкозы в крови до 8,7 ммоль/л. В остальном без патологических изменений.
Из-за тяжелого состояния пациентки (25 баллов по шкале оценки тяжести инсульта NIHSS) тромболитичская терапия не показана. Решено провести тромбоэкстракцию.
Логопедическое обследование пациентки при поступлении выполнено специалистом-логопедом мультидисциплинарной бригады, при этом обнаружены снижение уровня бодрствования в виде вялой реакции на осмотр и частичная сохранность ориентировки: пациентка понимала, что находится в больнице. Наблюдалось умеренное снижение критики к своему состоянию, активные жалобы отсутствовали.
Изменения произносительной стороны речи характеризовались невнятностью, малоразборчивостью, смазанностью, темп и ритм речи растянуты, мануальные ритмы негрубо нарушены, голос и тембр речи тихие. Выявлены нарушения звукопроизношения: усредненность гласных (нарушена лабиализация), недостаток произношения звонких согласных.
Проведена оценка речевого дыхания: дыхание свободное; дифференциация носового и ротового выдоха затруднена; речевой выдох короткий. Голос недостаточной силы, слабый, тихий, истощающийся. Тембр голоса напряженный. Модуляция слабо выраженная. Выявлены нарушения синхронности дыхания, голосообразования и артикуляции. При визуальной оценке органов артикуляции отмечены асимметрия носогубной складки слева, ненормативность зубных рядов.
Оценка жевательных мышц показала следующее: раскрытие рта в неполном объеме, отведение нижней челюсти затруднено, язык — по средней линии, гиперкинезы, тремор языка. Мышечный тонус языка был повышен, объем артикуляционных движений языка крайне ограничен, имелись затруднение выведения языка из полости рта и трудности удержания артикуляционной позы.
Выявлено снижение переключения артикуляторных поз. Мягкое небо было малоподвижным. Саливация усиливалась при определенных условиях.
Клиническая оценка акта глотания показала затруднение формирования пищевого болюса, поперхивание при приеме твердой пищи. Глоточный рефлекс был повышен, вызывался с некоторой задержкой.
На основании проведенного осмотра логопед дал заключение: Дизартрия псевдобульбарная, экстрапирамидная, среднетяжелой степени.
В ходе исследования проведено обследование пациентки по индексу мобильности Ривермид, модифицированной шкале Ренкина и шкалам оценки тяжести инсульта NIHSS, Л.И. Вассермана для оценки степени выраженности речевых нарушений, оценки глотания (МАSА), оценки дизартрии. Результаты тестирования представлены в таблице 1.
Таблица 1
Результаты реабилитационной оценки пациентки до начала курса лечения, баллы
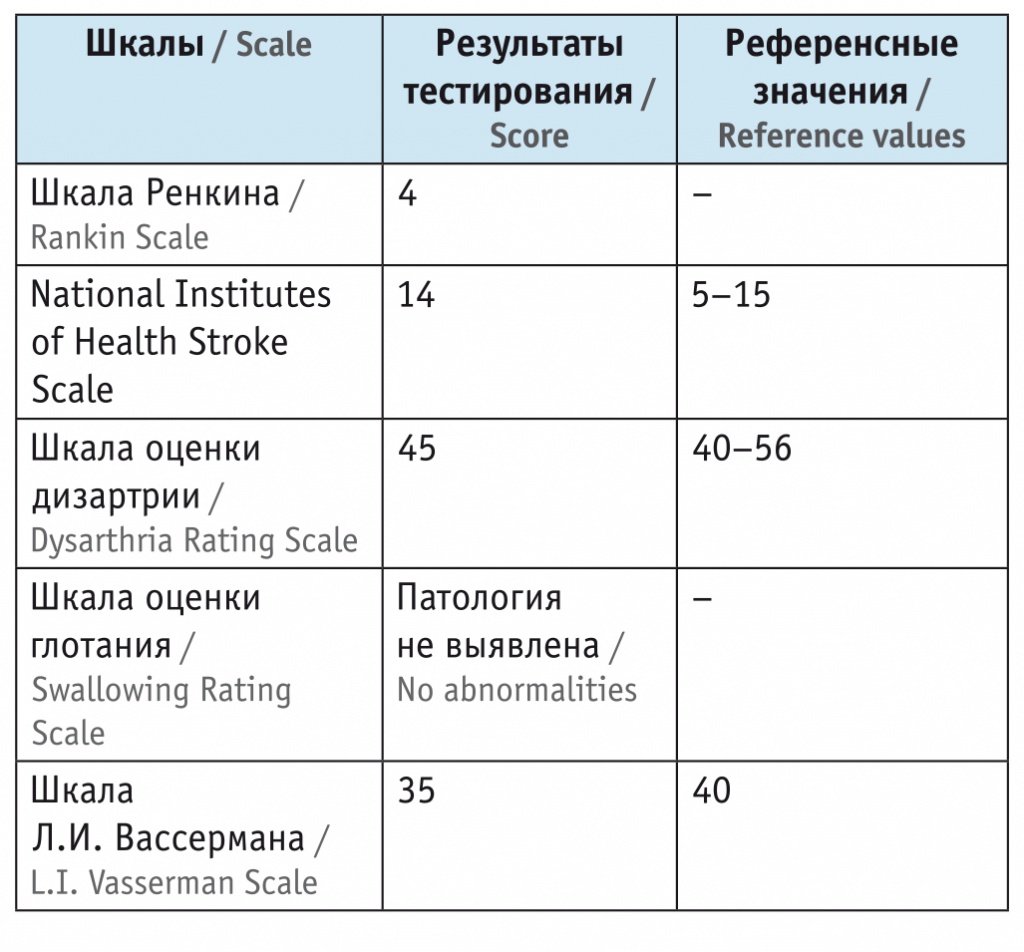
Как видно из приведенной таблицы, дизартрия имеет тяжелую степень выраженности. Кроме того, диагностирована средняя степень речевых нарушений по шкале Л.И. Вассермана. Нарушения функции глотания не было.
В первичном сосудистом отделении пациентка получала комплексное лечение согласно стандартам ведения острого периода инсульта, включающее следующие группы препаратов: антиагреганты, нейромодуляторы, антикоагулянты. Кроме того, больная проходила мулитидисциплинарную реабилитацию, в том числе физиотерапевтические процедуры, индивидуальные занятия с инструктором ЛФК в виде активно-пассивных упражнений в постели на все группы мышц, процедуры дозированной вертикализации, которые выполнялись ежедневно.
Проводились индивидуальные занятия по восстановлению речи с логопедом по 10–20 минут 2–3 раза в течение 10 дней с целью улучшения качества речи за счет нормализации тонуса мышц артикуляции и увеличения длительности речевого выдоха, улучшения функции голоса, функции артикуляции, беглости и ритма речи.
Дополнительно пациентка проходила занятия проприоцептивной активизации артикуляторных мышц с использованием авторской маски-тренажера. Проведено 7 занятий ежедневно, без перерыва на выходные, длительность занятий составляла 15–20 минут в день.
Маска-тренажер (рис. 1) основана на принципе усиления афферентации от артикуляторных органов путем дозированного сопротивления во время артикуляторных движений с помощью устройства фиксации маски на голове, а также тяг в виде эластичных лент, имеющих на конце крючки, которые создают дополнительную дозированную нагрузку на мимические мышцы (рис. 2).
Рис. 1. Схематичное изображение маски-тренажера
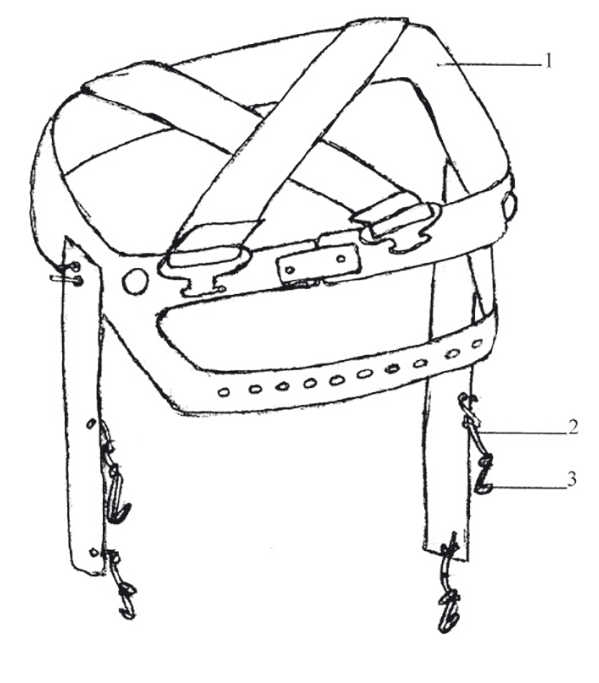
Рис. 2. Фактическое применение маски-тренажера. Иллюстрация авторов
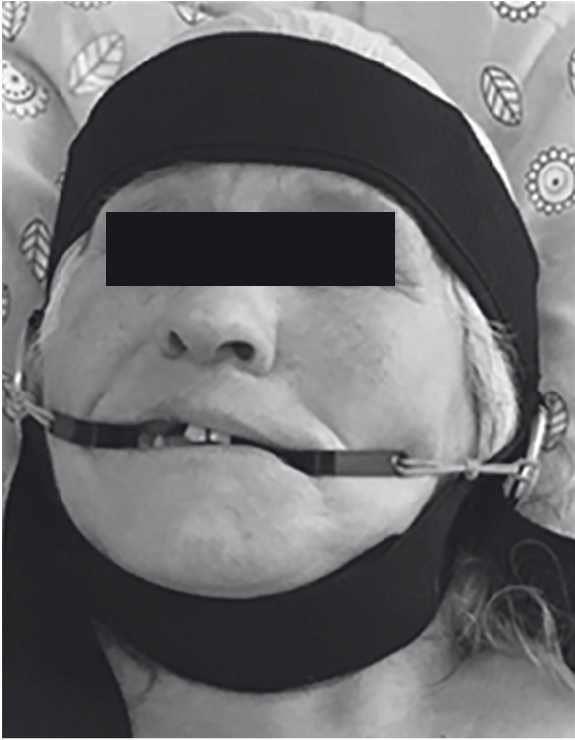
В результате проведения занятий с использованием маски-тренажера пациентка субъективно отметила уже после окончания одного занятия улучшение речи в виде улучшения звукового произношения слов, уменьшилась асимметрия носогубной складки.
Осмотр логопеда мультидисциплинарной бригады по окончании курса лечения выявил значительные улучшения в виде повышения активности, целенаправленности действий пациентки. Укрепились установка на занятия и уверенность в их положительном результате.
Результаты оценки произносительной стороны речи по окончании лечения: улучшилась ритмичность движений, движения языка стали активнее, объемнее, нормализовался тонус мышц артикуляционного аппарата. Голос, темп и ритм речи: уменьшилось количество речевых запинок, увеличились сила голоса, звучность, длительность речевого выдоха. Глотание самостоятельное. Заключение: Экстрапирамидная дизартрия легкой степени.
При проведении контрольного тестирования по шкалам Ренкина, NIHSS, Л.И. Вассермана, оценки глотания (МАSА), оценки дизартрии наблюдалась положительная динамика в виде повышения активности, целенаправленности действий пациентки, а также количественно подтвердились перечисленные выше улучшения произносительной стороны речи и голоса. Результаты тестирования приведены в таблице 2.
Таблица 2
Результаты реабилитационной оценки пациентки после лечения, баллы
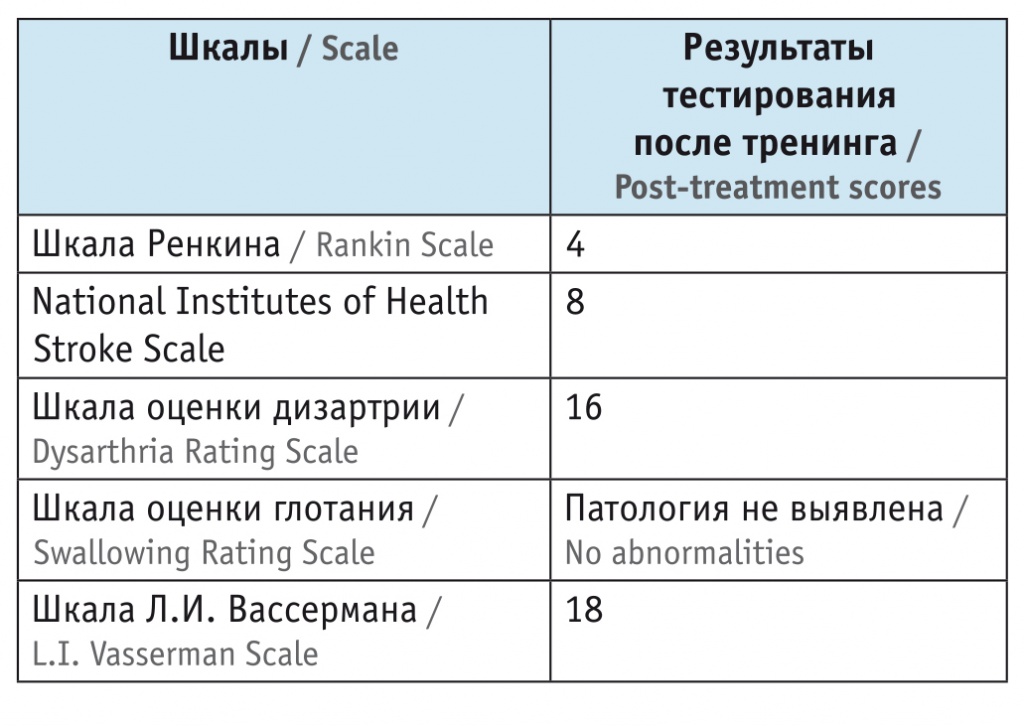
Как видно из таблицы 2, имела место положительная динамика по всем реабилитационным шкалам. Так, степень выраженности дизартрии у пациентки О. после курса использования маски-тренажера проприоцептивной коррекции уменьшилась по шкале оценки дизартрии на 64,5%, по шкале Л.И. Вассермана — на 49%.
ОБСУЖДЕНИЕ
Хотя существует множество подходов к восстановлению речевых функций, стойкие нарушения речи и глотания отмечаются у 30–60% больных, несмотря на проведенные вовремя лечебные и реабилитационные мероприятия. Спонтанное восстановление обсуждается как возможность для пациентов с легкими и среднетяжелыми расстройствами, по-видимому, такая возможность появляется при небольших по величине очагах, располагающихся вне корковых речевых зон, проекций крупных трактов, как правило, при нейродинамическом характере нарушений[13, 14, 16].
Возможности медикаментозной коррекции ограничены ранними сроками. Имеющиеся данные свидетельствуют об эффективности пирацетама в высоких дозах. «Золотым стандартом» помощи при речевой патологи является восстановительное обучение[1, 4, 15, 18, 20], проводимое логопедом мультидисциплинарной бригады, речевым терапевтом, вместе с тем технологии логопедической помощи расширяются, пополняясь новыми эффективными методами.
ЗАКЛЮЧЕНИЕ
Описанный клинический случай свидетельствует о перспективности использования маски-тренажера проприоцептивной стимуляции для коррекции речевых нарушений у больных с ОНМК в остром периоде. На фоне использования данной маски произошли значительные положительные изменения в речевой сфере. Это подтверждено количественными методами, в частности данными шкал оценки дизартрии, оценки глотания, Л.И. Вассермана, National Institutes of Health Stroke Scale, Ренкина.
Эффект улучшения речевых функций также мог быть связан в некоторой степени со спонтанным регрессом, воздействием комплексной сосудистой, нейропротективной медикаментозной терапии, занятиями с логопедом, начатыми в ранние сроки после ОНМК.
Поступила: 14.08.2020
Принята к публикации: 14.09.2020








