Аффективно-респираторные приступы (АРП) у детей относятся к пароксизмальным событиям неэпилептической природы, характеризуются, как правило, доброкачественным течением и проходят с возрастом. Частота встречаемости АРП в детской популяции варьирует от 0,1% до 4,7% [1]
Несмотря на достаточно широкую распространенность данных нарушений, этиология АРП до настоящего времени остается предметом дискуссий. Рассматриваются такие этиологические факторы, как задержка процессов миелинизации в стволе головного мозга, железодефицитная анемия, истерические реакции младенца и нарушения в системе взаимоотношений «мать — дитя» как следствие повышенной тревожности и хронического стресса матери [1, 3, 4]. Ведущим звеном патогенеза АРП является дисбаланс вегетативной нервной системы с преобладанием тонуса парасимпатического отдела при приступах бледного типа и симпатического — при приступах цианотического типа.
В качестве факторов, провоцирующих клиническую симптоматику АРП, выступают испуг, боль, страх, гнев, недовольство, фрустрация [1, 5].
В практике врача-невролога актуальны вопросы дифференциальной диагностики некоторых АРП с эпилептическими приступами у детей раннего возраста. По данным С.О. Айвазяна, у 6,2% детей с АРП был ошибочно установлен диагноз эпилепсии [6].
АРП, по наблюдениям ряда исследователей, в 9,42% случаев сопровождались генерализованными судорогами с преобладанием клонического компонента, более чем у 15% детей с АРП регистрировалась эпилептиформная активность на ЭЭГ. Описаны АРП с атипичным течением, при которых отсутствовал раздражитель, с развитием апноэ без предшествующего крика, тоническими судорогами, слюнотечением, непроизвольным мочеиспусканием [2, 4].
Для кардиологов данный синдром представляет интерес в связи с описаниями случаев развития у таких больных пароксизмальной брадикардии и асистолии продолжительностью до 40 секунд, потребовавших проведения сердечно-легочной реанимации [5, 7]. Имеются единичные указания на внезапную смерть детей в момент цианотического АРП, как правило, развившуюся на фоне органического поражения головного мозга и дыхательных путей [5]. Особый интерес представляет диагностика АРП у детей с резидуально-органическим поражением головного мозга и метаболическими расстройствами. Нами представлено клиническое наблюдение АРП у ребенка с фенилкетонурией (ФКУ).
КЛИНИЧЕСКИЙ СЛУЧАЙ
Девочка Н., 3 лет, впервые поступила в клинику в возрасте 1 года 9 месяцев в связи с рецидивирующими приступами потери сознания, которые наблюдались с 10 месяцев. В большинстве случаев приступы провоцировались отрицательным аффектом, могли возникать как на фоне плача, так и без него. Были эпизоды провокации приступов болью, отдельные пароксизмы возникали без видимых причин.
Пароксизмы протекали в виде остановки дыхания, закатывания глаз, тонического напряжения конечностей с последующим падением. Отдельные приступы сопровождались непроизвольным мочеиспусканием и завершались постприступным сном. Описаны два эпизода тонического напряжения конечностей, возникших в ночное время на фоне плача. Один приступ развился в ванной во время купания, при этом девочка заплакала, обмякла и ушла под воду. Частота пароксизмов составляла от 1–2 раз в неделю до 1–3 раз в день.
Девочка страдает ФКУ с идентифицированной мутацией R408W в гомозиготном состоянии и находится на специализированной диете.
Анамнез жизни: ребенок от первой беременности, протекавшей без особенностей. Роды в срок. Масса тела при рождении — 3630 г, оценка по шкале Апгар — 8/9 баллов. Концентрация фенилаланина (ФА) в крови при массовом скрининге — 28,9 мг%, назначена специализированная диета. В течение месяца после рождения колебания уровня ФА составляли от 11,9–12,0 до 15,2–28,8 мг%, после назначения диеты они находились в пределах 0,4–6,6 мг%.
В период новорожденности у ребенка наблюдались гипервозбудимость, беспокойный сон, частые срыгивания. Моторное развитие соответствовало возрасту. Отмечалась задержка формирования экспрессивной речи: в 1 год 9 месяцев девочка произносила 5–6 слов.
Наследственность по эпилепсии не отягощена. В возрасте 1 года 9 месяцев ребенок был проконсультирован эпилептологом. На момент осмотра: девочка капризная, плохо вступает в контакт с врачом, гиперактивная. В неврологическом статусе: черепные нервы без видимой патологии, умеренная мышечная гипотония, оживление сухожильных рефлексов.
ЭЭГ-видеомониторинг в течение трех часов: на ЭЭГ бодрствования — умеренные диффузные общемозговые изменения с периодическим замедлением фоновой активности в правой лобно-центральной области; в 1-й и 2-й стадиях сна на отдельных фрагментах записи зарегистрирована единичная эпилептиформная активность (комплексы «острая — медленная волна») в лобно-центрально-височных областях с переменной акцентуацией по сторонам.
МРТ головного мозга: очаговых и диффузных изменений вещества головного мозга не выявлено.
Предварительный диагноз: симптоматическая фокальная эпилепсия на фоне фенилкетонурии; необходим дифференциальный диагноз с аффективно-респираторными приступами смешанного типа.
С учетом кинематики приступов и данных ЭЭГ была назначена вальпроевая кислота с постепенной титрацией дозы до 20 мг/кг/сут. На фоне ее применения положительной динамики не отмечалось. Приступы происходили ежедневно (1–2 раза в день). Выявлено незначительное повышение уровней сывороточных ферментов: АЛТ — до 1,13 мккат/л; АСТ — до 1,24 мккат/л. При УЗИ брюшной полости обнаружены признаки умеренной гепатомегалии, холестаза.
Проведен ночной ЭЭГ-видеомониторинг, в ходе которого типичная эпилептиформная активность не регистрировалась. Утром возник приступ плача с последующей потерей сознания и обмяканием. Во время приступа эпилептиформная активность отсутствовала.
Результаты кардиологического исследования: ЭКГ-ритм синусовый, регулярный; ЧСС — 113 уд/мин.; положение электрической оси сердца нормальное. Эхо-КГ-признаки открытого овального окна с гемодинамически незначимым шунтированием и диагональной трабекулы в полости левого желудочка, недостаточность митрального клапана 1-й степени.
Холтеровское мониторирование ЭКГ: ритм синусовый; ЧСС средняя дневная — 127 уд/мин., средняя ночная — 88 уд/мин., максимальная (активная игра) и минимальная (сон) — 166 и 72 уд/мин. соответственно. Эктопическая суправентрикулярная активность — 18 политопных экстрасистол. Эктопическая желудочковая активность — 1 экстрасистола. Семь пауз ритма во время физической активности. Шесть остановок синоатриального (СА) узла: максимальная пауза 11,8 секунды (приступ потери сознания с тоническим напряжением конечностей), пауза 4,5 секунды (недомогание), остальные паузы от 2,3 до 3,4 секунды (изменений в самочувствии не отмечено).
После отмены вальпроевой кислоты при холтеровском мониторировании получены следующие данные: ритм синусовый; ЧСС — 57–189 уд/мин., средняя ЧСС в норме. Ночью зарегистрирован один эпизод атриовентрикулярной (АВ) блокады 2-й степени 1-го типа, на фоне плача зафиксирована остановка СА-узла. Перед паузой отмечалось значительное увеличение ЧСС — до 143 уд/мин., затем ритм замедлился до 64 уд/мин., возникла пауза 3 секунды, произошло одно сокращение, и за ним последовала пауза 12,4 секунды (в общей сложности длительность остановки составила 15,4 секунды) (рис. 1).
Рис. 1. Результаты холтеровского мониторирования ЭКГ пациентки Н. во время аффективно-респираторного приступа. Паузы ритма по типу «ареста» синоатриального узла до 15 секунд. Фото авторов
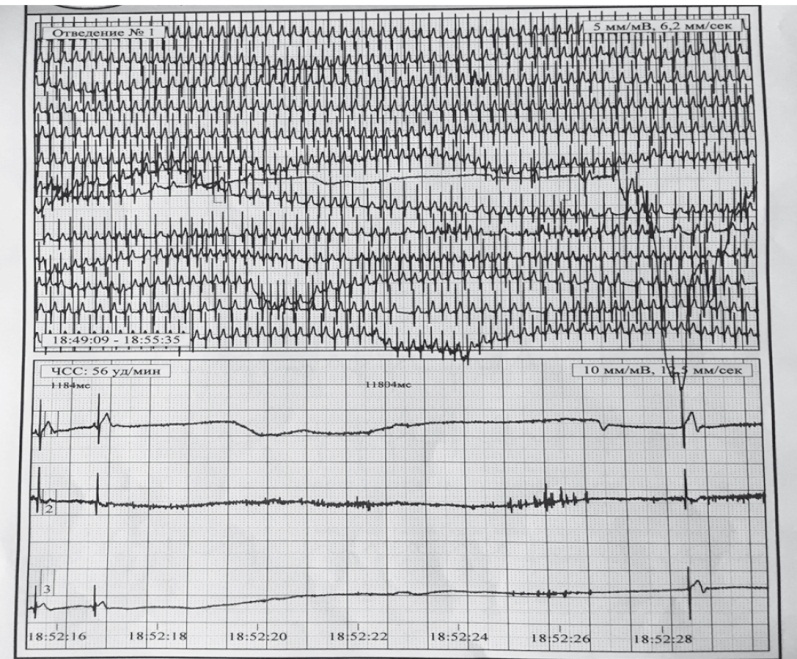
Кардиологом поставлен диагноз: аффективно-респираторные приступы бледного типа (во время приступа паузы ритма по типу «ареста» синоатриального узла до 15 секунд); фенилкетонурия.
Было решено воздержаться от имплантации электрокардиостимулятора и следовать выжидательной тактике. В настоящее время имеется положительная динамика: частота приступов составляет от 1–2 раз в месяц до одного раза за 2 месяца; приступы кратковременные — до 4–5 секунд, провоцируются негативным аффектом или неудовлетворенной потребностью. Девочка принимает пирацетам (раствор) курсами, левокарнитин 30%, пропранолол в суточной дозе 8 мг.
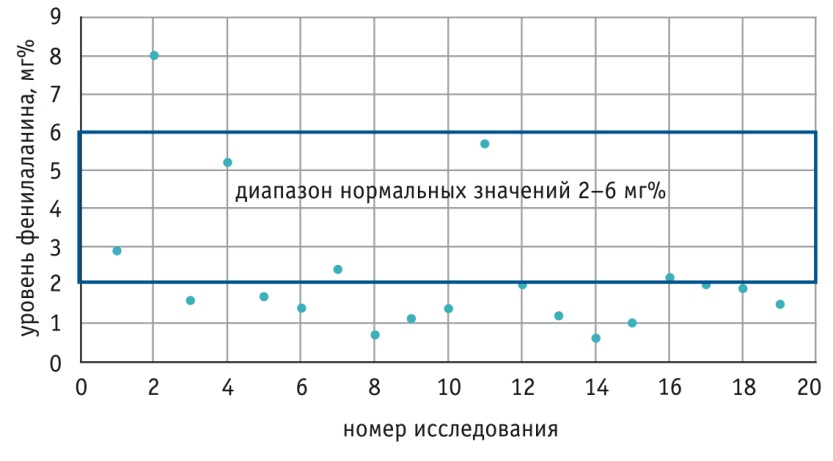
Для оценки роли ФКУ в происхождении симптомов у ребенка в течение двух лет наблюдения проводился динамический анализ колебаний уровня ФА в крови. Был выявлен интересный факт: значения данного
показателя часто не достигали нижней границы нормы (коридор нормальных значений — 2–6 мг%)(рис. 2).
Рис. 2. Динамика уровня фенилаланина в крови у пациентки Н. в течение двух лет мг%
ОБСУЖДЕНИЕ
На первом этапе установления диагноза девочке с ФКУ возникли сложности в дифференциальной диагностике АРП бледного типа и эпилепсии, а на этапе постановки кардиологического диагноза — АРП бледного типа и аритмогенных обмороков с решением вопроса об имплантации электрокардиостимулятора.
У пациентки отмечено атипичное течение АРП: наличие тонического судорожного компонента в структуре приступа, непроизвольное мочеиспускание, а также отсутствие в некоторых случаях явного провоцирующего фактора. Кроме того, у девочки наблюдались задержка формирования экспрессивной речи, выраженная гипервозбудимость и эмоциональная лабильность. В пользу диагноза эпилепсии свидетельствовала также регистрация эпилептиформной активности во время сна при ЭЭГ-видеомониторинге.
Отсутствие динамики на фоне применения антиконвульсантов и результаты последующих ЭЭГ-исследований, в том числе ночного ЭЭГ-видеомониторинга, требовали дальнейшего углубленного кардиологического исследования, которое выявило наличие пауз ритма по типу «ареста» СА-узла на фоне приступов.
Обмороки у детей встречаются часто и в подавляющем большинстве случаев имеют рефлекторное происхождение. В раннем детском возрасте встречаются два состояния:
1) рефлекторные синкопальные приступы (аноксические судороги), которые могут быть вызваны короткодействующими нейромедиаторными триггерами и обусловлены ингибирующим влиянием на сердечный ритм парасимпатической нервной системы;
2) АРП с потерей сознания как следствие гипоперфузии головного мозга[5, 7, 8].
Оба состояния, как правило, сопровождаются (или бывают вызваны) асистолией, в основном кратковременной. Частота эпизодов асистолии (за счет как АВ-блокады, так и остановки синусового узла) у детей с зарегистрированными синкопе, сопряженными с аритмогенными событиями, значительно колеблется: по данным разных авторов, она составляет от 14% до 100% в небольших выборках [7]. В структуре нарушений электрической активности сердца у детей в момент развития АРП преобладает остановка синусового узла продолжительностью от 3 до 40 секунд (82% случаев); полная АВ-блокада зарегистрирована в 11% случаев [7].
В ситуациях длительной асистолии возникает вопрос о целесообразности постоянной электрокардиостимуляции [9]. С одной стороны, экстремальная продолжительность пауз ритма, сочетающаяся с обмороком и цианозом, склоняет в пользу постоянной кардиостимуляции, а с другой стороны, точно известная причина — триггер обморока (аффективное апноэ) и положительная возрастная динамика АРП допускают возможность выжидательной тактики и профилактической терапии. С учетом того, что даже при наличии вазовагальных обмороков с длительной асистолией синдром в большинстве случаев имеет доброкачественное течение, в описанном случае была выбрана выжидательная тактика.
В представленном клиническом наблюдении интересна роль ФКУ, на фоне которой развились АРП. ФКУ — наследственная аминоацидопатия, связанная с нарушением метаболизма ФА, приводящим к хронической интоксикации и поражению ЦНС cо снижением интеллекта и неврологическим дефицитом [10].
В последнее время большое значение в патогенезе ФКУ придается обмену моноаминовых нейромедиаторов (катехоламинов и серотонина), играющих важную роль в созревании и функционировании ЦНС. Высокий уровень ФА в крови оказывает негативное влияние на развитие мозга, в то время как недостаточное поступление в организм этой незаменимой аминокислоты может стать причиной отрицательного азотистого баланса и других нарушений, связанных с обменом нейромедиаторов и приводящих к повышению нервно-рефлекторной возбудимости.
На основе анализа клинического случая можно выдвинуть предположение, что у пациентки имела место общая биоэлектрическая нестабильность нейронов головного мозга и проводящей системы сердца на фоне наследственной болезни обмена веществ. Снижение уровня ФА относительно нормальных показателей играет определенную роль в патогенезе нейрокардиогенных расстройств.
ЗАКЛЮЧЕНИЕ
Описанный клинический случай представляет практический интерес для неврологов, педиатров, кардиологов, а также для медицинских генетиков. Показано, что аффективно-респираторные приступы (АРП) бледного типа с длительной асистолией имеют атипичное течение и кинематически сходны с эпилептическими пароксизмами.
В случаях развития АРП с атипичным течением на фоне наследственного обменного заболевания (фенилкетонурия) целесообразно проводить холтеровское мониторирование ЭКГ.
У детей с фенилкетонурией, особенно раннего возраста, находящихся на специализированной диете, важно выявлять не только повышенный, но и пониженный уровень фенилаланина в крови с целью своевременной оптимизации нутритивной поддержки для предупреждения развития неврологических и кардиологических нарушений.








