Киста дермоидная — дермоид-киста, содержащая волосы, волосяные фолликулы и сальные железы; обычно развивается в местах соединения развивающихся участков тела эмбриона. Иногда появление дермоидной кисты связано с травмой. Кисты средостения составляют от 14% до 18,5% всей медиастинальной патологии. Дермоидные кисты (кистозные тератомы) содержат в своей структуре элементы эктодермы и возникают в процессе нарушения эмбриогенеза[1].
Дермоидные кисты обычно расположены в передне-верхнем отделе средостения. Величина этих кист может достигать 15–25 см. Форма кистозных тератом обычно неправильная овальная; консистенция эластическая или мягкая. Стенки кисты могут содержать хрящевые и известковые включения. Внутри кисты заключена густая кашицеобразная жирная масса со множеством различных включений (волос, чешуек эпидермиса, кристаллов холестерина, аморфных жиров, зубов)[1].
Особенности клинических проявлений кисты средостения обусловлены типом и расположением образования, его величиной и скоростью роста. В большинстве случаев симптоматика развивается на том этапе, когда увеличение кисты средостения вызывает компрессию других органов и неизбежное нарушение их функций. Более чем в половине случаев дермоидная киста средостения сопровождается различными сердечно-сосудистыми нарушениями: приступами стенокардии, болью в области сердца, тахикардией[2].
У 30% больных признаком дермоидной кисты средостения служит появление продуктивного кашля с выделением кашицеобразной массы, содержащей примесь волос и жира, что наблюдается при прорыве кисты в бронх. У некоторых пациентов отмечается выпячивание грудной стенки в проекции расположения опухоли.
Ведущую роль в диагностике кист средостения играют рентгенологические исследования. Полипозиционная рентгеноскопия и рентгенография грудной клетки, рентгенография пищевода и сердца, пневмомедиастинография позволяют определить локализацию, форму и размеры кисты, ее связь с соседними органами, изменение положения при дыхательных движениях[3].
Для более детальной оценки структуры, толщины стенок кисты, характера содержимого и взаимоотношения с соседними анатомическими образованиями делают КТ и МРТ средостения.
При кистах средостения, тесно связанных с трахеей или бронхами, выполняют бронхоскопию и бронхографию. При медиастинальных новообразованиях в диагностической практике широко используется УЗИ средостения.
Если названные методы диагностики не позволяют определиться с нозологией образования, целесообразен переход к инвазивным диагностическим исследованиям. Аспирационная тонкоигольная биопсия кисты средостения дает возможность осуществить цитологическое исследование полученного пунктата и верифицировать морфологию образования в 80–90% случаев. Тонкоигольная биопсия может выполняться чрескожным, чрезтрахеальным, чрезбронхиальным, чреспищеводным доступом. С целью визуализации и открытой эксцизионной биопсии опухоли средостения возможно производить медиастиноскопию, диагностическую торакоскопию, парастернальную медиастинотомию[3].
Лечебная тактика в отношении кист средостения сводится к их хирургическому удалению в возможно ранние сроки. Такой подход является профилактикой развития компрессионного синдрома, разрыва и малигнизации кист средостения. Открытое удаление кисты средостения может проводиться путем продольной стернотомии (при расположении кисты в переднем средостении), с помощью передне-боковой торакотомии на стороне поражения (при боковом расположении образования), боковой торакотомии (при локализации опухоли в среднем средостении), задне-боковой торакотомии (при расположении кисты в заднем средостении).
Открытые операции обеспечивают возможность наибольшей свободы действий и полноценной интраоперационной ревизии раны. Хирургическое лечение успешно применяется не только для диагностики, но и для удаления медиастинальных образований.
КЛИНИЧЕСКИЙ СЛУЧАЙ
Девочка Т., 9 лет, поступила в кардиологическое отделение Амурской областной детской клинической больницы с жалобами на деформацию грудной клетки, редкий кашель.
Анамнез заболевания: ребенок только что перенес острый бронхит, получал амбулаторное лечение (антибактериальные препараты, муколитики). При повторном осмотре педиатром выслушан шум в области сердца. Проведены ЭхоКГ и рентген грудной клетки. Девочка осмотрена кардиологом и с диагнозом инфекционного миокардита направлена на стационарное лечение в Амурскую областную детскую клиническую больницу.
Анамнез жизни: ребенок от второй беременности, протекавшей без особенностей. Роды вторые, в срок. На грудном вскармливании находилась до 6 месяцев. Масса при рождении — 3200 г. Оценка по шкале Апгар — 7/8 баллов. Привита по календарю. Перенесенные заболевания: ветряная оспа, ОРВИ, однократно острый бронхит.
Семейный и аллергологический анамнез не отягощен. Травм и операций не было. Переливание плазмы и кровезаменителей не проводилось. Наследственность по основному заболеванию не отягощена.
При осмотре общее состояние удовлетворительное. Сознание ясное. Ребенок активный. Аппетит сохранен. Рост — 125 см, масса тела — 23 кг, температура — 36,6 °C. Кожные покровы бледно-розовые, влажные, чистые. Периферические лимфатические узлы не увеличены, безболезненные.
Осанка неправильная. Асимметрия надплечий. Ось позвоночника не отклонена. Своды стоп уплощены. Суставы визуально не изменены. Движения в суставах в полном объеме.
Носовое дыхание свободное. Зев розовый. Грудная клетка деформирована — леволежащий сердечный горб. Грудная клетка равномерно участвует в акте дыхания. Перкуторно звук легочный. Аускультативно в легких дыхание везикулярное, хрипы не выслушиваются. Частота дыхательных движений — 19 в мин.
Верхушечный толчок пальпируется в 5 м/р на 1 см кнаружи от средне-ключичной линии, средней силы и высоты, локализованный, не изменен. Тоны сердца громкие, ритмичные. Соотношение тонов сохранено. Шум систолический, грубый, выслушивается максимально во 2–3 м/р слева от грудины. ЧСС — 84 в мин.
Живот не вздут, при пальпации мягкий, безболезненный. Печень и селезенка не увеличены. Стул оформленный до 1 раза в сутки. Симптом поколачивания отрицательный с обеих сторон. Отеков нет. Мочеиспускание безболезненное, нормальное.
Лабораторные исследования: клинический и биохимический анализы крови без патологии, система гемостаза крови без патологии. В анализах мочи изменения не обнаружены.
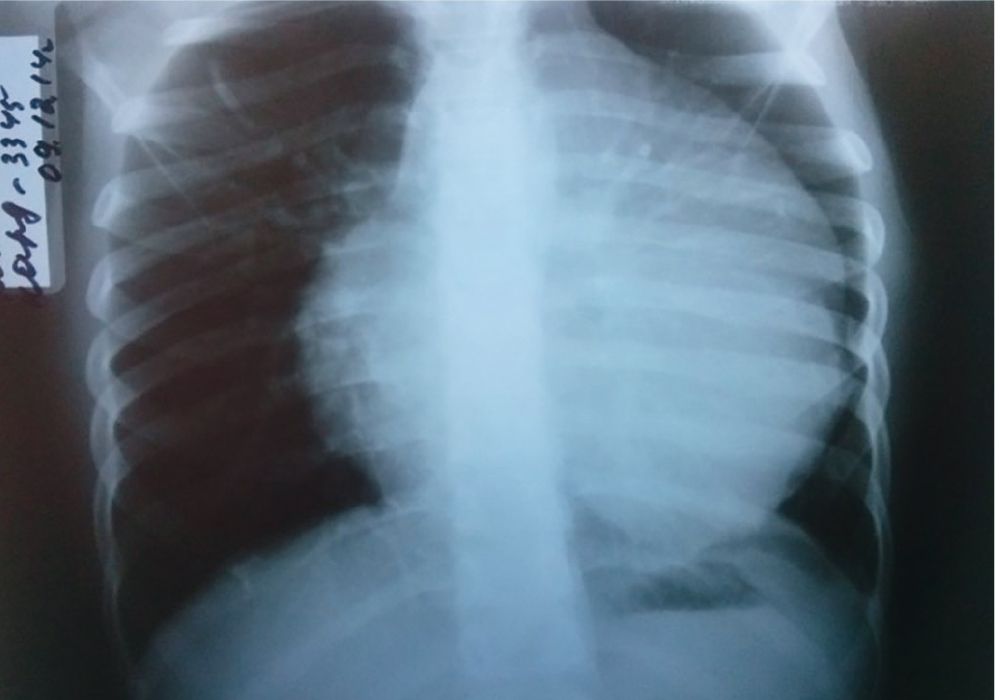
ЭКГ — синусовая аритмия с ЧСС 94 уд/мин (нормокардия). Диффузные изменения миокарда. УЗИ внутренних органов и почек без патологии. Рентгенография грудной клетки показала увеличение размеров сердца (рис. 1).
Рис. 1. Рентгенограмма грудной клетки девочки Т., 9 лет. Иллюстрация В.Г. Молчанова, врача-рентгенолога ГАУЗ АО «Амурская областная детская клиническая больница»
ЭхоКГ — сердце смещено вправо образованием грудной клетки. Перегородки прослеживаются. Ускорение кровотока в легочной артерии, возможно, за счет сдавления извне. Выпот в полости перикарда, возможно, реактивный. Камеры сердца не увеличены. Сократительная способность левого желудочка в норме.
Заключение УЗИ: образование грудной клетки, исходящее из средостения? Левого легкого?
Проводилась дифференциальная диагностика с различными заболеваниями: новообразованиями средостения, легких и сердца, кистами легкого и перикарда, аневризмой аорты. Необходимо было также определить происхождение данной кисты, т. к. принято выделять истинные, или первичные, кисты средостения; кисты, образованные из органов и лимфатических сосудов; паразитарные (чаще всего эхинококковые) и, наконец, кисты, образованные из пограничных областей (например, менингеальные, т. е. из оболочек спинного мозга, и др.). После КТ диагноз был установлен, разрабатывалась тактика лечения.
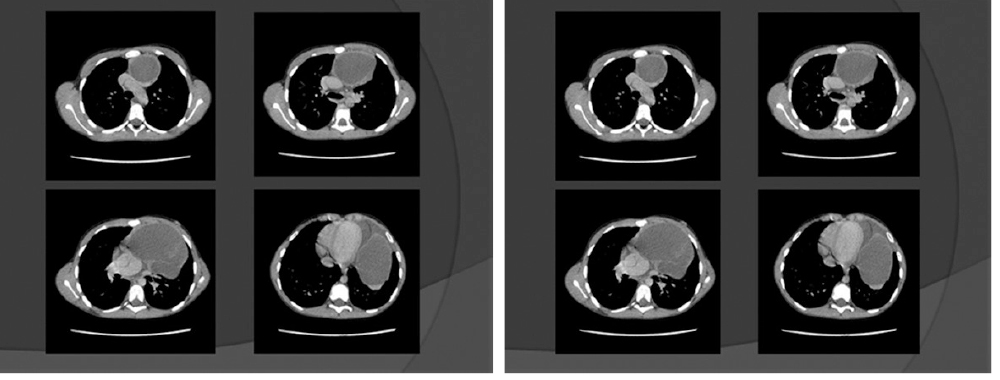
КТ органов грудной клетки — картина кистозного образования средостения слева. Небольшой объем жидкости в плевральной полости слева и в перикарде (рис. 2).
Рис. 2. Компьютерная томограмма грудной клетки девочки Т., 9 лет. Иллюстрация М.Ю. Петрова, заведующего отделением, врача-рентгенолога ГАУЗ АО «Амурская областная детская клиническая больница»
Проведен консилиум, и поставлен диагноз: Доброкачественное новообразование средостения. Ребенок госпитализирован в хирургическое отделение Амурской областной детской клинической больницы, где проведена операция по удалению кисты.
Диагноз после операции: Дермоидная киста переднего средостения.
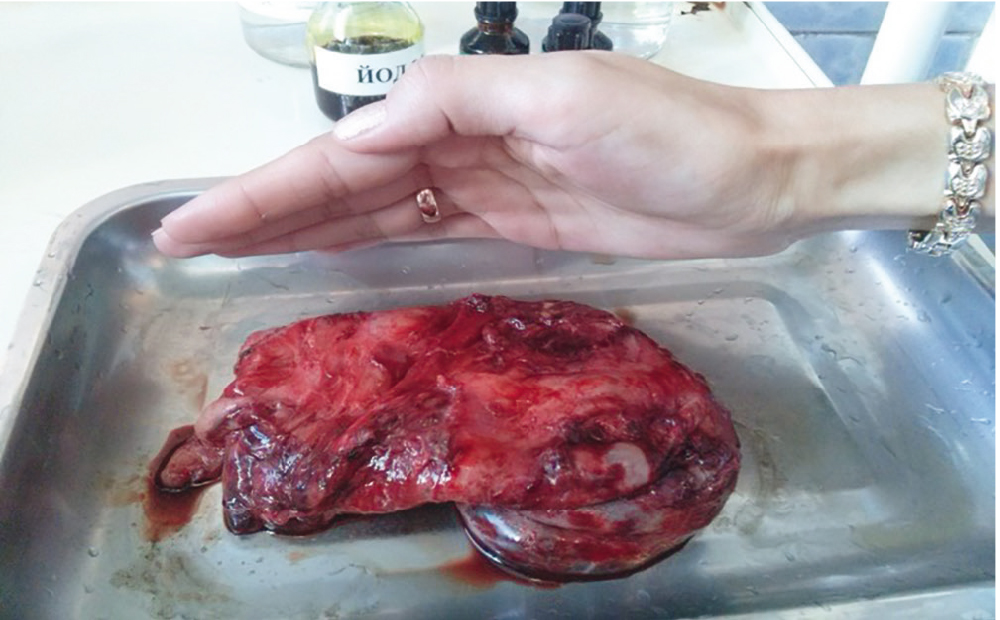
Описание препарата: новообразование с кистозно-солидным компонентом, жидкость темно-коричневого цвета и солидный компонент, представленный капсулой опухоли и жировой тканью (рис. 3).
Рис. 3. Удаленная дермоидная киста у девочки Т., 9 лет. Иллюстрация Е.А. Степаненко, врача-хирурга ГАУЗ АО «Амурская областная детская клиническая больница»
Состояние девочки после операции — удовлетворительное. На 15-е сутки ее выписали домой с рекомендациями по наблюдению у педиатра.
ЗАКЛЮЧЕНИЕ
Представленный клинический случай демонстрирует, что дермоидные кисты у детей могут длительное время протекать бессимптомно и по мере взросления ребенка проявляются различными симптомами.








