Результаты третьего этапа международного исследования астмы и аллергии у детей ISAAC (International Study of Asthma and Allergies in Childhood), в котором приняли участие 236 центров из 98 стран, включая Россию, свидетельствуют о высокой распространенности симптомов аллергического ринита (АР) у детей. В среднем АР болеют 8,5% детей в возрасте 6–7 лет и 14,6% в возрасте 13–14 лет[5]. Согласно данному исследованию, самая высокая распространенность АР среди детей 6–7 лет установлена на Тайване (21,8%), самая низкая — в Грузии (2,8%). В возрастной группе 13–14 лет самая высокая частота АР отмечена в Республике Парагвай (45,1%), самая низкая — в Латвии (4,5%). В России распространенность симптомов АР среди детей 6–7 лет составляет 4,7%, в возрасте 13–14 лет — 11,7%. Высокая частота, негативное влияние на качество жизни и значительное экономическое бремя позволяют рассматривать АР как социально значимое респираторное заболевание[3, 9, 11, 16].
В настоящее время приняты международные и национальные согласительные документы, в которых освещаются вопросы диагностики и лечения АР. Так, в 2001 г. экспертами рабочей группы ВОЗ принята программа Allergic Rhinitis and its Impact on Asthma (ARIA), а в 2008 и в 2010 гг. опубликованы ее обновленные издания — ARIA update 2008 и ARIA guidelines: 2010 Revision[7, 8]. В 2013 г. Европейской академией аллергологии и клинической иммунологии принят позиционный документ Paediatric rhinitis[15]. В России в 2004 г. опубликована научно-практическая программа «Аллергический ринит у детей», в 2009 г. — национальное руководство «Аллергология и иммунология» и клинические рекомендации для педиатров «Аллергология и иммунология». Однако в реальной клинической практике врачи не всегда следуют существующим рекомендациям, построенным в соответствии со стандартами доказательной медицины, и имеют свои предпочтения при назначении противоаллергических лекарственных средств[4, 10, 12, 14].
Так, по данным многоцентрового фармакоэпидемиологического исследования «Антиаллергические средства в педиатрической практике» («АСПЕКТ-2001»), в котором приняли участие 14 регионов России, имеют место широкое использование оральных Н1-блокаторов гистаминовых рецепторов I поколения, низкая частота назначения назальных ГКС, а также ступенчатого подхода к терапии АР[2]. Подобные результаты были получены и в 2009 г. при проведении фармакоэпидемиологического исследования АР у детей г. Волгограда[1]. В многоцентровом исследовании, проведенном в Испании в 2011 г., у 52% пациентов с АР было установлено плохо контролируемое течение заболевания на фоне фармакотерапии и менее 50% пациентов из тех, кому была показана аллергенспецифическая иммунотерапия (АСИТ) согласно рекомендациям ARIA, получали ее[17].
Поскольку в Алтайском крае ранее не проводили фармакоэпидемиологического исследования АР у детей, нами была выполнена настоящая работа.
Цель исследования: изучить клиническую характеристику АР у детей и подходы к терапии АР среди аллергологов Алтайского края.
МАТЕРИАЛЫ И МЕТОДЫ
В эпидемиологическом, обсервационном, мультицентровом исследовании приняли участие аллергологи, работающие в лечебно-профилактических учреждениях Алтайского края и имеющие постоянную практику лечения детей с АР (9 лечебных учреждений г. Барнаула, 1 лечебное учреждение г. Рубцовска и 1 лечебное учреждение г. Горно-Алтайска). Аллергологам, согласившимся принять участие в исследовании, предложили фиксировать сведения о пациентах с впервые установленным диагнозом АР в специально разработанной медицинской карте.
Протокол исследования и другие материалы были одобрены независимым этическим комитетом Алтайского государственного медицинского университета Минздрава России. Письменное информированное согласие на участие детей в обследовании дали все родители.
Учитывали следующие критерии включения пациентов в исследование: установленный диагноз АР, возраст 5 лет и старше, положительные кожные пробы с аллергенами (бытовая, эпидермальная, пыльцевая группы), уровень специфических IgE II класса и выше.
Критериями исключения из исследования являлись возраст до 5 лет, отрицательные кожные пробы, уровень специфических IgE ниже II класса.
Сенсибилизация к аллергенам была подтверждена позитивными кожными прик-тестами с экстрактами аллергенов бытовой, эпидермальной, пыльцевой групп (НПО «Аллерген», г. Ставрополь) и/или путем определения уровня специфических IgE в сыворотке крови иммуноферментным методом с применением тест-системы RADIM (ALLERgen System For specific IgE, Италия).
Медицинская карта содержала следующие пункты:
- демографическая характеристика: возраст, пол, место жительства;
- клиническая характеристика: длительность заболевания, тяжесть и характер протекания АР (интермиттирующее течение: проявление симптомов реже 4 дней в неделю или реже 4 недель в году; персистирующее течение: проявление симптомов 4 дня в неделю и чаще или 4 недели в году и чаще) согласно классификации ARIA, 2008; сопутствующие аллергические заболевания (степень тяжести бронхиальной астмы (БА) определяли согласно классификации GINA (Global Initiative for Asthma), 2011;
- назначенная терапия: элиминационные мероприятия, симптоматическая фармакотерапия, АСИТ.
Статистическую обработку данных проводили общепринятыми методами вариационной статистики с использованием пакета статистических программ StatSoft STATISTICA v. 6.1 (StatSoft Inc., США). Результаты представляли в виде М ± m, где M — среднее арифметическое значение, m — стандартная ошибка среднего значения. Качественные переменные описывали абсолютными и относительными частотами (%).
РЕЗУЛЬТАТЫ
Всего была заполнена 201 медицинская карта. Из них 12 (5,9%) карт исключили из исследования в связи с тем, что пациенты не соответствовали критериям включения.
Характеристика пациентов
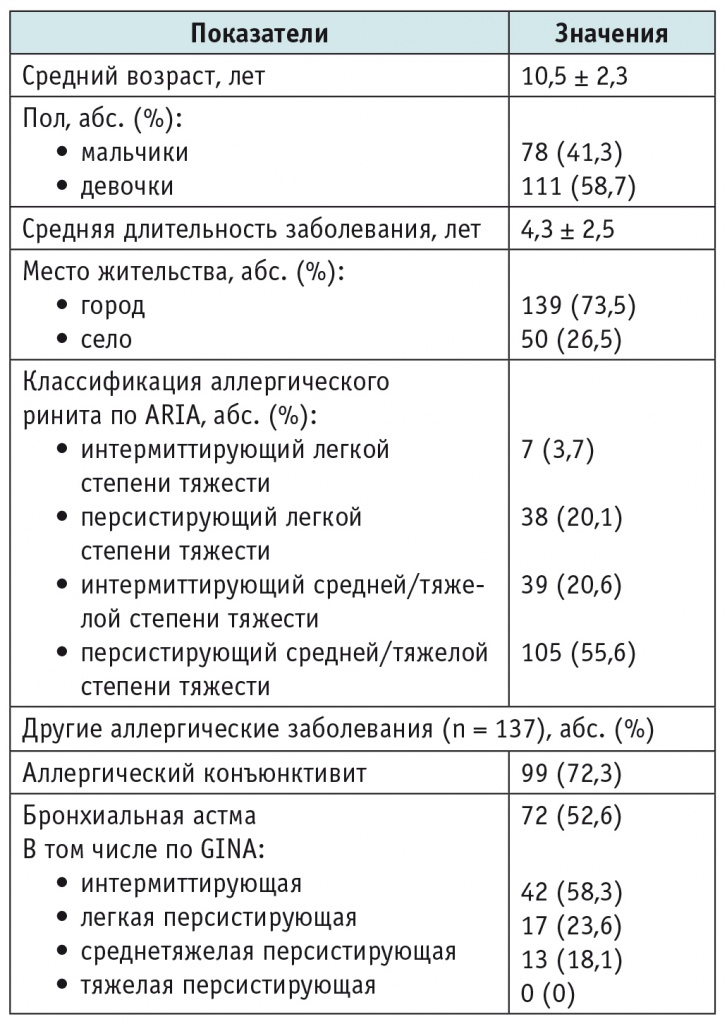
Основные демографические и клинические характеристики детей с АР представлены в таблице 1.
Таблица 1
Демографическая и клиническая характеристика пациентов (n = 189)
Примечание. ARIA — Allergic Rhinitis and its Impact on Asthma, GINA — Global Initiative for Asthma.
Средний возраст обследованных детей с АР составил 10,5 ± 2,3 года, средняя длительность заболевания — 4,3 ± 2,5 года. Среднетяжелое и тяжелое течение АР было диагностировано у 76,2% пациентов, персистирующее — у 75,7%
(см. табл. 1).
У 137 детей с АР (72,5%) имелись коморбидные аллергические заболевания; из них у 99 детей (72,3%) — аллергический конъюнктивит, у 72 (52,6%) — БА. У большинства детей с БА (42 человека — 58,3%) отмечали интермиттирующее течение болезни.
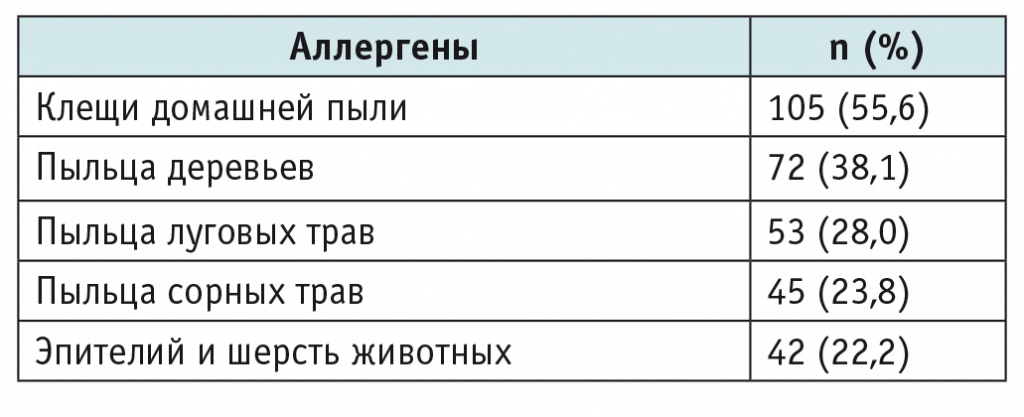
Аллергологическое обследование было проведено всем пациентам. У 55,6% детей выявлена сенсибилизация к клещам домашней пыли, у 38,1% — к пыльце деревьев, у 28,0% — к пыльце луговых трав, у 23,8% — к пыльце сорных трав, у 22,2% — к эпидермальным аллергенам (табл. 2). Среди обследованных детей с АР 48% были моносенсибилизированы и 52% — полисенсибилизированы.
Таблица 2
Спектр сенсибилизации детей к аллергенам (n = 189)
Лечение
Лечебные мероприятия, назначенные аллергологами, представлены в таблице 3.
Таблица 3
Лечебные мероприятия, назначенные аллергологами пациентам с аллергическим ринитом (n = 189)
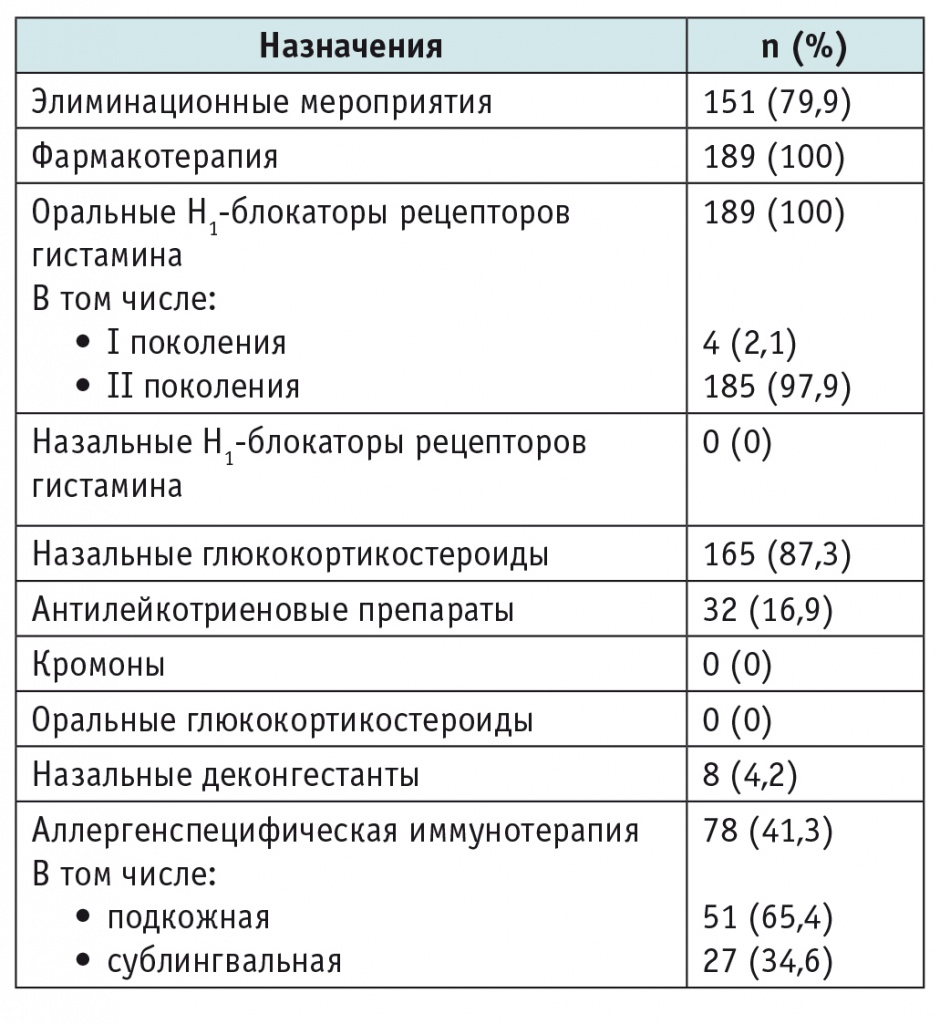
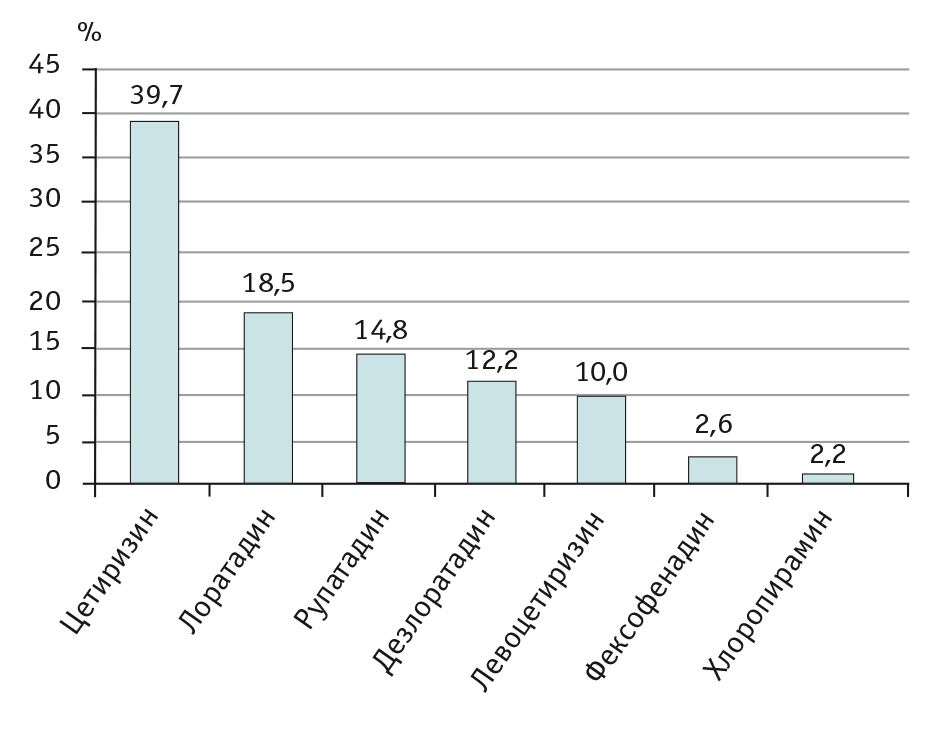
Элиминационные мероприятия были рекомендованы большинству больных — 151 пациенту (79,9%). Симптоматическую фармакотерапию проводили всем детям с АР — 189 (100%). Оральные Н1-блокаторы рецепторов гистамина назначали 189 пациентам (100%), из них 4 детям (2,1%) были предписаны препараты I поколения, применение которых не рекомендовано в связи с их седативным и антихолинергическим побочными эффектами[6], и 185 детям (97,9%) — препараты II поколения (см. табл. 3). Среди оральных Н1-блокаторов рецепторов гистамина наиболее часто назначали препараты цетиризина — 75 пациентам (39,7%) и лоратадина — 35 больным (18,5%) (рис.).
Рис. Врачебные назначения Н1-блокаторов гистаминовых рецепторов, %
Назальные ГКС применялись у 165 пациентов (87,3%), хотя среднетяжелое и тяжелое течение АР было диагностировано у 76,2%. Из лекарственных средств этой группы наиболее часто назначали мометазона фуроат (103 пациентам — 62,4%) и флутиказона фуроат (47 больным — 28,5%); флутиказона пропионат предписывали 9 больным (5,5%), будесонид — 4 (2,4%), беклометазон — 2 пациентам (1,2%).
Из 189 пациентов с АР антилейкотриеновые препараты были назначены лишь 32 больным (16,9%), низкоэффективные кромоны не назначались. Ступенчатый подход к терапии АР был избран лишь у 15 больных (7,9%).
Несмотря на то что большинство исследуемых детей — 144 пациента (76,2%) — имели среднетяжелое и тяжелое течение АР, чуть более половины из них — 78 пациентов (54,2%) — получили рекомендации по проведению АСИТ, в то время как этот метод терапии позволяет индуцировать клиническую и иммунологическую толерантность к причинно-значимым аллергенам, предупредить дальнейшее прогрессирование заболевания и снизить риск развития БА[13]. Среди этих пациентов большинству детей — 51 (65,4%) ребенку — назначали подкожную АСИТ и 27 (34,6%) — сублингвальную.
ЗАКЛЮЧЕНИЕ
Согласно результатам исследования, у большей части детей диагностируются среднетяжелая/тяжелая степень тяжести и персистирующее течение аллергического ринита (АР), а также коморбидные аллергические заболевания. Больше половины пациентов полисенсибилизированы, чаще всего у них отмечают сенсибилизацию к клещам домашней пыли.
Существующие терапевтические подходы аллергологов не всегда соответствуют международным и национальным рекомендациям, о чем свидетельствуют выявленные случаи назначения оральных Н1-блокаторов рецепторов гистамина I поколения, низкая частота ступенчатого подхода к терапии АР и назначения аллергенспецифической иммунотерапии.








