Слизисто-кожный лимфонодулярный синдром (болезнь (или синдром) Кавасаки) — это системный васкулит детского возраста, характеризующийся лихорадкой, воспалительными изменениями слизистых оболочек, кожи, лимфатических узлов, возможным поражением коронарных и других артерий. Синдром Кавасаки (СК) признан ведущей причиной приобретенных заболеваний сердца у детей, прежде всего патологии коронарных артерий (КА)[1–4, 11, 12]. Эти изменения в ряде случаев могут сохраняться у пациента всю жизнь, приводя к ишемической болезни сердца и инфаркту миокарда в детском и молодом возрасте [12].
СК встречается преимущественно у детей младше 5 лет. Имеются сообщения, что клиническая картина СК и факторы риска развития осложнений заболевания у детей 5 лет и старше отличаются от таковых у детей до 5 лет, в том числе они чаще имеют поражение КА [6, 18, 19, 21, 23, 26]. Исследователи разных стран указывают на то, что СК у детей, перешедших пятилетний возрастной рубеж, диагностируют позже и это значительно ухудшает прогноз [5, 7, 16]. В США многие педиатры (свыше 50%) и инфекционисты (25%) на момент опроса не рассматривали СК как возможный диагноз для детей старше 8 лет [21]. Представляемый обзор литературы посвящен проблемам клиники, диагностики и течения СК у детей, заболевших в возрасте 5 лет и старше.
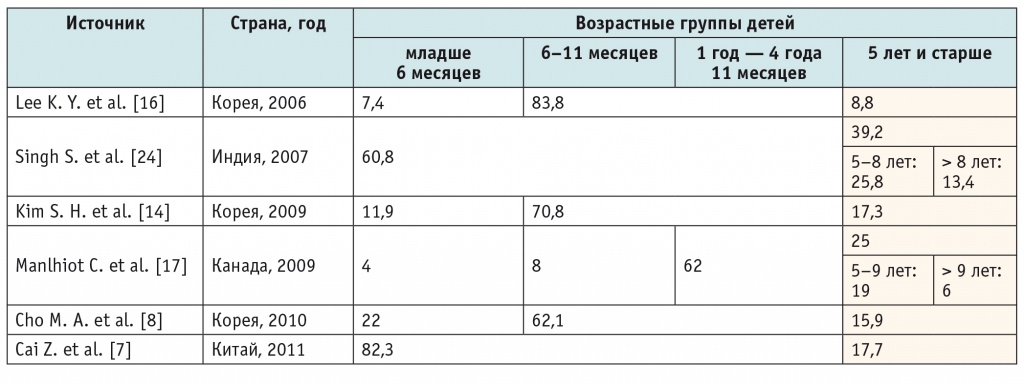
Прежде всего, необходимо отметить, что больные СК старше 5 лет — это не казуистика. Как видно из таблицы 1, в исследованиях последних лет доля больных СК старше 5 лет варьировала от 8,8 до 39,2% (в Китае и Корее — 8,8–17,7%, в Канаде — 25%, в Индии — 39,2%). Относительная частота больных СК с более высокой возрастной планкой в разных странах также значительно различается. Так, в США [18], Канаде дети старше 8–9 лет составили 5,6–7,5%, тогда как в Индии — 13,4%. S. Singh и соавт. объясняют существенно более высокий показатель в Индии гиподиагностикой СК у детей младшего возраста [24]. Среди 15 692 больных СК (Корея, 1994–2002 гг.) дети старше 8 лет составили 1,35% [22].
Таблица 1
Относительная частота синдрома Кавасаки у детей разного возраста, %
Притом что больных СК можно встретить в любой возрастной группе, с возрастом их число уменьшается. Для примера приведем показательный график возрастного распределения больных СК старше 8 в Корее, представленный в работе Y. W. Yong и соавт. (рис.). В исследование были включены 211 детей с СК старше 8 лет, отобранных из 15 692 больных детей: 142 ребенка были 8–10 лет (0,90%), 42 — 10–12 лет (0,27%), 27 детей — 12 лет и старше (0,17%); медиана возраста = 9,8 года; М : Д = 1,9 : 1,0 [22].
Рис. Возрастное распределение 211 больных синдромом Кавасаки старше 8 лет (Корея, 2005), n [22]
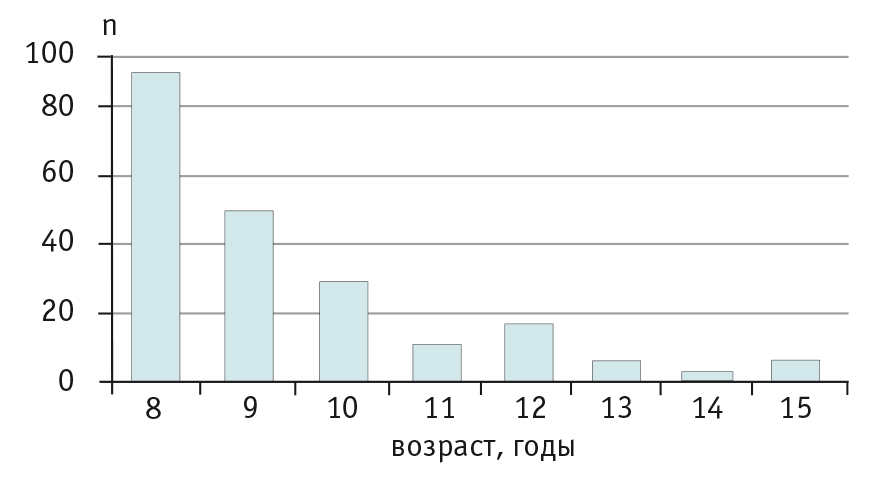
Частота рецидивов в исследованной группе составила 3,8%. Поражение КА отмечалось в 25,4% случаев, у одного ребенка развился инфаркт миокарда. Сравнивая эти данные с данными пациентов до 8 лет, авторы пришли к выводу, что для детей более старшего возраста характерна значительно бо́льшая частота поражения КА (25,4% против 19,8%, p < 0,05) [22].
Такой же вывод сделали K. Y. Lee и соавт. [16]. В их исследовании, проведенном с участием 136 детей с СК всех возрастов, частота поражения КА в группе детей 5 лет и старше составила 42%. Сравнительная характеристика частоты дилатационных поражений КА у детей по данным разных авторов приведена в таблице 2. Из нее видно, что в исследованиях, проведенных в разных странах, и даже в исследованиях, которые были выполнены в одной и той же стране, но в разные годы, частота поражения КА неодинакова.
Таблица 2
Частота поражения коронарных артерий при синдроме Кавасаки у детей разного возраста, %
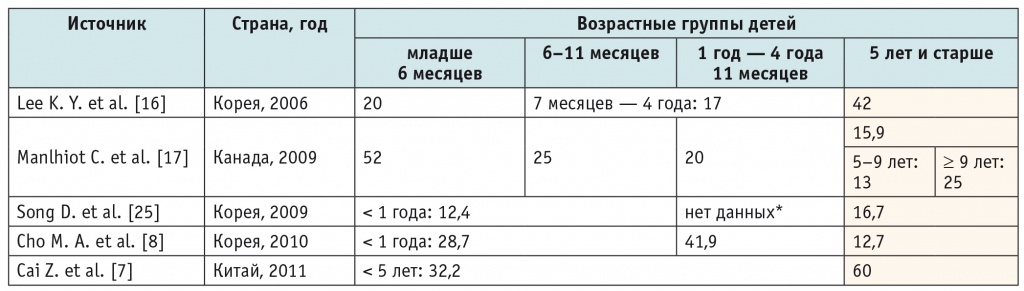
* В работе анализировались группы детей младше 1 года и старше 5 лет.
Помимо более частого поражения КА, выявленного в части исследований, у заболевших СК в возрасте старше 5 лет, отмечены и другие клинические особенности. Ряд авторов указывают на бо́льшую продолжительность лихорадки у детей старше 5 лет [7, 25]. В этой группе статистически значимо чаще встречались артриты и артралгии [7, 24], шелушение ладоней и стоп [24]. В исследовании Z. Cai и соавт. у детей с СК старше 5 лет суставной синдром наблюдался с частотой 40% против 6,5% в возрасте до 5 лет [7]. Эти больные имели более выраженный воспалительный ответ и худший прогноз относительно развития тромбозов, стенозов и инфарктов [7, 16, 18, 25]. Так, D. Song и соавт., Z. Cai и соавт. показали, что для них характерны более низкие уровни альбумина D и натрия сыворотки крови, а также более высокие уровни лейкоцитов, СРБ [25], СОЭ [7, 25].
Такой симптом, как шейная лимфаденопатия, более распространен у детей с СК в возрасте 5 лет и старше [7, 8, 10, 16]. Предполагается, что более высокий процент шейной лимфаденопатии у них связан с большей зрелостью иммунной системы, которая приводит к более выраженному воспалительному ответу [7]. Более высокий уровень СОЭ в этой возрастной группе подтверждает данное предположение. В исследовании K. Y. Lee и соавт. и P. C. Fan и соавт. шейная лимфаденопатия была характерна для всех детей старше 5 лет [10, 16]. В исследовании P. C. Fan и соавт. симптом обнаруживался у всех детей школьного возраста (в диапазоне от 6 лет 7 месяцев до 11 лет 8 месяцев) [10]. Ранее сообщалось, что для пациентов с СК, у которых шейная лимфаденопатия является основным симптомом заболевания, характерна бо́льшая частота поражения КА [13].
Y. Nomura и соавт. (Япония, 2010) описали форму СК, проявляющуюся только шейной лимфаденопатией и лихорадкой (далее — СКЛ) [20]. СКЛ была отмечена у 16 (8,56%) из 187 пациентов с СК, поступивших с января 2001 по декабрь 2007 г. в клинику Медицинской ассоциации в г. Кагосима. При анализе больных этой группы оказалось, что они были значительно старше остальных детей с диагнозом СК (4,9 ± 2,5 и 2,2 ± 1,9 года соответственно), раньше поступали на стационарное лечение (3,0 ± 1,2 и 3,9 ± 1,3 дня болезни), характеризовались более высокими показателями лейкоцитов (195 ± 67 и 134 ± 43 × 102/мм3) и СРБ (11,5 ± 5,7 и 6,5 ± 4,4 мг/дл). Их лечили теми же дозами иммуноглобулинов внутривенного введения (ИГВВ), что и остальных пациентов с СК, однако в гораздо большем проценте случаев им потребовалось повторное введение ИГВВ (38% против 10%). Лечение в группе СКЛ было начато на 0,7 дня позже, чем у остальных пациентов с СК. Такая задержка, скорее всего, не могла повлиять на исход. Более того, считается, что при раннем использовании ИГВВ чаще требуется их повторное введение [9, 15]. Тем не менее в группе СКЛ расширение КА на всех этапах наблюдения, на протяжении одного месяца с момента поступления на лечение, было более выраженным. В связи с этим авторы сделали вывод, что бо́льшая частота резистентности к ИГВВ у детей с СКЛ была связана с большей тяжестью заболевания, а шейная лимфаденопатия сама по себе могла отражать бо́льшую выраженность воспаления. Больные с этой формой болезни были старше остальных, и риск поражения КА у них увеличивался с возрастом, из чего авторы заключили, что СКЛ может считаться фактором риска поражения КА у пациентов более старшего возраста.
Методом логистической регрессии Y. Nomura и соавт. было показано, что СКЛ, наличие только шейной лимфаденопатии, раннее поступление на лечение, более высокие показатели нейтрофилов и СРБ при поступлении относятся к факторам риска резистентности к ИГВВ. Эти же параметры, за исключением раннего поступления, ассоциировались с увеличением риска поражения КА [20]. Так как диагноз СКЛ может быть поставлен уже к третьему дню болезни, большое значение имеет решение вопроса о том, улучшит ли рано начатое лечение прогноз. Авторы предполагают, что в связи с ответом на этот вопрос может потребоваться пересмотр подходов к лечению больных СКЛ [20].
Следует подчеркнуть, что диагноз СК в группе детей 5 лет и старше устанавливали статистически значимо позже, чем у детей до 5 лет [17–19]. В частности, C. Manlhiot и соавт. указывали на то, что детям старше 5 лет диагноз СК чаще ставится после 12-го дня болезни [17]. Несвоевременная диагностика приводит к тому, что эти больные реже получают лечение ИГВВ [17, 19], сами же препараты вводятся им позже, чем детям более младшего возраста [7, 8]. Пациенты старшей группы хуже отвечают на их введение (имеют более длительный лихорадочный период после инфузии препарата), им может потребоваться дополнительное введение ИГВВ или стероидов. В более ранних исследованиях показано, что резистентность к ИГВВ — это фактор риска развития поражения КА [18, 25].
Немногочисленная группа ученых считает, что возраст на момент начала заболевания не является существенным фактором в отношении риска развития поражений КА [8]. В исследованиях S. H. Kim и соавт. и S. Singh и соавт. также не было выявлено различий в частоте осложнений со стороны КА [14, 24]. Однако гораздо большее число авторов утверждает, что в группе детей 5 лет и старше поражение КА встречается чаще [7, 10, 17–19, 25]. Более того, H. Muta и соавт. (Япония, 2004) показали, что возраст старше 6 лет является независимым фактором риска таких осложнений со стороны сердца, как аневризмы КА, стеноз КА, инфаркт миокарда, клапанная патология. Поражение сердца выявлялось чаще даже у детей с полным синдромом, получавших ИГВВ, что, по мнению авторов, свидетельствует о высоком риске поражения КА в этой возрастной группе даже при соответствующем лечении. Авторы пришли к выводу, что может потребоваться пересмотреть терапевтический подход для пациентов старше 6 лет [19].
Говоря о факторах риска развития дилатационных поражений КА, C. Manlhiot и соавт. (1374 пациента, Канада, 2009), в отличие от других исследователей, указали на то, что старшие дети имеют более благоприятный лабораторный профиль, включая более высокие цифры гемоглобина и более низкий уровень тромбоцитов. У авторов сложилось впечатление, что плохой прогноз у них связан главным образом с отсроченным диагнозом и лечением. В работе сделан вывод, что дети старшей возрастной группы могли бы избежать осложнений со стороны КА, если бы педиатры первичного звена были лучше информированы о возможности СК у таких пациентов и если бы диагноз ставился вовремя [17].
D. Song и соавт. (Корея, 2009) методом регрессионного анализа выявили, что фактором, ассоциированным с поражением КА, в старшей группе является продолжительность лихорадки после применения ИГВВ, т. е. резистентность к ИГВВ (у детей младше одного года таким фактором было меньшее число симптомов) [25]. В свою очередь, Z. Cai и соавт., проанализировав сроки появления каждого из симптомов, показали, что в группе детей 5 лет и старше все симптомы, кроме шейной лимфаденопатии, появлялись статистически значимо позже, чем у детей младше 5 лет, хотя доля неполного синдрома в обеих возрастных группах была сходной. В связи с этим авторы высказали предположение, что высокая частота поражения КА у детей 5 лет и старше связана со следующими обстоятельствами:
- в связи с отсроченным появлением основных клинических симптомов СК у детей этого возраста и отсутствием настороженности педиатров в отношении возможности СК у них, постановка правильного диагноза и начало лечения ИГВВ откладываются;
- СК считается системным васкулитом, сопровождающимся генерализованной активацией иммунной системы [12]; у старших детей иммунная система более зрелая, это приводит к большей выраженности воспалительного ответа и, соответственно, к более серьезным последствиям;
- высокий процент поражения КА в этом возрасте предположительно связан с частой резистентностью к ИГВВ [7].
Своевременная диагностика СК у детей 5 лет и старше представляется непростой задачей. Приведем собственный клинический пример.
Мальчик N, 11 лет. Заболевание началось остро, с подъема температуры до 40 °С. Отмечалось слезотечение (склерит?). Была назначена терапия Амоксиклавом на 7 дней без эффекта. На 5-й день болезни отмечено появление малинового языка, сливной полиморфной сыпи на локтевых и коленных сгибах, купировавшейся через 3 дня на фоне приема антигистаминов. На 11-й день появились боли в руках и стопах. В дальнейшем каждый вечер температура тела поднималась до 40 °С, появились боли в животе, отдававшие в мошонку. По поводу предполагавшегося орхита ребенок получал офлоксацин и индометацин. С 19-го дня болезни в связи с сохранявшейся высокой лихорадкой, повышением СОЭ до 60 мм/ч были назначены цефтриаксон и дексаметазон на 5 дней без положительного эффекта.
На 21-й день болезни мальчик был госпитализирован в инфекционную больницу, где снова получал курс антибактериальной терапии двумя препаратами (цефотаксим и джозамицин) без эффекта. На 39-й день болезни ребенок был переведен в соматический стационар. При поступлении отмечались склерит, ливедо, боли в животе без четкой локализации. В клинике неотложной хирургии был исключен острый живот. В дальнейшем во время госпитализации в Национальный центр здоровья детей сохранялись субфебрильная лихорадка, боль в животе, СОЭ — 53–74 мм/ч, анемия (гемоглобин — 100 г/л), лейкоцитоз до 25 × 109/л, тромбоцитоз до 720 × 109/л, гипоальбуминемия, повышение CРБ до 77,9 мг/л. Онкомаркеры и бактериальный посев крови отрицательные. Ребенку последовательно проводили ЭГДС, колоноскопию, диагностическую лапароскопию, трепанобиопсию, пункцию костного мозга, которые не дали существенных результатов. Спустя 52 дня ребенок уже не лихорадил.
Вскоре мальчик поступил в ФНКЦ детской гематологии, онкологии и иммунологии им. Д. Рогачёва с диагнозом «лихорадка неясного генеза». На основании данных анамнеза был заподозрен СК, и ребенок через 9 недель от начала заболевания был направлен на консультацию в УДКБ Первого Московского государственного медицинского университета им. И. М. Сеченова, где при Эхо-КГ было выявлено расширение правой КА на протяжении до 4–4,8 мм. Назначена терапия Кардиомагнилом в дозе 150 мг/сут.
Спустя 5 месяцев по данным Эхо-КГ КА не расширены, несколько уплотнены периваскулярные ткани в области устий КА. По данным коронарографии, мониторирования ЭКГ по Холтеру — без патологии. Однако по данным сцинтиграфии миокарда отмечены незначительное расширение полости ЛЖ, небольшое расширение миокарда в области нижней и боковой стенок, гипокинез средне-апикального отдела боковой стенки, незначительное диффузное снижение перфузии в апикальном отделе. Кардиомагнил отменен. Ребенок продолжает наблюдение у кардиологов.
Как видим, имел место полный СК. Из основных критериев диагноза, кроме высокой лихорадки (до 40 °С), плохо купировавшейся антипиретиками, можно выделить три симптома: инъекцию сосудов конъюнктивы, малиновый язык, сливную полиморфную сыпь в коленных и локтевых сгибах. Эти симптомы имели место до 10-го дня болезни. Заподозрить СК и поставить диагноз вовремя (до 10-го дня болезни) было возможно, но только при условии настороженности врачей в отношении возможности СК у детей этого возраста.
Кроме этого, можно выделить суставной синдром на 2-й неделе болезни, боль в животе, иррадиировавшую в мошонку, со 2-й по 7-ю неделю, мочевой синдром. Мочевой синдром при СК встречается достаточно часто. Остальные синдромы наблюдаются реже, но не являются казуистикой и не противоречат диагнозу СК. Дилатация правой КА исчезла через 5 месяцев от дебюта СК. Болезнь протекала тяжело, ребенок высоко лихорадил 52 дня и прошел невероятно тяжелое обследование и лечение шестью антибактериальными препаратами и стероидами, которое было и неоправданным, и безрезультатным.
Своевременная постановка диагноза и введение ИГВВ до 10-го дня болезни были бы простым и адекватным решением проблемы. Почему этого не удалось сделать? По-видимому, потому, что сегодня СК не ассоциируется в сознании врачей с детьми старше 5 лет, а основные симптомы заболевания могут быть пропущены, так как они появляются до 10-го дня болезни, когда дети этого возраста могут еще не поступить в стационар (как и описываемый нами больной). На 2-й неделе болезни внимание врачей было обращено на другие — не основные, но очень яркие проявления болезни (суставной и абдоминальный синдромы), — что увело диагностический поиск в неверном направлении.
Следует сказать, что подобный случай в группе детей старше 5 лет, по-видимому, не единичен. В частности, J. A. Stockheim и соавт. упоминали в своей статье о течении СК у детей старше 8 лет (США, 2000), что одному ребенку также была проведена диагностическая лапаротомия по поводу абдоминальной боли [26].
ЗАКЛЮЧЕНИЕ
Резюмируя данные об особенностях синдрома Кавасаки (СК) у детей 5 лет и старше, следует сказать, что по данным большинства авторов для этих детей характерны бо́льшая выраженность воспаления, более длительная лихорадка, бо́льшая частота шейной лимфаденопатии, резистентности к иммуноглобулинам внутривенного введения (ИГВВ) и дилатационных поражений коронарных артерий (КА).
Таким образом, в данной возрастной группе бывает сложно не только поставить правильный диагноз, но и выбрать лечение. Эти дети имеют серьезные патогенетические факторы риска неблагоприятного прогноза — большую выраженность воспаления и частую резистентность к ИГВВ. Терапия СК у таких больных трудна в связи с частой резистентностью к ИГВВ и необходимостью назначения других препаратов, поиска новых схем лечения.
Однако не только возраст увеличивает вероятность кардиоваскулярных осложнений. Для детей 5 лет и старше характерны также некоторые управляемые факторы риска, такие как поздняя постановка диагноза, более редкое и позднее введение ИГВВ и, в связи с этим, бо́льшая длительность лихорадки.
Можно значительно улучшить прогноз, вовремя поставив диагноз и назначив адекватное лечение. Складывается впечатление, что именно успешное выполнение этих задач в ряде клиник Кореи позволило S. H. Kim и соавт. и M. A. Cho и соавт. cделать вывод о том, что у детей старше и младше 5 лет нет различий в частоте поражения КА [8, 14].
По-видимому, целью работы врача в этой группе больных должно быть нивелирование влияния немногочисленных патогенетических факторов риска с использованием доступных возможностей своевременной диагностики и лечения.








