В настоящее время муковисцидоз остается актуальной проблемой педиатрии. Тяжесть заболевания определяется преимущественно степенью поражения органов дыхания [1], поэтому у данной категории больных первоочередное значение приобретает мониторинг респираторной функции. Компьютерная бронхофонография способна выявлять признаки бронхиальной обструкции у детей любого возраста, в том числе у новорожденных, что является одним из основных преимуществ метода [2–4].
С помощью компьютерной бронхофонографии установлено, что акустические характеристики дыхания при муковисцидозе имеют свои особенности. Акустический компонент работы дыхания в высокочастотном диапазоне (АРД2) у больных муковисцидозом при наличии бронхиальной обструкции повышается существенно меньше, чем у детей в приступном периоде бронхиальной астмы или у пациентов с обструктивным бронхитом, что обусловлено различными механизмами развития заболеваний [4, 5]. Исходя из вышеизложенного, необходимо установить, с какими структурными изменениями органов дыхания ассоциировано повышение АРД2 сверх нормальных значений. Легкое и среднетяжелое течение муковисцидоза характеризуется постепенным нарастанием АРД2, тогда как у тяжелых больных его величины не превышают нормы [3].
В настоящий момент остается нерешенной проблема идентификации и адекватной интерпретации ложноотрицательных результатов компьютерной бронхофонографии у тяжелых больных. С другой стороны, с помощью компьютерной бронхофонографии можно провести только качественную диагностику обструктивных нарушений при муковисцидозе — оценить степень их тяжести не представляется возможным. Однако установлено наличие отрицательной корреляции между АРД2 и ОФВ1 — основным маркером нарушения бронхиальной проходимости по данным спирографии [6]. Вероятно, продолжение исследований в этой области позволит решить данный вопрос.
Цель исследования: установить диагностическую информативность компьютерной бронхофонографии для выявления вентиляционных нарушений при муковисцидозе у детей.
МАТЕРИАЛЫ И МЕТОДЫ
Проведено выборочное когортное одномоментное исследование. Работа выполнена на базе центра муковисцидоза пульмонологического отделения Омской областной детской клинической больницы.
Критерии включения: дети с муковисцидозом обоего пола, наблюдавшиеся в центре муковисцидоза г. Омска; возраст 6–17 лет; стадия ремиссии легочного процесса; получение информированного согласия пациентов, их родителей или иных законных представителей на исследование. С учетом критериев включения, были обследованы все больные муковисцидозом данного возраста (n = 25).
У всех участников исследования оценивалось клинико-функциональное состояние органов дыхания с проведением спирографии, компьютерной бронхофонографии, компьютерной томографии, а также с подсчетом суммарного балла по шкале Швахмана — Брасфильда. Наличие и степень тяжести бронхиальной обструкции определяли с помощью спирографии согласно клиническим рекомендациям [7]. При качественной оценке функции легких методом компьютерной бронхофонографии обструкцию констатировали в случае повышения АРД2 более 0,2 мкДж [2]. Клиническое состояние больных характеризовала шкала Швахмана — Брасфильда, результаты интерпретировали в соответствии с известным подходом [8]. При анализе снимков и протоколов компьютерной томографии учитывали наиболее характерные для муковисцидоза изменения: наличие бронхоэктазов, мукоидных пробок, «воздушных ловушек», фиброателектазов, а также косвенных признаков бронхиолита — симптома «дерево в почках» либо Y-образных структур.
Для статистической обработки данных применялись пакеты прикладных программ Statistica (версия 6.1), NCSS 2004 и Microsoft Office Excel 2007. Количественные признаки были представлены в виде Me [QL; QU], где Ме — медиана, QL и QU — нижний и верхний квартили соответственно. Сравнение двух независимых переменных осуществляли с помощью критерия Манна — Уитни, при сравнении трех и более переменных использовали критерий Краскела — Уоллиса. Направление и силу связи между явлениями определяли с применением коэффициента корреляции Спирмена (r). При всех статистических расчетах критический уровень значимости (р) принимали равным 0,05. Диагностическую ценность прогностической модели устанавливали посредством построения ROC-кривой с последующим определением площади под ней.
Работа одобрена этическим комитетом Омского государственного медицинского университета (протокол № 58 от 14.11.2013).
РЕЗУЛЬТАТЫ
Клиническое состояние у большинства детей (n = 13; 52,0%) было расценено как среднетяжелое, в то же время практически каждый четвертый ребенок старше 6 лет (n = 6; 24,0%) набрал 40 баллов и менее, что говорило о тяжелом течении заболевания. Хорошее либо удовлетворительное состояние в возрастной группе 6–17 лет регистрировалось реже: у 4 (16,0%) и 2 (8,0%) детей соответственно.
Медиана ОВФ1 в исследуемой выборке составила 72,0% [56,0; 90,0]. При оценке степени выраженности вентиляционных нарушений у каждого третьего больного (n = 9; 36,0%) отмечено соответствие функционального состояния органов дыхания нормальным значениям. Бронхиальная обструкция легкой степени была выявлена у 4 (16,0%) детей, по 4 человека имели комбинированную вентиляционную недостаточность с преобладанием обструкции умеренной, среднетяжелой и тяжелой степени соответственно. Снижение величины ОФВ1 было наиболее ранним маркером нарушений вентиляции.
При проведении компьютерной бронхофонографии медиана АРД2 составила 0,169 [0,073; 0,294] мкДж, что соответствовало норме. Была отмечена средняя чувствительность метода — 69%, в то же время он характеризовался 100%-ной специфичностью. Ложноотрицательные результаты исследования были получены в 5 случаях: у 2 пациентов с легкими и 3 детей с тяжелыми вентиляционными нарушениями.
Вследствие хронического прогредиентного течения заболевания, по данным компьютерной томографии у больных определялись множественные признаки поражения органов дыхания. Наиболее частой находкой были бронхоэктазы, часть из них с заполненным содержимым просветом. Более чем у половины пациентов выявлялись неравномерность пневматизации как отражение бронхиальной обструкции и косвенные признаки бронхиолита. Несмотря на полиморфность рентгенологической картины, статистически значимое повышение АРД2 ассоциировалось только с регистрацией мукостаза: при сравнении с отсутствием мукостаза p < 0,01 (табл.). В то же время мукоидные пробки, скопление мокроты в просвете бронхоэктаза определялись более чем у половины пациентов с бронхоэктазами (n = 10; 55,6%) и практически в каждом третьем случае «воздушных ловушек» (n = 9; 64,3%).
Таблица
Изменения акустического компонента работы дыхания в диапазоне высоких частот (АРД2) в зависимости от структурного поражения легких
* Критерий Краскела — Уоллиса.
** Критерий Манна — Уитни.
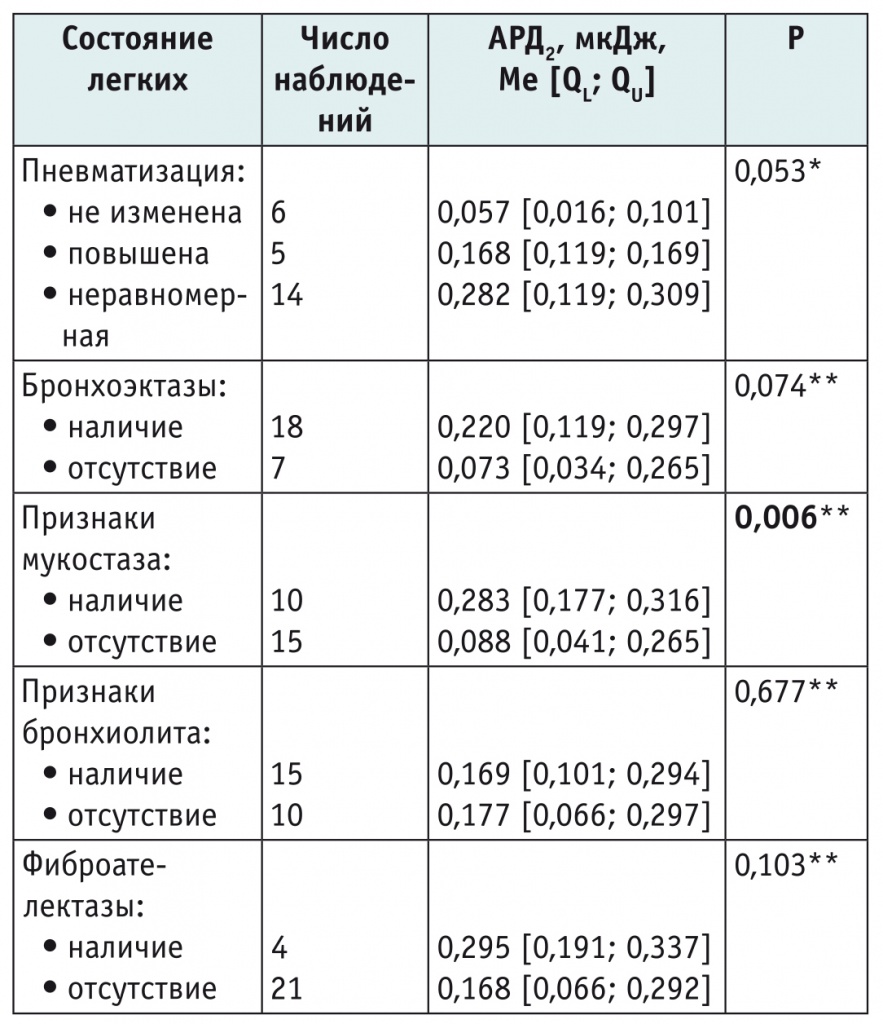
Для установления взаимосвязи между основными показателями компьютерной бронхофонографии и спирографии при муковисцидозе был проведен сравнительный анализ паттернов дыхания и спирограмм в зависимости от степени тяжести вентиляционных нарушений. Отмечено, что по мере усугубления бронхиальной обструкции от легкой к средней степени тяжести происходит прогрессирующее повышение медианы интенсивности АРД2, однако при тяжелой вентиляционной недостаточности регистрировались сигналы АРД2, близкие к норме (рис. 1). Выявлена сильная отрицательная корреляция между значениями ОФВ1 и АРД2 (r = –0,70; p = 0,0001).
Рис. 1. Динамика акустического компонента работы дыхания в диапазоне высоких частот (АРД2) в зависимости от степени тяжести вентиляционной недостаточности, мкДж
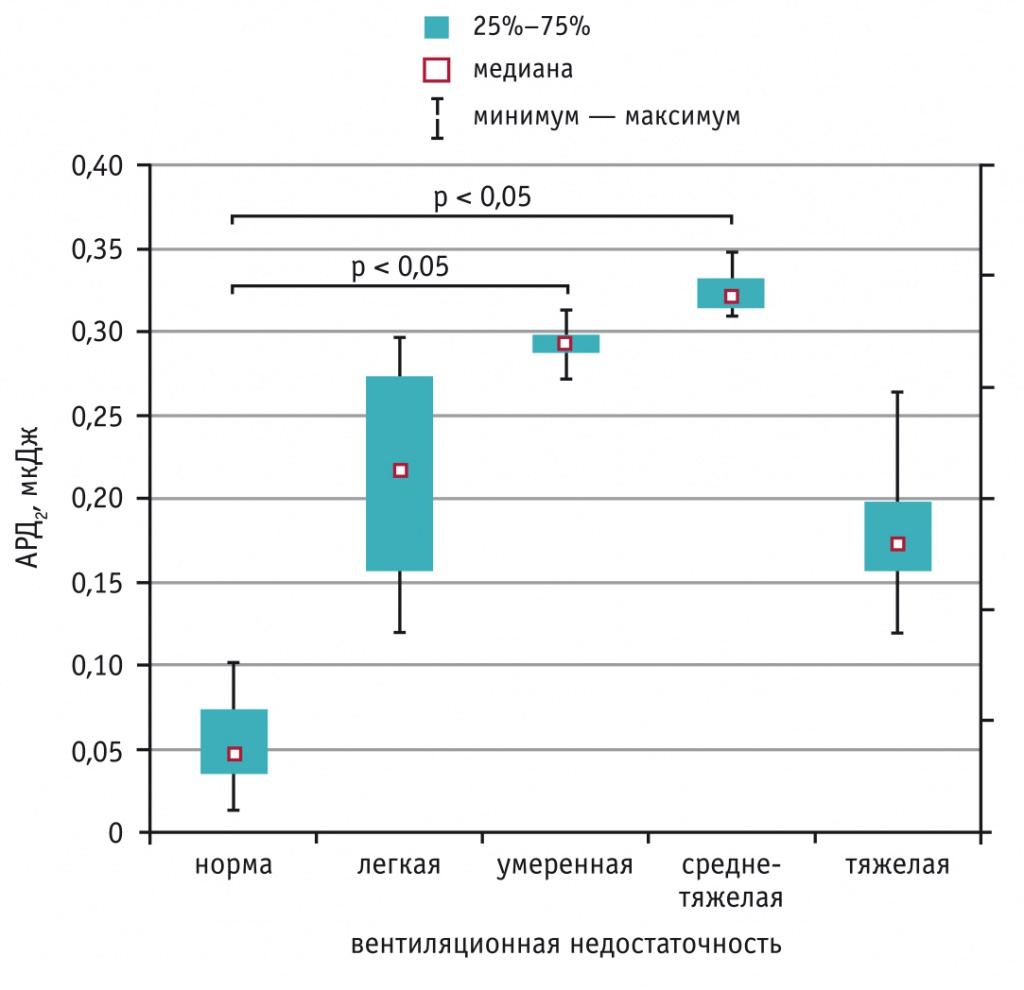
При анализе дополнительных параметров, способных влиять на величину ОФВ1, особо отмечена сильная прямая связь между ОФВ1 и итоговым баллом по шкале Швахмана — Брасфильда (r = 0,81; р = 0,000001). У больных муковисцидозом наблюдалось прогрессивное снижение суммы баллов по данной шкале по мере ухудшения функциональных возможностей органов дыхания (рис. 2), и итоговая оценка у больных с тяжелой бронхообструкцией была статистически значимо ниже, чем в других группах (критерий Краскела — Уоллиса; р = 0,002), ее медиана составила 37,5 балла. Обращало на себя внимание, что именно у этих больных отмечался феномен «гашения» звуковых сигналов АРД2. Помимо этого, между суммой баллов по шкале Швахмана — Брасфильда и величиной АРД2 выявлена отрицательная корреляция средней силы (r = –0,50; p = 0,011).
Рис. 2. Динамика итогового балла по шкале Швахмана — Брасфильда в зависимости от степени тяжести вентиляционной недостаточности
С учетом полученных данных была установлена нелинейная зависимость, которая позволяла оценить степень тяжести бронхиальной обструкции, выраженную в величине ОФВ1, на основании клинической оценки состояния больного по шкале Швахмана — Брасфильда и значения АРД2 по данным компьютерной бронхофонографии. Разработанная зависимость легла в основу компьютерной программы Prognosis (рис. 3), с помощью которой можно прогнозировать значение ОФВ1, исходя из величины АРД2 и итогового балла по шкале Швахмана — Брасфильда. Операционные показатели программы: коэффициент детерминации — 0,88; средняя относительная ошибка аппроксимации — 7,3%. Это характеризует модель как хорошую.
По результатам апробации программы, проведенной на обучающей выборке из 23 больных муковисцидозом, при дополнительной обработке данных с помощью Prognosis достигнуто повышение чувствительности компьютерной бронхофонографии до 80%. Специфичность теста осталась на уровне 100%. Не зарегистрировано ни одного случая ошибочной интерпретации полученных данных у тяжелых пациентов, а основные ошибки диагностики были связаны с наличием у больных легких вентиляционных нарушений. Предсказанные значения ОФВ1 позволили более точно оценивать выраженность бронхиальной обструкции с помощью компьютерной бронхофонографии. Площадь под ROC-кривой составила 0,91753, что отразило отличное качество разработанной модели.
ОБСУЖДЕНИЕ
Исследование функции внешнего дыхания у детей раннего возраста, больных муковисцидозом, является актуальной задачей в педиатрии. В настоящий момент количество методов оценки функционального состояния респираторной системы у данной категории больных ограниченно.
В нашем исследовании диагностическая чувствительность компьютерной бронхофонографии в выявлении бронхиальной обструкции при муковисцидозе составила 69%. Нами выделены две основные категории пациентов, у которых встречались диагностические ошибки: во-первых, это дети с легкими нарушениями вентиляции, у которых следовало предполагать незначительное ограничение экспираторного воздушного потока, не приводящее к повышению АРД2; во-вторых, больные с тяжелыми вентиляционными нарушениями, у большинства из них уровень АРД2 не превышал 0,2 мкДж.
Как известно, в патогенезе бронхиальной обструкции при муковисцидозе ведущую роль играет обтурация просвета бронхов густой мокротой [9]. Уменьшение диаметра воздухоносных путей способствует формированию турбулентных потоков воздуха, что по данным компьютерной бронхофонографии регистрируется в виде нарастания АРД2 [2]. В настоящем исследовании при сопоставлении результатов компьютерной бронхофонографии и компьютерной томографии легких отмечено, что повышение АРД2 более 0,2 мкДж в первую очередь связано с наличием большого количества вязкой мокроты и развитием мукостаза. С другой стороны, исходя из положений респираторной акустики, необходимым условием для распространения звуковой волны является наличие сохранного просвета дыхательных путей, в противном случае все звуковые феномены могут исчезнуть либо существенно ослабиться [10]. Вероятнее всего, тяжелая обструкция бронхов сопровождалась выраженным мукостазом, что создавало крайне высокую вероятность полной обтурации просвета густой вязкой мокротой и блокады распространения звуковых волн. Это приводило к получению ложноотрицательных результатов компьютерной бронхофонографии у данной группы больных, несмотря на наличие выраженных нарушений вентиляции.
Как косвенное отражение тяжелого поражения органов дыхания можно было рассматривать и низкую оценку клинического состояния больных по шкале Швахмана — Брасфильда. Наше исследование продемонстрировало наличие сильной прямой корреляции между состоянием ребенка и величиной ОФВ1, что согласуется с данными литературы [8], при этом у половины детей, набравших 40 баллов и менее по шкале Швахмана — Брасфильда, АРД2 не превышал нормальных значений. Таким образом, именно у клинически тяжелых пациентов следовало предполагать наличие выраженных вентиляционных нарушений, особенно при получении результатов компьютерной бронхофонографии, близких к нормальным.
Применение программного обеспечения Prognosis, учитывающего результаты клинического и функционального обследования больных, позволило избегать ошибочной интерпретации результатов компьютерной бронхофонографии у тяжелых пациентов. Помимо этого, расчетная величина ОФВ1 дала возможность проводить количественную оценку выраженности бронхообструктивного синдрома у тех детей, у которых применение спирографии затруднено в силу возраста. Принимая во внимание простоту выполнения компьютерной бронхофонографии и легкость подсчета итогового балла по шкале Швахмана — Брасфильда, данный диагностический подход перспективен для оценки состояния функции внешнего дыхания у детей раннего возраста, больных муковисцидозом.
ЗАКЛЮЧЕНИЕ
При анализе результатов компьютерной бронхофонографии в зависимости от характера структурного поражения легких установлено, что повышение акустического компонента работы дыхания в диапазоне высоких частот (АРД2) более 0,2 мкДж в первую очередь ассоциировано с явлениями мукостаза — одного из ключевых звеньев в патогенезе муковисцидоза.
Выявлена сильная отрицательная корреляция между значениями ОФВ1 и АРД2, которая носит нелинейный характер. При интерпретации результатов компьютерной бронхофонографии у детей, набравших 40 баллов и менее по шкале Швахмана — Брасфильда, следовало предполагать наличие тяжелой бронхиальной обструкции.
Разработана прогностическая модель, позволяющая оценивать степень тяжести вентиляционных нарушений при муковисцидозе с помощью компьютерной бронхофонографии и итогового балла по шкале Швахмана — Брасфильда. Данная модель была реализована в программном обеспечении Prognosis, применение которого при интерпретации результатов компьютерной бронхофонографии способствовало повышению чувствительности метода до 80%.








