Одной из актуальных проблем акушерства, неонатологии и педиатрии является задержка внутриутробного роста и развития (ЗВУР)[1]. В зарубежной литературе для описания ЗВУР используется сразу несколько терминов: intrauterine growth retardation, intrauterine growth restriction, fetal growth restriction[1–3]. В настоящее время имеются несоответствия в терминологии и определениях, используемых для описания субоптимального роста плода и новорожденного[3].
Цель данной статьи: рассмотреть современные представления о ЗВУР.
В разных странах мира частота ЗВУР колеблется от 3% до 30%[1, 3]. Такая разная частота в популяциях может отражать отсутствие единообразия в дефинициях и оценке ЗВУР[3]. ЗВУР встречается в 3 раза чаще у недоношенных детей, чем у доношенных и переношенных. Распространенность ЗВУР увеличивается с уменьшением гестационного возраста[1–3].
Невынашивание беременности и ЗВУР часто связаны друг с другом наличием общих патогенетических механизмов развития[1, 3]. ЗВУР является важным фактором риска смерти в неонатальном и постнеонатальном периодах[4, 5]. Смертность детей с ЗВУР в 3–10 раз превышает смертность новорожденных с нормальным развитием[1, 3]. Наличие ЗВУР увеличивает риск мертворождения в 8 раз. Около 20% мертворожденных младенцев имеют ЗВУР[4, 6].
В настоящее время в мировой медицине используется более 30 различных определений ЗВУР. Единого определения в литературе не существует[3, 6–8]. В российском Национальном руководстве по неонатологии дается расширенное определение: «ЗВУР — это синдром, который появляется во внутриутробном периоде и характеризуется замедлением, остановкой или отрицательной динамикой размеров плода и проявляется у новорожденного снижением массы тела (как интегрального показателя размеров плода) на 2 и более стандартных отклонения (или ниже 10-го центиля) по сравнению с долженствующей для гестационного возраста»[1].
ЗВУР — одна из универсальных реакций плода в ответ на неблагополучие в период внутриутробного развития. Большинство авторов разделяют факторы риска ЗВУР на следующие категории: родительские (материнские и отцовские), плацентарные, плодовые[1, 3]. Некоторые исследователи выделяют дополнительно социально-биологические, социально-экономические, экологические факторы[1, 3, 7, 8]. Несмотря на достаточно большое количество известных факторов, приводящих к ЗВУР, у 40% детей истинную причину установить не удается[3, 7, 8].
К материнским факторам риска ЗВУР относят возраст матери менее 16 и более 40 лет, низкий вес и рост; особенности, связанные с этнической принадлежностью матери (например, низкорослость у малых народностей); белково-калорийное голодание женщины, высокий паритет беременности, бесплодие в анамнезе, выкидыши, короткий срок между беременностями (менее 2 лет), рождение предыдущих детей с ЗВУР, мертворождение, преэклампсию, кровотечения, пороки развития матки[1, 3, 7]. Большое значение придается заболеваниям матери, таким как гипертоническая болезнь, мальабсорбция, аутоиммунные заболевания, СД, хронические заболевания печени, легких, почек, сердца, антифосфолипидный синдром, анемии, ожирение, инфекции[3, 7, 8].
К отцовским факторам риска ЗВУР относится низкий вес при рождении у отца[1, 3, 9].
Плацентарные факторы риска ЗВУР: структурные аномалии плаценты, аномалии прикрепления плаценты, патология сосудов материнской части, патология сосудов плодовой части, воспалительные процессы в плаценте[1, 3, 9], а также недостаточная масса и поверхность плаценты (менее 8% от массы новорожденного)[3, 9].
К плодовым факторам риска развития ЗВУР причисляют хромосомные аномалии у плода, изодисомии, дупликации длинного или короткого плеча хромосом, микроделеции [1–3], врожденные пороки развития (особенно пороки ЦНС и скелета), аномалии обмена веществ, врожденные инфекции (цитомегаловирусную инфекцию, токсоплазмоз, краснуху, ветряную оспу, туберкулез, ВИЧ, сифилис, малярию), многоплодие[1–3, 9]. Плодовые факторы, вероятнее всего, имеют решающее значение в генезе отставания роста и прогнозе дальнейшей жизни[3, 8, 9].
Социально-биологические, или социально-экономические, факторы риска ЗВУР: низкие экономический статус, образовательный уровень матери, недоступность медицинской помощи, низкое качество перинатальной помощи, тяжелый физический труд, профессиональные вредности, постоянная работа во время беременности, неполная семья, нежеланная беременность, проживание в высокогорных районах, курение (активное и пассивное), алкоголизм, токсикомания, наркомания, прием некоторых медикаментов (β-блокаторов, оральных антикоагулянтов), воздействие радиации, вибрации, химических факторов и тератогенов[1–3, 9]. В зарубежной литературе данную группу причин ЗВУР часто называют факторами окружающей среды, или экологическими факторами[3, 6, 7, 9].
Многообразие причин ЗВУР обусловливает то, что группа детей с ней очень неоднородная[1–3, 8]. Иногда ЗВУР может быть одним из проявлений генетических заболеваний. В других случаях она возникает как следствие внутриутробно приобретенных заболеваний — внутриутробных инфекций, нарушений обмена веществ. У некоторых детей ЗВУР может трактоваться как самостоятельная патология[1–3, 9].
Пренатальная диагностика ЗВУР основана на сопоставлении индивидуальных фетометрических показателей, полученных в результате УЗИ плода, с нормативными значениями. Оптимальным для оценки внутриутробного роста является составление индивидуальных диаграмм роста плода[3, 7, 10]. Такая диаграмма помогает интерпретировать рост плода и диагностировать ЗВУР[3, 10]. Диагностическим критерием ЗВУР плода считается снижение массы тела и/или длины тела менее 10-го центиля[1–3, 7, 8].
Для построения индивидуальных диаграмм роста можно использовать интернет-ресурс http://www.gestation.net. На сайте имеется программное обеспечение для построения диаграмм роста, для расчета веса и гестационного возраста плода[3, 10].
Диаграммы роста плода имеют поправку на рост и вес матери, этническое происхождение, паритет беременности[3, 7, 8, 10]. Для оценки роста плода также важны определение объема околоплодных вод и проведение допплерографии пупочной артерии с 26 недель беременности до рождения ребенка[10, 11]. Биометрия плода должна оцениваться не чаще чем каждые 2 недели[3, 10, 11].
Несмотря на отработанный алгоритм пренатальной диагностики ЗВУР, она не всегда эффективна[3, 7, 8]. В настоящее время только у 30–40% детей с ограничением роста диагноз ЗВУР выставлен антенатально[1, 3]. Низкая эффективность антенатальной диагностики ЗВУР может увеличивать риск неблагоприятных перинатальных исходов[1, 3, 12].
Постнатально диагноз ЗВУР устанавливают на основании сопоставления параметров физического развития ребенка при рождении с должными параметрами[1, 3, 7, 8]. Для оценки антропометрии используют таблицы и графики сигмального и центильного типа, которые отражают динамику нарастания веса, роста, окружности головы и других антропометрических показателей в зависимости от гестационного возраста[1, 3, 8].
Ранее для оценки антропометрических показателей ребенка (массы, длины тела и окружности головы) использовали таблицы L.O. Lubchenko (1967), данные Г.М. Дементьевой и Е.В. Короткой (1981)[1, 3, 7]. В настоящее время для оценки соответствия антропометрических показателей ребенка должным значениям применяются центильные графики и таблицы I.E. Olsen (2010), I.R. Fenton (2013), Intergrowth-21st. (2014)[3, 7, 8, 11].
Современные таблицы составлены с учетом гендерных различий[3, 8, 12]. Темпы роста мальчиков выше темпов роста девочек[3, 7, 8, 11]. Поэтому для правильной оценки необходимо учитывать пол ребенка[3, 8, 12].
Нормой при оценке по центильным таблицам является диапазон от 25-го до 75-го центиля, при оценке по сигмальным таблицам нормой считается интервал от –1 до +1 сигмального отклонения. За рубежом синонимом сигмального отклонения является z-индекс (z-score)[3, 7, 8].
Термин «ниже среднего» используется для показателя, находящегося в интервале от 25-го до 10-го центиля или в интервале от –1 до –2 сигмальных отклонений (z-score от –1 до –2). Низкий показатель, который характеризует наличие ЗВУР, — показатель антропометрии, имеющий значение менее 10-го центиля или менее –2 сигмальных отклонений от среднего значения (z-score менее –2)[1, 3, 7, 8, 11].
Таким образом, ЗВУР у новорожденного ребенка диагностируется при антропометрических показателях менее 10-го центиля или менее –2 сигмальных отклонений (z-score) относительно должных значений для гестационного возраста[1, 3, 7, 8, 12]. За основу диагностики в первую очередь берется оценка массы тела как интегрального показателя размеров новорожденного ребенка[3, 7, 8].
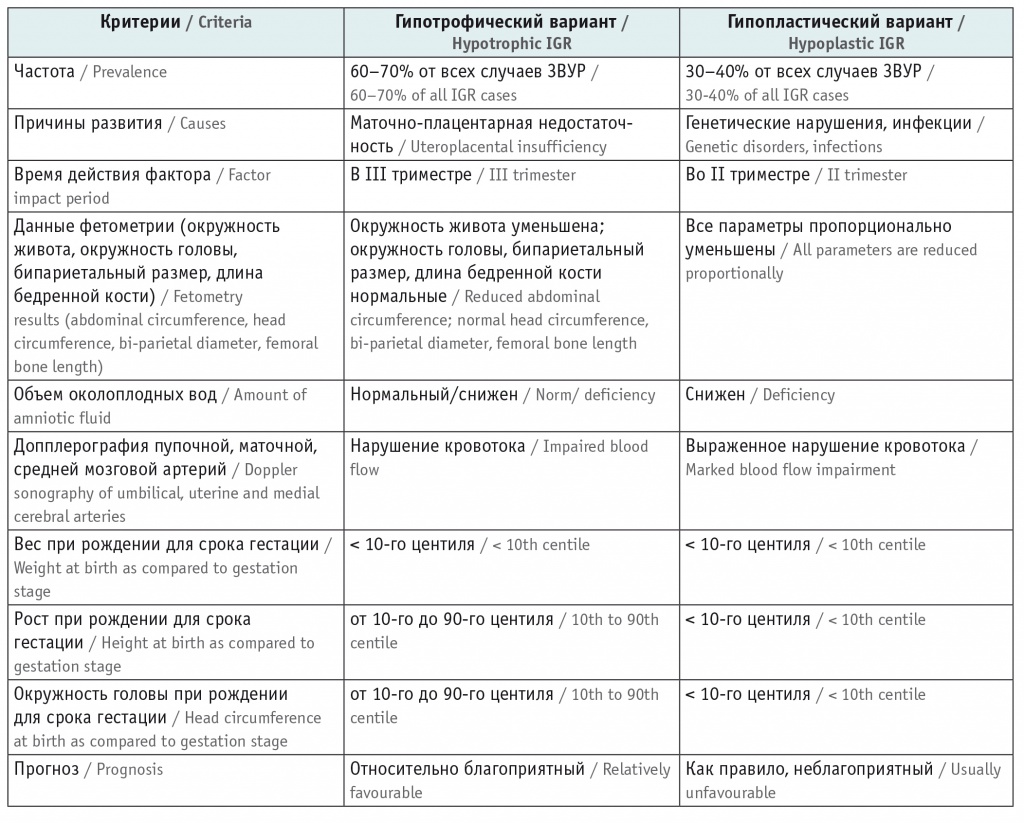
В зависимости от отставания только веса или одновременного отставания веса и роста выделяют симметричный и асимметричный варианты ЗВУР[1, 3, 8]. Выделение гипотрофического и гипопластического вариантов ЗВУР предусмотрено в МКБ-10 (1989) [13]. В 16-м классе «Некоторые состояния, возникающие в перинатальном периоде» выделен подкласс «P05 Замедленный рост и недостаточность питания плода».
Для ЗВУР предусмотрены четыре кодировки. Первая кодировка «Р05.0 "Маловесный" для гестационного возраста плод» относится к состоянию, когда масса тела ниже, а длина тела выше 10-го центиля для гестационного возраста. Это асимметричный, или гипотрофический, вариант ЗВУР[1, 3]. Вторая кодировка «Р05.1 Малый размер плода для гестационного возраста» соответствует состоянию, когда масса и длина тела ниже 10-го центиля для гестационного возраста. Это симметричный, или гипопластический, вариант ЗВУР[1, 3]. Третья кодировка «Р05.2 Недостаточность питания плода без упоминания о "маловесном" или маленьком для гестационного возраста» используется для новорожденного, у которого нет снижения массы тела, но отмечаются признаки недостаточности питания, такие как сухость, шелушение кожи и неполноценность подкожной клетчатки. Четвертая — «Р05.9 Замедленный рост плода неуточненный» — это задержка роста плода без дополнительного уточнения[13].
На практике не всегда у плода и новорожденного ребенка можно четко выделить симметричный (гипопластический) или асимметричный (гипотрофический) вариант ЗВУР[1, 3, 7, 13]. Так, по данным Г.М. Дементьевой, у 80% детей с ЗВУР снижение массы тела сочетается с уменьшением его длины[1, 2]. У 64% детей одновременно со снижением массы тела наблюдается уменьшение окружности головы[1, 3, 11].
Асимметричный, или гипотрофический, вариант ЗВУР является более распространенным и регистрируется с частотой до 60–70% от всех случаев ЗВУР[1, 3, 7, 11]. При гипотрофическом варианте отечественные ученые допускают постановку диагноза внутриутробной (пренатальной) гипотрофии[1, 2]. При асимметричном варианте ЗВУР плод внутриутробно имеет лишь небольшое ограничение в питательных веществах и газообмене. Патологический фактор при асимметричном варианте ЗВУР воздействовал в III триместре беременности[1, 3, 7].
Наиболее часто асимметричный вариант ЗВУР регистрируется при тяжелом гестозе второй половины беременности, преэклампсии, хронической гипертензии[6, 7]. При гипотрофическом варианте ЗВУР у детей постнатально имеется снижение веса относительно должных показателей для срока гестации[3, 7]. Часто выраженное отставание веса сопровождается незначительным отставанием роста[1, 7].
У детей с асимметричным вариантом ЗВУР окружность головы нормальна для срока гестации[3, 7, 11]. У большинства из них прогноз относительно благоприятный[1, 3, 9]. Масса и структура головного мозга соответствуют гестационному возрасту[6, 7]. Тяжелые перинатальные поражения головного мозга при асимметричном варианте ЗВУР имеются редко[1, 3, 6, 9].
Симметричная, или гипопластическая, ЗВУР встречается реже — до 30–40% от всех случаев ЗВУР[3, 7, 11]. При гипопластическом варианте пренатально при фетометрии регистрируется симметричное уменьшение всех размеров плода[3, 7, 11]. Патологический фактор при симметричном ограничении роста воздействует на ранних сроках развития плода, чаще во II триместре беременности[1, 7].
Симметричный вариант ЗВУР наблюдается при многоплодной беременности, у юных матерей, при проживании в высокогорных районах, дефиците питания матери, при врожденных инфекциях и генетических синдромах[6, 7]. У детей при симметричном варианте ЗВУР происходит одновременное отставание массы и длины тела[3, 7].
Зарубежные авторы при симметричном варианте ЗВУР описывают общее, или тотальное, ограничение роста[3, 7, 11]. У таких детей все параметры пропорционально уменьшены[3, 7], в частности окружность головы уменьшена пропорционально остальным частям тела[3, 9]. У них могут быть единичные стигмы дизэмбриогенеза[1].
Гипопластический вариант ЗВУР часто приводит к неблагоприятным последствиям. У младенцев имеются тяжелые неврологические нарушения[1, 3, 9]. Неврологическая заболеваемость у детей с симметричным вариантом ЗВУР в 5–10 раз выше, чем у детей без ЗВУР[3, 6, 8]. Основные отличия гипотофического и гипопластического варианта ЗВУР приведены в таблице.
Таблица
Гипотрофический и гипопластический варианты задержки внутриутробного роста (ЗВУР)
Отечественные авторы выделяют также третий вариант ЗВУР — диспластический[1]. Для диспластического варианта характерно наличие врожденных пороков развития, множественных стигм дизэмбриогенеза (более 5 стигм), диспропорций тела при значительном снижении роста. По данным литературы, врожденные пороки развития есть у 10% детей с ЗВУР[3, 7, 11]. Диспластический вариант ЗВУР регистрируется у детей с хромосомными нарушениями, с генными мутациями, при врожденной инфекции, алкоголизме, токсикомании и наркомании матери[1, 2].
В зависимости от степени отставания антропометрических показателей от должных значений выделяют постнатально несколько степеней тяжести ЗВУР[1, 3, 8, 11, 14]. Подход к разделению на степени тяжести у разных авторов имеет отличия. Общая концепция такова, что чем значительнее отклонение показателей антропометрии от нормативных значений, тем тяжелее ЗВУР и хуже краткосрочный и долгосрочный прогноз[1, 3, 8, 11]. По данным отечественных и зарубежных авторов, дети с отклонениями массы тела и роста ниже 3-го центиля имеют самый высокий риск неблагоприятных исходов[1–3, 7, 11]. У 50% детей отмечено отставание в физическом развитии в раннем и подростковом возрасте, у 20–40% формируются невротические реакции[1, 2].
В российском Национальном руководстве по неонатологии предлагается подробная градация на степени тяжести ЗВУР[1]. Первая степень тяжести (легкая) характеризуется уменьшением массы тела ниже 10-го центиля при нормальной или умеренно сниженной длине тела. При второй степени тяжести (средней) наблюдается снижение как массы тела, так и длины, показатели находятся в коридоре от 10-го до 3-го центиля. Третья степень (тяжелая) характеризуется уменьшением всех параметров физического развития ниже 3-го центиля.
В данной градации на степени тяжести не прослеживается строгое разделение в соответствии с вариантами ЗВУР (гипотрофическим, гипопластическим). Концепция такой градации в следующем. Действие фактора, нарушающего рост плода, в большинстве случаев первоначально приводит к снижению массы тела. Затем при нарастании дефицита массы тела начинает появляться и нарастать дефицит длины тела и окружности головы[1, 3, 11].
Одна из важных проблем — это разделение детей со ЗВУР и «малых для гестационного возраста»[1, 3, 11]. В англоязычной литературе группа детей, «малых для срока гестации», имеет обозначение Small for Gestational Age (SGA). Долгое время термины «малый для гестационного возраста» и ЗВУР использовали как синонимы[3, 11, 15], но в настоящее время их синонимами не считают[3, 7, 11].
Термин «малый для гестационного возраста» применяется для описания «физиологически», или конституционно маленького плода и новорожденного[3, 11]. Такой ребенок имеет показатели антропометрии менее 10-го центиля, но при этом определяются нормальный объем околоплодных вод и нормальные допплерометрические показатели пупочных артерий[3, 7, 11]. По данным зарубежной литературы, около 50–70% младенцев с антропометрическими показателями при рождении менее 10-го центиля являются «конституционно маленькими детьми», т. е. детьми без ЗВУР[3, 11].
Термин ЗВУР используется для описания патологически малого плода[3, 11]. У такого ребенка показатели антропометрии менее 10-го центиля, при этом фиксируются маловодие (олигидроамнион), и/или нарушение кровотока в пупочных артериях, и/или плохая интервальная скорость роста, и/или снижение показателей роста ниже 3-го центиля[3, 7, 11]. Для патологического ограничения роста, или ЗВУР, характерно все большее отставание роста по данным фетометрии плода[7, 11].
УЗИ плода, плаценты и оценка объема околоплодных вод, допплеровских показателей пупочной артерии помогают в дифференцировке физиологического и патологического ограничения роста плода[3, 11]. Рекомендуется последовательное наблюдение за ростом и параметрами с кратностью 1 раз в 2 недели[3, 10, 16]. Этот подход позволяет изучать траектории роста, которые могут помочь в дифференцировке физиологических и патологических ограничений роста[3, 10, 11].
В современной зарубежной литературе ЗВУР определяется как неспособность плода достичь своего «потенциала роста»[3, 7, 11]. Под «потенциалом роста» понимается потенциальный размер, определенный генетикой. В англоязычной литературе неспособность плода достичь своего «потенциала роста» описывается термином Failure to Reach the Potential Growth[3, 7, 11]. При ЗВУР один или несколько патологических факторов ингибируют генетический «потенциал роста»[3, 11, 17].
Задача клинициста состоит в выделении и разграничении детей, «малых для гестационного возраста», и детей с ЗВУР. В дифференцировании физиологического состояния «малый для гестационного возраста» и патологического состояния ЗВУР помогает анализ траектории роста плода[3, 7, 9, 17]. Важным критерием является неспособность плода удерживать рост вдоль стандартизированной кривой роста[3, 7, 11]. В качестве контроля используется собственный рост плода при последовательных измерениях[9, 17]. Если срок гестации точно не установлен, то проводят оценку роста плода в течение 2–4-недельного интервала[3, 10, 11, 15, 17].
Состояния, связанные с ограничением внутриутробного роста или с «малым размером», будут иметь разные кодировки и в МКБ-11 (2018), которая начнет применяться с 2022 года. Для детей, «малых для гестационного возраста», выделены кодировки: «KA20.00 Малый для гестационного возраста, симметричный», «КА20.01 Малый для гестационного возраста, асимметричный», «KA20.0Z Малый для гестационного возраста неуточненный». Для детей с ЗВУР, или ограничением внутриутробного роста, созданы свои кодировки: «КА20.10 Асимметричное внутриутробное ограничение роста», «КА20.11 Симметричное ограничение внутриутробного роста», «KA20.12 Ограничение внутриутробного роста, связанное с малым для гестационного возраста»[18].
По данным зарубежной современной литературы, среди новорожденных с показателями антропометрии менее 10-го центиля у 50–60% имеется патологическое ограничение роста, то есть ЗВУР. До 40–50% детей с показателями ниже 10-го центиля могут быть небольшими вследствие особенностей конституции — здоровые «маленькие» плоды и дети, например от невысоких родителей[3, 11]. Это вызывает определенные сложности при диагностике. Такие маленькие плоды и дети могут подвергаться необоснованным ятрогенным вмешательствам[3, 19].
Отдаленные последствия ЗВУР стали активно изучаться в конце прошлого века[1, 4]. Исследования последних лет показывают, что ЗВУР оказывает долгосрочное влияние на эндокринную систему, неврологическое развитие и гомеостаз[1–3, 5, 20]. Инвалидность, обусловленная тяжелыми поражениями нервной системы (детский церебральный паралич, эпилепсия, гидроцефалия), возникает к возрасту 6 лет у 12,6% детей с ЗВУР[1, 2]. У 32% детей с тяжелой формой ЗВУР имеются проблемы при обучении, и они не могут окончить полный курс общеобразовательной школы[2].
Доля детей с хроническими заболеваниями легких составляет 74% при наличии ЗВУР и 49% при ее отсутствии[1, 2]. У младенцев с ЗВУР по сравнению с детьми без нее чаще в возрасте 18–22 месяцев регистрируются нарушения роста, низкий вес, снижение окружности головы и нарушения зрения[3, 19–22]. Разница в росте и антропометрических показателях между детьми с и без ЗВУР нивелируется только в 12,5 года[22].
Несколько исследований продемонстрировали предрасположенность во взрослой жизни к развитию ожирения, гипертонии, сердечно-сосудистых заболеваний и СД[3, 11, 22, 23]. Однако полный генез этих связей до конца не установлен и требует изучения[1, 11, 23].
ЗАКЛЮЧЕНИЕ
При изучении задержки внутриутробного роста (ЗВУР) остается много нерешенных вопросов. Предметом дискуссий являются как само определение и оценка многофакторных причин, так и подходы к диагностике ЗВУР, сложности в характеристике и прогнозировании данного состояния. По мнению Американского общества акушеров и гинекологов, ЗВУР — одна из самых распространенных и сложных проблем в современной перинатологии.
Прогноз у детей зависит от факторов риска, степени тяжести и клинического варианта ЗВУР.
В настоящее время имеются несоответствия в терминологии и определениях, используемых для описания субоптимального роста новорожденного. Наибольший риск неблагоприятного исхода отмечается у детей с показателями антропометрии при рождении ниже 3-го центиля. Необходимы масштабные проспективные исследования для выработки комплексных подходов к клинической практике ведения детей с ЗВУР.
Поступила: 19.02.2020
Принята к публикации: 24.03.2020








