Симптомокомплекс рожистого воспаления (англ. еrysipelas; РВ) известен давно и был описан еще Гиппократом (V в. до н.э.) и Авиценной (980–1037 гг.). Однако, несмотря на значительные успехи антибактериальной терапии, РВ остается медико-социальной проблемой, а частота ее встречаемости в различных регионах России составляет от 5–6 до 20 случаев на 10 тыс. населения. РВ встречается во всех возрастных группах, однако дети болеют реже[1].
РВ как нозологическая форма относится к группе пиодермий. Это инфекционная болезнь человека, вызываемая стрептококком группы А (не менее 70% всех случаев), протекающая в первичной (острая) или рецидивирующей (хроническая) формах, характеризуется развитием выраженных симптомов интоксикации и очаговым серозным или серозно-геморрагическим воспалением кожи (реже слизистых оболочек)[2, 3]. Многие исследователи рассматривают РВ как полиэтиологическое заболевание, в развитии которого могут участвовать микроорганизмы различных родов и семейств бактерий (Staphylococcus aureus, коагулазонегативные Staphylococcus spp., Streptococcus dysgalactiae, Streptococcus pneumoniae, Klebsiella pneumoniae, Yersinia enterocolitica, Haemophilus influenza, Pseudomonas spp., Citrobacter diversus, Escherichia coli, Proteus morganii)[4, 5]. В 20–50% случаев это микст-инфекция, сочетание гемолитического стрептококка группы А (S. pyogenes) и S. aureus[2].
Клиническая картина и степень тяжести течения РВ зависят от количества патогенных микроорганизмов, вирулентности штамма, ассоциаций микроорганизмов и, как следствие, дисбиоза кожи, приводящего к повреждению барьерной функции, в результате чего возбудитель размножается и накапливается в дерме, развиваются бактериемия и токсемия. Местные изменения в очаге воспаления имеют инфекционно-аллергический характер с участием иммунокомплексного процесса, могут активировать компенсаторные механизмы организма[2, 3, 5, 6].
При РВ наблюдаются различные клинические формы воспаления: эритематозная, буллезная, флегмонозная (расплавление только подкожно-жировой клетчатки) и гангренозная, которая сопровождается развитием гангрены подкожно-жировой клетчатки, фасций, мышц[1–3, 6]. У детей наиболее часто встречается эритематозная форма РВ, которая локализуется преимущественно в области щек, периорбитальной области, головы, шеи, реже в паховой области и конечностях. Эта форма наблюдается при первичной форме болезни и редко имеет рецидивирующее течение.
Диагностика РВ прежде всего основана на обнаружении характерного клинического симптомокомплекса: острое начало болезни с выраженными симптомами интоксикации; локализация местного воспалительного процесса на лице и нижних конечностях; развитие типичных местных проявлений с характерной эритемой, возможным местным геморрагическим синдромом; отсутствие выраженных болей в очаге воспаления в покое; развитие регионарного лимфаденита[1, 2]. В дебюте РВ характерны изменения в общем анализе крови (лейкоцитоз, нейтрофилез и умеренное повышение скорости оседания эритроцитов (СОЭ)), повышение титра антистрептолизина-О и других противострептококковых антител (антистрептогиалуронидазы, антидеоксирибонуклеазы Б, антистрептокиназы и др.). Бактериологические, серологические, молекулярно-биологические методы исследования имеют второстепенное значение в рутинной диагностике РВ[1, 3].
Дифференциальный диагноз эритематозной формы РВ у детей следует проводить с буллезным импетиго, эксфолиативным дерматитом Риттера фон Риттерсхайна (синдром SSSS), панникулитом, узловатой эритемой; эритематозно-буллезную — с везикулезно-буллезными дерматозами различной этиологии (аллергический дерматит, экзема, опоясывающий лишай и др.)[5].
Учитывая склонность к быстрому распространению и генерализации воспалительного процесса с возможным развитием осложнений, наличие сопутствующей патологии является показанием для госпитализации пациентов детского возраста в стационар.
Лечение РВ у детей включает антибактериальную (полусинтетические пенициллины, в том числе «защищенные» пенициллины, цефалоспорины II и III поколений, макролиды, в тяжелых случаях карбапенемы), десенсибилизирующую, дезинтоксикационную и местную терапию. При буллезно-геморрагическом РВ, тяжелом течении, а также осложнениях (абсцесс, флегмона и др.) оправданно назначение комбинированной антибактериальной терапии (без использования β-лактамов). Выбор препарата и способа его введения зависит от индивидуальной переносимости, чувствительности возбудителя и условий лечения. Курс лечения в среднем составляет 7–10 дней, может быть пролонгирован до 14 дней в зависимости от состояния пациента. В амбулаторных условиях при непереносимости β-лактамных антибиотиков могут быть использованы макролиды — азитромицин[1, 5, 7].
Местная терапия требуется только при буллезных формах РВ. Физиотерапия используется на всех этапах лечения по мере стихания воспалительного процесса. В остром периоде применят ультрафиолетовое облучение средневолнового диапазона, ультравысокочастотную терапию с целью оказания противовоспалительного, обезболивающего, трофического действия. Установлена высокая эффективность низкоинтенсивной лазеротерапии. В настоящее время широко применяются физические факторы: общая магнитотерапия и озонотерапия[2, 5].
После РВ необходимо следить за гигиеной кожи с использованием деликатных моющих средств и эмолентов с целью восстановления защитных функций кожи и микробиома[7].
В ряде случаев РВ у детей может протекать нетипично, и вниманию специалистов представляется клинический случай РВ у девочки 10 лет, осложненного аллергической реакцией.
КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ
В отделение челюстно-лицевой хирургии ГБУЗ ДКГБ св. Владимира ДЗМ поступила девочка А., 10 лет, с предварительным диагнозом: РВ в правых щечной, подглазничной областях. Ребенок госпитализирован на 4-е сутки заболевания, когда первоначально появившееся красное пятно в динамике стало увеличиваться.
Из анамнеза известно, что девочка от 1-й беременности, 1-х срочных физиологических родов, родилась с массой 3580 г, ростом 52 см. Росла и развивалась по возрасту, вакцинирована согласно Национальному календарю профилактических прививок. С 2 лет наблюдается по поводу атопического дерматита. В течение последних 6 мес антибактериальных препаратов не принимала.
При поступлении в отделение девочка предъявляла жалобы на гиперемию кожи, боль, отек в правой щечной и подглазничной областях, однократный подъем температуры до 38,0°С. Травм, расчесов и/или укусов в области поражения у ребенка не было.
Самочувствие было нарушено за счет симптомов интоксикации и локальных изменений в области правой половины лица с болевым синдромом. Температура тела не повышалась. Кожные покровы бледно-розовые, проявления атопического дерматита (лентикулярные папулы плотной консистенции, покрытые отрубевидными чешуйками, очаги лихенизации) в области локтевых, коленных сгибов и голеностопных суставов, сопровождающиеся зудом. Катаральных проявлений не было. Полость рта санирована. Изменений со стороны бронхолегочной и сердечно-сосудистой систем, органов брюшной полости не выявлено. Физиологические отправления в норме.
Местно: в правой щечной и подглазничной областях гиперемия и отек кожи, края неровные, кожа горячая на ощупь, болезненность при пальпации.
На основании жалоб, анамнеза заболевания, клинической картины был установлен предварительный диагноз: РВ в правой щечной и подглазничной областях с вероятной этиологией Streptococcus группы А.
Девочка госпитализирована в отделение челюстно-лицевой хирургии. Была назначена антибактериальная терапия — цефотаксим в дозе 1 г 3 раза в день внутримышечно. Однако в течение следующих 2 суток наблюдалось распространение поражения кожи: нарастание гиперемии, отека кожи на всю правую половину лица с переходом на левую половину лица, выраженный отек и гиперемия век обоих глаз, появление мокнутия пораженной кожи в области щек, нарастание болезненности и зуда. В области шеи, груди, боковых поверхностей туловища, предплечья и кистей рук, бедер появились мелкие пузырьки — как единичные, так и группами, которые становились вялыми пузырями с дряблой покрышкой. В области локтевых и коленных сгибов, кожи голеностопных суставов признаки атопического дерматита не усиливались. Общее состояние и самочувствие без отрицательной динамики, температура тела не повышалась, симптомы интоксикации не наросли, по органам и системам — без ухудшения. Данные клинические проявления на фоне антибактериальной терапии были расценены как проявления аллергической реакции, с другой стороны, нельзя было исключить бактериальную ассоциацию, в том числе S. aureus.
Был добавлен антигистаминовый препарат хлоропирамин 25 мг/сут и однократно введен дексаметазон в дозе 6 мг внутримышечно. На данном этапе смены антибактериальной терапии не проводилось, очаги поражения на лице обрабатывались водорастворимым хлоргексидином с нанесением бетадина.
При поступлении в лабораторных анализах отсутствовали признаки воспаления в общеклиническом анализе крови (лейкоциты — 6,87 × 109/л, нейтрофилы — 54%, лимфоциты — 39%, моноциты — 4%, эозинофилы — 3%, СОЭ — 10 мм/ч); общеклинический анализ мочи — без патологии, гуморальная активность не выявлена (уровень С-реактивного белка — до 2 мг/л). В биохимическом анализе крови: функциональные показатели печени, почек — без патологии; электролитный баланс, ферментативная активность, показатели гуморального иммунитета — в пределах возрастной нормы. Выявлено повышение уровня антистрептолизина-О до 440 ЕД/мл.
К 5-м суткам от начала терапии самочувствие девочки оставалось стабильным, воспалительные изменения кожи в области правой и левой половин лица по активности проявлений и площади поражения сохранялись прежними, только наблюдалось отслоение эпидермиса с обнажением эритематозной, блестящей и влажной кожи (рис. 1). В связи с этим мы продолжали поиск этиологической причины, неоднократно проводились посевы на флору с участков пораженной кожи, результаты которых были отрицательными. Только в одном из посевов из зева был выделен Streptoccocus viridans с чувствительностью к антибактериальным препаратам (цефуроксиму, азитромицину, линезолиду, цефотаксиму, пенициллину, ванкомицину, цефепиму), что не позволяет утверждать, что данный возбудитель являлся этиологическим фактором.
Рис. 1. Пациентка А. на 5-е сутки с момента госпитализации. Здесь и далее иллюстрации авторов
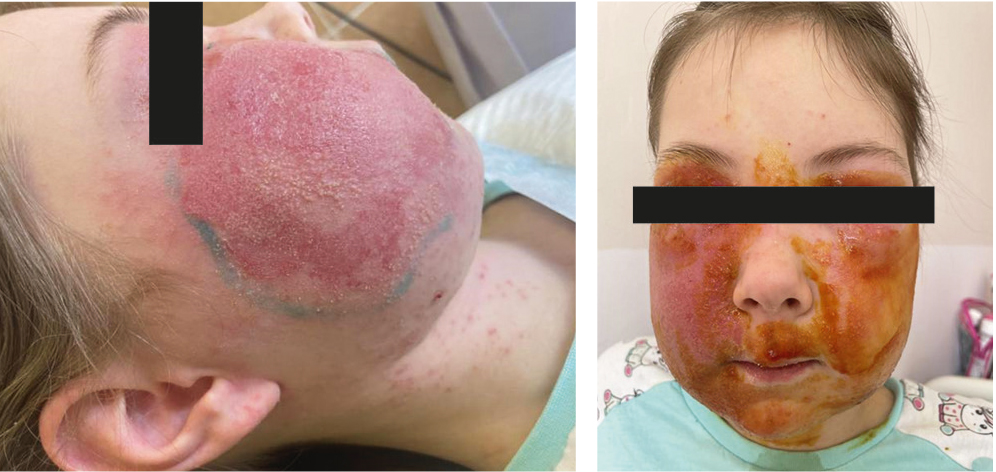
Учитывая отсутствие положительной динамики, мы расширили лабораторное обследование. Проведены иммуноферментный анализ и диагностика с применением полимеразной цепной реакции с целью выявления вируса Эпштейна — Барр, цитомегаловируса, иерсиниоза, токсоплазмоза, микоплазмоза, хламидиоза, сальмонеллеза. Результаты были отрицательными. Гельминтозы и простейшие исключены. Единственный повышенный показатель — IgG к ядерному антигену вируса Эпштейна — Барр, что свидетельствует о перенесенной ранее инфекции, вне активности. Изменений в системе гемостаза и комплемента не выявили. Уровень общего IgE (119 МЕ/мл) не превышал референсных значений. На основании клинико-анамнестических данных — отсутствие положительной динамики относительно кожных проявлений в области лица, распространение признаков воспаления кожи на область шеи, груди, боковых поверхностей туловища и конечностей инфекционно-аллергического характера, отсутствие значимых лабораторных изменений, был установлен основной диагноз: РВ в области лица и шеи (А46.0); конкурирующий диагноз — контагиозное импетиго, распространенная форма; осложнение — токсико-аллергическая реакция; сопутствующая патология — атопический дерматит, распространенная форма, среднетяжелое течение в стадии обострения. На основании этого была усилена десенсибилизирующая терапия с назначением системных глюкокортикостероидов: дексаметазон в перерасчете по преднизолону по 2 мг/кг в сутки курсом на 5 дней. Проведена смена антибактериальной терапии с переходом на аминогликозид (амикацин) в дозе 10 мг/кг в сутки внутривенно, местно кожу обрабатывали кремом, содержащим фузидиевую кислоту.
В течение суток (7-е сутки с момента поступления) после смены терапии была получена стойкая положительная клиническая динамика в виде угасания кожных воспалительных проявлений в области лица (очищение и эпителизация кожи в щечной и подглазничной областях справа, восстановление эпителия левой половины лица, уменьшение отека век глаз), туловища и конечностей (угасание гиперемии, заживление расчесов, уменьшение шелушения). Курс глюкокортикостероидов составил 5 дней с плавной отменой в течение 2 дней.
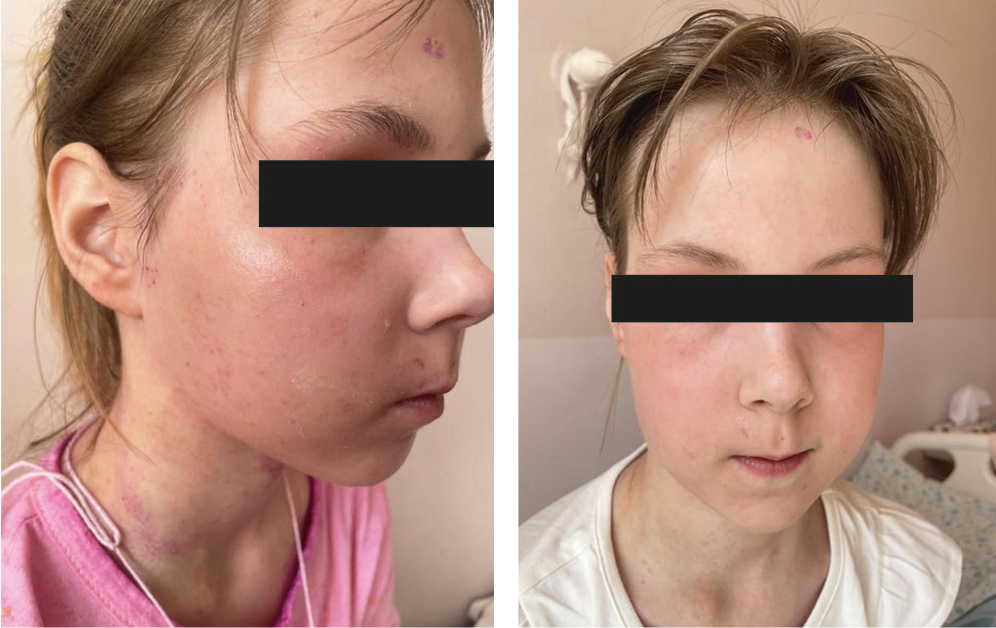
На 14-е сутки с момента госпитализации девочка выписана в удовлетворительном состоянии, проявления пиодермии купированы, клиника атопического дерматита угасла (рис. 2).
Рис. 2. Результат лечения пациентки А.
ЗАКЛЮЧЕНИЕ
Анализ данного клинического случая демонстрирует, что симптомокомплекс, характерный для РВ, может иметь различную этиологию, которая не всегда выявляется при бактериологических исследованиях.
РВ, особенно эритематозно-буллезная форма, требует проведения дифференциальной диагностики не только с группой инфекционных заболеваний (простой и опоясывающий герпес, пузырчатка и др.), но и с группой аллергических реакций, таких как атопический дерматит, синдром Стивенса — Джонсона, буллезная многоформная экссудативная эритема, буллезная токсидермия и др.
Таким образом, РВ, особенно с нетипичными формами, у детей с отягощенным преморбидным фоном требует большого внимания со стороны врачей, поскольку в этих случаях при неэффективности стартовой терапии может быть повышен риск осложнений.
Поступила: 02.11.2023
Принята к публикации: 12.12.2023








