ВВЕДЕНИЕ
В судебной психиатрии пациенты с шизофренией и органическими психическими расстройствами составляют большинство среди направляемых на судебно-психиатрическую экспертизу, что, во-первых, соотносится с их распространенностью в популяции в целом, а во-вторых, обусловлено спектром психопатологических продуктивных и негативных проявлений.
Среди лиц, признанных невменяемыми в 2017 г., больных шизофренией было 48,5%, органическими психическими расстройствами — 23,3%, умственной отсталостью — 23,2%, остальные 5% составили люди с иными психическими расстройствами[1].
Высокая криминогенность больных именно этих нозологических групп определяется клиническими и психопатологическими проявлениями, характерными для указанных заболеваний, а также обусловлена значительным влиянием внешних факторов на их динамику. С учетом количества пациентов с этими нозологиями среди находящихся на принудительном лечении (как амбулаторном, так и стационарном) важность проблемы не вызывает сомнений, уже давно подтверждена научным сообществом и требует более детального анализа для разработки максимально эффективных форм реабилитации и предотвращения повторных общественно опасных деяний (ООД)[2–4].
Именно комплексный подход к организации лечебно-реабилитационных мероприятий в условиях принудительного лечения становится приоритетным в настоящее время[5].
Данная работа является логическим продолжением начатого нами в 2013 году исследования в отношении лиц с органическими психическими расстройствами. В ней мы оценивали влияние различных факторов на особенности криминального поведения психически больных с этим диагнозом[5]. Результатами нашего исследования стали кандидатская диссертация и «Программа для прогнозирования повторного совершения общественно опасного деяния», зарегистрированная в реестре программ для ЭВМ 29.09.2015 г. № 2015660349, имеющая только модуль для лиц с органическими психическими расстройствами.
В настоящей работе мы исследуем те же признаки, что и в группе с органическими психическими расстройствами, сравнивая их влияние на пациентов с шизофренией.
В исследовании будет дана сравнительная характеристики лиц, совершивших повторное ООД и отбывших повторное принудительное лечение, с диагнозом органического психического расстройства и шизофрении.
Изучение клинических и социальных признаков, использованных нами в предыдущих исследованиях, применительно к новой нозологической группе имеет значение для создания стандартизированного подхода к оценке риска совершения как первичного, так и повторного ООД и к рекомендациям принудительных мер медицинского характера для каждого отдельного пациента, а также для усовершенствования уже существующего программного продукта.
Цель исследования: анализ клинико-социальных характеристик пациентов с шизофренией и органическими психическими расстройствами, совершивших повторные ООД, не только для сравнения, но и для выявления специфичных для каждой группы факторов риска повторного ООД.
МАТЕРИАЛЫ И МЕТОДЫ
Нами обследован 131 пациент, 2 и более раз совершивший ООД. В каждом случае больные были признаны невменяемыми и отбыли принудительное лечение различного вида, назначенное им судом. Диагноз шизофрении имели 86 пациентов (основная группа — А), органического психического расстройства — 45 больных с (группа сравнения — Б).
В исследование включены пациенты, проходившие амбулаторное, а также стационарное принудительное лечение в психиатрическом стационаре общего и специализированного типов на базе ГБУЗ «Психиатрическая клиническая больница № 5» ДЗМ и Воронежского областного клинического психоневрологического диспансера в период 2007–2013 гг.
Отбор больных проводился методом сплошной выборки в соответствии с критериями включения:
- верифицированный (по критериям МКБ-10) диагноз шизофрении (F-20) и органического психического расстройства (F04–07);
- решение судебно-психиатрической экспертной комиссии о невменяемости пациента на момент совершения ООД;
- решение суда о применении принудительной меры медицинского характера;
- прохождение больным принудительных мер медицинского характера и длительность наблюдения после этого 5–15 лет.
В качестве основных в работе были использованы клинико-психопатологический метод исследования с учетом данных патопсихологического обследования и клинико-статистический метод.
Для определения статистической значимости различий между группами в исследовании использовался U-критерий Манна — Уитни[7, 8]. С помощью критерия Манна — Уитни сравнивали значения характеристик PiA в группе пациентов, совершивших повторное ООД, в обеих нозологических группах. Оценка по критерию Манна — Уитни производилась с помощью программы Statistica 6.1. В результате для каждой характеристики Pi был рассчитан уровень статистической значимости pi, по значению которого в дальнейшем принималось решение о значимости того или иного фактора (в случае превышения уровня 95% или 99%).
РЕЗУЛЬТАТЫ
Прежде всего, нас интересовало, какие из преморбидных факторов в большей или меньшей степени представлены в каждой из нозологических групп, нашей целью было сравнить их значимость и влияние у пациентов с конкретной патологией, но с учетом того, что обе группы объединяет факт совершения повторного ООД.
Сравнительный анализ проводился по 14 признакам при помощи анкеты, разработанной нами ранее, включающей в себя 40 различных параметров. Исследование осуществлялось на основе данных архивов и личного анкетирования пациентов. Изучались следующие параметры:
- наследственность;
- акцентуация;
- школьная успеваемость;
- условия воспитания;
- семейное положение;
- образование;
- характеристика места жительства;
- фактическая занятость;
- наличие инвалидности;
- сопутствующие заболевания;
- наличие зависимостей, возраст начала употребления алкоголя, наркотиков;
Анализ наследственной отягощенности показал, что в основной группе (А) из 86 пациентов наследственная отягощенность экзогенными заболеваниями присутствует у 35 (40,7%) (pi < 0,05), в группе сравнения (Б) — из 45 человек у 9 (20%) (pi < 0,01).
Количество пациентов с неотягощенной наследственностью в обеих группах было почти одинаковым — 45 (52,3%) и 24 (53,3%) соответственно. Удивительно, что среди больных шизофренией всего лишь 6 (7%) пациентов имели подтвержденную наследственность по эндогенным заболеваниям, а в группе сравнения (Б) таких участников было 9 (20%). Сочетанная отягощенность имела место только в группе сравнения — у 3 (6,6%) пациентов.
Поскольку под экзогенной наследственностью мы понимали такие факторы, как алкоголизм, наркомания и эпилептиформные расстройства, вполне возможно, что у лиц с шизофренией эти проявления у родственников были признаками эндогенного процесса.
При анализе преморбидных черт ожидаемо обнаружено преобладание эксплозивной акцентуации у пациентов с органическими психическими расстройствами — 27 человек (60%).
В основной группе (с диагнозом шизофрении) не выявлено значительного, как мы ожидали, преобладания шизоидной акцентуации, ее частота составила всего лишь 23 (26,7%) (табл. 1).
Таблица 1
Преморбидные акцентуации в группах исследования, n (%)
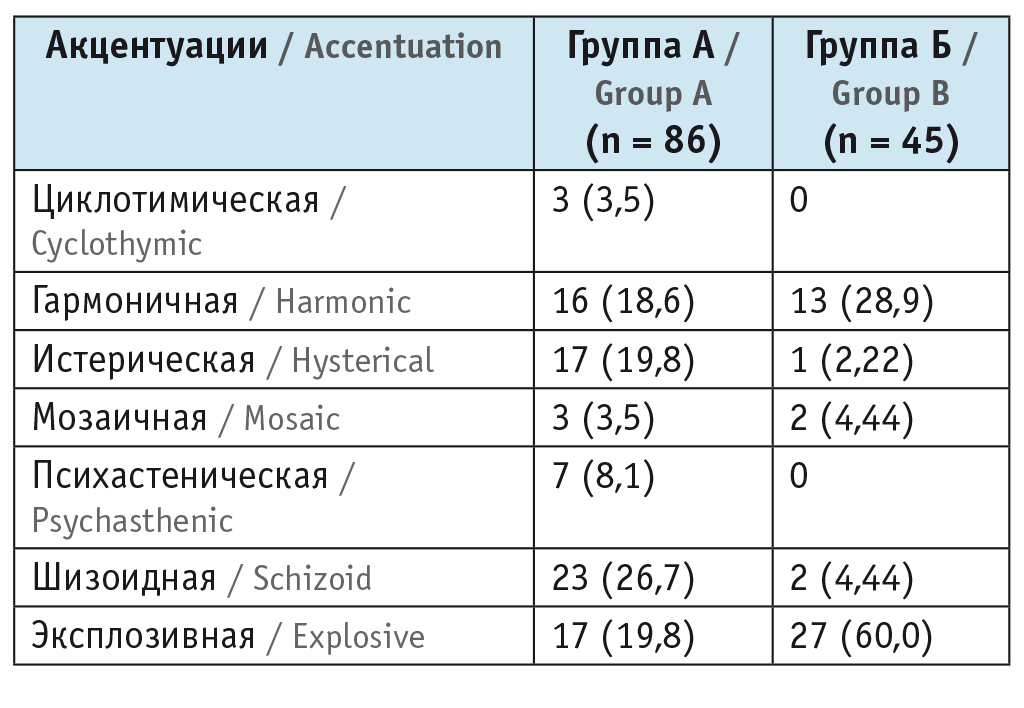
Из данных, изложенных выше, логично следует, что школьная успеваемость оказалась заметно выше в основной группе (А): хорошая — у 8 (9,3%) участников, удовлетворительная — у 58 (67,4%) неудовлетворительная — у 18 (20,9%), и у 2 (2,4%) пациентов была отличная успеваемость.
В группе сравнения (Б) хорошая школьная успеваемость отмечена у 3 (6,7%) больных, удовлетворительная — у 23 (51,1%), а неудовлетворительная — у 19 (42,2%).
Примечательно, что в основной группе (А) заметно меньше пациентов воспитывались в полной семье — 52 из 86 (60,4%) против 34 из 45 (75,5%) в группе сравнения (Б) (pi < 0,01). По другим условиям воспитания статистически значимая разница отсутствовала.
Как ни странно, мы не нашли значимого различия в семейном положении больных обеих групп. В браке (как в первый, так и во второй раз, а также в гражданском браке) в основной группе (А) состояли 16 (18,6%) человек, а в группе сравнения (Б) — 13 (28,9%), проживали одни (т. е. холосты или разведены) 29 (33,7%) и 32 (71,1%) соответственно. Жили в родительской семье только участники основной группы (А) — 41 (47,7%).
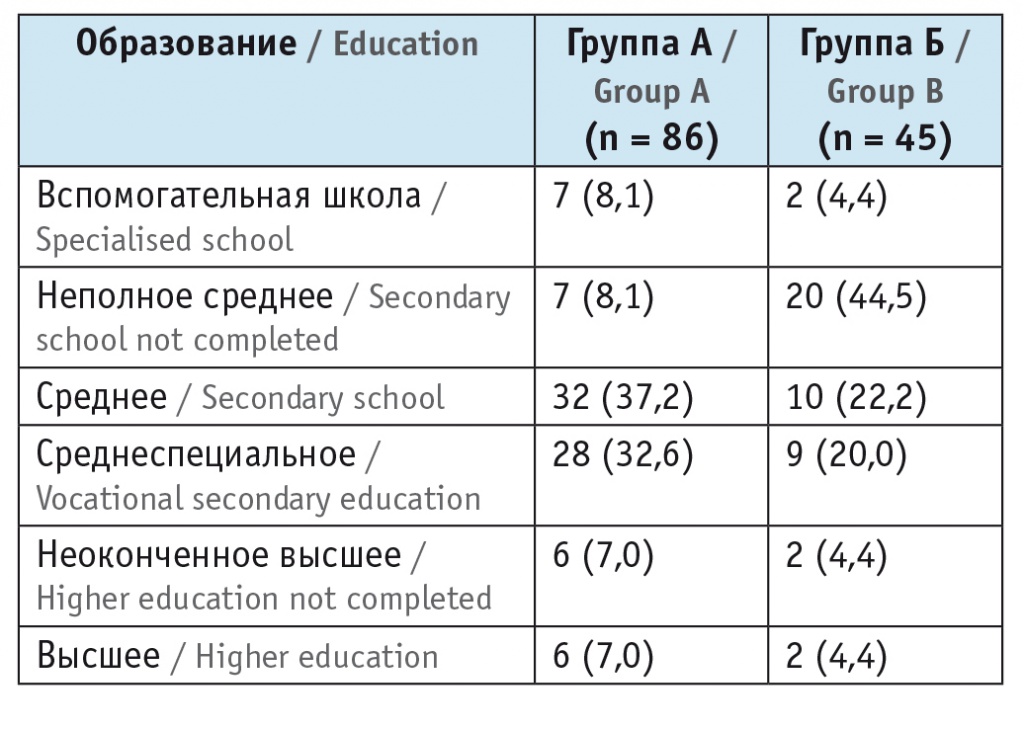
Пациентов со среднеспециальным образованием в основной группе (А) было 32,6%, в группе сравнения (Б) — 20%, со средним образованием — 37,5% и 22,2% соответственно. Неполное среднее образование значительно преобладало в группе сравнения (44,5%), тогда как в основной группе таких больных было всего 8,1% (табл. 2).
Таблица 2
Уровень образования в исследуемых группах, n (%)
Изучение места жительства показало гораздо больший процент городского населения в основной группе — 61 (70,9%) против 23 (51,1%) в группе сравнения. Но при этом все пациенты имели собственное жилье.
Интересные результаты дал анализ занятости в исследуемых группах. Так, почти все больные группы сравнения (Б) вообще нигде не работали, хотя и были трудоспособного возраста (44 (97,8%); pi < 0,01), тогда как в основной группе (Б) неработающих был 51,1% (n = 44). Неквалифицированным трудом в основной группе (А) занимались 38 (44,2%) человек из 86, квалифицированным — 4 (4,7%).
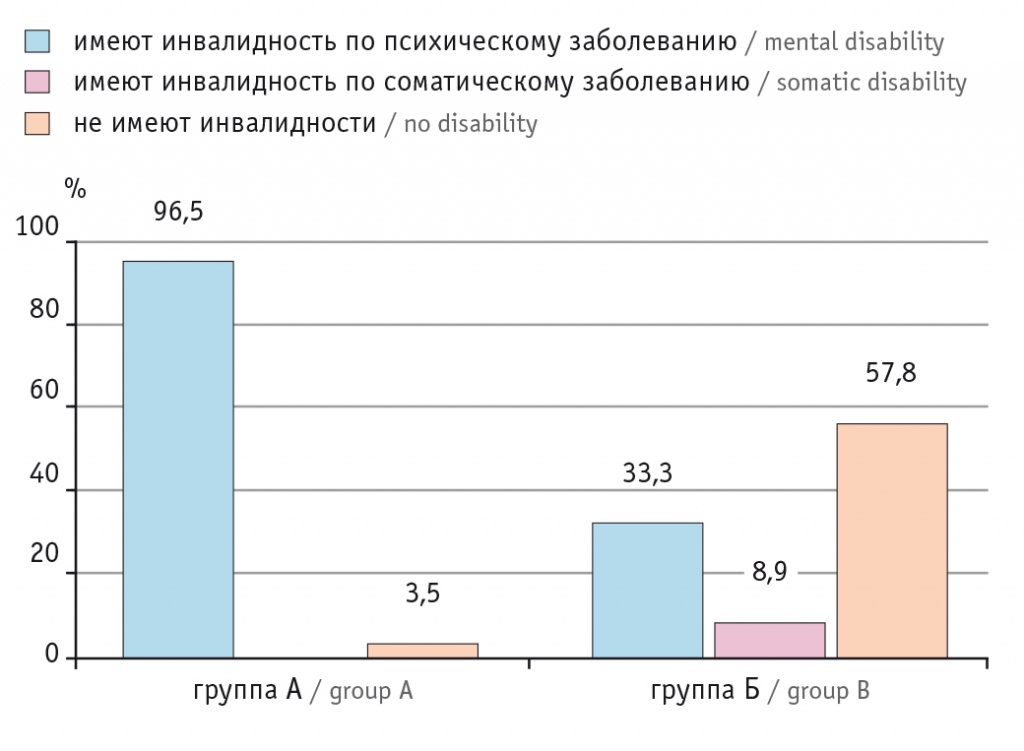
При этом в основной группе А всего 3 (3,5%) человека не имели инвалидности, а в группе Б — 26 (57,8,3%) (pi < 0,01) (рис.).
Рис. Анализ инвалидизации в группах исследования
В целом ожидаемые результаты дал анализ сопутствующей патологии. В основной группе (А) на момент исследования 45 (52,3%) больных страдали сопутствующими зависимостями (алкоголизмом и наркоманией), у 14 (16,3%) человек они сочетались. В группе сравнения (Б) различные зависимости были у 23 (51,1%), а сочетанная зависимость встречалась в 8 (17,8%) случаях.
Алкогольная и наркотическая зависимость отсутствовала у 20 (23,2%) больных основной группы и у 4 (8,9%) в группе сравнения. Частота сопутствующей соматической патологии в первом случае составила 4,6% (4 пациента), а во втором — 15,5% (7 пациентов).
Имелись различия и в возрасте начала употребления ПАВ. В основной группе (А) из 86 человек начали употреблять ПАВ в возрасте до 19 лет 54 (62,8%) пациента, 20–29 лет — 13 (15,1%), после 30 лет — 6 (7%), вообще не употребляли ПАВ 13 (15,1%), а в группе сравнения (Б) — 36 (80%), 2 (4,4%), 4 (8,9%) и 3 (6,7%) соответственно.
ЗАКЛЮЧЕНИЕ
Сравнительный анализ полученных данных позволяет установить определенные клинико-социальные факторы у пациентов с конкретной патологией, их значимость и влияние на формирование криминального поведения, но с учетом того, что обе группы объединяет факт совершения повторного общественно опасного деяния. Определение таких факторов поможет разработать тактику профилактических мероприятий, направленных на минимизацию их воздействия.
Поступила: 09.12.2020
Принята к публикации: 08.02.2021








