Демографические проблемы Российской Федерации

Серов Владимир Николаевич
Академик РАН, д. м. н., профессор, главный научный сотрудник отдела научно-образовательных программ Департамента организации научной деятельности ФБГУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Министерства здравоохранения Российской Федерации.
В России с 2015 г. существенно снизилась рождаемость. Согласно среднему варианту прогноза Росстата, в ближайшие 10–15 лет естественная убыль населения страны будет нарастать и к 2035 году достигнет значения –541 194 человека, или –3,8‰. Ряд отечественных исследователей-демографов 2016 год считают началом второго этапа депопуляции1. Сейчас мы имеем отрицательный баланс, который, по прогнозам, каждые 10 лет будет увеличиваться примерно на 500 тыс. человек.
Конечно, для нашей страны это чрезвычайно серьезная проблема. В сравнении с 2015 г. рождаемость в 2020 г. уменьшилась на 26% (рис. 1). Число умерших детей на первом году жизни в 2019 г., по данным Росстата, — 7328. К 2035 г. население РФ может сократиться на 10% (низкий прогноз).
Рис. 1. Рождаемость и смертность населения2
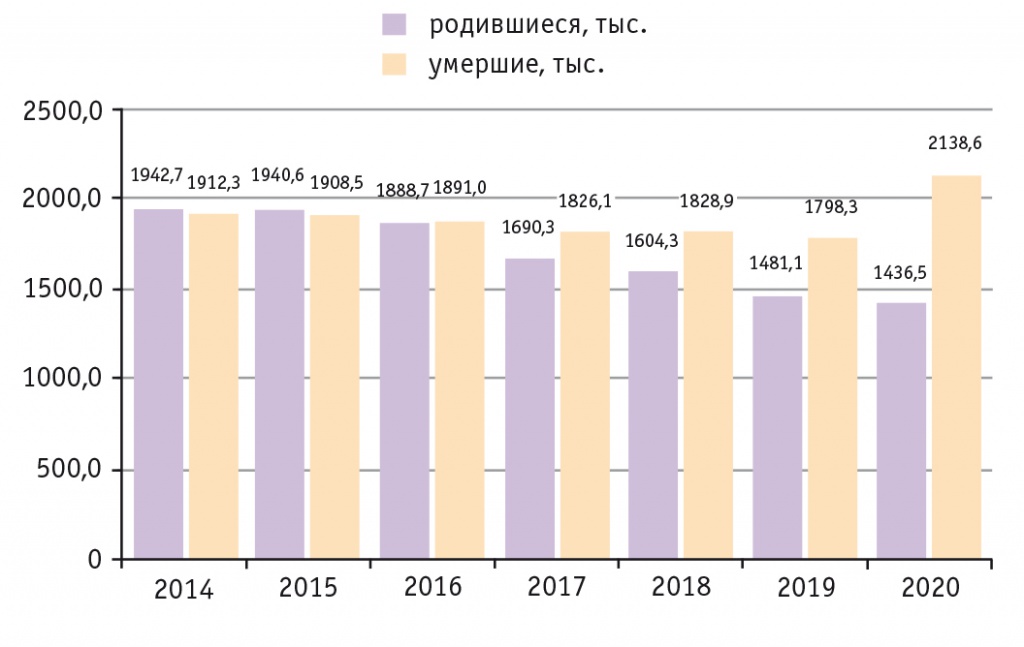
Каковы причины уменьшения рождаемости? Это и снижение количества браков, женщин репродуктивного возраста и стремительное увеличение возраста беременных, и состояния, осложняющие течение беременности и родов (анемия, преэклампсия, сахарный диабет, преждевременные роды) и ухудшающие здоровье новорожденных (недоношенность, низкий вес при рождении, врожденные аномалии, рожденные уже больными).
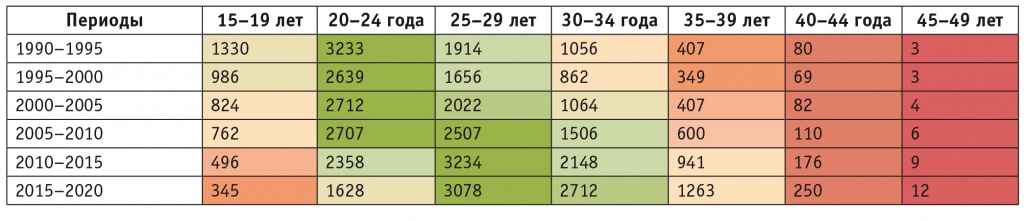
Социально-демографические факторы, отрицательно влияющие на рождаемость, — снижение количества женщин репродуктивного возраста (женщин в возрасте 20–34 года с 2014 года стало меньше на 19%) и количества браков и стремительное увеличение возраста беременных. Начиная с 2011 года постоянно уменьшается число браков, как в абсолютном значении, так и в пересчете на 1000 человек населения, в 1990-х гг. большинство родов происходили в возрасте 20–24 года, сейчас — 25–34 года (табл.).
Таблица
Количество родов в возрастных группах, тыс.3
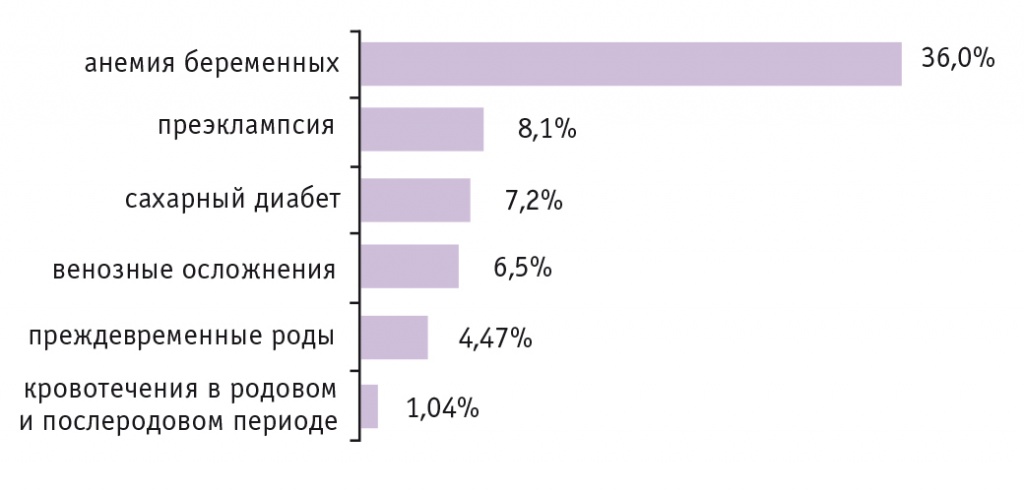
Состояния, осложняющие беременность, нам известны. Распространенность анемии составляет 36% (рис. 2). Однако в Национальном медицинском исследовательском центре акушерства, гинекологии и перинатологии имени академика В.И. Кулакова проведена большая работа, которая показала, что большинство обратившихся к нам женщин к концу беременности имели анемию, последствия которой очень неблагоприятны.
Рис. 2. Состояния, осложнявшие беременность и роды в 2019 г.4
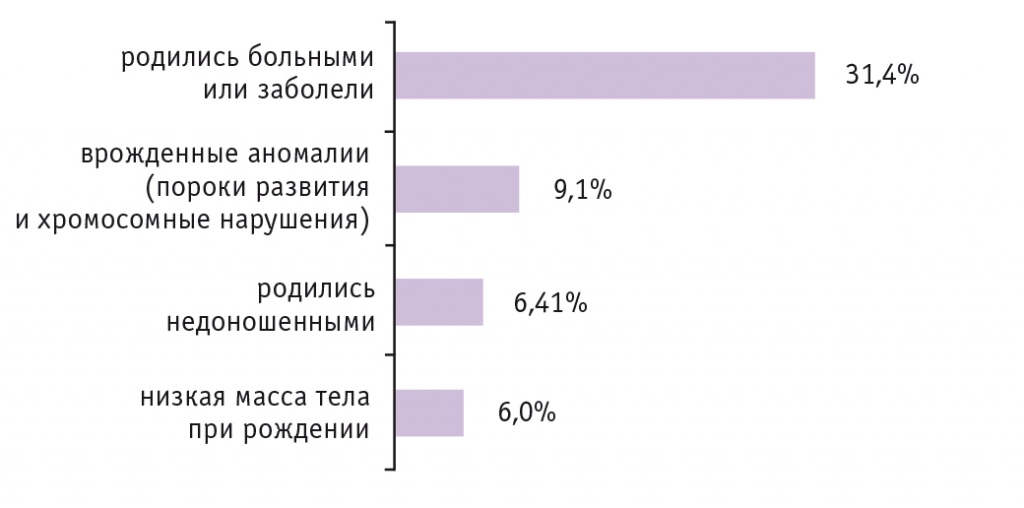
Для улучшения ситуации необходимо обеспечение всех беременных витаминами и железом. Пока этого не удалось сделать. В России 90% беременных имеют дефицит различных витаминов, что оборачивается очень большими проблемами (рис. 2, 3).
Рис. 3. Состояния, ухудшавшие здоровье новорожденных в 2019 г.5
Сейчас уже не вызывает сомнений необходимость обеспечения беременных женщин фолиевой кислотой и витаминами
группы B, которые поддерживают действие фолиевой кислоты. Дефицит йода в нашей стране также присутствует практически везде. Поэтому получается, что беременным женщинам нужен целый ряд витаминов и микроэлементов, которые они не могут получить просто из пищи.
На фоне неблагоприятной демографической ситуации чрезвычайно важно сохранить каждую беременность. Здесь, конечно, существенное значение имеет профилактика преждевременных родов. В рекомендациях ВОЗ глубоко недоношенными детьми считаются родившиеся на сроке 22–23 недели. Однако Американская ассоциация акушеров-гинекологов установила срок в 25 недель, и вслед за этим в ряде государств данный срок был увеличен до 24–25 недель. Российское медицинское сообщество несколько раз обращалось в министерство с просьбой оставить срок 28 недель, но пока в нашей стране используются рекомендации ВОЗ.
Количество инвалидов детства у нас имеет тенденцию к увеличению по разным причинам, в том числе из-за глубоко недоношенных детей. Теоретически можно выходить младенца, который родился в 22–23 недели, но практика показывает, что это сделать сложно. Необходимо повышать эффективность профилактики осложненного течения и неблагоприятных исходов беременности.
Меры по улучшению перинатальных исходов и здоровья детей таковы:
-
просветительская деятельность, направленная на формирование ответственного отношения к материнству;
-
пропаганда здорового образа жизни и правильного питания;
-
профилактика ИППП;
-
пропаганда значимости планирования семьи;
-
регулярная диспансеризация;
-
прегравидарная подготовка;
-
поощрение женщин к ранней постановке на учет по беременности и своевременному выполнению протоколов ведения беременности;
-
материальное поощрение семей с детьми со стороны государства.
Конечно, акушеры-гинекологи могут повлиять на материнскую, перинатальную и младенческую смертность, в определенной степени — на здоровье новорожденных. Но все остальное в руках нашего государства, включая возможности управления демографическими процессами в стране и ее регионах. Если не улучшить экономическое положение населения, то и ситуацию с демографией вряд ли удастся поправить.
Ситуация усугубляется из-за огромной территории нашей страны. Что такое самая глубокая периферия, например, в Чехии? Это 150-200 км, или 3 часа езды на автобусе. А в Новосибирской области это 800 км, или 10 часов на поезде. Конечно, правительство делает многое, пытаясь сгладить ситуацию, улучшить положение на Дальнем Востоке, в Сибири, воздействовать на ключевые демографические процессы, но принимаемые меры рассчитаны на очень длительное время.
Микронутриентный статус и осложнения беременности

Ярмолинская Мария Игоревна
Профессор РАН, д. м. н., профессор, руководитель отдела гинекологии и эндокринологии, руководитель центра «Диагностика и лечение эндометриоза» ФГБНУ «Научно-исследовательский институт акушерства, гинекологии и репродуктологии имени Д.О. Отта»; профессор кафедры акушерства и гинекологии ФГБОУ ВО «Северо-Западный государственный медицинский университет имени И.И. Мечникова» Министерства здравоохранения Российской Федерации.
Во многих научных работах анализируется связь между дефицитом микронутриентов и возможными негативными исходами беременности. Хорошо известны факторы риска микронутриентной недостаточности как у беременной, так и у пациентки на этапе прегравидарной подготовки. Это избыточная масса или, наоборот, дефицит массы тела, юный или старший возраст, наличие вредных привычек. Нельзя сбрасывать со счетов и негативное влияние факторов внешней среды, генетически обусловленные аномалии метаболизма витаминов, различные соматические заболевания, применение некоторых лекарственных препаратов. Но особое место занимает неадекватное по количеству и качеству питание [1].
В РФ практически нет женщин, которые были бы обеспечены всеми витаминами. По данным статистики, 70–80% не только беременных, но и кормящих женщин имеют так называемый сочетанный гиповитаминоз, причем самое неприятное, что полигиповитаминные состояния диагностируются у беременных и планирующих беременность пациенток независимо от возраста, времени года, места проживания и профессиональной принадлежности [2].
Потребность в микронутриентах на этапе прегравидарной подготовки, в I, II, III триместрах беременности, в период лактации неодинакова, например потребность в фолиевой кислоте, которую следует назначать в период прегравидарной подготовки, во время беременности повышается как минимум на 150%. Но лишь 9% женщин репродуктивного возраста имеют адекватный уровень фолатов в эритроците. А дефицит фолиевой кислоты при беременности может привести к возникновению тошноты, анемии и врожденных пороков развития плода, гипотрофии плода, невынашиванию беременности и заболеваемости детей после рождения [3–7]. Дотация фолиевой кислоты статистически значимо снижает вероятность преэклампсии, особенно в группе ее риска [8].
Очень серьезной проблемой остаются преждевременные роды, поскольку они в 70% случаев являются причиной неонатальной смертности, в 36% случаев — младенческой смертности и до 50% случаев ассоциированы с отдаленными неблагоприятными неврологическими последствиями у детей [9, 10].
Неблагоприятные акушерские и перинатальные исходы ассоциированы с гипергомоцистеинемией, связанной с недостатком фолиевой кислоты. Это состояние на 32% чаще встречается у пациенток с выкидышами и неразвивающимися беременностями в анамнезе. Кроме того, гипергомоцистеинемия сопровождается нарушениями в тромбоцитарном звене гемостаза [11]. Продемонстрировано, что применение многокомпонентного витаминно-минерального комплекса (ВМК) (Элевит Пронаталь) начиная с этапа прегравидарной подготовки не только значимо уменьшает уровень гомоцистеина, но может способствовать снижению частоты потерь беременности и преждевременных родов, причем у пациенток, которые изначально имели отягощенный акушерско-гинекологический анамнез. Частота родов у них увеличилась в 2,5 раза, преждевременных родов снизилась в 6,6 раза, а частота самопроизвольных абортов и неразвивающихся беременностей снизилась в 6 и 10 раз соответственно [11].
Следует обратить внимание и на неблагоприятные последствия йододефицита. Даже легкий и средней степени дефицит йода и тиреоидная недостаточность ведут к необратимым интеллектуальным и нейропсихическим нарушениям у детей, к нарушениям слуха, и йододефицит матери не позволит детям достичь заложенного генетически уровня интеллектуального развития. И на течение беременности йододефицит оказывает крайне негативное влияние: он приводит к увеличению частоты прерывания беременности, преждевременных родов и мертворождения.
Железодефицитная анемия также остается глобальной проблемой. Согласно рекомендациям ВОЗ, все менструирующие женщины входят в группу риска по развитию латентного дефицита железа. Еще на этапе прегравидарной подготовки обязательна дотация железа или ВМК, содержащих железо, в дозе 30–60 мг [12, 13]6.
Железодефицитная анемия оказывает крайне негативное влияние на исходы беременности: повышает частоту преэклампсии и материнской смертности, низкой массы ребенка при рождении, недоношенности и уменьшения запасов железа, увеличивает риск метаболического синдрома у новорожденного и в более взрослом возрасте. Анемия у матери ассоциирована даже с возникновением шизофрении у ребенка, замедленным интеллектуальным развитием и затруднением обучаемости [14, 15].
Кокрейновский обзор 2019 г. демонстрирует более выраженный положительный эффект применения многокомпонентных ВМК, в состав которого входит железа фумарат (Элевит Пронаталь), по сравнению с таковым у препаратов железа с фолиевой кислотой или без нее [16].
Еще одна глобальная проблема — дефицит витамина D. С дефицитом витамина D при беременности связывают не только развитие рахита, но и нарушение функций иммунной системы, когнитивные расстройства, возникновение шизофрении, рассеянного склероза, более высокую частоту респираторного дистресс-синдрома, ожирения, нарушение пищевого поведения у детей и взрослых, а также увеличение риска преждевременных родов и преэклампсии у матери [17–29].
В 2019 г. опубликован метаанализ, в который включены 26 клинических исследований, свидетельствующий о том, что дефицит витамина D ассоциирован с риском гестационного СД [30]. Исследование беременных в III триместре показало повышенный риск анемии, гестационного СД и преэклампсии у пациенток с дефицитом витамина D [31].
Очень широко распространен также дефицит ω3-полиненасыщенных жирных кислот (ПНЖК) [32]. Эйкозапентаеновая и докозагексаеновая кислоты оказывают крайне важное влияние на организм матери, в частности поддерживают нормальный уровень АД, нормализуют липидный обмен, предупреждают когнитивные расстройства и даже снижают частоту послеродовой депрессии. Они играют важнейшую роль в развитии ЦНС, положительно влияют на формирование зрительного аппарата, уменьшают риск преждевременных родов и низкой массы плода при рождении, перинатальной смертности [33–40].
В 2018 г. опубликованы результаты метаанализа Кокрейновского обзора по положительному влиянию применения ω3-ПНЖК на сроки родоразрешения [38]. Результаты исследования 2020 г. говорят о том, что применение ω3-ПНЖК значимо снижает риск преэклампсии [41]. Кокрейновский анализ 2018 г. продемонстрировал выраженное положительное влияние дотации ω3-ПНЖК при беременности на новорожденных: снижение риска перинатальной смертности на 25%, госпитализации в отделение интенсивной терапии новорожденных — на 8% [38].
Все микронутриенты оказывают взаимно потенцирующее действие. Дефицит фолатов усугубляет дефицит ω3-ПНЖК и наоборот [42–44].
Крайне дискуссионным остается вопрос о назначении витамина А на этапе прегравидарной подготовки и во время беременности. Но нужно учитывать, какие разнообразные роли играет витамин А в организме: синтез половых стероидных гормонов, самотомединов, родопсина в сетчатке глаза, активация рецепторов для кальцитриола (активного метаболита витамина D), положительное влияние на функцию иммунной системы [45]. Витамин А крайне необходим для развития иммунной системы ребенка.
Но есть опасения в отношении безопасности витамина А и выбора дозы. Считается, что доза до 3 мг/сут является безопасной и не оказывает тератогенного действия7. А при недостаточности витамина А возникают различные пороки развития, например нарушение формирования головного мозга, нарушение развития гортани, заячья губа [46–48].
Дефицит витамина А встречается не так часто, поэтому рутинное его назначение в качестве монопрепарата не рекомендовано, но применять его можно в составе многокомпонентных ВМК для беременных. Дозы, содержащиеся в Элевите Планировании I триместр и в Элевите Пронатале, не превышают допустимые и являются абсолютно безопасными.
ЛИТЕРАТУРА
1. Monteiro J.P., Wise C., Morine M.J. et al. Methylation potential associated with diet, genotype, protein, and metabolite levels in the Delta Obesity Vitamin Study. Genes. Nutr. 2014; 9(3): 403. DOI: 10.1007/s12263-014-0403-9
2. Коденцова В.М., Вржесинская О.А. Витамины в питании беременных и кормящих женщин. Вопросы гинекологии, акушерства и перинатологии. 2013; 12(3): 38–50.
3. Catov J.M., Nohr E.A., Bodnar L.M. et al. Association of periconceptional multivitamin use with reduced risk of preeclampsia among normal-weight women in the Danish National Birth Cohort. Am. J. Epidemiol. 2009; 169(11): 1304–11. DOI: 10.1093/aje/kwp052
4. Rolschau J., Date J., Kristoffersen K. Folic acid supplement and intrauterine growth. Acta Obstet. Gynecol. Scand. 1979; 58(4): 343–6. DOI: 10.3109/00016347909154593
5. Iyengar L., Rajalakshmi K. Effect of folic acid supplement on birth weights of infants. Am. J. Obstet. Gynecol. 1975; 122(3): 332–6. DOI: 10.1016/0002-9378(75)90179-9
6. Czeizel A.E., Dudas I., Fritz G. et al. The effect of periconceptional multivitamin-mineral supplementation on vertigo, nausea and vomiting in the first trimester of pregnancy. Arch. Gynecol. Obstet. 1992; 251(4): 181–5. DOI: 10.1007/BF02718384
7. Радзинский В.Е., ред. Первичная профилактика врожденных пороков развития. М.: Медиабюро Status Praesens; 2014.
8. Wen S.W., Guo Y., Rodger M. et al. Folic acid supplementation in pregnancy and the risk of preeclampsia — a cohort study. PLoS One. 2016; 11(2): e0149818. DOI: 10.1371/journal.pone.0149818
9. Davey M.A., Watson L., Rayner J.A. et al. Risk scoring systems for predicting preterm birth with the aim of reducing associated adverse outcomes. Cochrane Database Syst. Rev. 2011; 11: CD004902. DOI: 10.1002/14651858.CD004902.pub4
10. Ancel P.Y., Lelong N., Papiernik E. et al. History of induced abortion as a risk factor for preterm birth in European countries: results of the EUROPOP survey. Hum. Reprod. 2004; 19(3): 734–40. DOI: 10.1093/humrep/deh107
11. Аржанова О.Н., Алябьева Е.А., Шляхтенко Т.Н. Гипергомоцистеинемия у женщин с привычным невынашиванием беременности. Гинекология. 2009; 11(5): 53–55.
12. Peña-Rosas J.P., De-Regil L.M., Garcia-Casal M.N. et al. Daily oral iron supplementation during pregnancy. Cochrane Database Syst. Rev. 2015; 7: CD004736. DOI: 10.1002/14651858.CD004736.pub5
13. Picciano M.F. Pregnancy and lactation: physiological adjustments, nutritional requirements and the role of dietary supplements. J. Nutr. 2003; 133(6): 1997S–2002S. DOI: 10.1093/jn/133.6.1997S
14. Луценко Н.Н. Поливитамины и минералы как неотъемлемая часть в рациональном питании женщины до, во время и после беременности. Русский медицинский журнал. Мать и дитя. 2004; 12(13): 3–7.
15. Prado E.L., Dewey K.G. Nutrition and brain development in early life. Nutr. Rev. 2014; 72(4): 267–84. DOI: 10.1111/nure.12102
16. Keats E.C., Haider B.A., Tam E. et al. Multiple-micronutrient supplementation for women during pregnancy. Cochrane Database Syst. Rev. 2019; 3: CD004905. DOI: 10.1002/14651858.CD004905.pub6
17. Paterson C.R., Ayoub D. Congenital rickets due to vitamin D deficiency in the mothers. Clin. Nutr. 2015; 34(5): 793–8. DOI: 10.1016/j.clnu.2014.12.006
18. Vijayendra Chary A., Hemalatha R., Seshacharyulu M. et al. Vitamin D deficiency in pregnant women impairs regulatory T cell function. J. Steroid Biochem. Mol. Biol. 2015; 147: 48–55. DOI: 10.1016/j.jsbmb.2014.11.020
19. Miller D.R., Turner S.W., Spiteri-Cornish D. et al. Maternal vitamin D and E intakes during early pregnancy are associated with airway epithelial cell responses in neonates. Clin. Exp. Allergy. 2015; 45(5): 920–7. DOI: 10.1111/cea.12490
20. Hart P.H., Lucas R.M., Walsh J.P. et al. Vitamin D in fetal development: findings from a birth cohort study. Pediatrics. 2015; 135(1): e167–73. DOI: 10.1542/peds.2014-1860
21. Lykkedegn S., Sorensen G.L., Beck-Nielsen S.S. et al. The impact of vitamin D on fetal and neonatal lung maturation. A systematic review. Am. J. Physiol. Lung Cell Mol. Physiol. 2015; 308(7): L587–602. DOI: 10.1152/ajplung.00117.2014
22. Robinson S.M., Crozier S.R., Harvey N.C. et al. Modifiable early-life risk factors for childhood adiposity and overweight: an analysis of their combined impact and potential for prevention. Am. J. Clin. Nutr. 2015; 101(2): 368–75. DOI: 10.3945/ajcn.114.094268
23. Bodnar L.M., Platt R.W., Simhan H.N. Early-pregnancy vitamin D deficiency and risk of preterm birth subtypes. Obstet. Gynecol. 2015; 125(2): 439–47. DOI: 10.1097/AOG.0000000000000621
24. Álvarez-Fernández I., Prieto B., Rodríguez V. et al. Role of vitamin D and sFlt-1/PlGF ratio in the development of early- and late-onset preeclampsia. Clin. Chem. Lab. Med. 2015; 53(7): 1033–40. DOI: 10.1515/cclm-2014-1039
25. Olmos-Ortiz A., Avila E., Durand-Carbajal M. et al. Regulation of calcitriol biosynthesis and activity: focus on gestational vitamin d deficiency and adverse pregnancy outcomes. Nutrients. 2015; 7(1): 443–80. DOI: 10.3390/nu7010443
26. Grieger J.A., Clifton V.L. A review of the impact of dietary intakes in human pregnancy on infant birthweight. Nutrients. 2014; 7(1): 153–78. DOI: 10.3390/nu7010153
27. Curtis E.M., Moon R.J., Dennison E.M. et al. Prenatal calcium and vitamin D intake, and bone mass in later life. Curr. Osteoporos. Rep. 2014; 12(2): 194–204. DOI: 10.1007/s11914-014-0210-7
28. Wrzosek M., Łukaszkiewicz J., Wrzosek M. et al. Vitamin D and the central nervous system. Pharmacol. Rep. 2013; 65(2): 271–8. DOI: 10.1016/s1734-1140(13)71003-x
29. Allan K.M., Prabhu N., Craig L.C.A. et al. Maternal vitamin D and E intakes during pregnancy are associated with asthma in children. Eur. Respir. J. 2015; 45(4): 1027–36. DOI: 10.1183/09031936.00102214
30. Amraei M., Mohamadpour S., Sayehmiri K. et al. Effects of vitamin D deficiency on incidence risk of gestational diabetes mellitus: a systematic review and meta-analysis. Front. Endocrinol. (Lausanne). 2018; 9: 7. DOI: 10.3389/fendo.2018.00007
31. Bener A., Al-Hamaq A.O., Saleh N.M. Association between vitamin D insufficiency and adverse pregnancy outcome: global comparisons. Int. J. Womens Health. 2013; 5: 523–31. DOI: 10.2147/IJWH.S51403
32. Калинченко С.Ю., Соловьев Д.О., Аветисян Л.А. и др. Распространенность дефицита омега-3 жирных кислот в различных возрастных группах. Вопросы диетологии. 2018; 8(1): 11–16.
33. Miller P.E., Van Elswyk M., Alexander D.D. Long-chain omega-3 fatty acids eicosapentaenoic acid and docosahexaenoic acid and blood pressure: a meta-analysis of randomized controlled trials. Am. J. Hypertens. 2014; 27(7): 885–96. DOI: 10.1093/ajh/hpu024
34. Титов В.Н. Биологическое обоснование применения полиненасыщенных жирных кислот семейства ω-3 в профилактике атеросклероза. Вопросы питания. 1999; 3: 34–40.
35. Hsu M.-Ch., Tung Ch.-Y., Chen H.-E. Omega-3 polyunsaturated fatty acid supplementation in prevention and treatment of maternal depression: putative mechanism and recommendation. J. Affect. Disord. 2018; 238: 47–61. DOI: 10.1016/j.jad.2018.05.018
36. Escolano-Margarit M.V., Ramos R., Beyer J. et al. Prenatal DHA status and neurological outcome in children at age 5.5 years are positively associated. J. Nutr. 2011; 141(6): 1216–23. DOI: 10.3945/jn.110.129635
37. Fliesler S.J., Anderson R.E. Chemistry and metabolism of lipids in the vertebrate retina. Prog. Lipid Res. 1983; 22(2): 79–131. DOI: 10.1016/0163-7827(83)90004-8
38. Middleton P., Gomersall J.C., Gould J.F. et al. Omega-3 fatty acid addition during pregnancy. Cochrane Database Syst. Rev. 2018; 11(11): CD003402. DOI: 10.1002/14651858.CD003402.pub3
39. Каратеев А.Е., Алейникова Т.Л. Эйкозаноиды и воспаление. Современная ревматология. 2016; 10(4): 73–86. DOI: 10.14412/1996-7012-2016-4-73-86
40. Klingler M., Blaschitz A., Campoy C. et al. The effect of docosahexaenoic acid and folic acid supplementation on placental apoptosis and proliferation. Br. J. Nutr. 2006; 96(1): 182–90. DOI: 10.1079/bjn20061812
41. Bakouei F., Delavar M.A., Mashayekh-Amiri S. et al. Efficacy of n-3 fatty acids supplementation on the prevention of pregnancy induced-hypertension or preeclampsia: a systematic review and meta-analysis. Taiwan J. Obstet. Gynecol. 2020; 59(1): 8–15. DOI: 10.1016/j.tjog.2019.11.002
42. Громова О.А., Торшин И.Ю., Тетруашвили Н.К. и др. Синергизм между фолатами и докозагексаеновой кислотой в рамках раздельного приема микронутриентов во время беременности. Акушерство и гинекология. 2018; 7: 12–19. DOI: 10.18565/aig.2018.7.12-19
43. Devlin A.M., Singh R., Wade R.E. et al. Hypermethylation of Fads2 and altered hepatic fatty acid and phospholipid metabolism in mice with hyperhomocysteinemia. J. Biol. Chem. 2007; 282(51): 37082–90. DOI: 10.1074/jbc.M704256200
44. Kulkarni A., Dangat K., Kale A. et al. Effects of altered maternal folic acid, vitamin B12 and docosahexaenoic acid on placental global DNA methylation patterns in Wistar rats. PLoS One. 2011; 6(3): e17706. DOI: 10.1371/journal.pone.0017706
45. Гудман Г., Гилман Г., ред. Клиническая фармакология по Гудману и Гилману. 10-е изд. М.: Практика; 2006. 1648 с.
46. Zile M.H. Function of vitamin A in vertebrate embryonic development. J. Nutr. 2001; 131(3): 705–8. DOI: 10.1093/jn/131.3.705
47. Tateya I., Tateya T., Surles R.L. et al. Prenatal vitamin A deficiency causes laryngeal malformation in rats. Ann. Otol. Rhinol. Laryngol. 2007; 116(10): 785–92. DOI: 10.1177/000348940711601011
48. Mitchell L.E., Murray J.C., O'Brien S. et al. Retinoic acid receptor alpha gene variants, multivitamin use, and liver intake as risk factors for oral clefts: a population-based case-control study in Denmark, 1991–1994. Am. J. Epidemiol. 2003; 158(1): 69–76. DOI: 10.1093/aje/kwg102
Персонализация микронутриентного обеспечения беременных женщин

Баранов Игорь Иванович
Д. м. н., профессор, заведующий отделом научно-образовательных программ Департамента организации научной деятельности ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Министерства здравоохранения Российской Федерации.
Проблема обеспеченности микронутриентами — это проблема не только медицинская, но и социальная. В странах третьего мира дефицит таких важных микронутриентов, как железо, йод, витамин А и др., становится одной из причин заболеваемости и смертности. Но и в развитых странах ситуация не такая уж благостная, потому что дефицит фолатов, железа, витамина D, цинка и других микронутриентов наблюдается и там. В Российской Федерации обеспеченность женщин витаминами и микроэлементами ниже, чем в Западной Европе [1].
Насколько больше беременным женщинам нужно тех или иных микроэлементов, чем небеременным? Ни одного витамина не нужно в 3, 4, 5 раз больше. Гипервитаминоз — это также серьезное состояние. Тем не менее в периоды беременности и лактации для каждого конкретного микроэлемента установлены свои нормы — потребность в микронутриентах у беременных и кормящих повышается от 10% до 94% от нормы у небеременных женщин8.
Особое внимание следует уделять ранней беременности, периода бластогенеза, раннего эмбриогенеза. Научные работы показывают, что в каждый из этих моментов нужен определенный баланс тех или иных микроэлементов. И именно данные процессы определяют не только последующую беременность, но и, возможно, всю дальнейшую жизнь ребенка [2].
Эпидемиологические данные показывают, что полноценная обеспеченность женщин витаминами в Европе и России не превышает 10% [1]. Возможно ли в рутинной практике определение уровней витаминов? Теоретически да, но для научных целей. В клинической практике это слишком сложно и дорого [3].
Однако есть очень эффективные маркеры, которые определяются на любом уровне оказания помощи, — уровни железа, гемоглобина и ферритина. Действительно, анемия, железодефицит, позволяет говорить о более серьезной полимикронутриентной недостаточности, поскольку проблемы гемопоэза связаны с дефицитом тех или иных микронутриентов [4–10].
Наиболее свойственен дефицит витаминов людям с повышенной массой тела [11–16], особенно женщинам старше 35 лет [17–19]. Именно в этом возрасте все чаще и чаще рожают россиянки.
Как можно решить проблему дотации витаминов в клинической практике? Конечно, помогает деление на группы высокого и низкого риска. Женщинам с низким риском достаточно простых витаминных добавок. А женщинам с высоким риском нужно назначать препараты, в которых есть четкое показание — лечение гиповитаминоза. Препарат Элевит позволяет индивидуализировать подход к обеспечению беременных и кормящих женщин микронутриентами. Он разработан в модификациях Элевит 1, Элевит 2, Элевит 3 для периода лактации.
ВОЗ изменила свои рекомендации по диетической поддержке беременных в связи с накоплением значительной доказательной базы9. Теперь беременным рекомендуется прием многокомпонентных микронутриентных добавок с обязательным содержанием железа и фолатов, доказано преимущество многокомпонентных витаминно-минеральных комплексов по сравнению с препаратами железа и фолиевой кислоты в отношении улучшения исходов беременности.
Совет экспертов, который проводился год назад, инициировал новое крупномасштабное исследование UNONA10, которое пройдет в нескольких странах бывшего СССР, в 60 центрах, в большинстве крупных регионов РФ. Мы ожидаем получить достаточно интересные данные, которые помогут воздействовать на разработку клинических рекомендаций и стандартов, чтобы практические врачи ознакомились с современными подходами к лечению полигиповитаминоза.
Вопросы, на которые предстоит ответить исследованию UNONA: влияет ли применение поливитаминных препаратов на этапе прегравидарной подготовки и в течение беременности на ее осложнения и исходы и есть ли клинически значимые преимущества применения поливитаминов у женщин, имеющих и не имеющих риск гиповитаминоза.
ЛИТЕРАТУРА
1. Лиманова О.А., Торшин И.Ю., Сардарян И.С. и др. Обеспеченность микронутриентами и женское здоровье: интеллектуальный анализ клинико-эпидемиологических данных. Вопросы гинекологии, акушерства и перинатологии. 2014; 13(2): 5–15.
2. Gernand A.D., Schulze K.J., Stewart C.P. et al. Micronutrient deficiencies in pregnancy worldwide: health effects and prevention. Nat. Rev. Endocrinol. 2016; 12(5): 274–89. DOI: 10.1038/nrendo.2016.37
3. Bolek-Berquist J., Elliott M.E., Gangnon R.E et al. Use of a questionnaire to assess vitamin D status in young adults. Public Health Nutr. 2009; 12(2): 236–43. DOI: 10.1017/S136898000800356X
4. Lammi-Keefe C.J., Couch S.C., Kirwan J.P. Handbook of nutrition and pregnancy. 2nd ed. Humana Press; 2018. DOI: 10.1007/978-3-319-90988-2
5. Judistiani R.T.D., Madjid T.H., Irianti S. et al. Association of first trimester maternal vitamin D, ferritin and hemoglobin level with third trimester fetal biometry: result from cohort study on vitamin D status and its impact during pregnancy and childhood in Indonesia. BMC pregnancy and childbirth. 2019; 19(1): 112. DOI: 10.1186/s12884-019-2263-1
6. Sifakis S., Pharmakides G. Anemia in pregnancy. Ann. N. Y. Acad. Sci. 2000; 900: 125–36. DOI: 10.1111/j.1749-6632.2000.tb06223.x
7. Semba R.D., Bloem M.W. The anemia of vitamin A deficiency: epidemiology and pathogenesis. Eur. J. Clin. Nutr. 2002; 56(4): 271–81. DOI: 10.1038/sj.ejcn.1601320
8. Smith E.M., Tangpricha V. Vitamin D and anemia: insights into an emerging association. Curr. Opin. Endocrinol. Diabetes. Obes. 2015; 22(6): 432–8. DOI: 10.1097/MED.0000000000000199
9. Semba R.D., Ricks M.O., Ferrucci L. et al. Low serum selenium is associated with anemia among older adults in the United States. Eur. J. Clin. Nutr. 2009; 63(1): 93–9. DOI: 10.1038/sj.ejcn.1602889
10. Smith E.M., Alvarez J.A., Martin G.S. et al. Vitamin D deficiency is associated with anemia among African Americans in a US cohort. Br. J. Nutr. 2015; 113(11): 1732–40. DOI: 10.1017/S0007114515000999
11. Asghari G., Khalaj A., Ghadimi M. et al. Prevalence of micronutrient deficiencies prior to bariatric surgery: Tehran Obesity Treatment Study (TOTS). Obes. Surg. 2018; 28(8): 2465–72. DOI: 10.1007/s11695-018-3187-y
12. García O.P. Effect of vitamin A deficiency on the immune response in obesity. Proc. Nutr. Soc. 2012; 71(2): 290–7. DOI: 10.1017/S0029665112000079
13. MacFarlane A.J., Greene-Finestone L.S., Shi Y. Vitamin B-12 and homocysteine status in a folate-replete population: results from the Canadian Health Measures Survey. Am. J. Clin. Nutr. 2011; 94(4): 1079–87. DOI: 10.3945/ajcn.111.020230
14. Pereira-Santos M., Costa P.R.F., Assis A.M.O. et al. Obesity and vitamin D deficiency: a systematic review and meta-analysis. Obes. Rev. 2015; 16(4): 341–9. DOI: 10.1111/obr.12239
15. Via M. The malnutrition of obesity: micronutrient deficiencies that promote diabetes. ISRN Endocrinol. 2012; 2012: 103472. DOI: 10.5402/2012/103472
16. Thomas-Valdés S., das Graças V Tostes M., Anunciação P.C. et al. Association between vitamin deficiency and metabolic disorders related to obesity. Crit. Rev. Food Sci. Nutr. 2017; 57(15): 3332–43. DOI: 10.1080/10408398.2015.1117413
17. Gallagher J.C. Vitamin D and aging. Endocrinol. Metab. Clin. North Am. 2013; 42(2): 319–32. DOI: 10.1016/j.ecl.2013.02.004
18. Zagaria M.A. Vitamin deficiencies in seniors. US Pharm. 2010; 35(8): 20–7.
19. Баранов И.И. Стратификация риска гиповитаминозов. Акушерство и гинекология. 2020; Приложение 6: 14–16.
Социально-экономическое исследование эффективности применения многокомпонентных витаминно-минеральных комплексов у женщин фертильного возраста в России

Дмитриев Михаил Эгонович
Д. э. н., президент хозяйственного партнерства «Новый Экономический Рост».
Благоприятное влияние приема витаминно-минеральных комплексов (ВМК) женщинами в период беременности клинически доказано многочисленными исследованиями: уменьшаются перинатальная смертность, количество случаев врожденных патологий и детской инвалидности. С учетом этих данных проведено и российское исследование. Показано, что применение ВМК помогает предотвратить перинатальную смертность, инвалидизацию детей, различные пороки развития, низкую массу тела при рождении.
Если исходить из того, что доля женщин, которые принимают ВМК в период беременности, возрастает с 10% до 50%, то калибровка результатов международных исследований свидетельствует, что это позволяет предотвратить почти 9 тыс. преждевременных смертей, примерно 1,8 тыс. случаев детской инвалидности, 6,8 тыс. случаев врожденных патологий. Полученные данные дают возможность сделать экономические расчеты.
Существует много способов подсчета экономических последствий применения лекарственных средств для системы здравоохранения, и эти методы очень сильно различаются между собой, что создает существенные трудности для оценки достоверности результатов. Мы использовали наиболее прямолинейный и в то же время максимально доказательный подход. Поскольку речь идет о предотвращении смертности в очень раннем возрасте, спасенные дети имеют в дальнейшем хорошие шансы вносить свой вклад в экономическое развитие, в ВВП на протяжении всей своей экономически активной жизни. И этот вклад поддается оценке с учетом прогнозов динамики ВВП, сценарных оценок занятости и экономической активности населения. Данный показатель лучше всего отражает реальный эффект от снижения перинатальной смертности на протяжении всей последующей жизни спасенного человека.
Уменьшение числа случаев инвалидности также ведет к тому, что люди будут более активно участвовать в экономической жизни и вносить вклад в ВВП. Мы учитывали и снижение расходов на выплаты пособий инвалидам и на медицинскую помощь.
Мы оценивали эффект на 100 тыс. беременных при степени охвата ВМК от 25% до 100%. Целевой уровень охвата беременных женщин ВМК — 50%. Для этого уровня на 100 тыс. беременных мы получили совокупный эффект порядка 9 млрд рублей. А в расчете на общее число беременных женщин он превысил 120 млрд рублей. Если же говорить о гипотетическом охвате 100%, то эффект составит свыше 20 млрд рублей в расчете на 100 тыс. беременных женщин и свыше 200 млрд рублей на всю популяцию.
Как подтолкнуть женщин к более активному использованию ВМК? Это на самом деле поведенческая проблема. Поскольку изменить поведение большой массы людей в короткий срок вряд ли представляется реальным, самым простым решением может стать бесплатное предоставление такого рода препаратов беременным женщинам при их постановке на учет в женской консультации. При сопоставлении потенциальных расходов на эти цели и тех бюджетных выгод, которые будут получены от медицинских эффектов применения ВМК, видно, что экономия превышает в 15–20 и более раз затраты на то, чтобы стимулировать женщин принимать ВМК.
Следует подчеркнуть крайне значимый экономический результат подобных мер. В России далеко не исчерпаны возможности относительно низкозатратного снижения перинатальной смертности и распространенности разного рода осложнений, которые дают колоссальные социально-демографические и экономические эффекты. На такого рода методы нужно обращать особое внимание и максимально способствовать их внедрению в практику.
Потенциальные доходы бюджета в 15 раз превышают расходы на расширение применения ВМК беременными в наиболее консервативном варианте расчета при охвате 30% беременных и накладных расходах, составляющих 20% от отпускной стоимости ВМК. Соотношение выгод и расходов возрастает по мере увеличения охвата принимающих витамины, а также зависит от того, насколько использование витаминов будет встроено в существующую инфраструктуру, прежде всего логистическую.
Наше исследование показало, что увеличение применения ВМК беременными женщинами является относительно недорогостоящей задачей, решение которой способно не только существенному снизить перинатальную смертность и инвалидизацию, но и дать экономические эффекты, многократно превышающие необходимые затраты.
________
1 Федеральная служба государственной статистики. Женщины и мужчины России 2020. М.; 2020. 241 с.
2 Там же.
3 Федеральная служба государственной статистики. Женщины и мужчины России 2020...
4 Федеральная служба государственной статистики. Здравоохранение в России 2019. М.; 2019. 171 с.
5 Там же.
6 WHO. Guideline: Daily iron and folic acid supplementation in pregnant women. Geneva, World Health Organization, 2012; МР 2.3.1.2432-08. Нормы физиологических потребностей в энергии и пищевых веществах для различных групп населения Российской Федерации. М.; 2008.
7 МР 2.3.1.2432-08. Нормы физиологических потребностей в энергии и пищевых веществах для различных групп населения Российской Федерации...
8 МР 2.3.1.2432-08. Нормы физиологических потребностей в энергии и пищевых веществах для различных групп населения Российской Федерации...
9 WHO antenatal care recommendations for a positive pregnancy experience. Nutritional interventions update: Multiple micronutrient supplements during pregnancy. Geneva: World Health Organization; 2020.
10 Резолюция совета экспертов «Индивидуализированный подход к микронутриентной поддержке беременности», 29 сентября 2020 г., Москва. Акушерство и гинекология. 2020; 11: 248–50.








