Боковой амиотрофический склероз (БАС) — нейродегенеративное заболевание, сопровождающееся поражением центральных и периферических мотонейронов, прогрессирующим течением и неизбежным наступлением терминальной дыхательной недостаточности (ДН)[1]. Главным методом лечения ДН при БАС является неинвазивная вентиляция легких (НВЛ).
Основные показания к НВЛ:
- клинические симптомы ДН (одышка и утомление при физической нагрузке, ослабление кашля, нарушения отхаркивания, нарушения сна в виде бессонницы, частые пробуждения и ощущение неудовлетворенности сном);
- признаки хронического легочного сердца (легочной гипертензии, пастозности стоп, вертикализации электрической оси сердца);
- респираторный ацидоз венозной крови рН < 7,3;
- PaCO2 > 55 мм рт. ст. или 6 kPa по данным капнографии;
- ночная SpО2 < 88% более 5 минут сна при проведении кислородотерапии со скоростью 2 л/мин;
- максимальное давление вдоха менее 60 см Н2О по данным манометрии вдоха;
- ФЖЕЛ < 50% от должной по данным спирометрии согласно Консенсусу по показаниям к НВЛ при рестриктивной ДН, ХОБЛ и ночной гиповентиляции[5].
При БАС развивается вентиляционная ДН, поэтому из показателей спирометрии важна величина ФЖЕЛ, отражающая объем воздуха, который подвергается газообмену. Согласно рекомендациям по применению НВЛ при нервно-мышечных заболеваниях терапевтический эффект достигается при проведении НВЛ в течение 4 часов и более в положении лежа с постепенным повышением давления вдоха и выдоха с разницей в 6 см водн. ст. Если НВЛ, проводимая в течение 4 часов в день и более, имеет положительный результат, то это является критерием комплаентности пациента к терапии. При нервно-мышечных заболеваниях наиболее эффективен режим поддержания спонтанного дыхания с обратной связью по частоте дыхательных движений, обозначаемый как BIPAP/spontaneous timed (ST)[13, 15].
В то же время существуют иные рекомендации относительно начала проведения НВЛ при БАС. В рандомизированном исследовании показано, что при ФЖЕЛ 50–60% приспособиться к НВЛ могут лишь 47% больных спинальным дебютом БАС и лишь 30% пациентов с бульбарным БАС[2]. Установлено, что НВЛ статистически значимо продлевает жизнь больным спинальным, но не бульбарным дебютом БАС, которые жили на 205 дней дольше пациентов с бульбарным дебютом[2]. Европейский консенсус по лечению БАС придерживается мнения, что НВЛ необходимо начинать, как только ФЖЕЛ станет ниже 80%[3]. В ретроспективном исследовании N. Lechtzin и соавт. показано, что больные БАС (объединенная группа спинального и бульбарного дебюта) с ФЖЕЛ более 65% жили в среднем на 11 месяцев дольше, чем пациенты с БАС, которым НВЛ проводили при ФЖЕЛ менее 50%[9]. Однако в одном из исследований предикторов приспособления к НВЛ при БАС ассоциаций с полом, возрастом больных и ФЖЕЛ на момент начала терапии (по последнему показателю имелась тенденция) не выявлено[7]. В другом исследовании показано, что предикторами приспособления являются отсутствие или малая выраженность бульбарных нарушений, меньшая скорость падения ФЖЕЛ и ИМТ, тогда как предикторы продления жизни — приспособление к НВЛ (использование ее в течение 4 часов в сутки и более) и меньшая скорость падения ФЖЕЛ[11].
Проводилось исследование порядка увеличения давления вдоха и выдоха на НВЛ при БАС у 14 больных. Показано, что у 78% приспособившихся пациентов оптимальным давлением вдоха и выдоха было 19/5 см водн. ст., тогда как у 22% больных оптимальным был начальный терапевтический уровень 9/4 см водн. ст. В данном исследовании 44% пациентов повышали давление 1 раз, 22% — 2 раза, и по 6% больных — 3 и 5 раз[6]. В разных странах различается количество больных БАС, которые используют НВЛ и приспособились к нему. В отличие от исследования K. L. Gruis и соавт., проводившегося в США, где к НВЛ приспособились 70% пациентов, в исследовании B. R. Ristma и соавт., проведенном в 15 центрах БАС в Канаде, показано, что НВЛ пользовались лишь 18,3% лиц, имевших БАС, которым это было показано, и большинство не могли приспособиться к этой терапии в 70% центров[7, 14]. Существуют и разные подходы к повышению давления вдоха и выдоха: некоторые специалисты увеличивают только давление вдоха, а некоторые — оба давления с разницей в 6 см водн. ст.[6, 15]. Мнения относительно влияния НВЛ на качество жизни больных БАС различны. Так, L. S. Aboussouan и соавт. выявляли улучшение качества жизни, оцененного при SF-36, тогда как K. Zamietra и соавт. не отмечали его улучшения, используя шкалу ALSSQoL-R[2, 16]. Полагают, что механизмами терапевтического воздействия НВЛ при БАС являются уменьшение дыхательной работы и утомление дыхательных мышц[10, 15].
Актуальность настоящего исследования НВЛ при БАС в первую очередь вызвана противоречивыми данными зарубежных исследований и тем, что в РФ такие исследования ранее не проводились, но при этом практика применения НВЛ при БАС в РФ существует, и разные специалисты применяют разные методологические подходы. Как видно из обзора литературы, исследования НВЛ при БАС малочисленны и единого мнения о показаниях и сроках начала НВЛ, оптимальном режиме повышений давления, предикторах приспособления и продления жизни, а также влиянии НВЛ на качество жизни больных БАС нет. Различные подходы к проведению НВЛ при БАС, различия в системах здравоохранения и комплаенсе больных БАС приводят к различиям в приспособлении пациентов к НВЛ и эффективности лечения БАС в разных странах[2, 3, 6, 9, 13, 14, 16].
Кроме того, аппараты НВЛ в РФ больным БАС не предоставляются государством на льготных основаниях (одной из причин может быть отсутствие научного обоснования эффективности данного метода в отечественной практике). Аппараты НВЛ являются дорогостоящими, а в условиях, когда пациенты вынуждены приобретать их самостоятельно, возникает вопрос о целесообразности применения приборов, работающих в режиме S (spontaneous, без обратной связи по частоте дыхательных движений), которые стоят существенно дешевле приборов, работающих в режиме ST.
Целью исследования являлось изучение эффективности НВЛ при БАС в РФ. Анализировали особенности приспособления пациентов с БАС к НВЛ, продолжительность их жизни и комплаенс в ходе применения НВЛ, а также влияние терапии на параметры спирометрии и качество жизни пациентов.
МАТЕРИАЛЫ И МЕТОДЫ
Исследование проводили в период с 2007 по 2012 г. на базе Городской поликлиники № 144 г. Москвы (ныне филиал № 3 Городской поликлиники № 107 г. Москвы) и кафедры пульмонологии Московского государственного медико-стоматологического университета им. А. И. Евдокимова на базе Клинической больницы Центросоюза г. Москвы при поддержке Благотворительного Фонда помощи больным БАС.
В исследовании принимали участие 28 больных БАС, среди которых было 13 мужчин и 15 женщин в возрасте от 32 до 72 лет (средний возраст — 56,2 ± 9,4 года). Среди них было 10 больных бульбарным дебютом и 16 больных спинальными дебютами. Диагноз БАС ставили на основании Пересмотренных Эль-Эскориальских критериев 1998 г. и электромиографических критериев Ламберта[8, 12] с учетом результатов МРТ (исследовали отдел центральной нервной системы в проекции дебюта и более ростральный, т. е. вышележащий отдел). Всех больных оценивали по шкале ALSFRS-R [4]. У 15 больных прогрессирование было быстрым, а у 13 — медленным (скорость прогрессирования более или менее 12 баллов/месяц соответственно).
Использовали приборы НВЛ iSleep 22 (BREAS, дистрибьютер в РФ — С-Инструментс Медикал, г. Москва), работающие в режиме S. Благотворительный Фонд помощи больным БАС предоставил аппарат 14 больным, остальные 14 приобрели прибор самостоятельно. Первоначально пациентам рекомендовали использовать давление вдоха 9–10 см водн. ст. и давление выдоха 4 см водн. ст. (разница в 6 см водн. ст.), а затем в течение месяца постепенно выйти на дыхание лежа в течение 4 часов, но желательно ночью. Каждый месяц больным рекомендовали предоставлять данные с записью работы прибора на флэш-карте для анализа (при этом изучали среднее время использования прибора в день, общее время использования и величину утечки) и повышать давление вдоха и выдоха на 1 см водн. ст., а также проходить спирографическое исследование с помощью аппарата Спиролан (ООО «Лана-Медика», г. Санкт-Петербург) один раз в 2–3 месяца (через 2 месяца при бульбарном дебюте и/или быстром прогрессировании, через 3 месяца при спинальном дебюте и/или медленном прогрессировании) с определением жизненной емкости легких (ЖЕЛ), ФЖЕЛ, ОФВ1 и индекса Тиффно, ежемесячно менять фильтры в приборе и еженедельно мыть воздуховод водой с мылом комнатной температуры. При спинальном дебюте использовались ороназальные, а при бульбарном — назальные маски. Для выражения переменных применяли средние значения и стандартные отклонения, статистический анализ проводили с помощью пакета программы BioStat (AnalystSoft, Венгрия), критериев Манна — Уитни и χ2, статистически значимыми считались результаты при р < 0,05.
РЕЗУЛЬТАТЫ
К НВЛ адаптировались 17 больных БАС и 11 не смогли адаптироваться (лечились НВЛ менее 4 часов в день). Среди адаптированных было 7 больных с медленным прогрессированием болезни, среди неадаптированных — 6 (χ2 = 0,093, р = 0,76), данные группы по представленности медленного прогрессирования статистически значимо не различались.
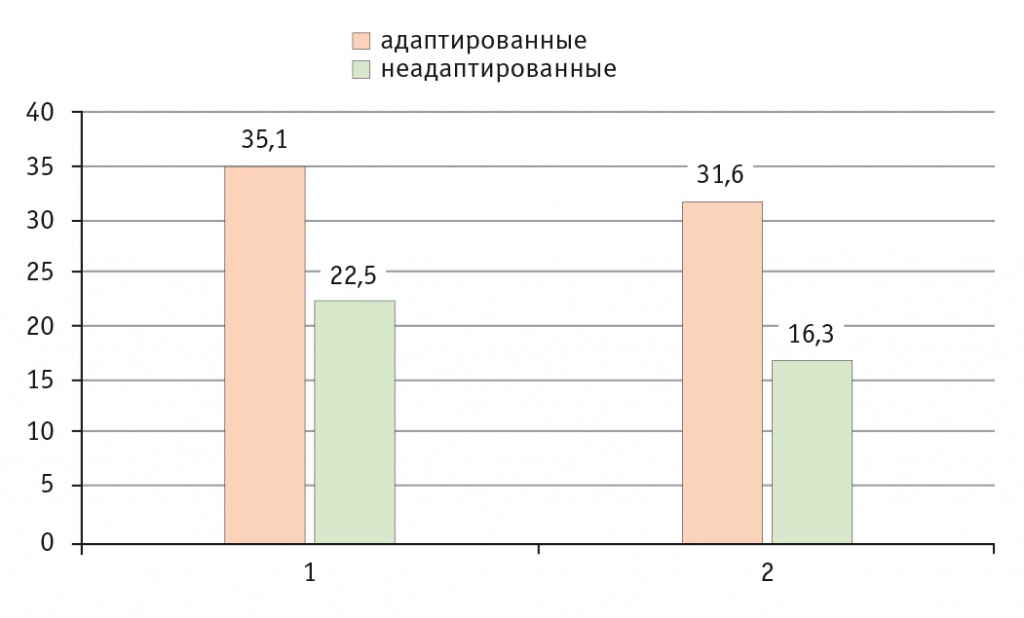
Продолжительность жизни адаптированных к НВЛ больных была статистически значимо выше и составляла 35,1 ± 14,2 месяца по сравнению с продолжительностью жизни неадаптированных пациентов (22,5 ± 9,2 месяца) (р = 0,037). При сравнении больных БАС со спинальным дебютом продолжительность жизни адаптированных пациентов была статистически значимо выше 31,6 ± 10,3 месяца, чем продолжительность жизни неадаптированных больных со спинальным дебютом (16,3 ± 6,1 месяца) (р = 0,049) (рис. 1).
Рис. 1. Продолжительность жизни у адаптированных и не адаптированныхбольных боковым амиотрофическим склерозом к неинвазивной вентиляции легких.
Примечание. 1 — все больные, 2 — спинальный дебют. P < 0,05 для адаптированных больных в целом по группе и больных со спинальным дебютом бокового амиотрофического склероза
При сравнении пациентов с бульбарным дебютом и вторичными бульбарными нарушениями статистически значимых различий в продолжительности жизни выявлено не было (33,3 ± 3,09 и 33,3 ± 9,6 месяца соответственно; р > 0,06). Пациенты использовали давление вдоха от 9 до 14 и выдоха от 4 до 9 мм водн. ст. (9,6 ± 1,2 и 4,7 ± 1,25 см водн. ст. соответственно). При этом у адаптированных пациентов отмечалась тенденция к использованию более высоких давлений вдоха и выдоха, чем у неадаптированных (10 ± 1,34 и 9,5 ± 1,7 см водн. ст. для вдоха соответственно при р = 0,086 и 5,05 ± 1,34 и 4,2 ± 0,8 см водн. ст. для выдоха соответственно при р = 0,076). Адаптированные пациенты повышали давление 1–2 раза в 47% случаев, тогда как неадаптированные лишь в 9% случаев (χ2 = 2,2; р = 0,137). Среднее время использования НВЛ у адаптированных больных в минутах в день составило 389 ± 123, что было статистически значимо выше этой величины у неадаптированных больных, у которых это время составило 92 ± 16 (р = 0,001). При этом выделялась небольшая подгруппа адаптированных больных, у которых время проведения НВЛ достигло 4 часов и более, что произошло статистически значимо раньше (39 ± 7,5 дня), чем у остальных пациентов (184 ± 168 дней) (р = 0,004).
Исходная ФЖЕЛ при спирографии была выше 50% у 10 приспособившихся и ниже 50% у 8 не приспособившихся к НВЛ больных со спинальным дебютом (χ2 = 10,2; р = 0,001), а также выше 65% у 5 приспособившихся к НВЛ больных с бульбарным дебютом БАС и ниже 65% у 3 не приспособившихся (χ2 = 4,2; р = 0,038).
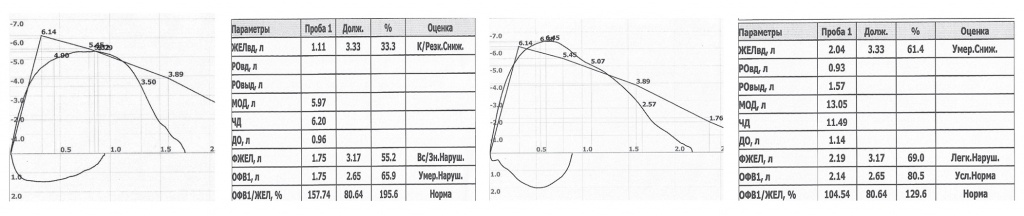
Наблюдения спирографии в динамике у больных БАС на НВЛ были единичными. Так, в группе адаптированных больных повторную спирографию прошли 4 пациента. На рисунке 2 показано увеличение ЖЕЛ и ФЖЕЛ, а также ОФВ1 на фоне применения НВЛ в течение месяца. Впоследствии на фоне дезадаптации к НВЛ у одной больной эти показатели снизились, а у другого пациента оставались стабильными. У трех оставшихся пациентов данные показатели оставались стабильными в течение года терапии.
Рис. 2. Показатели спирографии на фоне неинвазивной вентиляции легких при боковом амиотрофическом склерозе
ОБСУЖДЕНИЕ
Исследование показало, что НВЛ в режиме S продлевает жизнь адаптированных больных в группе в целом и преимущественно жизнь больных спинальными дебютами БАС, что подтверждает данные L. S. Aboussouan и соавт.[2]. Приспособление пациента к НВЛ напрямую зависит от величины ФЖЕЛ и соответствует величинам более 50% для больных со спинальным дебютом и 65% для больных с бульбарным дебютом. Это уточняет данные N. Lechtzin о величине ФЖЕЛ, необходимой для продления жизни больных БАС со спинальным дебютом, так как данное ретроспективное исследование указывало на продление жизни при БАС у больных с ФЖЕЛ выше 65% в группе в целом [9].
В настоящем исследовании давление в приборе повышали 1 раз 47% приспособившихся больных, тогда как в исследовании K. L. Gruis и соавт. — 44%[6]. Нами установлено 2 вида адаптации к прибору: постепенная — у 13 (46,2%) больных (рис. 3) и форсированная — у 4 (14,2%) (рис. 4). Причины форсированной адаптации, которая длилась около месяца, нами не установлены. У данных больных были как спинальный, так и бульбарный дебют, как быстрое, так и медленное прогрессирование болезни. На рисунке 5 показано отсутствие адаптации к прибору, а на рисунке 6 — постепенная дезадаптация у больного с бульбарным дебютом (Б) и первоначально идеальным приспособлением при ФЖЕЛ выше 65% (А). Единичные наблюдения показателей спирографии в динамике указывают на возможность улучшения и стабилизации легочных объемов при постоянной терапии НВЛ.
Рис. 3. Постепенная адаптация
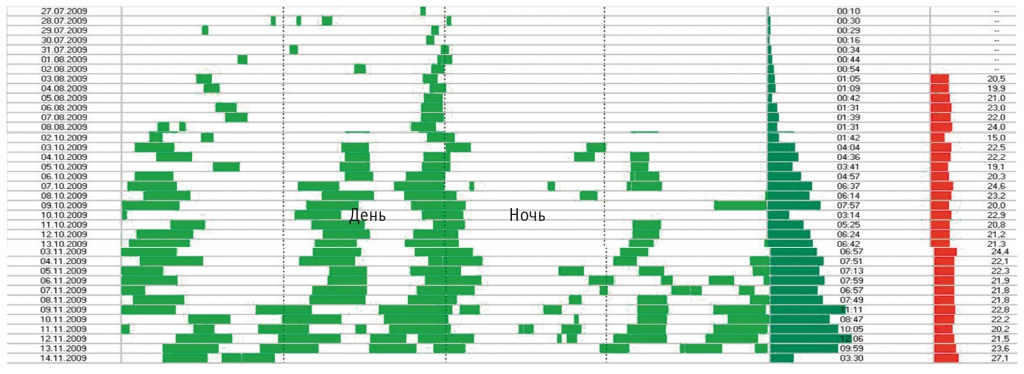
Рис. 4. Форсированная адаптация
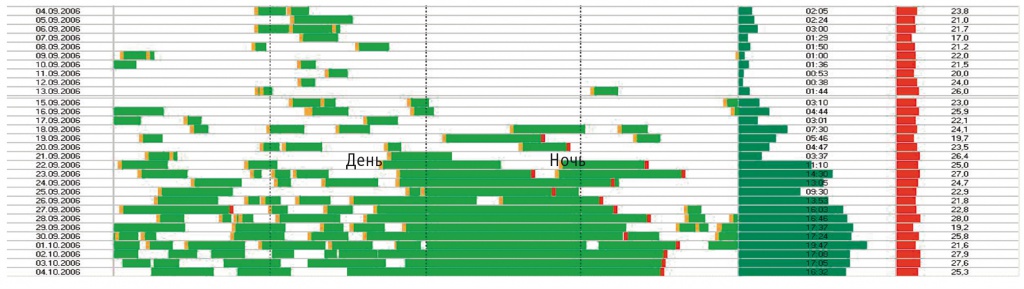
Рис. 5. Отсутствие адаптации к неинвазивной вентиляции легких
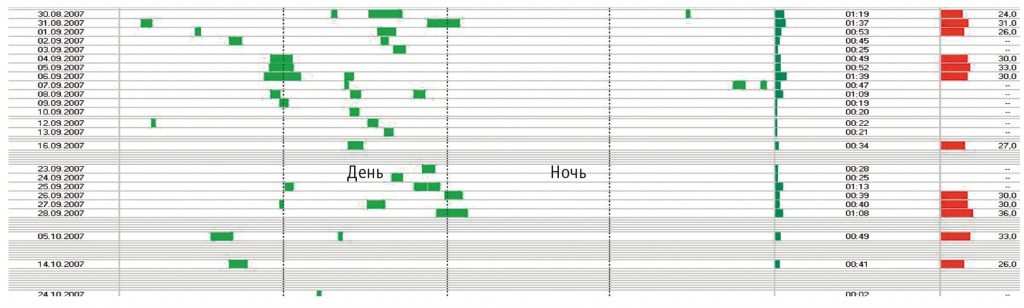
Рис. 6. А — идеальная адаптация к неинвазивной вентиляции легких у больного С. 62 лет с бульбарным дебютом бокового амиотрофического склероза при форсированной жизненной емкости легких более 65%; Б — дезадаптация к неинвазивной вентиляции легких у того же пациента
ЗАКЛЮЧЕНИЕ
Неинвазивная вентиляция легких (НВЛ) может продлевать жизнь пациентов с боковым амиотрофическим склерозом (БАС) преимущественно со спинальным дебютом при начале терапии с ФЖЕЛ > 50% с помощью экономически более доступных приборов, работающих в режиме S, чем аппараты, которые работают в режиме ST, что соответствует рекомендациям Европейского консенсуса по БАС 2005 г. о необходимости начала НВЛ при ФЖЕЛ менее 80%, но не ниже 50%, в отличие от рекомендаций 1999 г. [3, 5]. В настоящем исследовании было получено мало наблюдений об успешности НВЛ у больных БАС с бульбарным дебютом, имевших ФЖЕЛ выше 65%, что не позволяет сделать статистически обоснованный вывод. Вероятно, больным БАС с бульбарным дебютом для хорошего результата терапии НВЛ нужно проводить более мощными приборами с развитием давления вдоха до 40 см водн. ст. (например, Vivo 40, BREAS, дистрибьютер в РФ — С-Инструментс Медикал, г. Москва) при условии установления ранней трахеостомы, которая позволяет удалять секреты из трахеи, мешающие приспособиться к НВЛ больным БАС с бульбарным дебютом.








