ВВЕДЕНИЕ
Течение гестационного процесса зависит от многих факторов, среди которых немаловажную роль играет возраст женщины[1, 2].
В соответствии с критериями ВОЗ, репродуктивный возраст женщины — от 15 до 49 лет. Безусловно, эти критерии имеют некоторую долю социальной составляющей. Реально верхняя граница репродуктивного возраста — 40–42 года, поскольку вероятность рождения здорового ребенка после 30 лет снижается на 3,5% каждый год.
Репродуктивный возраст женщины делится на ранний (до 35 лет) и поздний (35 лет и старше), возраст от начала снижения функции яичников до наступления менопаузы[1, 2].
В СССР до 70-х годов XX века наиболее подходящим для рождения первого ребенка считался возраст от 18 до 22 лет, а первородящих старше 24 лет называли «старородящими». И действительно, наибольшее количество родов происходило у женщин в возрасте до 35 лет: в 1986 г. в Московской области повозрастной коэффициент рождаемости в возрасте 20–34 года составлял 101‰, а в возрасте 35–49 лет аналогичный показатель был уже в 10 раз ниже и составлял 11‰. Изменение социальных ценностей и развитие медицины позволили постепенно отодвинуть критерий «старородящая» к 28, а затем к 30 годам[3, 4].
Мы провели сравнительный анализ повозрастных коэффициентов рождаемости в Московской области в 1986 и 2016 гг.
Общий показатель рождаемости не претерпел значительных изменений: 59‰ в 1986 г. и 57‰ в 2016 г., однако повозрастной показатель рождаемости в группе 20–24 года снизился в 2,6 раза, во всех группах 30 лет и старше данный показатель в 2016 г. значительно выше такового 1986 г. Это особенно ярко выражено в группе женщин 45–49 лет — в 2016 г. показатель рождаемости у них в 5,5 раза выше, чем в 1986 г. (рис. 1).
Рис. 1. Повозрастные показатели рождаемости в Московской области в 1986 и 2016 гг.[3]
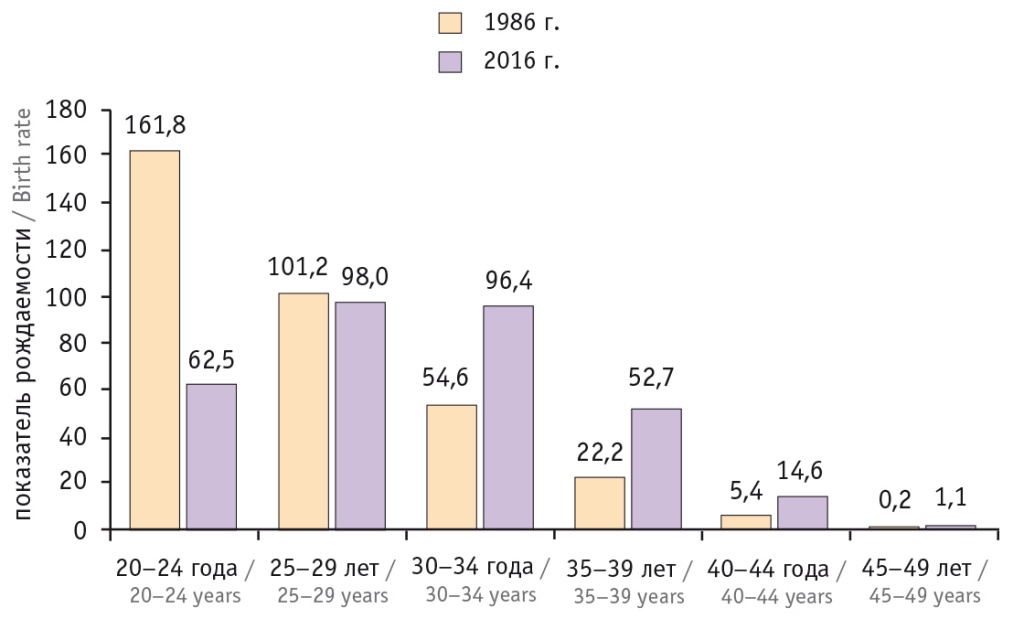
В настоящее время повозрастной коэффициент рождаемости у женщин в репродуктивном возрасте (20–34 года) — 89‰, в старшем репродуктивном возрасте (35–49 лет) — 25‰[2].
Аналогичная тенденция в последние десятилетия прослеживается и в России. Согласно данным Госкомстата, женщины репродуктивного возраста (15–49 лет) составляют 51% (38,9 млн) от общей численности женского населения страны (76,3 млн человек). Доля женщин позднего репродуктивного возраста — 42,2% (16,4 млн). Удельный вес детей, рожденных женщинами в возрасте 35 лет и старше, в начале XXI века оставался относительно стабильным и в среднем составлял 7,0%, но уже в 2007 г. он вырос до 8,2%[5].
Таким образом, за 30 лет увеличился коэффициент рождаемости в старшем репродуктивном возрасте.
Современная женщина сначала получает образование, строит карьеру и, только достигая определенного уровня материальных благ, начинает задумываться о рождении ребенка. Среди социальных причин, которые приводят к росту числа «поздних» беременностей, ведущими являются взросление старших детей (56%), достижение необходимого карьерного уровня и финансового положения (28%)[6]. Согласно данным литературы, психологический статус беременных женщин позднего репродуктивного периода стабилен и материнский инстинкт у них сформирован правильно, они менее фрустрированы и эмоционально напряжены по сравнению с пациентками оптимального репродуктивного возраста[5, 7].
К сожалению, в возрасте 35 лет и старше женщина имеет, как правило, несколько хронических заболеваний, поэтому во время беременности возрастает риск возникновения различных осложнений: угрозы прерывания беременности, преждевременных родов, преэклампсии, фетоплацентарной недостаточности и пр. Соответственно повышается риск неблагоприятных перинатальных исходов[6, 8, 9].
Цель исследования: анализ особенностей течения беременности и родов у женщин старшего репродуктивного возраста.
МАТЕРИАЛЫ И МЕТОДЫ
Проведен анализ особенностей течения беременности и родов у женщин старшего репродуктивного возраста, родоразрешенных в ГБУЗ МО «Московский областной перинатальный центр» в 2017 г.
Исследование по времени проведения было ретроспективным, по цели — аналитическим, по типу сбора информации — выборочным.
Формирование групп исследования происходило в два этапа. На первом этапе среди историй родов пациенток в возрасте 20–49 лет (n = 5581) были отобраны истории первородящих (n = 2679).
На втором этапе эти пациентки были разделены на две группы по возрастным критериям. В первую группу вошли 2295 женщин в возрасте 20–34 лет, во вторую группу — 384 пациентки в возрасте 35–49 лет.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Среди всех женщин в возрасте 20–49 лет, родоразрешенных в ГБУЗ МО МОПЦ в 2017 г., доля первородящих составила 48%.
Следует обратить внимание, что среди первородящих старшего репродуктивного возраста у 75% пациенток беременность наступила после процедуры ЭКО + перенос эмбриона, а в первой группе — у 9,2%.
Частота экстрагенитальных заболеваний во второй группе была существенно выше, чем в первой. Распространенность экстрагенитальной патологии по наиболее частым группам болезни представлена на рисунке 2.
Рис. 2. Распространенность экстрагенитальной патологии у беременных
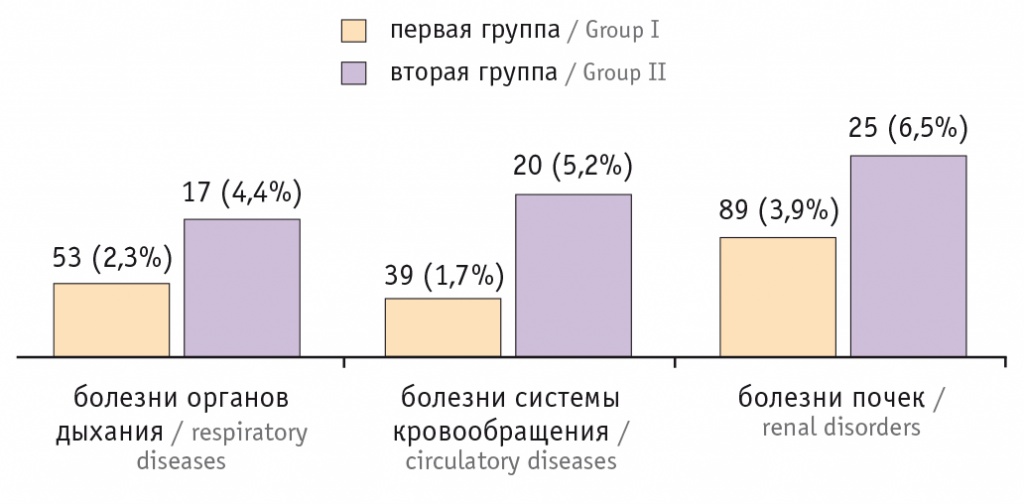
Как видно из рисунка 2, болезни органов дыхания, системы кровообращения и почек во второй группе встречались в 1,91; 3,06 и 1,67 раза чаще, чем в первой. Большинство клинических исследований установили, что экстрагенитальные заболевания матери могут приводить к нарушению функции плацентарного комплекса и тем самым вызывать развитие плацентарной недостаточности[6].
Плацентарная недостаточность — клинический синдром, связанный с морфофункциональными изменениями в плаценте, а также с нарушением компенсаторно-приспособительных свойств, это ведущая причина заболеваемости и смертности новорожденных[8]. Частота фетоплацентарной недостаточности в первой группе составила 4,8% (n = 110), во второй — 9,6% (n = 37) (p < 0,05), декомпенсированной фетоплацентарной недостаточности — 4,5% (n = 103) и 5,7% (n = 22) соответственно (р < 0,05). При последней происходит срыв компенсаторно-приспособительных механизмов, и дальнейшее прогрессирование беременности становится невозможным.
Частым осложнением беременности у пациенток старшего репродуктивного возраста также была угроза преждевременных родов (14,6% против 4,3% в первой группе, p < 0,05).
Гестационный СД диагностирован у каждой двенадцатой участницы второй группы и у каждой семнадцатой женщины первой группы (8,3% и 5,8% соответственно, р < 0,05). У беременных старше 30 лет повышается относительный риск гестационного СД[8, 9].
Распространенность преэклампсии во второй группе в 2,3 раза превышала аналогичный показатель в первой: 7,0% (n = 27) против 3,0% (n = 69) соответственно (р < 0,05). По данным литературы, возраст старше 35 лет является фактором риска развития преэклампсии, этот риск может возрастать в 1,5 раза[10].
По нашим данным, преждевременные роды у участниц 35–49 лет происходили в 1,4 раза чаще, чем у беременных 20–34 лет: 23,2% (n = 89) против 16,1% (n = 369) (р = 0,02), что, с нашей точки зрения, обусловлено высокой частотой экстрагенитальных заболеваний и гестационных осложнений.
Так, высокий риск угрозы преждевременных родов отмечен у 67,9% беременных второй группы и лишь у 6,7% первой.
Родоразрешение путем кесарева сечения во второй группе осуществляли в 1,8 раза чаще, чем в первой: 76,6% (n = 294) против 43,1% (n = 988), р < 0,05.
Как правило, показанием к оперативным родам являлись аномалии родовой деятельности. Нарушение регуляции родового акта пациенток позднего репродуктивного возраста вызвано снижением чувствительности рецепторов миометрия к половым стероидным гормонам[11, 12].
У пациенток второй группы слабость родовой деятельности (n = 39; 10,2%) и внутриутробная гипоксия плода (n = 37; 9,6%) отмечались чаще, чем у участниц первой группы (n = 120 (5,2%) и 114 (5,0%) соответственно). В аналогичном российском исследовании слабость родовой деятельности зафиксирована у 7,6% пациенток в возрасте до 35 лет, что почти сопоставимо с нашими данными[12, 13].
Острая гипоксия плода в родах, требующая проведения экстренного кесарева сечения, у возрастных первородящих наблюдается в 7 раз чаще, чем у молодых женщин[10], поэтому родоразрешение путем кесарева сечения позволило снизить риск данного осложнения.
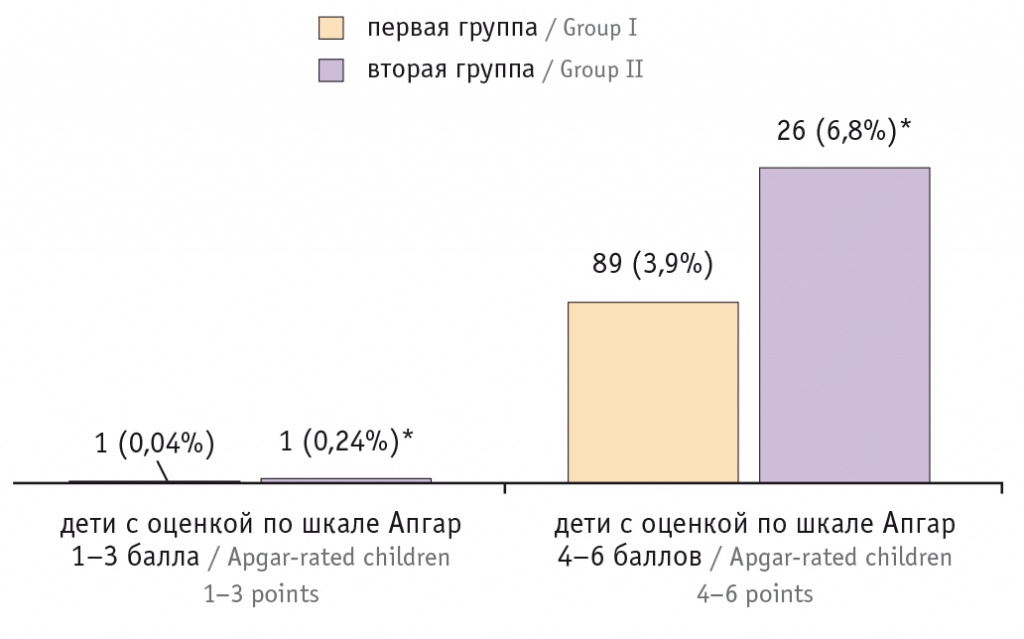
Дети с оценкой по шкале Апгар на пятой минуте жизни 4–6 баллов у женщин старшего репродуктивного возраста рождались в 1,7 раза чаще, чем у пациенток первой группы (р < 0,05), а с оценкой 1–3 балла — в 6 раз чаще (р < 0,05) (рис. 3).
Рис. 3. Частота рождения детей в асфиксии в первой и второй группе.
* Отличие от первой группы статистически значимо (р < 0,05)
Течение послеродового периода у женщин 35 лет и старше характеризовалось в 10 раз большей частотой гипотонических кровотечений: 0,8% (n = 3) против 0,08% (n = 2) (р < 0,05). Распространенность других осложнений в группах статистически значимо не различалась.
Осложненное течение беременности и родов, безусловно, влияет на показатель перинатальной смертности, который во второй группе составил 7,8‰, а в первой — 2,0‰. В большей степени высокий уровень перинатальной смертности у женщин старшего репродуктивного возраста обусловлен мертворождаемостью, которая у них была в 4,2 раза выше, чем в первой группе (6,8‰ против 1,6‰) (р < 0,05).
Рост перинатальной смертности прямо коррелирует со степенью перинатального риска, которая, в свою очередь, увеличивается пропорционально возрасту.
ЗАКЛЮЧЕНИЕ
Проведенный анализ показал, что при первой беременности и родах у женщин 35 лет и старше высок акушерский и перинатальный риск, поэтому при ведении этих пациенток необходима профилактика наиболее частых гестационных осложнений — угрозы преждевременных родов и фетоплацентарной недостаточности; в родах — аномалий родовой деятельности.
При поступлении женщин 35 лет и старше в стационар следует производить перерасчет баллов перинатального риска, который может оказаться выше, чем подсчитанный на догоспитальном этапе, и это приведет к пересмотру тактики родоразрешения.
Поступила: 15.01.2020
Принята к публикации: 27.01.2020








