Главная задача современного акушерства — улучшение основных качественных показателей службы родовспоможения. Это особенно актуально на фоне значительного изменения возраста первобеременных — за последние 10 лет он увеличился с 26,4 до 30,2 года. «Постарение» беременных привело к снижению индекса здоровья, приросту распространенности генитальных и экстрагенитальных заболеваний и увеличению частоты врожденных пороков развития (ВПР) плода, рождения детей с пороками развития.
Основные осложнения беременности (регистрируются у 58,7–75,3% женщин), как правило, возникают на фоне уже существующих и нередко некомпенсированных экстрагенитальных болезней. Пороки развития плода наиболее часто выявляются в 18–20 недель, прерывания беременности по медицинским показаниям (аборты в поздние сроки) составляют 70–80% и в структуре материнской смертности остаются одной из основных причин.
Ежегодно в РФ рождается около 8–10 тыс. детей (0,5–1% от всех новорожденных) с пороками развития.
Проблема далека от решения, так как прегравидарную подготовку получают около 5% женщин, а дефицит фолатов наблюдается у 70–80% женщин репродуктивного возраста[1].
В данной статье проведен анализ современных научных публикаций, посвященных прогнозированию и предупреждению основных осложнений беременности, в том числе ВПР. Мы использовали международные обзоры за последние 15 лет из баз данных PubMed, EMBASE, MedLine, Cochrane, включавшие исследования серии случаев и регистры, касающиеся различных аспектов предупреждения основных осложнений беременности.
ВПР ЦНС доминируют в структуре причин перинатальной и детской смертности в большинстве стран мира, в том числе в РФ[2]. Рождение ребенка-инвалида представляет собой серьезную медицинскую, социальную и экономическую проблему[3]. Поэтому профилактика ВПР — крайне важная задача акушера-гинеколога.
По данным ВОЗ, врожденные дефекты регистрируют примерно у 1 из 33 детей, это около 3,2 млн врожденных дефектов, связанных с инвалидностью, и примерно 270 тыс. смертей новорожденных в год[2].
Дефекты нервной трубки (ДНТ) — группа ВПР ЦНС плода, вызванных нарушениями процесса нейруляции (замыкания нервной трубки) в сроки от 21 до 28 дней после зачатия[4]. Они обусловлены генетическими и негенетическими причинами: нутритивным статусом женщины, воздействием токсических агентов, применением некоторых лекарственных препаратов во время беременности и др.
Факторами риска ДНТ являются также некоторые соматические заболевания, в частности ожирение, СД, заболевания ЖКТ[3, 5, 6].
В мире распространенность ДНТ оценивается в более 300 000 новых случаев в год. Ежегодно регистрируется более 40 000 смертей детей, подростков и взрослых от пороков нервной системы. Около 2,3 млн составляет ежегодный прирост в мире числа инвалидов, заболевания которых связаны с внутриутробными пороками развития[2]. Поэтому первичная профилактика крайне важна — это назначение фолиевой кислоты в околозачаточном периоде.
Хорошо известно, что применение фолиевой кислоты в периконцепционном периоде снижает риск первичных и вторичных ДНТ плода[7]. В США и Канаде, где с 1998 года внедрена фортификация базовых продуктов питания, зарегистрировано уменьшение числа случаев ДНТ на 27% и 46% соответственно[8]. Недостатком метода является сложность контроля получаемой дозы фолиевой кислоты, тем не менее его применяют в 70 странах, однако России в их числе нет.
В РФ регламентируют поступление в организм эссенциальных микронутриентов, в том числе фолиевой кислоты, у женщин в различные периоды жизни: методические рекомендации ФГБУН «ФИЦ питания, биотехнологии и безопасности пищи» «Нормы физиологических потребностей в энергии и пищевых веществах для различных групп населения Российской Федерации» (2008) и «Рекомендуемые нормы лечебного питания (среднесуточных наборов основных пищевых продуктов) для беременных и кормящих женщин в родильных домах (отделениях) и детей различных возрастных групп в детских больницах (отделениях) Российской Федерации» (2015); Клинические рекомендации МЗ РФ «Нормальная беременность» (2019); «Прегравидарная подготовка: клинический протокол Междисциплинарной ассоциации специалистов репродуктивной медицины» (2016).
Почему же, несмотря на доказанную пользу именно преконцепционного использования фолатов, большинство беременных начинают их прием лишь в 7–8 недель (в случае ранней явки), а остальные — и того позже? Ведь, кроме очевидной пользы фолатов в ранние сроки беременности, основной медико-социальный и экономический эффект дает снижение числа младенцев с ДНТ. Не нужно винить врачей: обычно они встречаются с уже беременными пациентками — преконцепционный этап прошел без их консультирования. Это продолжится до тех пор, пока не будет репродуктивного просвещения в школах, социальной рекламы на телевидении и в других средствах массовой коммуникации. Обращение пациентки на прегравидарном этапе к акушеру-гинекологу поможет максимально использовать реально доказанную возможность снизить число ВПР!
«Фолат» является общим термином для обозначения ряда природных производных водорастворимого витамина В9 и синтетического соединения фолиевой кислоты, а также синтетического аналога метилфолата, известного под названием метафолин. Фолиевая кислота используется в виде монопрепаратов и в составе витаминно-минеральных комплексов, а также для программ пищевой фортификации (в витаминизированных обогащенных фортификационных продуктах питания)[9].
Фолиевая кислота участвует в нормальном созревании и функционировании плаценты, выполняет протективную роль при беременности в отношении действия тератогенных и повреждающих факторов на плод[10–12]. Поэтому рационально назначение фолатов не только до зачатия, но и во время беременности.
Недостаточность фолатов во время беременности ассоциирована не только с такими неблагоприятными исходами, как пороки развития плода (сердечно-сосудистой, нервной систем, конечностей, органа зрения), но и с невынашиванием беременности, антенатальной гибелью плода, задержкой его роста, преэклампсией, преждевременной отслойкой плаценты и преждевременными родами[10, 11, 13].
К фолатному дефициту, помимо недостаточного потребления продуктов с высоким содержанием этого микронутриента[2], приводит прием некоторых лекарственных препаратов, например антиметаболитов фолиевой кислоты (метотрексата), противоэпилептических (фенитоина, карбамазепина и др.), антацидов (в т. ч. препаратов кальция, алюминия и магния), антибактериальных препаратов (сульфаниламидов), метформина[4].
При недостатке фолатов нарушается процесс реметилирования гомоцистеина, что приводит к гипергомоцистеинемии. Повышение уровня гомоцистеина в крови способствует развитию дисфункции и повреждению эндотелия сосудов. Это, в свою очередь, увеличивает риск тромбозов, в том числе в сосудах плаценты, нередко становится звеном патогенеза нарушения инвазии трофобласта, невынашивания, преэклампсии, плацентарной недостаточности и задержки роста плода[11, 14, 15].
Потребность в фолатах при беременности повышается на 50%[3]. По данным ФГБУН «ФИЦ питания, биотехнологии и безопасности пищи», у 77% беременных женщин в РФ имеется дефицит фолатов[16].
Дефицит отдельного микронутриента редко встречается изолированно, обычно он сосуществует в комбинации с дефицитом других микронутриентов. Поэтому рационально дополнение рациона питания женщины витаминно-минеральными комплексами — саплементация. Преимущества применения именно комплексов объясняются тем, что между эссенциальными микронутриентами существуют синергичные взаимодействия на путях метаболизма. В подавляющем большинстве случаев для реализации физиологической функции витамина необходимо участие в этом процессе и других микронутриентов. Так, например, эффекты фолатов реализуются только в комплексе с витаминами В12, В6, В2, С, РР.
Негативное влияние компонентов на эффективность друг друга во время хранения витаминно-минеральных комплексов или в процессе высвобождения активных компонентов из таблетки фармацевтическая промышленность нивелирует применением различных технологических приемов, таких как микрогранулирование или микрокапсулирование.
Дотация фолатов в периконцепционный период сокращает частоту ДНТ плода на 70%[12], пороков сердца — на 26–40%[7].
В соответствии с рекомендациями клинического протокола «Прегравидарная подготовка» (2016), помимо лечения и компенсации генитальных и экстрагенитальных болезней, полноценного питания, необходим прием фолиевой кислоты до зачатия и в I триместре. Доза фолиевой кислоты определяется в зависимости от степени риска[17]. В группу низкого риска по развитию пороков входят здоровые женщины без очевидных факторов риска.
Им рекомендован прием фолиевой кислоты в дозе как минимум 400 мкг/сут за 12 недель до зачатия и до окончания I триместра беременности. Данному контингенту может быть рекомендован Элевит Планирование и I триместр, в составе которого метафолин — активная форма фолиевой кислоты.
Ряд исследователей показали, что у людей с полиморфизмом генов гемостаза фолатного цикла метафолин является препаратом выбора в связи с его 100%-ной усвояемостью. Помимо 11 витаминов, в составе препарата йод 150 мкг, что актуально для эндемичных по дефициту йода регионов (Тюменской, Свердловской, Челябинской, Московской областей и др.).
В группу умеренного риска относят женщин с экстрагенитальными заболеваниями (ЖКТ, печени, почек), с ожирением, низкой массой тела, а также имеющих в анамнезе рождение детей с пороками сердца, водянкой головного мозга, конечностей и др. Им рекомендуется прием фолиевой кислоты в дозе 0,6–1 мг, например Элевит Пронаталь (содержит 800 мкг фолиевой кислоты).
Если у пары были рождены дети с ДНТ, и мужчине, и женщине рекомендуют прием фолиевой кислоты в дозе до 4–5 мг/сут[17].
В настоящее время с целью профилактики дефицита фолиевой кислоты и других витаминов и минералов активно применяют препараты линейки Элевит (компания «Байер»). Исторически сложилось так, что именно Элевит Пронаталь стал единственным, изученным в рандомизированом плацебо-контролируемом исследовании, чье использование обосновано в соответствии с принципами доказательной медицины[18]. Поэтому, несмотря на обилие витаминно-минеральных комплексов с фолатами, которые не прошли доказательные клинические испытания (они запрещены при беременности), Элевит остается одним из самых потребляемых в мире. В составе Элевит Пронаталь фолиевая кислота (800 мкг), 11 витаминов и железо в дозе 60 мг и витамин D.
Это важно, так как, согласно данным Росстата, в России у 20–40% женщин беременность наступает на фоне железодефицитной анемии, а распространенность железодефицита у женщин репродуктивного возраста достигает 50–60%. Согласно рекомендациям ВОЗ[19], всем менструирующим женщинам и девочкам-подросткам необходимо принимать профилактическую дозу железа (30–60 мг элементарного железа) ежедневно в течение 3 месяцев подряд в году. Кроме того, по мнению экспертов ВОЗ, прием железа и фолиевой кислоты должен быть обязательным за 3 месяца до зачатия и в течение первых 12 недель.
На основании клинических рекомендаций по диагностике и коррекции нарушений пищевого статуса (2013) можно определить наличие дефицита витаминов и минералов у женщины (табл. 1)[20].
Таблица 1
Клинические проявления недостаточности витаминов и микроэлементов у человека[20]
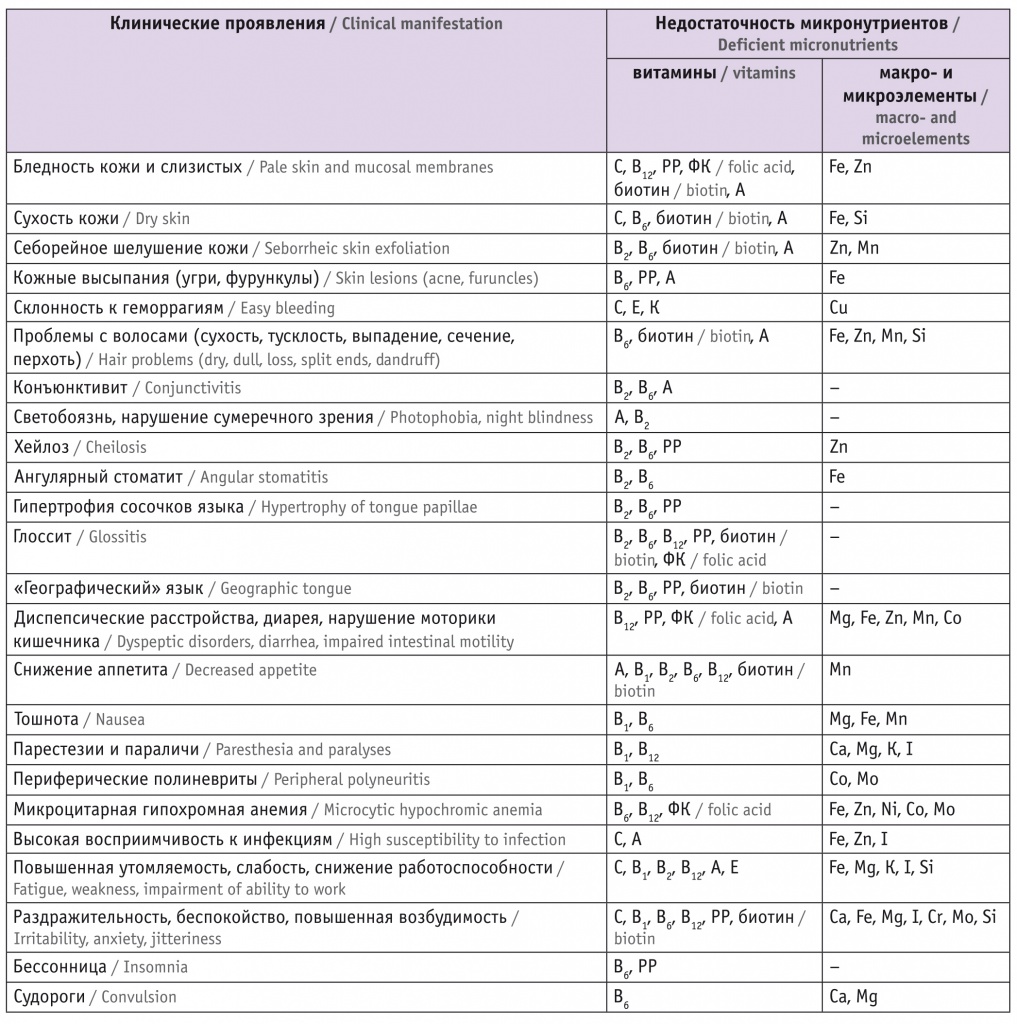
Клинические признаки разнообразны и могут быть определены врачом любой специальности, в том числе и акушером-гинекологом.
Ряд исследований также показали, что концентрация гемоглобина в крови — пониженные уровни ферритина и сывороточного железа — взаимосвязаны с полигиповитаминозом и риском осложнений во время беременности и родов[21, 22].
Определение концентрации гемоглобина — простой, широко распространенный и рекомендованный метод диагностики анемии. Для подтверждения дефицита железа можно оценивать содержание сывороточного ферритина как наиболее точный показатель уровня запасов железа[23]. Анемия во время беременности повышает риск преждевременных родов, рождения маловесных детей, материнской и неонатальной смертности, гнойно-септических осложнений и кровотечений после родов[24]. Дотация железа рекомендуется препаратами железа или назначением витаминно-минеральных комплексов, содержащих железо.
Систематический обзор 2019 года показал, что мультивитаминные добавки с железом и фолатами в сравнении с препаратами железа с/без фолатов имеют значительно бо́льшую эффективность в снижении частоты сверхранних преждевременных родов и задержки роста плода[15].
Как избыточный, так и недостаточный ИМТ до и во время беременности также ассоциирован с полигиповитаминозами (жирорастворимых витаминов D, A, E и других витаминов и минералов)[22, 25]. Согласно клиническим рекомендациям «Нормальная беременность» (2019), беременные пациентки с ожирением (ИМТ ≥ 30 кг/м2) составляют группу высокого риска таких осложнений, как самопроизвольный выкидыш, гестационный СД, преэклампсия и гипертензивные расстройства, преждевременные роды, оперативное родоразрешение, антенатальная и интранатальная гибель плода. Беременные с ИМТ ≤ 18,5 кг/м2 составляют группу высокого риска задержки роста плода[26].
Преимущество поливитаминного комплекса Элевит Пронаталь заключается в том, что это единственный препарат с доказанной эффективностью в профилактике возникновения врожденных дефектов. В двойном слепом плацебо-контролируемом клиническом исследовании с участием 5500 беременных частота врожденных пороков в группе принимавших препарат составила 20,6 на 1000 беременностей, а в контрольной — 40,6 на 1000[27].
Женщинам групп низкого риска возникновения ВПР может быть рекомендован Элевит Планирование и I триместр.
Беременным женщинам во II и III триместрах может быть рекомендован Элевит 2 (табл. 2).
Таблица 2
Дифференцированный подход к микронутриентному сопровождению планирующих беременность, беременных и кормящих женщин
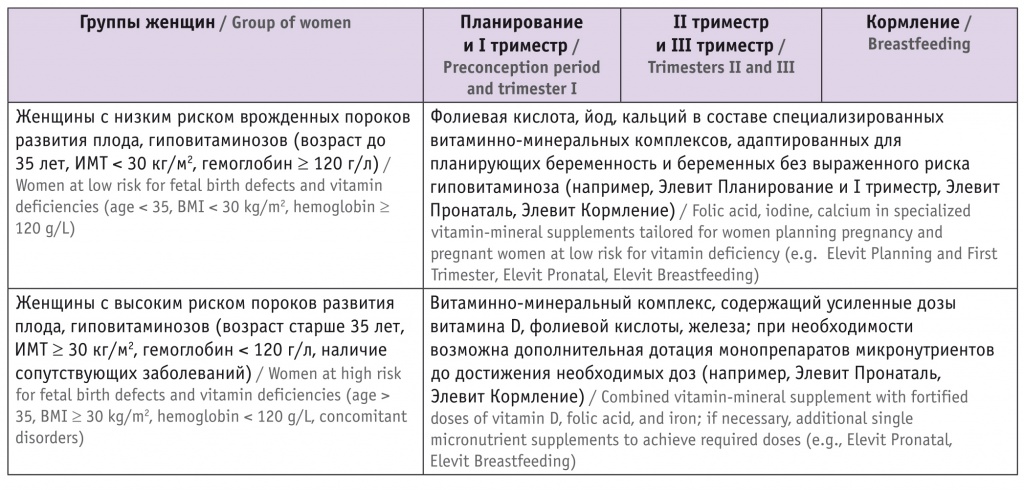
Для профилактики ВПР, перинатальных осложнений и поддержки в период грудного вскармливания назначают препараты из линейки Элевит, состав которых адаптирован к потребностям женщин на разных этапах планирования и течения беременности, в зависимости от состояния здоровья женщины (наличия или отсутствия экстрагенитальных заболеваний и др.).
Мультивитаминный комплекс Элевит 2 и 3 триместр дополнен двумя незаменимыми ω3-полиненасыщенными жирными кислотами. Они оказывают положительное влияние на течение беременности: нормализуют АД[28], играют важную роль в развитии ЦНС у плода[29], предупреждают когнитивные расстройства и послеродовую депрессию в послеродовом периоде[30].
Результаты метаанализа (2018) 26 рандомизированных контролируемых исследований применения ω3-полиненасыщенных жирных кислот с участием 10 304 женщин показали снижение частоты преждевременных родов (в срок < 37 недель) (13,4% против 11,9%; ОР = 0,89, 95%-ный ДИ: 0,81–0,97) и ранних преждевременных родов (в срок < 34 недель) (4,6% против 2,7%; ОР = 0,58, 95%-ный ДИ: 0,44–0,77). Десять рандомизированных контролируемых исследований применения у беременных ω3-полиненасыщенных жирных кислот с участием 7416 родильниц свидетельствуют об уменьшении риска перинатальной смертности и частоты госпитализаций новорожденных. Отмечено также снижение частоты рождения детей с низкой массой тела[31].
У женщин, принимавших полиненасыщенные жирные кислоты (ω-3), преэклампсия реже осложняла течение беременности[31].
После родов рекомендуется принимать Элевит Кормление с целью недопущения формирования дефицита на фоне повышенной потребности в период грудного вскармливания. В составе препарата фолиевая кислота 200 мкг (доза, необходимая для образования эритроцитов)[32], что, несомненно, важно после перенесенной в родах кровопотери. В состав витаминно-минерального комплекса также входят ω3-полиненасыщенные жирные кислоты, благоприятно влияющие на развитие когнитивных способностей младенца[33]. В состав препарата входит и йод 150 мкг — это немаловажно для младенца, так как изменения, вызванные нехваткой йода на этапе внутриутробного развития и в раннем детском возрасте, являются необратимыми и практически не поддаются лечению и реабилитации в дальнейшем[34].
ЗАКЛЮЧЕНИЕ
С целью предотвращения осложнений беременности и профилактики врожденных пороков развития очень важны оценка состояния здоровья, коррекция отклонений и популяционная нутритивная поддержка до зачатия у обоих супругов. Использование витаминно-минеральных комплексов обеспечивает улучшение здоровья женщин, что способствует нормальному течению беременности и рождению здоровых детей.
Поступила: 08.05.2020
Принята к публикации: 11.07.2020








