ВЕДЕНИЕ
Послеродовые гнойно-септические осложнения остаются значимой проблемой современного акушерства[1–3]. Одним из наиболее распространенных послеродовых гнойно-септических осложнений является эндометрит, частота которого после самопроизвольных физиологических родов составляет 1–5%, патологических родов — 15–20%, операции кесарева сечения — 5–85%[4, 5].
Ранняя диагностика эндометрита затруднена в связи с трансформацией клинической симптоматики в сторону стертых форм и атипичного течения, поздней манифестацией клинических проявлений, что в условиях тенденции к ранней выписке родильниц приводит к запоздалому началу лечения, повторной госпитализации родильниц в гинекологические отделения многопрофильных больниц, хирургической санации очага инфекции, развитию тяжелых форм гнойно-септических осложнений.
Все это сопряжено со значительными трудностями в лечении и большими экономическими затратами. Пропущенные и недолеченные материнские инфекции могут привести к развитию материнского сепсиса, смерти или инвалидизации женщины, а также повышают раннюю неонатальную инфекционную заболеваемость и смертность.
В настоящее время имеют место недооценка тяжести течения послеродового эндометрита в акушерских отделениях и запоздалое начало лечения или перевод из родильного дома в специализированное обсервационное отделение многопрофильной больницы. Кроме того, у родильниц с высоким риском развития гнойно-септических осложнений уже во время беременности недооценивают факторы риска реализации инфекции в послеродовом периоде.
На сегодняшний день выявлено значительное количество новых доказанных факторов риска, недооценка которых в совокупности с известными факторами значимо увеличивает риск послеродового эндометрита. Так, известно, недостаточность витамина D у беременных снижает устойчивость и иммунологическую толерантность к воздействию инфекции. Выявлена взаимосвязь преэклампсии, не только изолированной, но и в совокупности с другими гестационными осложнениями, и провоспалительных процессов в организме беременных, что впоследствии способствует формированию неблагоприятного преморбидного фона[6, 7].
В настоящее время предложен широкий спектр методов прогнозирования послеродового эндометрита, но ни один не обладает достаточной информативностью[1, 5, 8]. В связи с этим идет поиск новых доступных и высокоинформативных методов ранней диагностики и прогнозирования развития гнойно-септических осложнений после родов, что позволит на доклиническом этапе выявить родильниц с высоким риском послеродового эндометрита, своевременно начать этиотропную терапию, тем самым снижая распространенность тяжелых форм гнойно-септических осложнений, приводящих к неблагоприятным исходам.
Данные о прогностической ценности общеизвестных лабораторных предикторов воспаления (лейкоцитов и нейтрофилы, СРБ) крайне малочисленны[9, 10]. В доступной литературе сведения о совместной оценке лейкоцитов, их субпопуляций и СРБ с целью предикции послеродового эндометрита отсутствуют.
Цель исследования: изучить роль совместной оценки уровней лейкоцитов, их субпопуляций нейтрофилов и СРБ в прогнозировании развития послеродового эндометрита для профилактики тяжелых гнойно-септических осложнений и снижения материнской смертности.
МАТЕРИАЛЫ И МЕТОДЫ
В исследование включены 199 родильниц, которых ретроспективно разделили на две группы: основная группа — родильницы с развившимся послеродовым эндометритом (n = 72), группа сравнения — родильницы с физиологическим течением послеродового периода (n = 127). Критериями диагностики послеродового эндометрита являлись (достаточно двух критериев):
1) повышение температуры тела (38°С и выше);
2) болезненность матки при пальпации;
3) выделения из половых путей с неприятным запахом/гнойные выделения;
4) субинволюция матки.
У всех родильниц на 3-и сутки после родов оценивали уровни лейкоцитов, нейтрофилов, а также СРБ.
РЕЗУЛЬТАТЫ
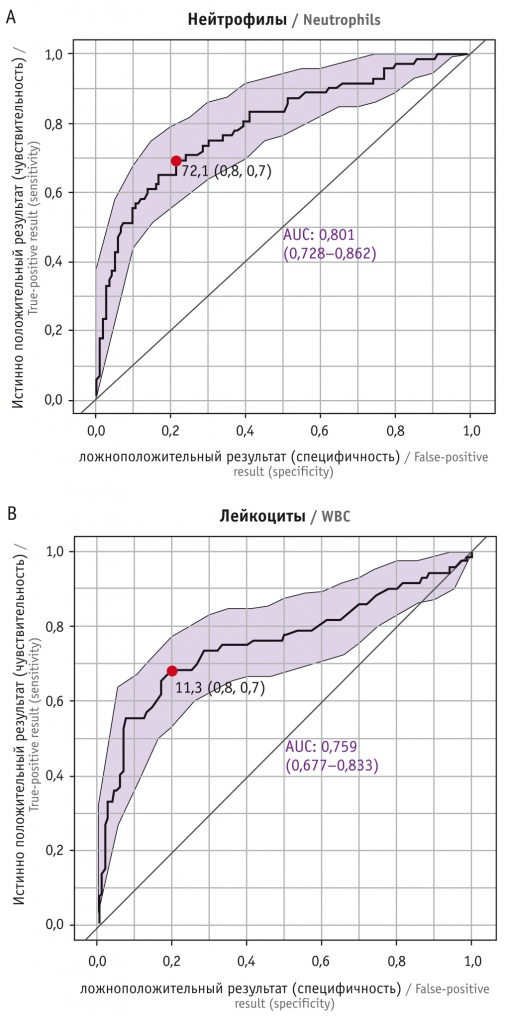
При оценке клинической информативности определения числа лейкоцитов и их субпопуляций нейтрофилов в крови на 3-и сутки после родов установлены диагностические пороговые значения: для лейкоцитов — 12,5 × 109/л, для нейтрофилов — 72%. Чувствительность изолированного определения показателей низкая — 56% (95%-ный ДИ: 43,4–67,3%) и 47% (95%-ный ДИ: 35–59%) соответственно, тогда как специфичность высокая — 93% для лейкоцитов (95%-ный ДИ: 87–96,7%) и 95% для нейтрофилов (95%-ный ДИ: 89–98%). Прогностическая ценность определения количества лейкоцитов — 82% (95%-ный ДИ: 69,4–88%), нейтрофилов — 83% (95%-ный ДИ: 70–89%).
Клиническая информативность числа лейкоцитов и нейтрофилов оценивалась с помощью ROC-анализа: значение AUC (area under the curve) для лейкоцитов составило 0,759 (95%-ный ДИ: 0,677–0,833), для нейтрофилов — 0,801 (95%-ный ДИ: 0,728–0,862) (рис.). В связи с этим изолированная оценка уровней лейкоцитов и нейтрофилов на 3-и сутки послеродового периода обладает недостаточной клинической информативностью для прогнозирования послеродового эндометрита.
Рис. ROC-анализ клинической информативности определения количества лейкоцитов и нейтрофилов: А — нейтрофилы (р = 10–12), B — лейкоциты (р = 10–11)
На 3-и сутки послеродового периода диагностическое пороговое значение СРБ составило 60 мг/л. Чувствительность показателя умеренная — 79% (95%-ный ДИ: 68–86%), специфичность высокая — 93% (95%-ный ДИ: 85–98%). Прогностичность при уровне СРБ выше 60 мг/л составила 93% (95%-ный ДИ: 84–96%): у родильниц на 3-и сутки послеродового периода при концентрации СРБ выше 60 мг/л вероятность послеродового эндометрита составляет 93%. Кроме того, шансы развития послеродового эндометрита у родильниц при указанном уровне СРБ повышаются в 12,5 раза.
В результате анализа клинической информативности совместной оценки уровней лейкоцитов, нейтрофилов и СРБ на 3-и сутки после родов выявлено, что чувствительность метода возрастает до 92% (95%-ный ДИ: 85–97%). При значениях указанных показателей выше диагностических (12,5 × 109/л, 72% и 60 мг/л соответственно) вероятность эндометрита повышается до 96%.
ОБСУЖДЕНИЕ
На сегодняшний день актуальность проблемы послеродовых гнойно-септических заболеваний, в том числе послеродового эндометрита, не вызывает сомнений. Идет поиск новых лабораторных предикторов, методов прогнозирования послеродового эндометрита, что и послужило основанием для проведения настоящего исследования. В результате установлены пороговые диагностические значения для лейкоцитов и их субпопуляций нейтрофилов, а также СРБ на 3-и сутки после родов — 12,5 × 109/л, 72%, 60 мг/л соответственно.
Как правило, содержание лейкоцитов и нейтрофилов у родильниц трактуется по лабораторным референсным нормам, что может неверно оцениваться клиницистами и приводить к диагностическим ошибкам[3, 4]. По данным литературных источников, лейкоцитоз является физиологическим для послеродового периода, регенераторный сдвиг лейкоцитарной формулы (до метамиелоцитов и миелоцитов) также может быть физиологическим и отражает реакцию на инволютивные процессы в матке[1, 3]. По данным нашего исследования, содержание лейкоцитов и нейтрофилов может превышать общепринятую норму при физиологическом течении послеродового периода только на 1-е его сутки, тогда как к 3-м суткам эти показатели не превышают общепринятые лабораторные нормы.
Кроме того, на 3-и сутки послеродового периода выявлена низкая чувствительность их определения, при этом специфичность их высокая — 93% и 95% соответственно, а прогностическая ценность умеренная — 82% и 83%. Наши данные согласуются с данными других авторов: информативность клинического анализа крови невелика, и характерные для воспалительного процесса изменения выявляются не более чем у 60% родильниц с эндометритом[1].
С учетом вышесказанного изолированная оценка содержания лейкоцитов и нейтрофилов как предикторов послеродового эндометрита у родильниц не обладает клинической и прогностической ценностью, но при этом демонстрирует высокие специфичность и прогностичность на 3-и сутки после родов, в связи с чем оценка этих показателей может служить лишь скрининговым тестом для исключения гнойно-воспалительных заболеваний у родильниц с высоким риском инфекционных осложнений.
Изолированная оценка уровня СРБ на 3-и сутки послеродового периода обладает доказанной клинической информативностью: умеренная чувствительность — 79%, высокие специфичность (93%) и прогностическая ценность (93%). Таким образом, у родильниц на 3-и сутки послеродового периода при уровне СРБ выше 60 мг/л вероятность развития послеродового эндометрита составляет 93%, при этом шансы его возникновения повышаются в 12,5 раза.
В литературе описывается низкая чувствительность СРБ у родильниц — 66%, а также низкая прогностическая ценность СРБ в ранней диагностике послеродового эндометрита, что связано с его неспецифичностью[11]. При этом нет единого мнения авторов о сроках определения и нормах содержания СРБ после родов при физиологическом течении послеродового периода и при развитии гнойно-септических осложнений.
Результаты нашего исследования показали, что повышение уровней лейкоцитов и их субпопуляций нейтрофилов, а также уровня СРБ на 3-и сутки послеродового периода выше установленного диагностического уровня увеличивает вероятность развития послеродового эндометрита до 96%. Таким образом, их совместная оценка является важным и высоко значимым методом прогнозирования послеродового эндометрита в клинической практике и позволяет на доклиническом этапе развития гнойно-септических осложнений выявить родильниц с высоким риском реализации инфекции.
ЗАКЛЮЧЕНИЕ
Разработанный метод прогнозирования развития послеродового эндометрита позволяет на доклиническом этапе заболевания выявить родильниц с высоким риском этого осложнения в условиях акушерского стационара, предотвратить появление тяжелых гнойно-септических осложнений после родов и является одним из мероприятий по снижению материнской смертности.
Поступила: 24.09.2020
Принята к публикации: 21.12.2020








