По данным Международного общества трансплантологов, отмечается стабильный рост выживаемости пациентов после трансплантации: в большинстве клиник она составляет 85% и более в течение первого года[4]. Снижение выживаемости в дальнейшем связано в основном с осложнениями иммуносупрессивной терапии, манифестацией хронического отторжения и развитием коронарной ангиопатии. Наиболее опасными факторами риска, влияющими на пятилетнюю выживаемость, являются инфекционные заболевания, развивающиеся в течение первого года после трансплантации, — нозокомиальные и оппортунистические (условно-патогенные) инфекции, связанные, кроме прочего, с внекардиальными оперативными вмешательствами[2]. Согласно национальным рекомендациям по обеспечению хирургических вмешательств у пациентов с трансплантированным сердцем, подготовка к операции и анестезиологическому пособию осуществляется под контролем врача-трансплантолога, равно как и изменения в иммуносупрессивной терапии[1, 3]. При анализе отечественных литературных источников мы не встретили ни одного описания успешного взаимодействия врачей различных специальностей и лечебных учреждений при оказании хирургической помощи в посттрансплантационный период, что и послужило предпосылкой для представления следующего клинического случая.
КЛИНИЧЕСКИЙ СЛУЧАЙ
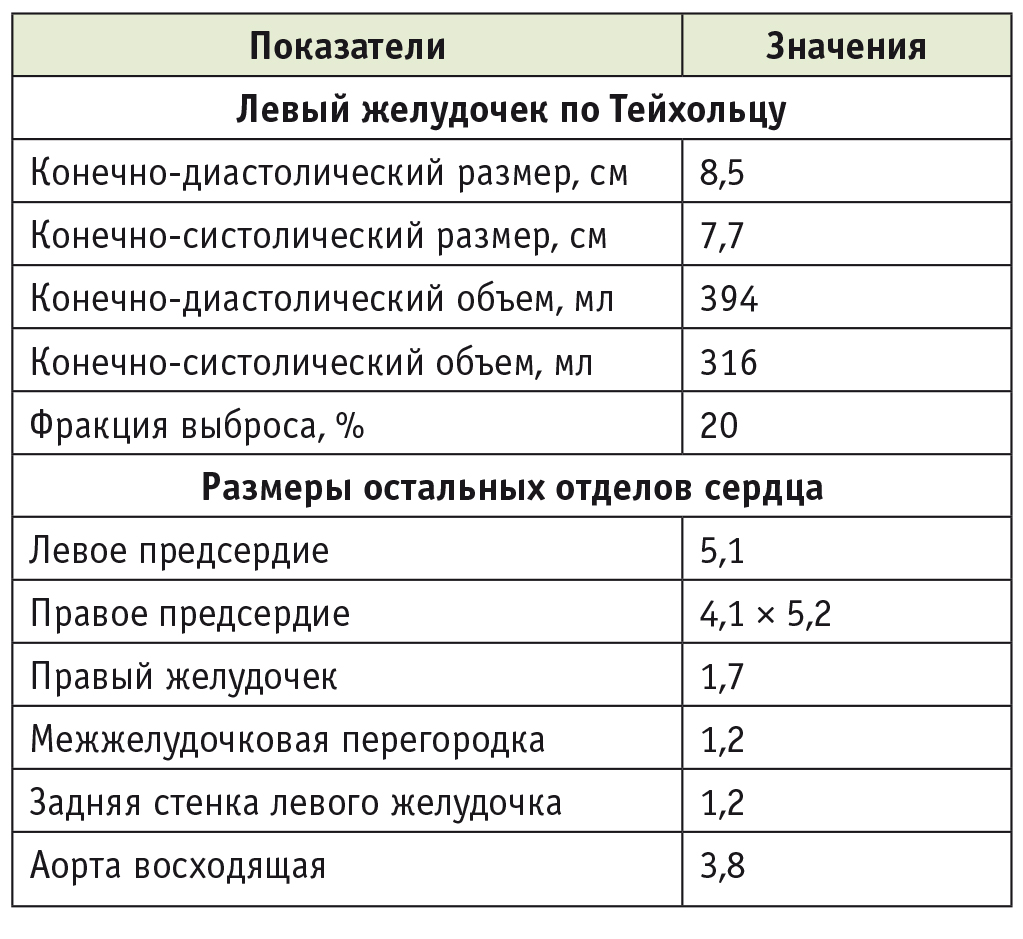
Пациент О., 63 года. В течение 6 лет регистрируется артериальная гипертензия с максимальным повышением АД до 170 мм рт. ст. Пациент обследован, установлен диагноз гипертонической болезни. Клиники ИБС не прослеживается. С 2008 г. наблюдаются пароксизмы фибрилляции предсердий, прогрессивное снижение толерантности к физической нагрузке. При динамическом наблюдении выявлены выраженная систолическая дисфункция левого желудочка, полная блокада левой ножки пучка Гиса на ЭКГ. В 2009 г. диагностирован внутрижелудочковый десинхроноз, имплантирован электрокардиостимулятор Insync Maximo CRT-D (Medtronic, США). С 2012 г. отмечаются выраженное снижение толерантности к физической нагрузке, снижение фракции выброса левого желудочка до 17%. Пациент включен в лист ожидания трансплантации сердца. Данные ЭхоКГ, проведенные перед трансплантацией сердца, представлены в таблице 1. Выявлены выраженная дилатация и гипертрофия левого желудочка, дилатация левого и правого предсердий. Левый желудочек сферичной формы. Митральный клапан не изменен, отмечена регургитация I степени. Аортальный клапан трехстворчатый, створки со склеротическими изменениями, регургитация не выявлена. Трикуспидальный клапан не изменен, регургитация I степени. Клапан легочной артерии не изменен, давление легочной артерии систолическое — 41 мм рт. ст. Отмечена диффузная гипокинезия. Конечное диастолическое давление — 14 мм. рт. ст. В правых отделах сердца расположен электрод.
Таблица 1
Результаты эхокардиографии пациента О., 63 лет, проведенной перед трансплантацией сердца
Было проведено зондирование полостей сердца. Получены следующие результаты: до окситеста давление в легочной артерии (ДЛА) — 26/10 (16) мм рт. ст., давление заклинивания легочных капилляров (ДЗЛК) — 9 мм рт. ст., сердечный выброс (СВ) — 5 л/мин, транспульмональный градиент (ТПГ) — 7 мм рт. ст., легочное сосудистое сопротивление (ЛСС) — 1,4 ед.; после окситеста ДЛА — 19/8 (14) мм рт. ст., ДЗЛК — 8 мм рт. ст., СВ — 4,5 л/мин, ТПГ — 6 мм рт. ст., ЛСС — 1,3 ед.
26.11.2014 в НИИ комплексных проблем сердечно-сосудистых заболеваний (НИИ КПССЗ) проведена операция ортотопической трансплантации сердца по биатриальной методике. Общее время искусственного кровообращения составило 167 мин, время пережатия аорты — 106 мин, общее время ишемии трансплантата — 104 мин. Операция выполнена в условиях положительного cross-match-теста. Проводилась индукция иммуносупрессии базиликсимабом и метилпреднизолоном. С первых суток после операции начата трехкомпонентная иммуносупрессия, к моменту выписки пациент получал такролимус (7 мг/сут), микофенолата мофетил (2000 мг/сут) и метилпреднизолон (12 мг/сут). Проводилась противовирусная терапия валганцикловиром. При выписке рекомендован прием периндоприла (10 мг/сут), ацетилсалициловой кислоты (100 мг/сут), аторвастатина 20 мг/сут, торасемида 20 мг/сут и ко-тримоксазола 480 мг/сут. Во время госпитализации при проведении серии эндомиокардиальных биопсий отторжения не выявлялось. Доза такролимуса подобрана до стойкого достижения терапевтического уровня препарата в крови. Пациент был выписан 23.12.2014 в удовлетворительном состоянии.
С 31.12.2014 пациент стал жаловаться на общую слабость, отмечалась мелена. 02.01.2015 бригадой СМП пациент был доставлен в дежурное хирургическое отделение с клиникой геморрагического шока. На основании клинико-лабораторных данных установлен диагноз: язвенная болезнь; язва 12-перстной кишки, осложненная кровотечением; кровопотеря тяжелой степени. Выполнена фиброгастродуоденоскопия, проведен эндоскопический гемостаз. Показаний к экстренному оперативному вмешательству нет. Больной госпитализирован в отделение реанимации.
Состояние больного тяжелое, тяжесть состояния обусловлена гемической гипоксией. Пациент в сознании, сонлив. Кожные покровы умеренно бледные, чистые. Температура тела нормальная. Дыхание спонтанное. На фоне медикаментозной седации проведена интубация трахеи, пациент переведен на ИВЛ в режиме IPPV со следующими параметрами: дыхательный объем (Vt) — 0,5 л, минутный объем вентиляции (МV) — 7 л/мин, фракция кислорода во вдыхаемой газовой смеси FiO2 — 0,5. Аускультативно дыхание проводится по всем легочным полям одинаково, хрипы не выслушиваются, сатурация SpO2 — 9%. Проведены медикаментозная седация и плегирование. Гемодинамика с тенденцией к гипотонии, центральное венозное давление составляет 0 мм вод. ст. Живот подвздут, перистальтика вялая. Диурез не учитывался. С целью коррекции гемостаза назначена и проведена трансфузия 6 доз плазмы. На фоне гемотрансфузии 6 доз эритроцитарной массы уровень гемоглобина составлял 60 г/л. Трижды отмечалась мелена. По данным фиброгастродуоденоскопии, в желудке крови нет, язва луковицы 12-перстной кишки прикрыта фибрином, в постбульбарном отделе свежая кровь. Источник продолжающегося кровотечения не ясен. Пациент осмотрен дежурным хирургом: учитывая стабильное тяжелое состояние, продолжающееся кровотечение по данным фиброгастродуоденоскопии и сохраняющуюся анемию тяжелой степени на фоне гемотрансфузии, показано оперативное лечение.
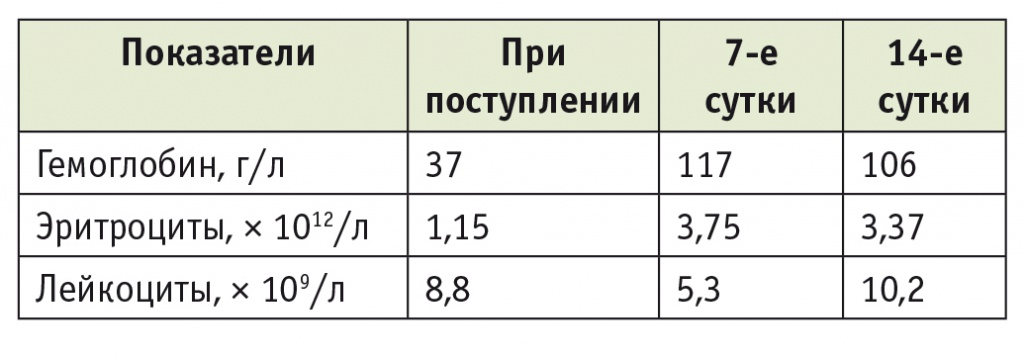
Под эндотрахеальным наркозом выполнена экстренная операция. Произведена верхне-средне-срединная лапаротомия. В брюшной полости выпота, патологической жидкости не обнаружено. Петли тонкого кишечника заполнены кровью на всем протяжении. Толстая кишка без особенностей. Печень несколько увеличена в размерах, светло-коричневого цвета, край ее закруглен, поверхность гладкая, блестящая. Желчный пузырь уменьшен в размерах, содержит крупные конкременты. На передне-верхней стенке луковицы 12-перстной кишки сразу за привратником имеется язвенный дефект до 0,8 см в диаметре. Язва с эластическими краями, дно прикрыто гемосидерином, в крае язвы ближе к привратнику обнаружен кровоточащий артериальный сосуд. Язва иссечена. На задней стенке луковицы 12-перстной кишки имеется язвенный дефект щелевидной формы 0,5 × 1,0 см, края его мягкие, дно прикрыто фибрином. Язва ушита. Других язвенных дефектов в постбульбарном отделе 12-перстной кишки не выявлено. Заведены зонды за связку Трейтца для декомпрессии желудка и питания. Выполнены пилоропластика по Гейнеке — Микуличу и стволовая ваготомия. Произведены санация брюшной полости, контроль гемостаза. В ходе операции отмечалась повышенная кровоточивость тканей. Заведены дренажи: два подпеченочно справа и один в дугласово пространство справа. Послойное ушивание передней брюшной стенки со швами Савельева — Савчука. Наложена асептическая повязка. Заживление раны произошло первичным натяжением, рецидива кровотечения не было. Проведена коррекция анемии 6 стандартными дозами индивидуально подобранных отмытых эритроцитов (табл. 2). Послеоперационный диагноз: острые язвы 12-перстной кишки на фоне приема НПВП, осложненные рецидивирующим кровотечением тяжелой степени. Постгеморрагическая анемия тяжелой степени. Состояние после трансплантации сердца от 26.11.2014, имплантации электрокардиостимулятора.
Таблица 2
Показатели общего анализа крови пациента О., 63 лет, на этапах хирургического лечения желудочно-кишечного кровотечения
В течение всего периода госпитализации на ЭКГ регистрировался собственный синусовый ритм с ЧСС до 115–130 уд/мин, отмечались диффузные изменения миокарда левого желудочка.
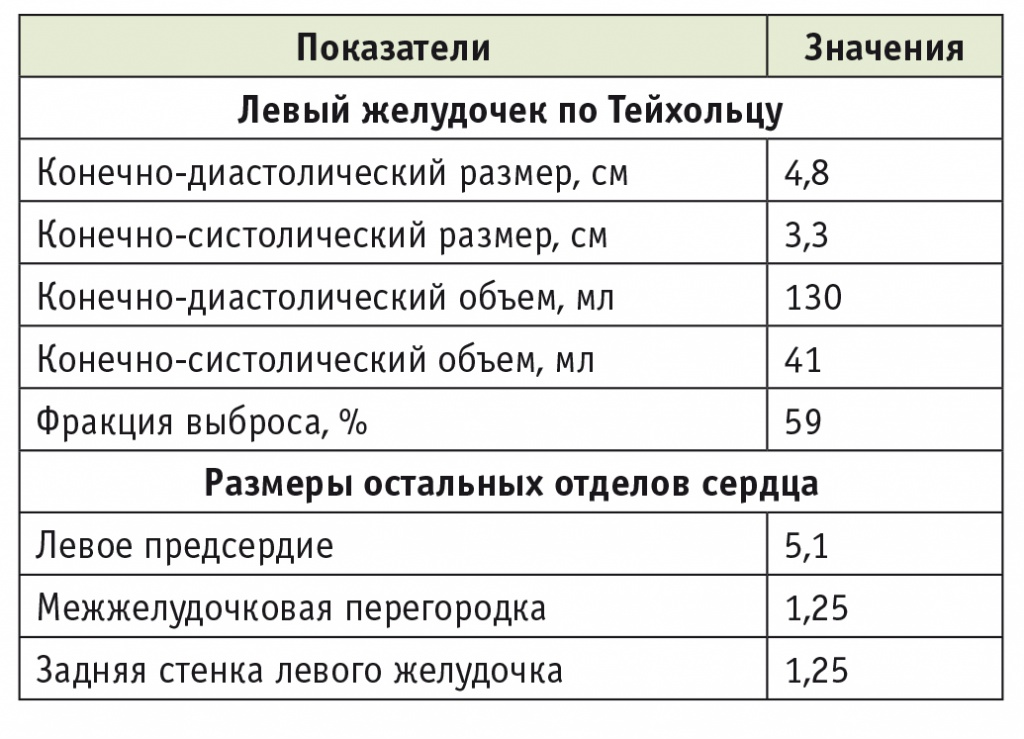
После выписки из хирургического отделения 19.01.2015 пациент был госпитализирован в НИИ КПССЗ для контроля иммуносупрессивной терапии. На серии эндомиокардиальных биопсий обнаружено острое клеточное отторжение 1а степени. Концентрация такролимуса в крови пациента составляла 7,6 нг/дл. По результатам ЭхоКГ (табл. 3), функция аллографта удовлетворительная. Отмечены гипертрофия левого желудочка, дилатация левого предсердия; митральная регургитация II степени; трикуспидальная регургитация, систолическая экскурсия плоскости трикуспидального кольца (TAPSE) 1,3 см, II степени; давление легочной артерии систолическое — 41 мм рт. ст.; локальная сократительная способность не нарушена.
Таблица 3
Результаты эхокардиографии пациента О., 63 лет, проведенной после абдоминального вмешательства
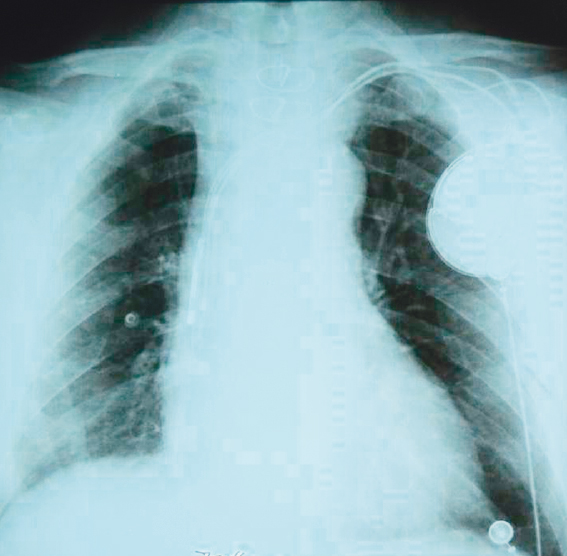
С 24.02.2015 у пациента отмечается фебрилитет, при анализе крови выявляются воспалительные изменения. Проведена мультиспиральная КТ органов брюшной полости, выявлено обострение калькулезного холецистита. Кроме того, обнаружены признаки ателектаза нижней доли правого легкого, минимального гидроторакса справа, локального пневмофиброза нижней доли левого легкого, подтвержденного и рентгенологическим исследованием (рис. 1). Обострение холецистита купировано консервативно (антибактериальная терапия, спазмолитики), через 3 суток температура тела и клинический анализ крови в норме. 04.03.2015 пациент был выписан в удовлетворительном состоянии.
Рис. 1. Рентгенограмма органов грудной клетки пациента О., 63 лет, от 04.02.2015. В положении стоя, прямая проекция. Признаки ателектаза нижней доли правого легкого, минимального гидроторакса справа, локального пневмофиброза нижней доли левого легкого. Фото авторов
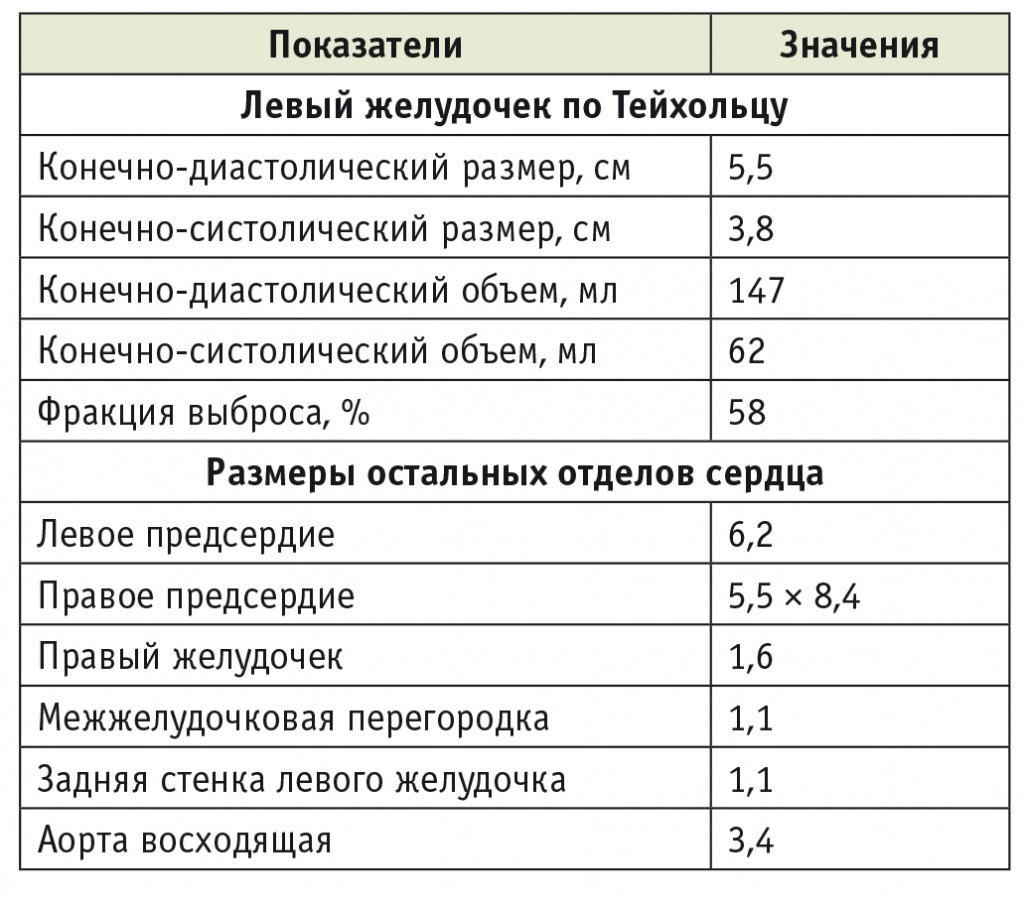
Повторная госпитализация в отделение кардиологии НИИ КПССЗ состоялась 16.03.2015. В течение 10 дней до госпитализации отмечался субфебрилитет, пациент самостоятельно принимал антибактериальные препараты. При обследовании выявлены тяжелая хроническая постгеморрагическая анемия (гемоглобин — 52 г/л; эритроциты — 2,09 × 1012/л), относительная лейкопения (4,2 × 109/л) с нейтрофильным сдвигом, а также эмпиема плевры справа. После выявления инфекционного осложнения иммуносупрессивная терапия была уменьшена: отменены кортикостероиды, снижена доза микофенолата мофетила до 500 мг/сут. Однократно проведена гемотрансфузия. Пациент был консультирован торакальным хирургом, рекомендована санация плевральной полости (рис. 2). 18.03.2015 пациент был переведен в отделение торакальной хирургии городской больницы № 29 г. Новокузнецка. Проведено дренирование плевральной полости с активной аспирацией. В посеве содержимого плевральной полости обнаружена полирезистентная Klebsiella pneumoniae. 15.05.2015 после экспансии легкого пациент был переведен в отделение кардиологии НИИ КПССЗ для контроля иммуносупрессии и коррекции терапии (рис. 3). При эндомиокардиальной биопсии 20.05.2015 обнаружено острое клеточное отторжение 2а степени, концентрация такролимуса в крови пациента составляла 3,7 нг/дл. Произведена коррекция дозы такролимуса до 8 мг/сут. Во время госпитализации у пациента появились и стали нарастать отеки нижних конечностей до уровня верхней трети бедер. Лимфостаз связан с механическими препятствиями физиологическому лимфооттоку вследствие спаечных процессов после вмешательства в брюшной полости и спаечного процесса правой плевральной полости. При контрольной эндомиокардиальной биопсии через 10 суток обнаружено отторжение 1в–2а степени. При ЭхоКГ выявлены умеренное снижение сократительной способности левого желудочка, относительная недостаточность трикуспидального и митрального клапанов (табл. 4).
Рис. 2. Рентгенограмма органов грудной клетки пациента О., 63 лет, от 17.03.2015. В положении стоя (А ― прямая проекция, Б ― боковая проекция). Эмпиема плевры справа, левосторонняя нижнедолевая пневмония, пневмофиброз нижней доли левого легкого. Фото авторов
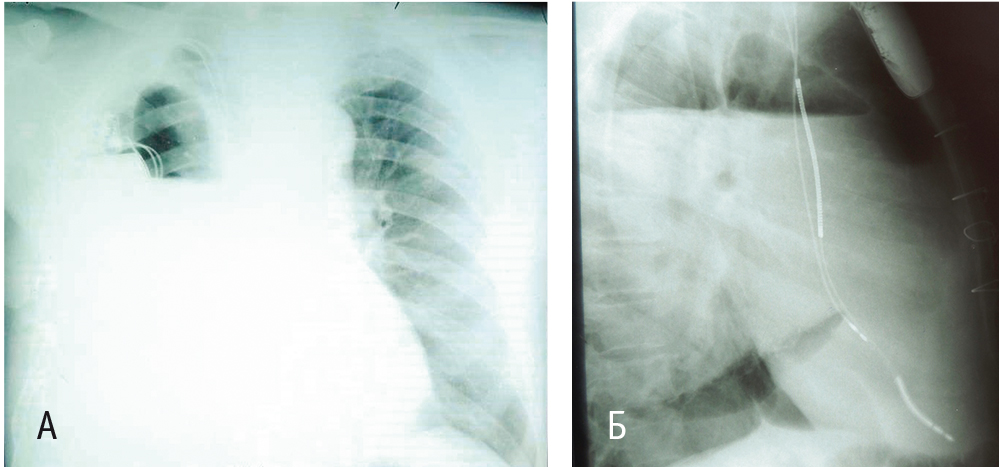
Рис. 3. Рентгенограмма органов грудной клетки пациента О., 63 лет, от 20.05.2015. В положении стоя (А ― прямая проекция, Б ― боковая проекция). Рентгенологическая картина после экпансии правого легкого. Фото авторов
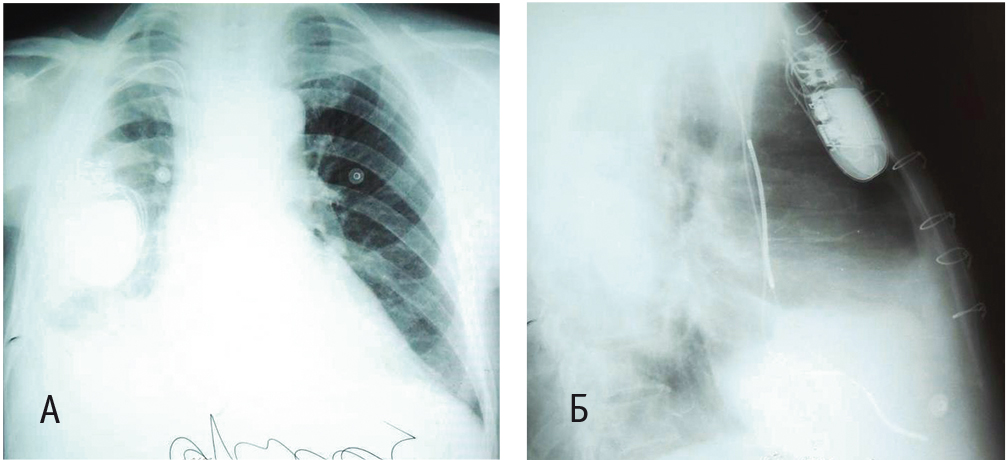
Таблица 4
Результаты эхокардиографии пациента О., 63 лет, проведенной перед выпиской 14.06.2015
Консервативная терапия снизила степень лимфостаза, пациент в удовлетворительном состоянии был выписан 15.06.2015 под динамическое наблюдение кардиолога по месту жительства с предполагаемой плановой контрольной госпитализацией в последующие 3 недели.
ЗАКЛЮЧЕНИЕ
В данном случае сложности диагностики и лечения посттрансплантационных осложнений состоят в следующем: в зависимости от преобладания тех или иных симптомов пациенты с ортотопической трансплантацией сердца попадают в хирургические или другие непрофильные отделения, где специалисты не знакомы с данным состоянием, а симптоматическое лечение приводит к резкому ухудшению состояния и летальному исходу. Кроме того, многие лаборатории, даже в крупных межрегиональных клиниках, не владеют методикой и специальными реактивами для определения концентраций цитостатиков в крови пациентов. Описанный нами клинический случай интересен тем, что в ближайший посттрансплантационный период пациент перенес два фатальных осложнения (геморрагический шок и эмпиему плевры) и только сквозное взаимодействие различных лечебных учреждений и профильных специалистов с трансплантологом-иммунологом на всех этапах лечения и своевременная этиопатогенетическая терапия дали возможность избежать тяжелых осложнений в виде криза отторжения при вынужденном снижении иммуносупрессорного воздействия и развития критической сердечной недостаточности.








