Проблема совершенствования диагностики заболеваний шейки матки не теряет своей актуальности, при этом большое значение имеет принцип взаимодействия разных специалистов. В отношении профилактики рака шейки матки (РШМ) продолжается оптимизация взаимосвязи цитолога и врача, выполняющего кольпоскопию, происходит модификация бланков направлений и заключений обоих специалистов[7].
Пути повышения эффективности диагностики заложены в комплексном выполнении кольпоскопического (КИ) и цитологического (ЦИ) исследований, которые осуществляются по стандартным методикам и протоколам, с использованием принятых в мире классификаций и усовершенствованных бланков. КИ и ЦИ включают микроскопические, морфологические и визуальные методы анализа. Различие их в том, что при КИ микроскопию осуществляют в отраженном свете и изучение структуры ткани проводят на нативном материале. Это обстоятельство ограничивает возможность применения больших увеличений (при КИ обычное увеличение — ×10–30).
При ЦИ (так же как и при гистологическом исследовании — ГИ) микроскопия производится на фиксированных и окрашенных препаратах в проходящем свете. Это расширяет диагностические возможности, в частности, позволяет изучать мазки при значительных увеличениях (×10–3000), а значит, исследовать самые тонкие детали клеточной структуры[2, 3].
В ЦИ привлекают доступность и нетравматичность получения материала, а также возможность кратного применения. Следует учесть и тот факт, что ЦИ не менее, а иногда и более информативно, чем ГИ. Однако необходимо подчеркнуть, что достоверные результаты могут быть получены лишь при достаточной квалификации специалистов. КИ и ЦИ достаточно субъективны и эффективность их в значительной мере определяется уровнем владения этими методами[7].
КИ и ЦИ взаимно обогащают и дополняют друг друга, их совместное применение существенно повышает эффективность диагностики[4].
Цитологическое исследование. При ЦИ используют окрашивание стекол по методу Паппенгейма.
Наиболее специфичным признаком папилломавирусной инфекции (ПВИ) в клетках плоского эпителия считают койлоциты — клетки промежуточного слоя с гиперхромными, иногда укрупненными ядрами и неровной ядерной мембраной. Цитоплазма койлоцитов имеет характерную обширную околоядерную зону просветления за счет дистрофических изменений разной выраженности вплоть до некроза. Эти клетки следует отличать от клеток с цитоплазмой «с завернутыми краями». Не менее характерны для ПВИ полиморфные клетки с укрупненными ядрами и увеличенным ядерно-цитоплазматическим соотношением и, особенно, двухядерные клетки, в которых ядра тесно прилегают друг к другу, оставляя небольшой просвет в виде «мостика». Эти элементы межклеточной связи располагаются как разрозненно, так и небольшими группами или пластами.
При ПВИ часто обнаруживают клетки, которые имеют признаки пара- и гиперкератоза. Это, как правило, скопления в виде чешуек или мелкие клетки с частично или полностью стекловидной (ороговевшей) цитоплазмой.
Изменения плоского эпителия, характерные для ПВИ (squamous intraepithelial lesion low-grade — LSIL), могут быть диагностированы (при известном опыте) даже в отсутствие койлоцитов, но при тщательной микроскопии всего препарата. LSIL (по системе Бетесда это плоскоклеточные поражения низкой степени тяжести) — нерезко выраженные изменения клеток плоского эпителия (клетки со слабовыраженными признаками атипии — легкая дисплазия). Такие изменения следует отличать от реактивных, что часто представляет известные трудности для неопытного цитолога.
Цитологическая картина дисплазии легкой степени (LSIL, cervical intraepithelial neoplasia I — CIN I) представлена сравнительно зрелыми клетками с относительно крупными ядрами. Эти клетки располагаются разрозненно или в двухмерных скоплениях среди неизмененных клеток плоского эпителия. Клетки сохраняют признаки дифференцировки цитоплазмы, характерные для поверхностного и промежуточного слоев плоского эпителия. Ядра — слабогиперхромные, с однотипной равномерной зернистой структурой хроматина, ядрышки отсутствуют. Часто находят признаки ПВИ.
При обнаружении в цитологических мазках подобных изменений необходима дифференциальная диагностика с изменениями в плоском эпителии при воспалительных или репаративных процессах.
При дисплазии умеренной степени (squamous intraepithelial lesion high-grade — HSIL, CIN II) клетки по форме и размеру напоминают клетки незрелой плоскоклеточной метаплазии, но с более крупными ядрами. Цитоплазма имеет четкий контур (характерный признак плоскоклеточной дифференцировки). Ядерно-цитоплазматическое отношение увеличено. Наблюдается гиперхромия ядер, структура хроматина зернистая, ядрышки не просматриваются. Иногда обнаруживают признаки ПВИ.
В цитологических препаратах при тяжелой дисплазии (HSIL, CIN III) признаки атипии более выражены. В клетках видны четкие контуры цитоплазмы, что позволяет их отнести к клеткам плоского эпителия. Ядерно-цитоплазматическое отношение резко увеличено. Выраженная атипия особенно хорошо видна в ядре: хроматин глыбчатый, ядерная мембрана неравномерна, ядрышки отсутствуют. Практически отсутствуют и признаки ПВИ[1].
В тех случаях, когда выявлены выраженные изменения клеток плоского эпителия (HSIL), изменения, связанные с ПВИ, существенного значения не имеют. Они могут присутствовать или нет.
При воспалении происходит повреждение покровного эпителия с последующей десквамацией разрушенных клеток и развитием воспалительного процесса, который протекает в соответствии с патоморфологическими закономерностями. В завершающей фазе пролиферации происходит замещение дефекта цилиндрическим или плоским эпителием.
Цитологическая картина в препаратах представлена элементами воспаления и пролиферирующими клетками эпителия (метаплазированного (МЭ), цилиндрического эпителия) с признаками реактивных изменений (увеличением размеров клетки и ядра, базофилией цитоплазмы, появлением ядрышек и др.). При оценке наличия и выраженности воспаления наибольшее значение должно придаваться стадии реактивных изменений в клетках эпителия. Количество лейкоцитов играет второстепенную роль и может быть невелико.
Наблюдаемый в период менопаузы атрофический вагинит по сути не является воспалительным процессом, в связи с чем диагностика эндоцервицитов в этот период представляет определенные трудности. К воспалительным процессам может быть отнесен так называемый хронический лимфоцитарный цервицит, имеющий цитологическую картину хронического воспаления.
Очень важно обнаружение в мазке как плоских, так и эндоцервикальных и метапластических клеток. Оно подтверждает, что в мазок была захвачена зона трансформации (ЗТ), являющаяся местом максимального риска развития РШМ. В последние годы во многих странах используют цитологические классификации, включающие широкий спектр патологических изменений шейки матки. Наиболее распространенной из них является классификация Бетесда. В ней выделяют мазки atypical squamous cells of undetermined significance — ASCUS (клетки плоского эпителия с атипией неясного значения), LSIL, HSIL и инвазивный рак. К LSIL относят изменения, связанные с ПВИ и слабой дисплазией (CIN I), к HSIL — умеренную дисплазию (CIN II), тяжелую дисплазию (CIN III) и внутриэпителиальный рак (Ca in situ). Для обозначения клеточных изменений, трактовка которых затруднена, введен термин ASCUS. Подобная классификация применяется теперь в кольпоскопии.
Кольпоскопическое исследование. Известно, что КИ обладает невысокой прогностической ценностью (64,6%) при чувствительности 88,4% и специфичности 43,2%. Наиболее специфичными кольпоскопическими признаками являются ацетобелый эпителий (прогностическая ценность — 91,7%), йодпозитивная мозаика и пунктация (77,8%), атипическая ЗТ (77,4%)[7]. Кольпоскопию широко используют в России, она позволяет диагностировать предраковые изменения и ранние (преклинические) стадии РШМ, значительно расширить возможности диагностики доброкачественных заболеваний (эктопий, эктропионов, истинных эрозий, полипов, эндометриоза, воспалительных процессов), достоверно оценить эффективность лечебных методов (диатермокоагуляции, криодеструкции, лазерной хирургии, физиотерапии, местных консервативных лечебных процедур), а также выделить группу здоровых женщин, что так же необходимо, как и правильное распознавание болезни[5, 7].
Наиболее признанной в последние годы является международная кольпоскопическая терминология, принятая в Рио-де-Жанейро в июле 2011 г. Новая классификация, предложенная номенклатурным комитетом Международной федерации по кольпоскопии и цервикальной патологии, представляется нам удобной для практического врача[8].
В гинекологической практике большое значение имеют предраковые внутриэпителиальные поражения высокой и низкой степени: их ранняя диагностика позволяет провести своевременное и адекватное лечение. Область соединения многослойного плоского и цилиндрического эпителиев (ЗТ), которая может располагаться в области наружного зева, в цервикальном канале и на влагалищной части шейки матки, требует особого внимания. Здесь происходят процессы плоскоклеточной метаплазии, завершающиеся формированием многослойного плоского эпителия. Расположение и величина ЗТ изменяются в зависимости от возраста, гормональных параметров и других факторов. Как известно, кольпоскопическая картина ЗТ зависит от степени замещения цилиндрического эпителия плоским и от характера метаплазии. Незрелый эпителий кольпоскопически может выглядеть как метаплазированный, что затрудняет оценку кольпоскопической картины.
Аномальные кольпоскопические картины включают в себя различные признаки, подозрительные в отношении интраэпителиальных неоплазий. Один из важнейших критериев их оценки — наличие или отсутствие визуализации зоны стыка эпителиев (удовлетворительная/неудовлетворительная, или адекватная/неадекватная, кольпоскопическая картина). В новой номенклатуре предпочтение отдают разделению ЗТ на три типа.
Ацетобелый эпителий считается наиболее важным кольпоскопическим признаком. Он характерен для всех степеней CIN и позволяет заподозрить процесс на самых ранних стадиях развития. Уязвимым для этой пробы является эпителий с определенными нарушениями в структуре клеток (увеличением и нарушением в структуре ядер, изменениями ядерно-цитоплазматических взаимоотношений и т. д.). Интенсивность побеления обычно прямо коррелирует со степенью тяжести процесса. Нормальные сосуды при обработке уксусной кислотой кратковременно исчезают, атипичные — не изменяются.
Термин «йоднегативная зона», в отличие от терминов «кератоз» и «лейкоплакия», характеризует изменение многослойного плоского эпителия, которое можно заметить только после нанесения раствора Люголя. Йоднегативная зона представляет собой, как правило, кератинизированный эпителий, однако определить качество тканей под ороговевшим слоем кольпоскопически невозможно, поэтому большинство авторов считают необходимым производить прицельную биопсию с этих участков.
Пунктация, или точечность, — это одно из проявлений атипической васкуляризации эпителия. Гистологически пунктация представляет собой зону эпителия с удлиненными стромальными папиллами (выростами), в каждой из которых имеется сосудистая петля, доходящая почти до поверхности, пенетрирующая эпителий.
Мозаика, или поля, гистологически представляют собой разветвленные в эпителии стромальные папиллы с сосудами внутри, практически же — островки МЭ или атипического эпителия, окруженные сосудистыми линиями. При этом массивные тяжи плоского эпителия могут глубоко внедряться в подлежащую ткань.
Невооруженным глазом мозаика и пунктация обычно не видны.
Атипия сосудов проявляется в виде хаотически расположенных неанастомозирующих сосудов причудливой формы. После обработки раствором уксусной кислоты сокращения атипических сосудов не происходит, так как в них нет нормального мышечного слоя. Отсутствие такой реакции — важный признак атипии.
Инвазивный рак иногда может быть клинически очевиден и без кольпоскопии — при значительных топографических изменениях, когда уже можно применить термин «распадающаяся опухоль». Клиническая картина начальных форм рака неспецифична.
С помощью кольпоскопии можно диагностировать еще целый ряд доброкачественных образований: эрозии, полипы, кондиломы, эндометриоз и т. п.[5, 7].
Цель работы: показать, что при квалифицированном выполнении КИ и ЦИ результаты должны принципиально совпадать, а различия могут быть обусловлены ограничениями каждого метода.
МАТЕРИАЛЫ И МЕТОДЫ
Исследование проводили в 2014 г., с марта по октябрь включительно, на базе Централизованной межрайонной многопрофильной клинико-диагностической лаборатории г. Москвы и кафедры акушерства и гинекологии Российской медицинской академии последипломного образования Минздрава России (г. Москва). Обобщен клинический опыт наблюдения за 140 пациентками, которым в качестве первичного скринингового теста делали КИ и ЦИ.
Забор материала для ЦИ в нашем исследовании производили с экзо- и эндоцервикса с помощью шпателей Эйра или цитощеток. Оценку результатов ЦИ адаптировали для адекватного анализа данных согласно классификации, разработанной в городе Бетесда (США). Цитологическую диагностику осуществляли на основании анализа всей картины после тщательной микроскопии всей площади препарата. Особое внимание обращали на выявление нерезко выраженных изменений (LSIL, CIN I), а также изменений, характерных для ПВИ.
В спорных клинических ситуациях дополнительно выполняли ГИ материала (после прицельной либо эксцизионной биопсии шейки матки), ВПЧ-тестирование и затем проводили лечение в соответствии с показаниями специалистов.
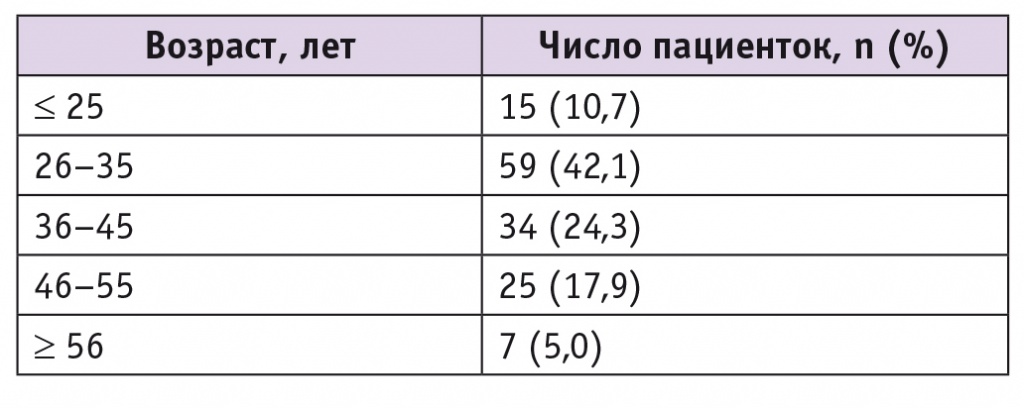
Возрастные группы участниц представлены в таблице 1. Среди обследованных преобладали пациентки в возрасте 26–45 лет (66,4%).
Таблица 1
Возрастной состав пациенток, n = 140
КИ проводили по стандартной методике[5]. В исследовании использовали операционный кольпоскоп компании «Карл Цейсс» с градуированным увеличением и цветофильтрами. Верификацию кольпоскопических диагнозов выполняли в соответствии с предложениями номенклатурного комитета Международной федерации по кольпоскопии и цервикальной патологии[8].
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Распределение клинических наблюдений по цитологическим и кольпоскопическим заключениям, а также по гистологическим заключениям, впоследствии полученным в сложных клинических ситуациях, представлено в таблице 2.
Таблица 2
Распределение случаев по цитологическим/кольпоскопическим заключениям, n = 140
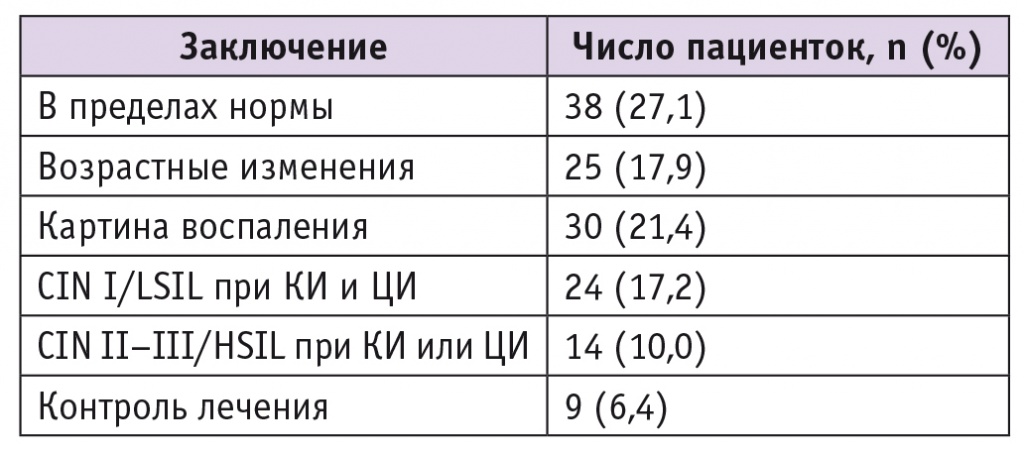
Примечание. КИ — кольпоскопическое исследование, ЦИ — цитологическое исследование.
На основании сопоставления данных КИ и ЦИ сделан вывод о совпадении заключений почти во всех наблюдениях, кроме тех случаев, где неточность кольпоскопического заключения была обусловлена некоторыми ограничениями КИ по сравнению с ЦИ.
У 7 женщин при нормальной кольпоскопической картине ЦИ определило умеренное воспаление, у одной — LSIL с изменениями, характерными для ПВИ, и еще у одной — бактериальный вагиноз. Эти заключения не являются противоречием и отражают ограничение кольпоскопического метода. Не всегда возможно увидеть папилломавирусное поражение, которое иногда охватывает большие участки, не имеющие аномальных кольпоскопических признаков, за исключением признаков легкого цервицита с невыраженной йодпозитивной пунктацией или мозаичностью.
У 5 пациенток умеренное воспаление при ЦИ врачом-кольпоскопистом трактовалось как LSIL. Здесь следует обратить внимание на то, что обнаруженные изменения в слизистой оболочке при более детальном исследовании клеточного состава позволили отнести изменения клеток плоского эпителия к реактивным. Воспаление, особенно при хроническом течении, может привести к образованию очагов дистрофического эпителия с очагами аномальных кольпоскопических признаков. При этом, как уже отмечалось, даже при ЦИ реактивное изменение при воспалении нередко бывает трудно отличить от нерезко выраженных изменений при интраэпителиальной неоплазии.
Отдельно хотелось бы остановиться на значении обнаружения МЭ при диагностике заболеваний шейки матки как при КИ, так и при ЦИ.
Формирование МЭ происходит в результате роста и дифференцировки резервных клеток. Пролиферация последних сопровождается развитием незрелой, а в дальнейшем и зрелой плоскоклеточной метаплазии.
МЭ гистологически представляет собой не полностью дифференцированный плоский эпителий разной степени зрелости. Клетки при незрелой плоскоклеточной метаплазии более мелкие, не содержат гликогена и в иммуногистохимическом отношении характеризуются особенностями эндоцервикального и плоского эпителия (наличием муцина в первом случае и кератинов промежуточных ферментов — во втором). На наружной поверхности незрелого МЭ иногда сохраняются клетки эндоцервикального типа.
Зрелая и незрелая формы свидетельствуют о том, что плоский и цилиндрический эпителий происходит из одной камбиальной клетки, которая может дифференцироваться в оба типа эпителия. Дифференцировка клеток незрелой плоскоклеточной метаплазии приводит к появлению зрелого МЭ, мало отличающегося от клеток многослойного плоского эпителия. Иными словами, МЭ представляет собой пролиферирующий плоский эпителий.
Известно, что пролиферирующие клеточные элементы весьма уязвимы к различным воздействиям — возможны их изменения вплоть до генетических поломок. Формирование МЭ может быть связано с самыми разными факторами — с гормональными колебаниями, изменением состояния микросреды в зоне стыка (ЗТ). Чаще всего МЭ определяется при воспалении в стадии регенерации при замещении дефекта слизистой оболочки. Само по себе наличие МЭ не является патологическим явлением, но требует наблюдения за дальнейшей дифференцировкой, поскольку, как уже упоминалось, клетки МЭ весьма уязвимы к различным, особенно патогенным, воздействиям (ВПЧ и др.)[3, 6].
Исключительное значение комплексное исследование (КИ и ЦИ) имеет при необходимости контроля за результатами лечения. КИ вкупе с ЦИ с достаточно высокой степенью достоверности позволяет оценивать, своевременно регистрировать неэффективность терапии, устанавливать признаки рецидивов или прогрессирования заболевания на фоне лечения.
У 6 пациенток проводили контрольное обследование спустя 1–6 месяцев после лечения. Все заключения по КИ и ЦИ полностью совпали. У 5 женщин состояние слизистой оболочки после лечения вернулось к норме, у одной пациентки наблюдали положительную динамику: до лечения диагностирована CIN III (HSIL), спустя 6 месяцев после терапии — CIN I (LSIL).
ЗАКЛЮЧЕНИЕ
Наш клинический опыт, обобщенный в данной статье, свидетельствует о принципиальном совпадении результатов кольпоскопического (КИ) и цитологического (ЦИ) исследований почти у всех пациенток. Это было достигнуто благодаря постоянному обсуждению спорных клинических ситуаций и большому опыту исследователей.
Использование комплекса КИ и ЦИ существенно повышает эффективность морфологической диагностики заболеваний шейки матки. КИ позволяет определить распространенность и выраженность патологического процесса, а ЦИ — уточнить его характер и выраженность на основании оценки изменений эпителия слизистой оболочки. Для получения воспроизводимых результатов КИ и ЦИ должны проводиться по стандартным методикам и стандартным протоколам квалифицированными специалистами. Адекватная информация о пациентке, которую дает цитологу врач-клиницист (возраст, день менструального цикла, прием препаратов, данные других обследований и т. п.), позволяет первому более точно поставить цитологический диагноз.
Очень важно постоянное взаимодействие цитолога и специалиста, выполняющего кольпоскопию, в процессе уточнения диагноза и определения тактики ведения пациентки.








