Несмотря на то, что большинство беременных — это женщины молодого возраста, среди которых ВПЧ-инфекция широко распространена, рак шейки матки (РШМ) у них встречается очень редко — 1,5–12 случаев на 100 000 беременностей[11]. В России частота выявления РШМ при беременности составляет от 1 : 2000 до 1 : 5000, преинвазивной карциномы in situ — 1 : 770 [4]. Отсутствие организованного цитологического скрининга приводит к тому, что только во время гестации у большинства первородящих обнаруживают заболевания шейки матки, в том числе предраковые состояния. Высокую частоту развития неопластических процессов шейки матки объясняют возрастающей распространенностью ВПЧ-инфекции[5, 6].
Ни по одной позиции относительно ВПЧ у беременных в мире не достигнут консенсус. Прежде всего это относится к распространенности ВПЧ у беременных и небеременных женщин 16–30 лет. Так, A. Huwood (2014) сообщает о почти 100%-й пораженности ВПЧ в данной возрастной группе, выявленной в результате сплошного исследования на всей территории Швеции. P. Liu и соавт. проанализировали 28 исследований, в которых были представлены данные о ВПЧ-инфекции у 13 640 беременных и небеременных женщин. Ее общая распространенность составила 16–82% и 12–25% соответственно. Распространенность по триместрам — 18–20%, 14–38% и 19–32%. Наиболее часто обнаруживали ВПЧ 16-го типа (3–86%). Данный метаанализ показал значительное число случаев выявления ВПЧ-инфекции у беременных женщин (соотношение инфицированных и неинфицированных — 42 : 1). Полученные результаты свидетельствуют о том, что беременные женщины, особенно в возрасте моложе 25 лет, более восприимчивы к ВПЧ-инфекции[9].
В другом исследовании распространенность ВПЧ была изучена у 960 беременных женщин, полученные данные проанализированы с учетом срока гестации. Высокоонкогенные типы ВПЧ были обнаружены у 68,2% инфицированных беременных женщин, включая ВПЧ-16 (18,7%), -39 (16,4%), -53 (10,1%) и -56 (9,4%). ВПЧ высокого онкогенного риска чаще выявляли во II триместре — в 23,8% случаев; в I триместре они были обнаружены у 13,2% женщин, в III триместре — у 17,4%, после родов — у 15,1%. Наибольшая частота встречаемости ВПЧ онкогенных типов во II триместре требует дальнейших исследований в этой области[7].
Имеются ограниченные данные о распространенности ВПЧ и связанных с ним заболеваний в Российской Федерации и в западных странах бывшего Советского Союза (в Беларуси, Республике Молдова, Украине), а также в странах Кавказского региона и Центральной Азии (Армении, Азербайджане, Грузии, Казахстане, Кыргызстане, Таджикистане, Туркменистане, Узбекистане). На основании скудных данных распространенность ВПЧ-инфекции высокого риска в вышеперечисленных странах среди 5226 женщин — 0–48,4%. Частота ВПЧ-инфекции у 565 женщин с CIN II–III степени колебалась от 77,2 до 100%, а в 464 случаях инвазивного рака шейки матки — от 89,8 до 100%. Во всех образцах предрака и РШМ наиболее часто обнаруживали ВПЧ 16-го типа[10].
Что касается распространенности ВПЧ-инфекции у беременных женщин, то данные по России единичны.
Патологические изменения в ПАП-мазках у беременных встречаются в 5–8% случаев, что совпадает с аналогичным показателем у небеременных. Частота встречаемости ложноположительных цитологических результатов у беременных составляет 20–25%. У 10–20% беременных имеют место ложноотрицательные результаты, когда истинные диспластические изменения ошибочно принимают за реакцию Ариас-Стеллы, развивающуюся в эндоцервикальных железах. Эта реакция аналогична изменениям в железах эндометрия при беременности, она сочетается с децидуализацией стромы и другими признаками беременности и требует отграничения от светлоклеточного рака эндоцервикса[8, 12].
Другим важным диагностическим методом исследования является кольпоскопия. Выявление атипичных клеток в цитологических мазках с шейки матки у беременных может свидетельствовать о наличии CIN или о злокачественном процессе, что является обязательным показанием для направления беременной на кольпоскопию. По данным кольпоскопии для физиологической беременности характерно перемещение места стыка многослойного плоского эпителия и цилиндрического эпителия на влагалищную часть шейки матки с возникновением так называемой эктопии (ectopia gravidarum). На ее фоне во время беременности наблюдается активная плоскоклеточная метаплазия. Особенно динамическая и быстронарастающая метаплазия в I триместре имеет место при ВПЧ-инфекции высокого риска, что увеличивает возможность развития неопластического процесса[2, 3].
В связи с этим определение особенностей состояния шейки матки на фоне ВПЧ-инфекции во время гестации представляет практический интерес.
Цель работы: провести комплексное исследование, определить цитоскопические и кольпоскопические особенности шейки матки при персистирующей ВПЧ-инфекции у беременных женщин, инфицированных ВПЧ.
МАТЕРИАЛЫ И МЕТОДЫ
Исследование проводили в 2013–2014 гг. на базе кафедры акушерства, гинекологии и репродуктивной медицины ФПКМР РУДН. В нем приняли участие 116 беременных женщин в возрасте от 24 до 30 лет (средний возраст — 27,3 года), находившихся в I триместре гестации (срок беременности — 8–13 недель включительно). Все женщины состояли на учете в женской консультации и были обследованы в соответствии с приказом Минздрава России № 572н «Об утверждении Порядка оказания медицинской помощи по профилю "акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)"» от 1 ноября 2012 г. [1]. Все участницы дали информированное согласие на участие в исследовании.
Критерии исключения:
- угроза прерывания беременности, требующая соответственной терапии;
- острые и подострые инфекционно-воспалительные заболевания, при которых необходима системная антибиотикотерапия;
- наличие ИППП;
- злокачественные заболевания шейки матки.
На первом этапе исследования наличие ВПЧ-инфекции подтверждали с помощью метода ПЦР-диагностики. Из 116 беременных тест на ВПЧ оказался положительным у 41 (35,3%), причем в большинстве случаев обнаруживали высокоонкогенные типы (табл. 1).
Таблица 1
Распространенность различных типов вируса папилломы человека (ВПЧ) в цервикальном канале у беременных первой группы, n (%)
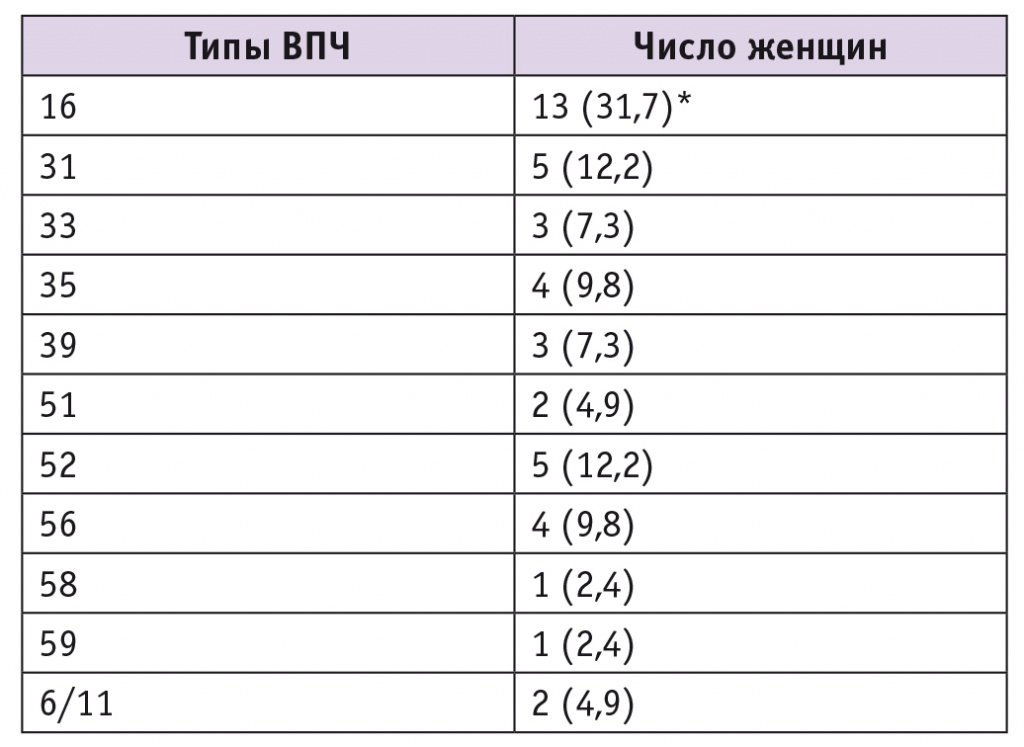
* P < 0,05.
Примечание. У 4 женщин имело место сочетание двух типов ВПЧ (16 + 52, 16 + 56, 52 + 56 и 52 + 6/11), у одной женщины были обнаружены одновременно три типа ВПЧ — 16-й, 56-й и 6/11-й.
Для изучения цитологических и кольпоскопических особенностей шейки матки женщин, инфицированных и не инфицированных ВПЧ, были сформированы две группы беременных. В первую группу вошла 41 женщина с ВПЧ, во вторую группу (контрольную) включили 30 беременных с ВПЧ-отрицательным тестом, которых выбрали произвольно из 75 женщин без ВПЧ. Возраст начала половой жизни у них составил 16,04 ± 1,37 и 16,06 ± 1,44 года соответственно. Основные характеристики обследованных женщин представлены в таблицах 2 и 3.
Таблица 2
Основные характеристики обследованных пациенток, n (%)
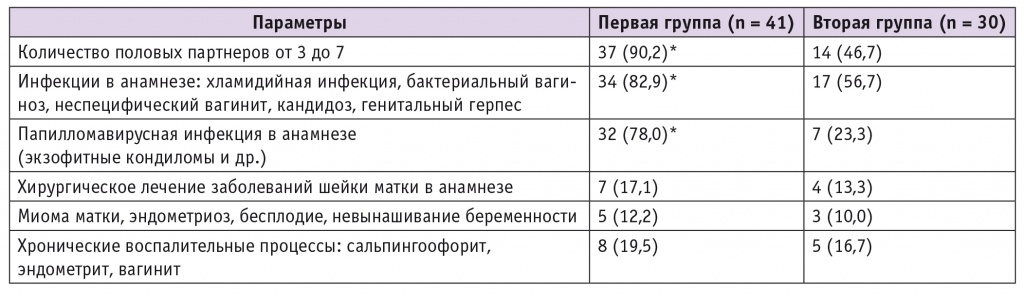
* P < 0,05.
Таблица 3
Характеристика репродуктивной функции обследованных пациенток, n (%)
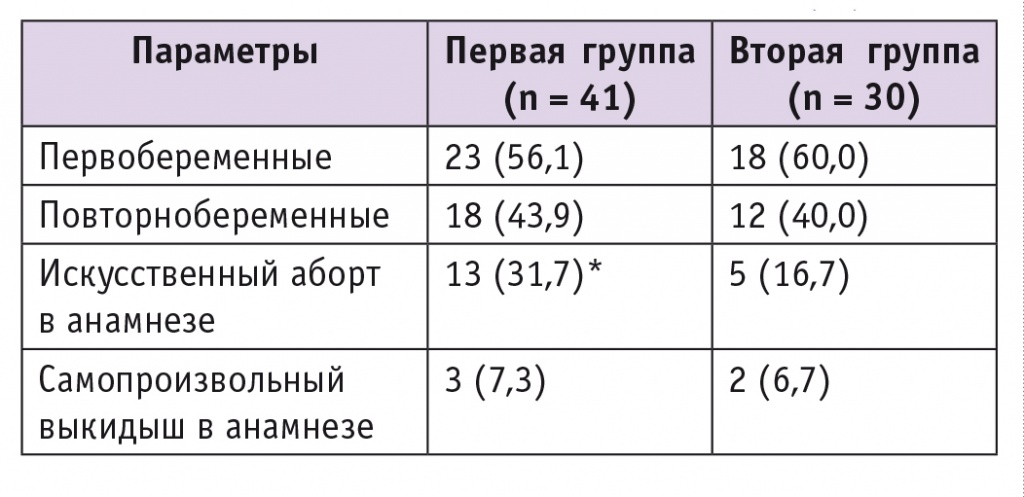
* P < 0,05.
Статистическую обработку полученных данных выполняли в соответствии с принципами вариационной статистики с использованием пакета прикладных программ Statistica 6.0 (StatSoft Inc., США). Различия считали статистически значимыми при p < 0,05.
РЕЗУЛЬТАТЫ
В первой группе 22 (53,7%) беременные жаловались на бели, 5 (12,2%) пациенток беспокоил незначительный зуд наружных половых органов или во влагалище, 14 (34,1%) женщин никаких жалоб не предъявляли. Почти у половины (51,2%) женщин была обнаружена эктопия цилиндрического эпителия шейки матки, у остальных беременных (48,8%) визуально шейка матки была без изменений. Во второй группе 40% отмечали выделения из половых путей, 16,7% указывали на жжение, 43,3% участниц жалоб не предъявляли.
Пациенткам обеих групп проведено цитологическое исследование с использованием метода жидкостной цитологии. Описание результатов проводили согласно терминологии Международной классификации Бетесда (The Bethesda System for Reporting Cervical Cytology) 2001 года. Результаты исследования пациенток первой группы представлены на рисунке 1.
Рис. 1. Результаты цитологического исследования беременных женщин первой группы, n (%)
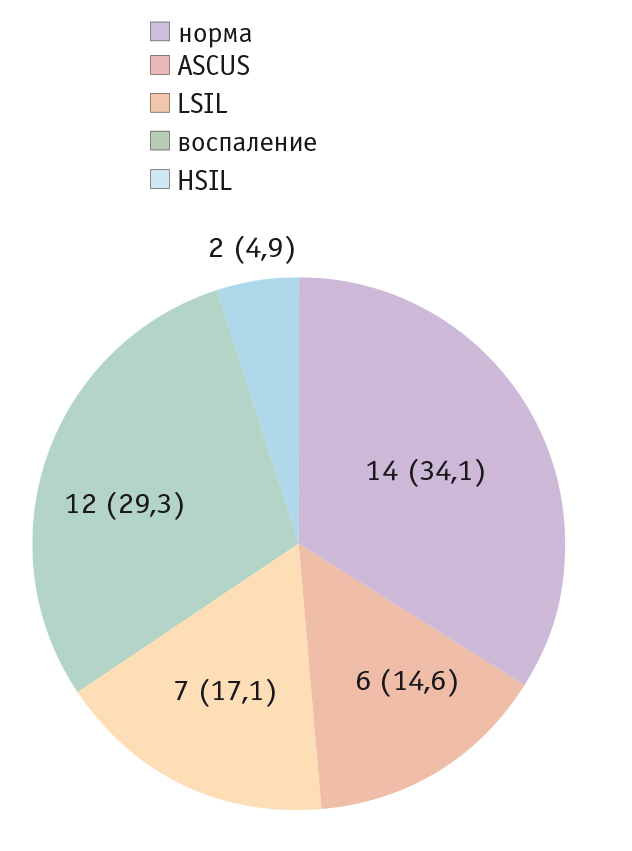
Интраэпителиальные поражения высокой степени (squamous intraepithelial lesion high-grade — HSIL) были у 2 (4,9%) женщин (см. рис. 1). Эти две беременные с тяжелой дисплазией были направлены на консультацию в онкодиспансер г. Москвы, где им предложили сделать биопсию шейки матки. Одна пациентка отказалась от биопсии и продолжала оставаться в группе исследуемых. Второй больной после информированного согласия проведена биопсия шейки матки. Результат гистологического исследования показал наличие CIN III степени. Согласно заключению консилиума и после информированного согласия женщины было вынесено решение о возможности сохранения беременности. Однако она выбыла из нашего исследования.
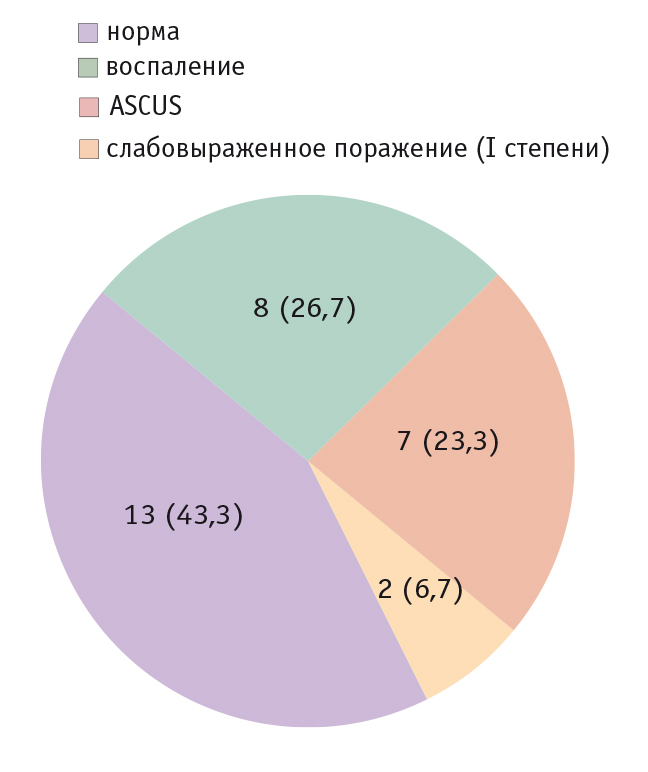
Во второй группе различные атипические изменения выявлены у 9 (30%) обследованных, что статистически значимо (p < 0,001) реже, чем в первой группе. Из них атипичные клетки неясного значения на фоне воспаления (ASCUS) найдены у 7 пациенток (в том числе в 2 случаях имелись койлоциты, что, возможно, было связано с наличием других, более редких, типов вируса) и в 2 случаях обнаружены LSIL на фоне воспалительной реакции. Воспалительный тип мазка был выявлен у 8 женщин, и 13 мазков соответствовали норме (рис. 2).
Рис. 2. Результаты цитологического исследования беременных женщин второй группы, n (%)
Результаты кольпоскопического исследования беременных обеих групп представлены на рисунках 3 и 4.
Рис. 3. Результаты кольпоскопии пациенток первой группы, n (%)
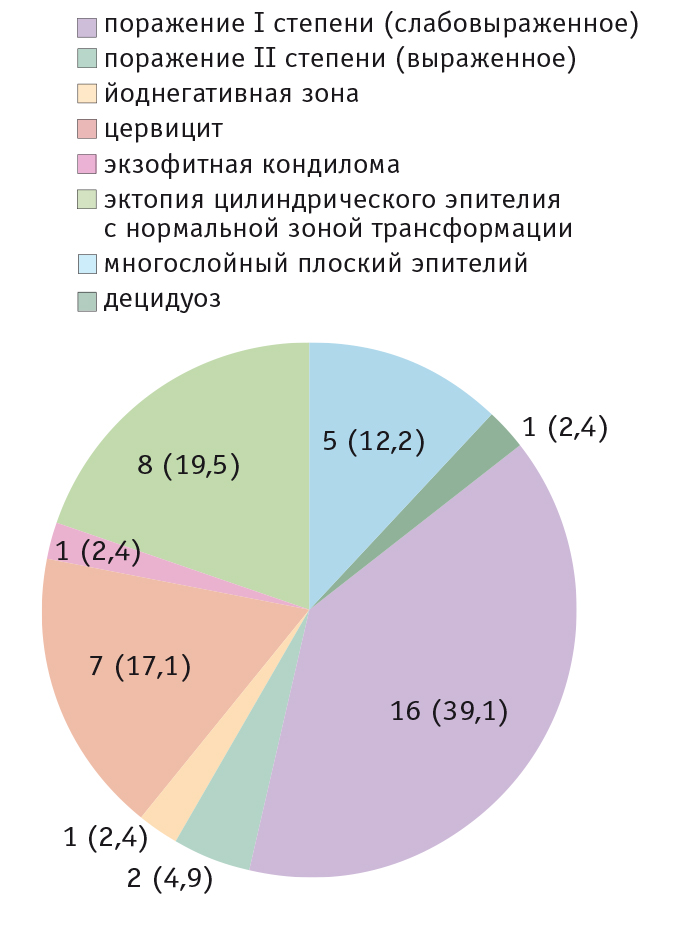
Рис. 4. Результаты кольпоскопии пациенток второй группы, n (%)
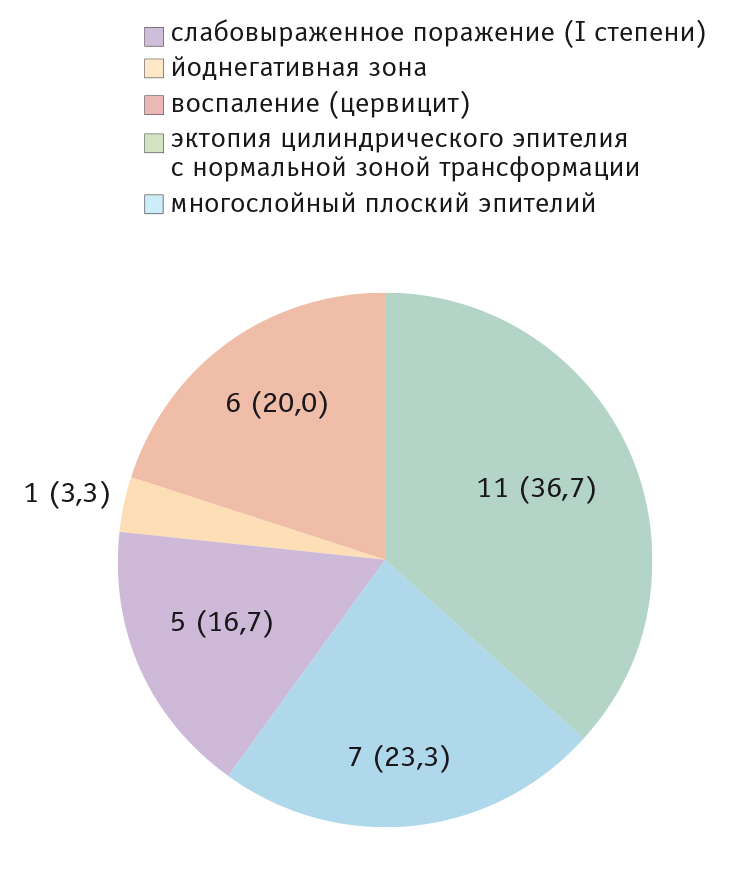
Частота встречаемости атипической кольпоскопической картины в группе беременных с ВПЧ-инфекцией составила 27 (65,8%) случаев, из них в 18 наблюдений выявлены кольпоскопические признаки интраэпителиального поражения разной степени выраженности, возникшего на фоне ectopia gravidarum, преобладали слабовыраженные поражения. У участниц первой группы слабовыраженные поражения встречались статистически значимо чаще, чем у пациенток второй группы (p < 0,05).
ЗАКЛЮЧЕНИЕ
В результате исследования выявлена высокая частота инфицирования беременных ВПЧ, преимущественно онкогенными типами. По данным цитологического исследования у беременных с ВПЧ-инфекцией чаще выявляли интраэпителиальные поражения низкой степени.
Результаты проведенного исследования показали низкую специфичность кольпоскопического метода без цитологического подтверждения.
При наличии эктопированного цилиндрического эпителия на шейке матки атипическая зона трансформации при кольпоскопии диагностируется в 2 раза чаще, что, вероятно, связано с быстронарастающей метаплазией на фоне ВПЧ-инфекции во время беременности. Это обстоятельство затрудняет адекватную оценку состояния шейки матки и снижает специфичность метода кольпоскопии у беременных, в отличие от цитологического метода, обладающего высокой специфичностью в отношении интраэпителиальных поражений.








