Меланома — одна из самых агрессивных форм злокачественных опухолей у человека, отличающаяся быстрым ростом и высоким потенциалом метастазирования. В большинстве случаев (90%) первичной локализацией меланомы является кожа. Второе место по частоте ее возникновения занимают органы зрения. Реже меланома поражает слизистые оболочки и мягкие мозговые оболочки головного и спинного мозга.
В структуре опухолевых заболеваний кожи частота меланомы составляет 3–5%, однако именно она является главной причиной смерти до 80% онкологических больных данной категории[2, 3]. Это связано с характерным для меланомы ранним и обширным метастазированием, что ассоциируется с крайне неблагоприятным прогнозом. Так, при выявлении метастазов пятилетняя выживаемость составляет всего лишь 5%[14], летальность — около 95%[4]. Отдаленные метастазы выявляют в любые сроки после обнаружения первичной опухоли и проведенного лечения. Иногда разрыв между выявлением первичного очага и генерализацией процесса достигает 10–20 лет[2]. Отдаленные метастазы в первые 5 лет после операции обнаруживают у 88% больных[7]. При гематогенной диссеминации метастазы меланомы локализуются преимущественно в легких, печени, головном мозге, реже в сердце, органах ЖКТ, надпочечниках и селезенке.
Метастазы меланомы кожи в кишечную трубку — довольно редкая эндоскопическая находка, преимущественно локализующаяся в прямой или тонкой кишке. В прямой кишке меланома чаще располагается в ампулярной части и имеет форму полипа на ножке с мягкой консистенцией и легко изъязвляющейся поверхностью.
В тонкой кишке опухоль может быть как единичной, так и множественной — в виде диффузной инфильтрации стенки кишки, внутрипросветных опухолей или интрамурального поражения. Окраска опухоли широко варьирует: при эктопической локализации меланома не имеет характерной макроскопической картины и может содержать совсем мало пигмента или не содержать его вовсе (беспигментная, или ахроматическая, меланома).
Метастазирование меланомы в тонкую кишку прижизненно удается выявить лишь у 1–4% пациентов, тогда как по данным аутопсий частота обнаружения метастазов в тонкой кишке составляет до 60%[5, 11, 15]. Трудности диагностики не ограничиваются сложностями выявления метастатических поражений кишечника. У 30% больных с диагностированной меланомой тонкой кишки не удается обнаружить первичную опухоль кожи или органа зрения. В литературе имеются описания случаев диагностики первичной меланомы тонкой кишки[8, 10, 12], однако большинство ученых склонны считать такие случаи спорными и связанными с метастазированием меланомы кожи без выявленного первичного очага. Так, в наблюдении V. Sciacca и соавт. описывается случай выявления первичного очага кожной меланомы спустя 15 лет после обнаружения метастатической меланомы тонкой кишки[13]. Необнаружение первичной опухоли у части больных объясняется тем, что при появлении первых метастазов она не только перестает расти, но и подвергается иногда под влиянием иммунной системы обратному развитию вплоть до полной регрессии. Кроме того, первичная меланома кожи может быть удалена многими годами ранее.
Клиническая симптоматика меланомы тонкой кишки неспецифична. Больных могут беспокоить тошнота, рвота, абдоминальные боли, анемия и потеря веса[11]. Течение заболевания нередко осложняют кишечные кровотечения, перфорация, механическая кишечная непроходимость и инвагинация[1]. В структуре причин тонкокишечной непроходимости метастазы меланомы составляют не более 0,02%[9]. Основным методом лечения метастазов меланомы в тонкую кишку является хирургический, однако он, как и лекарственная терапия, зачастую оказывается лишь паллиативным.
С учетом редкости клинически выявленного метастатического поражения тонкой кишки, а также трудностей диагностики и лечения данного состояния представляет интерес не только проблема в целом, но и каждый клинический случай в отдельности.
Цель статьи: представить случай множественных метастазов беспигментной меланомы в ЖКТ и обратить внимание на трудности диагностики беспигментной меланомы.
КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ
Больная В., 44 лет, поступила в Московский клинический научно-практический центр (МКНЦ) 10.09.2014 с жалобами на периодические распирающие боли в животе, повышенное газообразование, жидкий стул без патологических примесей до 5 раз в сутки, снижение массы тела на 12 кг за последние 1,5 года.
Из анамнеза известно, что в 2008 г. диагностирована и удалена меланома кожи спины. В 2012 г. впервые отмечено появление схваткообразных болей в животе, купировавшихся самостоятельно. При обследовании выявлено снижение гемоглобина до 60 г/л. С этого времени больную периодами по 1–2 недели беспокоили распирающие и схваткообразные боли в животе, иногда сопровождавшиеся рвотой и жидким стулом. Периоды ухудшения состояния сменялись периодами нормализации самочувствия. При обследовании в 2013 г. по данным КТ органов брюшной полости заподозрена лимфома двенадцатиперстной кишки, а также нисходящего отдела ободочной кишки с переходом на сигмовидную кишку; в корне брыжейки тонкой кишки визуализированы множественные увеличенные лимфатические узлы; в 7-м сегменте печени определялось образование пониженной плотности 16 мм в диаметре, расцененное как гемангиома либо участок жировой дистрофии. В июле 2013 г. больная находилась на стационарном лечении в Центральной клинической больнице Управления делами Президента РФ с диагнозом: метастазы меланомы кожи спины в лимфатические узлы брюшной полости и малого таза. Была рекомендована и в последующем проведена иммунотерапия ИФН-α-2а (Роферон) в течение года. В сентябре 2014 г. больная поступила в МКНЦ для динамического обследования и лечения.
При поступлении общее состояние удовлетворительное. Пациентка нормостенического телосложения, пониженного питания. Рост — 171 см, вес — 57 кг, ИМТ — 19. Кожные покровы и видимые слизистые бледные. Периферические лимфатические узлы не увеличены, эластичные, безболезненные. При пальпации живота отмечалась умеренная болезненность в околопупочной области и в эпигастрии. АД — 120/70 мм рт. ст., ЧСС — 98 уд/мин.
В общеклиническом анализе крови обращало на себя внимание снижение уровня гемоглобина до 85 г/л. В биохимическом анализе крови отмечалось снижение уровня сывороточного железа до 1,6 мкмоль/л, общего белка до 49,1 г/л, альбумина до 27,6 г/л. Анализ кала на скрытую кровь — положительный.
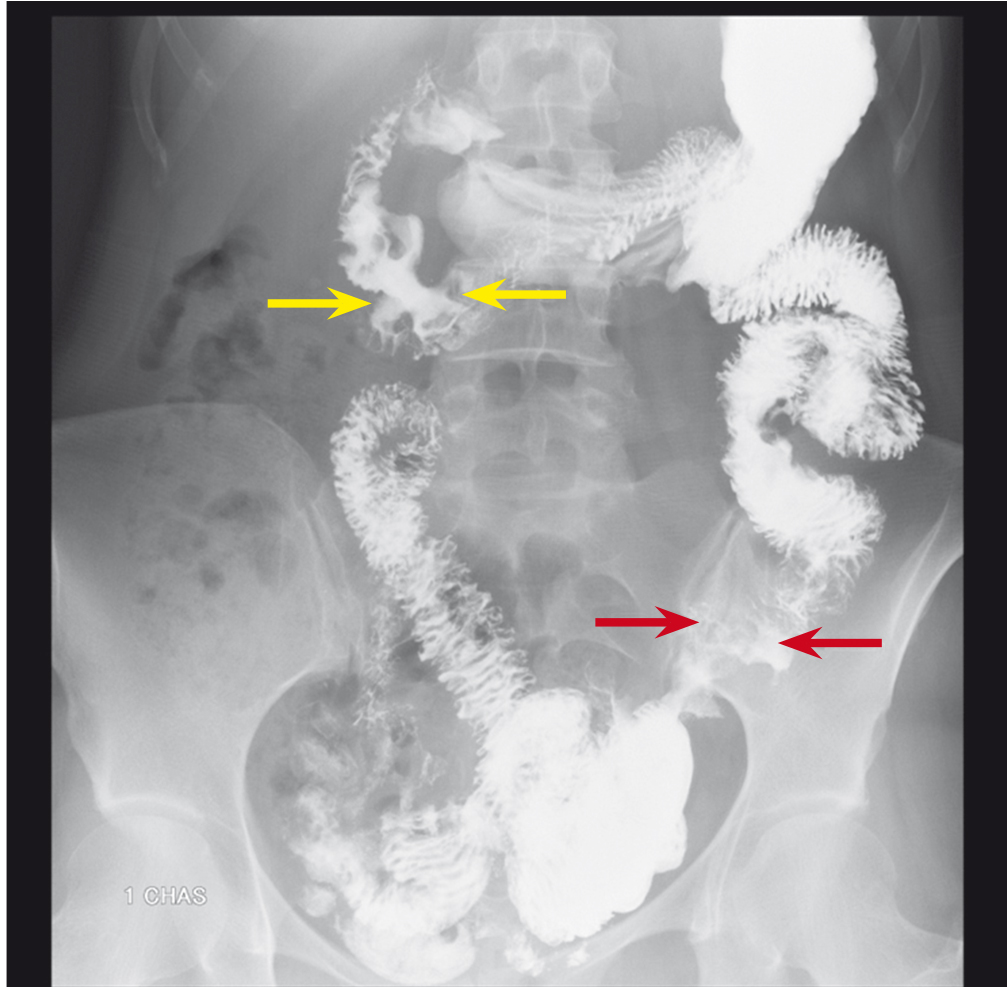
При проведении рентгенологического исследования пищевода, желудка и тонкой кишки были выявлены следующие изменения (рис. 1): в нисходящем отделе двенадцатиперстной кишки с незначительным переходом на нижний горизонтальный отдел определялось стойкое неравномерное сужение просвета до 8 мм протяженностью до 45 мм без рельефа; на этом фоне визуализировались два округлых дефекта наполнения с четкими ровными контурами размерами 13 × 7 мм и 7 × 5 мм. На расстоянии 180 мм от связки Трейца — участок стойкого сужения по типу «яблочного огрызка» протяженностью 45 мм с уменьшением просвета до 3 мм, проксимальнее данного участка на протяжении 40 мм контуры кишки неровные, с множественными дефектами наполнения неправильной формы, перистальтика на данном участке не прослеживалась. В остальных отделах тонкой кишки ширина просвета обычная, складки слизистой не утолщены. Рентгенологическая картина была расценена как более соответствующая лимфоме тонкой кишки.
Рис. 1. Рентгенограмма тонкой кишки больной В., 44 лет. Фото авторов.
Примечание. Желтыми стрелками отмечен пораженный участок двенадцатиперстной кишки, красными стрелками — пораженный участок тощей кишки
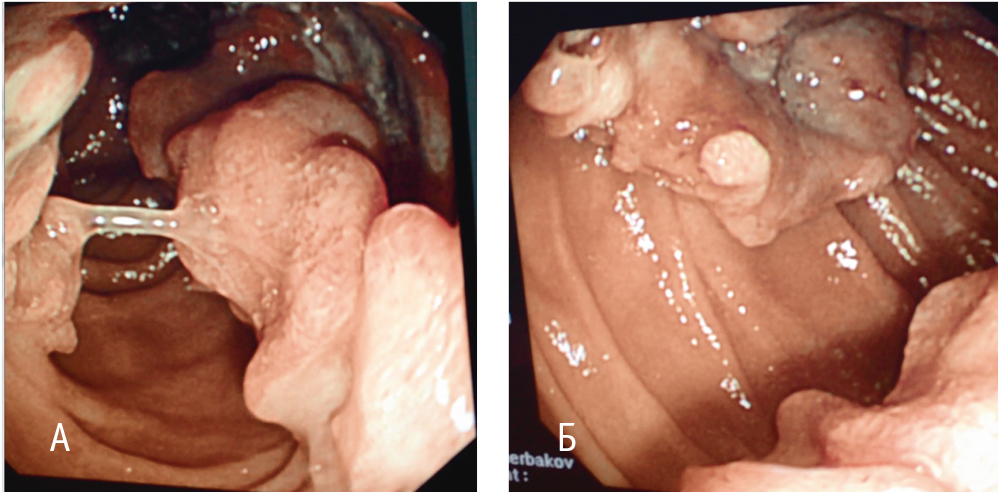
При проведении ЭГДС в нисходящем отделе двенадцатиперстной кишки по всем стенкам визуализированы опухолевидные разрастания с бугристой поверхностью бледно-розового цвета, местами с глубокими изъязвлениями, покрытыми фибрином. Просвет кишки в области опухоли сужен, деформирован, однако свободно проходим для аппарата. При инструментальной пальпации опухоль мягкой консистенции, контактная кровоточивость не определялась. Взята множественная биопсия. Заключение эндоскопического исследования: опухоль нисходящего отдела двенадцатиперстной кишки, предположительно метастаз меланомы (рис. 2).
Рис. 2. Эндоскопическая картина беспигментной метастатической меланомы двенадцатиперстной кишки больной В., 44 лет. Фото авторов
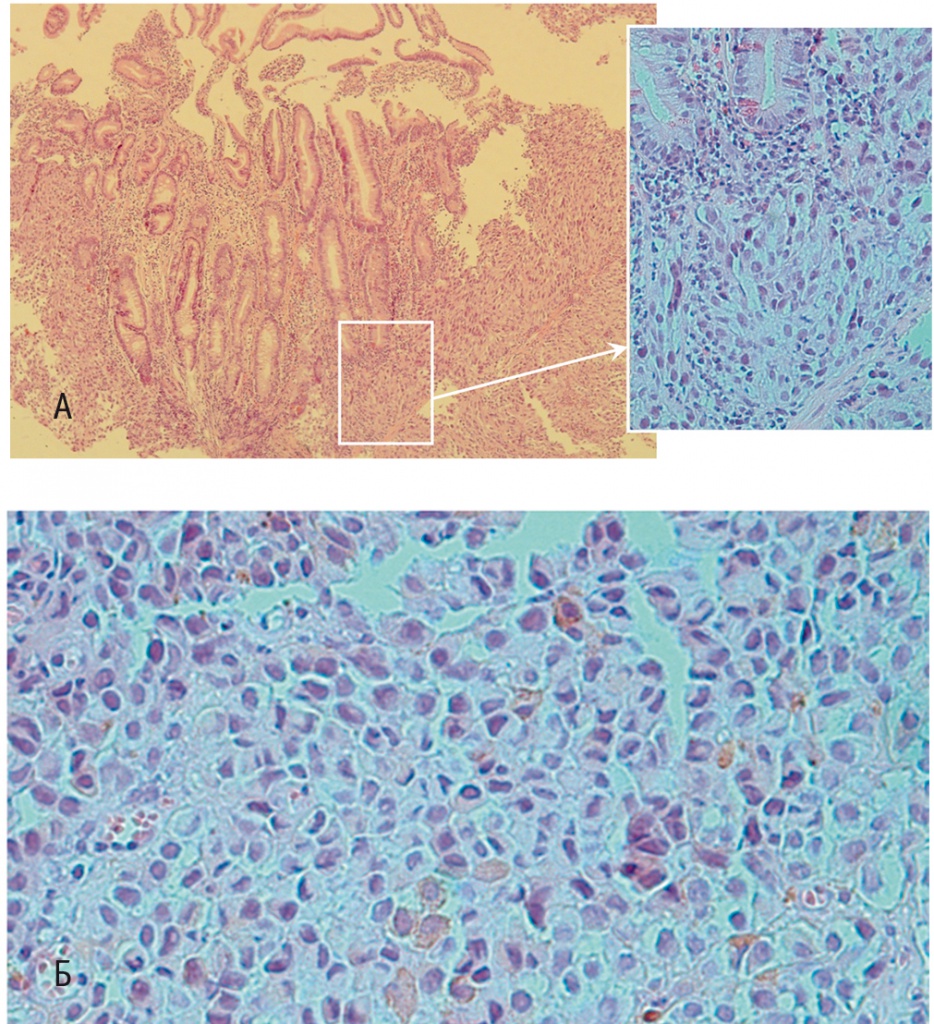
Гистологическое исследование материалов прицельной биопсии выявило фрагменты слизистой оболочки тонкой кишки с участками разрастания злокачественной веретеноклеточной и эпителиоидноклеточной опухоли с полиморфными ядрами и участками изъязвлений. На части срезов визуализированы опухолевые клетки с бурым пигментом в цитоплазме (рис. 3). Для верификации гистогенеза опухоли рекомендовано проведение иммуногистохимического исследования. Результаты этого исследования доказали, что иммунофенотип опухоли соответствует меланоме: в опухолевых клетках определялась экспрессия виментина, S100-протеина, HMB-45, мелана А, тирозиназы, СD117, ядерная экспрессия Mitf. В опухолевых клетках не определялась экспрессия панцитокератина и общего лейкоцитарного антигена.
Рис. 3. Слизистая оболочка тонкой кишки с участками разрастания опухоли (А). Бурый пигмент в цитоплазме части опухолевых клеток (Б). Окраска гематоксилином и эозином. Фото авторов
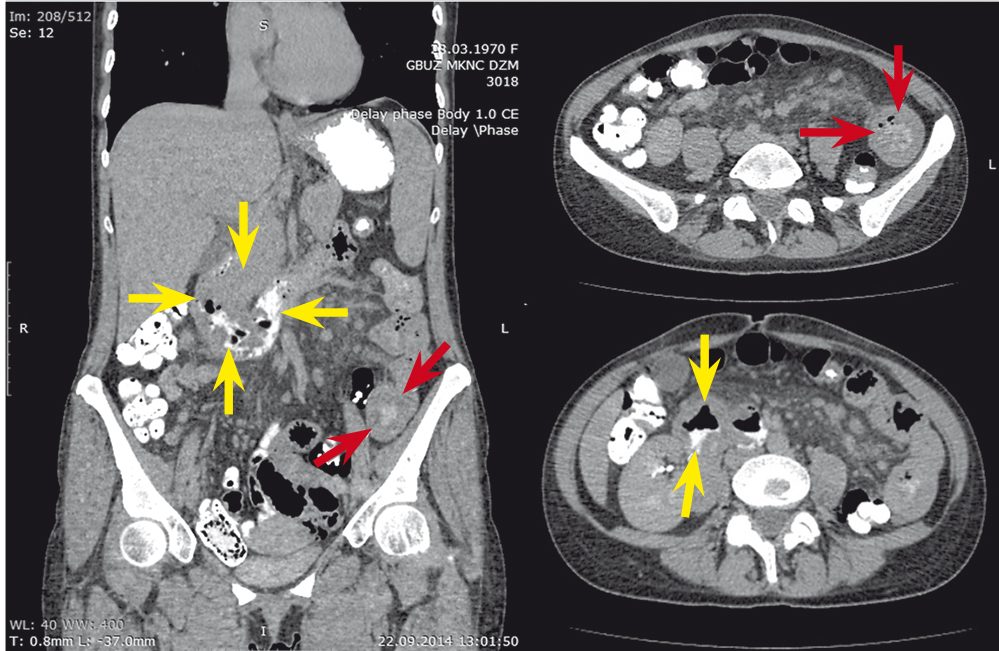
При проведении колоноскопии органической патологии со стороны толстой кишки выявлено не было. Больной была проведена мультиспиральная КТ органов грудной полости, брюшной полости и забрюшинного пространства (рис. 4). В 7-м сегменте печени подкапсульно визуализирован очаг пониженной плотности 9 мм в диаметре, накапливавший контрастное вещество в позднюю и отсроченную фазу, подозрительный на очаг вторичной природы. При введении контрастного вещества per os определялись утолщенные до 22 мм за счет подслизистого слоя стенки двенадцатиперстной кишки в нисходящем и нижнегоризонтальном отделах, где контурировались множественные округлые и полигональные образования пониженной плотности размерами до 20 мм. Просвет двенадцатиперстной кишки сужен, деформирован. Аналогичные изменения отмечались в стенке тощей кишки (на расстоянии 60 мм от связки Трейца) протяженностью 125 мм. Ранее определявшиеся аналогичные изменения в стенке нисходящей и сигмовидной кишки не выражены. Лимфатические узлы брюшной полости и забрюшинного пространства увеличены: мезентериальные, парааортальные и паракавальные — множественные до 10 × 16 мм. Брыжейка тонкой кишки повышенной плотности, неоднородной структуры.
Рис. 4. Компьютерная томограмма органов брюшной полости больной В., 44 лет. Фото авторов.
Примечание. Желтыми стрелками отмечены патологические изменения двенадцатиперстной кишки, красными стрелками — патологические изменения тощей кишки
Больная была выписана с диагнозом: Меланома кожи спины. Состояние после хирургического лечения (иссечение опухоли) в 2008 г. Прогрессирование в 2013 г.: метастазы во внутрибрюшинные и забрюшинные лимфоузлы. Иммунотерапия Рофероном с июля 2013 по июль 2014 г. Прогрессирование: метастазы в тонкую кишку, печень, внутрибрюшные и забрюшинные лимфоузлы.
Рекомендованы проведение химиотерапии дакарбазином с оценкой эффекта после трех курсов с помощью КТ брюшной полости с внутривенным контрастным усилением и наблюдение онколога.
ОБСУЖДЕНИЕ
Эндоскопический диагноз меланомы тонкой и толстой кишки не вызывает сложностей при выявлении опухоли, содержащей пигмент меланин. Особенностью представленного клинического случая является беспигментный характер опухоли двенадцатиперстной кишки. В наблюдении H. Li и соавт. аналогичная опухоль была первоначально расценена как лимфома тонкой кишки[12]. Таким образом, выявление беспигментной опухоли приводит к возникновению дифференциально-диагностического ряда, состоящего из лимфомы, аденокарциномы, нейроэндокринных опухолей, лейомиосаркомы и гастроинтестинальных стромальных опухолей[6].
Иммуногистохимическое исследование позволяет обнаружить специфические маркеры меланомы, такие как HMB-45, мелан A, S100-протеин. У нашей пациентки была выявлена экспрессия всех перечисленных маркеров. HMB-45 — маркер меланосом (меланинсодержащих гранул), важный в диагностике меланом, в том числе беспигментных. Мелан А — меланоцитарный маркер, экспрессирующийся во всех нормальных меланоцитах. Частота его экспрессии при злокачественных меланомах (как первичных кожных, так и меланомах другой локализации) достигает 100%. S100-протеин является маркером клеток нейроэктодермального происхождения, в том числе меланом. В представленном клиническом случае иммуногистохимическое исследование выявило экспрессию и других маркеров меланомы: виментина (белок, являющийся маркером мезодермальных тканей), тирозиназы (фермент, катализирующий синтез меланина), CD117 (маркер гастроинтестинальных стромальных опухолей). В опухолевых клетках не определялась экспрессия панцитокератина и общего лейкоцитарного антигена, что позволяло исключить диагнозы лимфомы и аденокарциномы. Таким образом, иммуногистохимическое исследование является решающим в постановке диагноза.
ЗАКЛЮЧЕНИЕ
Данный клинический пример показывает сложность прижизненной диагностики метастазов меланомы кожи. Для своевременной постановки правильного диагноза необходимо использовать весь арсенал диагностических методик и методы объективного обследования и начинать с общего осмотра больного на предмет наличия первичной меланомы. Раннее подозрение на метастазы меланомы, своевременная и правильная диагностика позволяют более эффективно проводить хирургическое лечение, повышая тем самым качество жизни больных и сроки их выживаемости.








