ВВЕДЕНИЕ
Ежегодно во всем мире проводятся более 10 тысяч операций, связанных с резекцией кишечника по поводу различной патологии, после чего, как правило, развивается нутриционная недостаточность разной степени тяжести. Коррекция ее на определенных этапах вызывает затруднение, обусловленное отсутствием единой терминологии и классификации, являющейся инструментом в тактике лечения.
В зарубежной литературе встречается термин short bowel syndrome — синдром короткой кишки (СКК), но при этом его же используют для обозначения врожденных дефектов, приводящих к потере функции поглощения, неспособности поддерживать белково-энергетический, водно-электролитный и микроэлементный балансы в условиях «нормального рациона» [1].
Термин CКК применяют в основном в случаях, когда пациенту требуется домашнее парентеральное питание. Для больных с резецированным кишечником без явных клинико-лабораторных признаков нарушения усвоения пищевых веществ, но с возможным их развитием в будущем, нет четкой диагностической концепции, определяющей стратегию терапии. Тем не менее она должна найти отражение в диагнозе и выписном эпикризе с обязательным уточнением объема и уровня резекции кишечника и с последующим определением тактики ведения больного.
В настоящее время учреждения системы здравоохранения РФ для формулировки диагноза у пациентов после резекции кишки используют код К91.2 «Нарушение всасывания после хирургического вмешательства», входящий в МКБ-10. Она характеризует состояние после резекции кишечника, но проявления последствий операции классификацией не уточняются и не систематизируются. Это выглядит как общее заключение, и если на момент обследования нет признаков нарушения всасывания, то сформулировать диагноз и определить дальнейшее наблюдение сложно.
Столкнувшись с этим вопросом, мы изучили различные источники для поиска наиболее подходящего термина и/или классификации для пациентов, перенесших резекцию кишечника, но без потребности в постоянной парентеральной коррекции.
Анализ литературы выявил множество классификаций нарушений усвоения пищевых веществ, связанных с резекцией кишечника или другой патологией (табл. 1).
Таблица 1
Понятия и классификации, связанные с резекцией кишечника 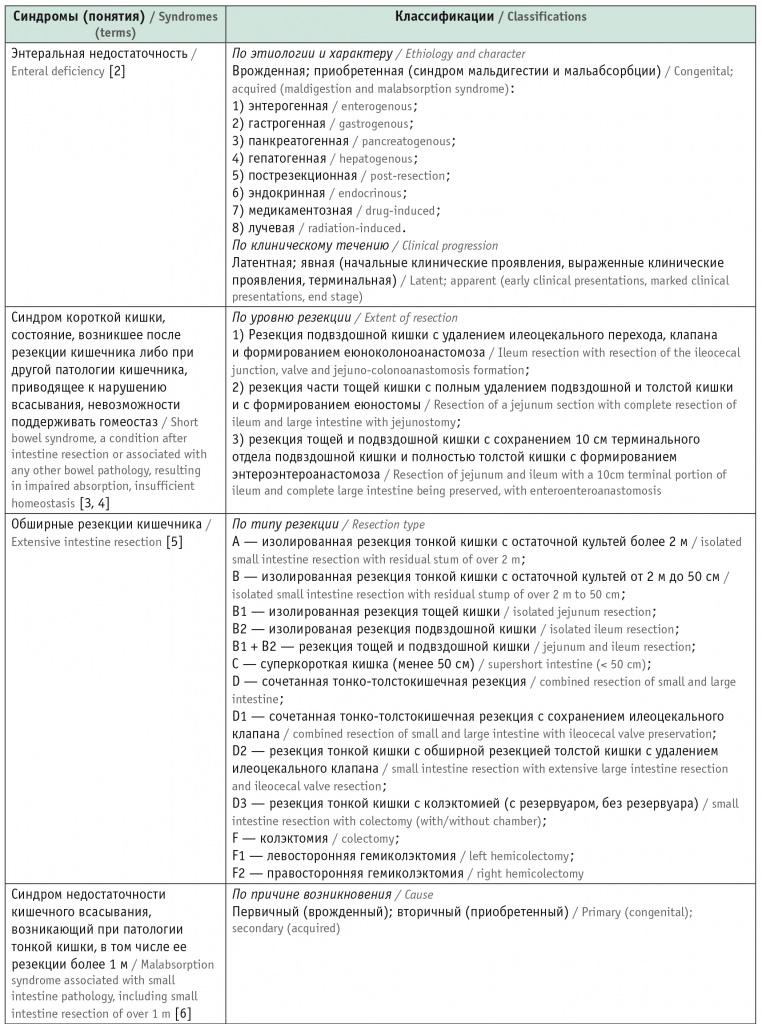
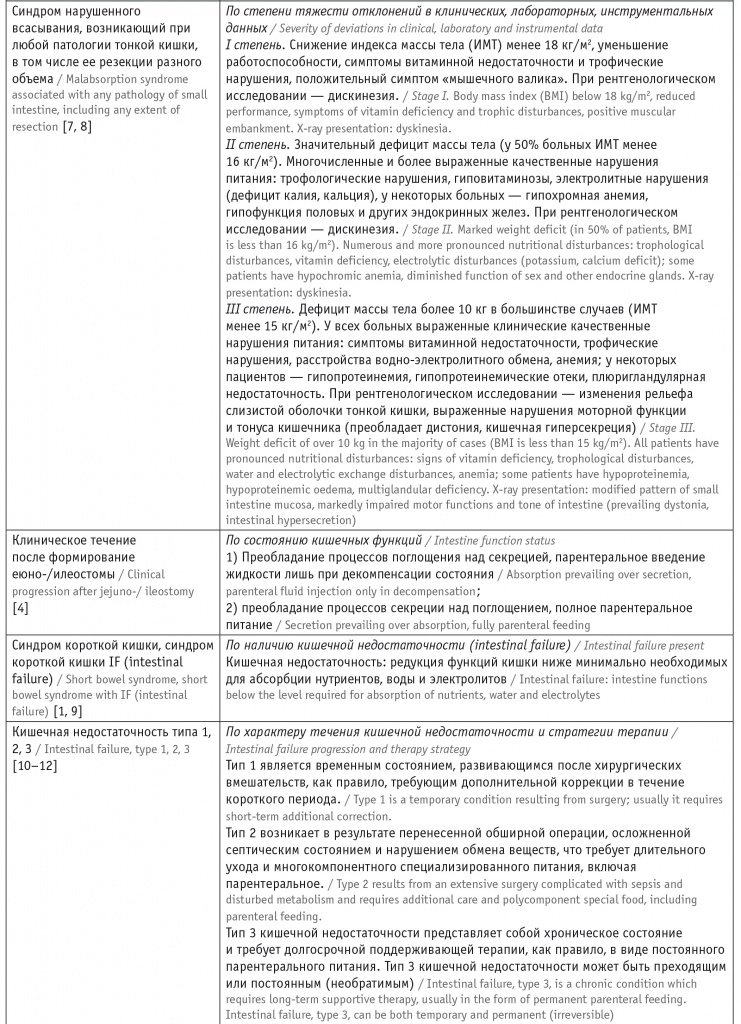
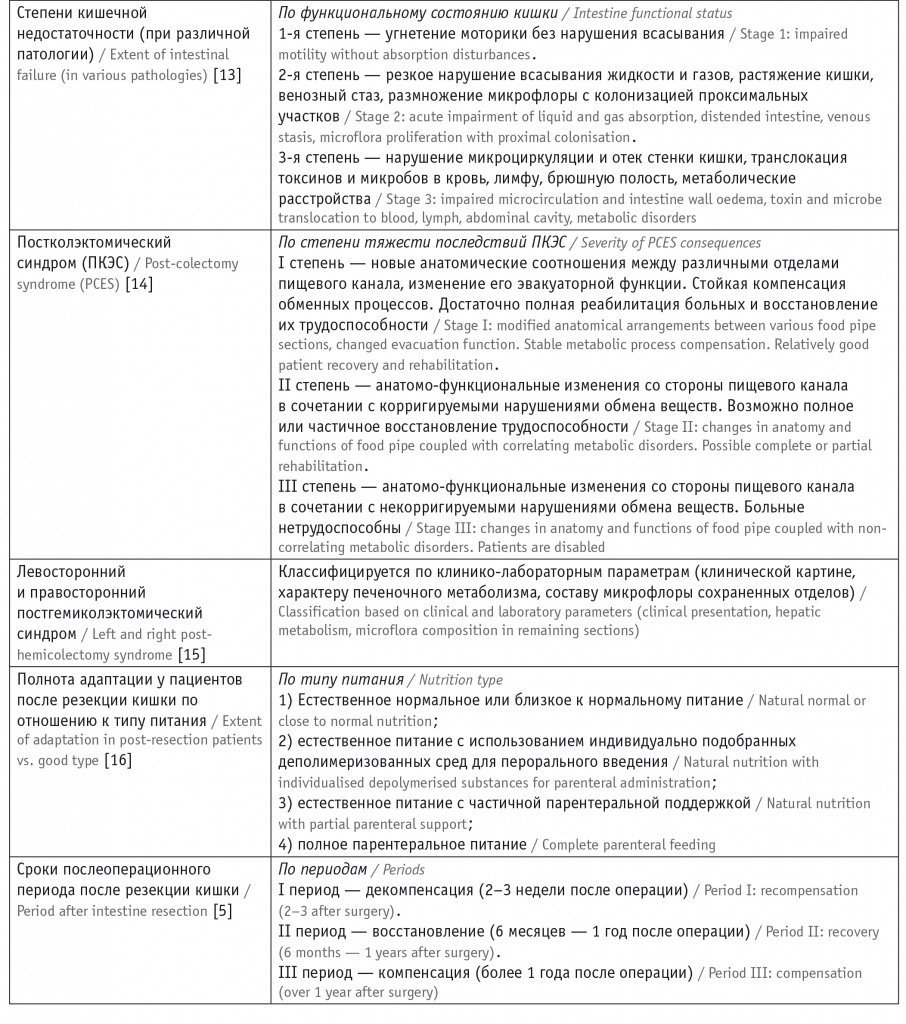
Из таблицы 1 следует, что в литературе присутствуют как более подробные классификации на основании тяжести клинико-лабораторных проявлений, так и укороченные варианты, связанные с каким-либо одним фактом или стадией, что отражено и в зарубежных, и в отечественных источниках [1-16]. Однако ни одну из перечисленных классификаций невозможно использовать для определения стратегии терапии и дальнейшего прогноза.
Нутриционная недостаточность, развивающаяся после резекции кишечника, как правило, связана не только с ухудшением функций кишечника (за счет уменьшения его длины) и других систем организма, но и с возможной причиной, приведшей к операции, при этом рецидив причины будет изменять терапию. По нашему мнению, оптимальная классификация синдрома резецированного кишечника должна отражать тип нутриционной недостаточности и ее фазу, при этом специалисту будет понятна тактика ведения пациента, особенно первоочередное возмещение преобладающего дефицита.
В нашем понимании пострезекционная нутриционная недостаточность — понятие более широкое, чем нарушение ассимиляции, связанное с отсутствием части кишечника, однако при рецидиве причины резекции это состояние не будет относиться к синдрому резецированного кишечника, до тех пор пока ее не устранят. На основании длительного наблюдения за пациентами мы считаем, что для определения дальнейшей тактики лечения у данных больных необходимо учитывать функциональное состояние оставшейся части кишечника, причину оперативного вмешательства, а также состояние микробиоты оставшейся части кишки.
Цель данного исследования: разработать схемы лечения нутриционной недостаточности при синдроме резецированного кишечника.
МАТЕРИАЛЫ И МЕТОДЫ
В МКНЦ им. А.С. Логинова (ЦНИИГ) за период 2002–2018 гг. обследованы и пролечены 239 пациентов (143 женщины, средний возраст — 49,4 ± 6,5 года; 96 мужчин, средний возраст — 52,1 ± 15,6 года). Из них резекция тонкой кишки выполнена у 96 больных, сочетанная резекция тонкой и правой половины толстой кишки — у 97, правостороння гемиколэктомия/колэктомия — у 46. Причины резекции кишечника приведены на рисунке.
Рис. Причины резекции кишечника у 239 больных
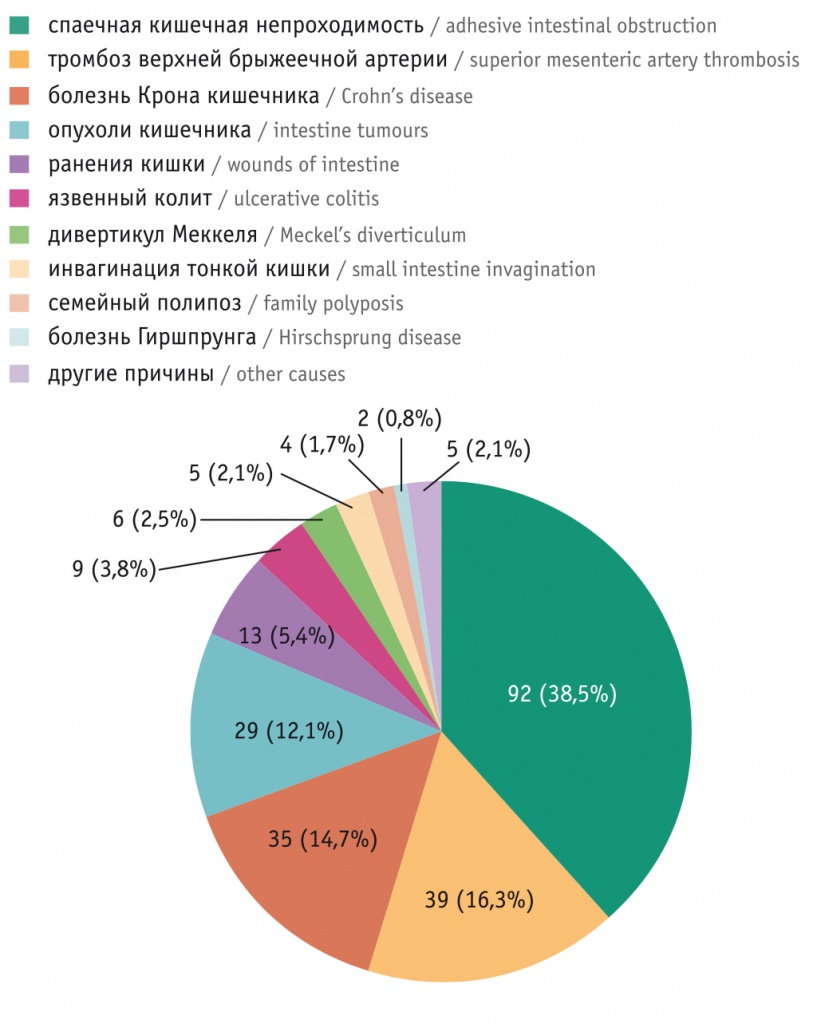
Наиболее частой причиной резекции кишки была спаечная непроходимость с некрозом части кишечника (38,5%), второй причиной — тромбоз брыжеечных сосудов (16,3%), а третьей — осложненное течение болезни Крона (14,7%). Данные состояния являлись жизнеугрожающими, в связи с чем оперативное вмешательство выполнялось по жизненным показаниям.
Все пациенты через месяц и более от момента операции подвергались скринингу для выявления нутриционного риска по опроснику Screening of Nutritional Risk (2002), предложенному Европейской ассоциацией парентерального и энтерального питания [17].
С целью выявления статистической значимости различий в работе использованы критерий z и точный критерий Фишера для сравнения долей. Различия считали статистически значимыми при р < 0,05.
РЕЗУЛЬТАТЫ
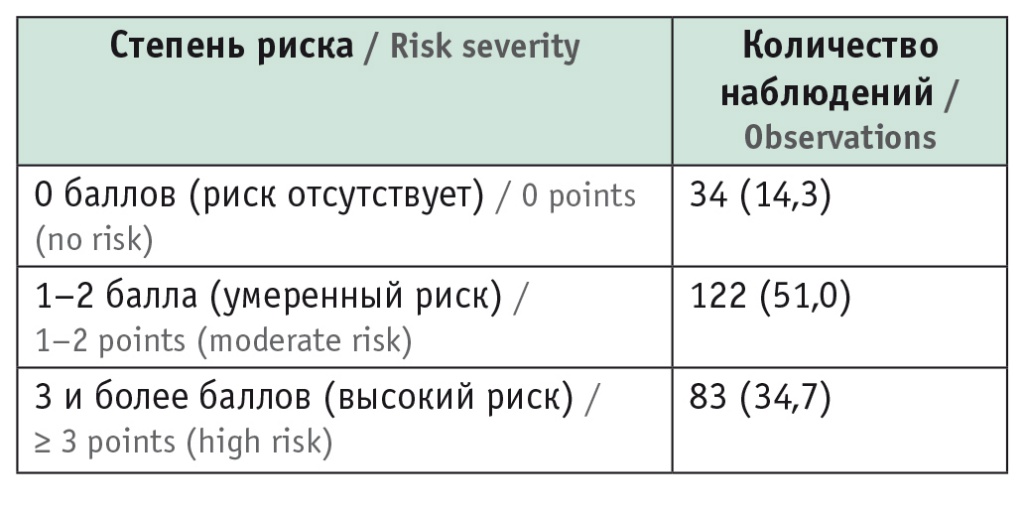
Результаты скрининга представлены в таблице 2. Установлено, что в нутриционной поддержке нуждались 85,7% пациентов, из которых у 51% отмечен умеренный, а у 34,7% — высокий риск развития нутриционных расстройств. В связи с этим больные данной группы подвергались повторному скринингу через 7 дней.
Таблица 2
Необходимость нутриционной поддержки пациентов (риск нутриционных расстройств) (n = 239), n (%)
В последующем для выявления скрытой нутриционной недостаточности все пациенты обследовались по представленному ниже плану.
План выявления нутриционной недостаточности
1. Оценка клинических проявлений резекции кишечника.
2. Стандартные лабораторные и биохимические исследования крови, мочи, кала.
3. Инструментальные исследования (ЭГДС с биопсией слизистой оболочки тонкой кишки).
4. Методы, необходимые для модификации лечения:
• исследование спектра и концентраций короткоцепочечных жирных кислот (КЦЖК) кала: С2-уксусной, С3-пропионовой кисоты, С4-масляной, iС4-изо-масляной, iC5-изо-валериановой, С6-капроновой, iC6-изо-капроновой кислоты; общий уровень КЦЖК, анаэробный индекс;
• оценка функционального состояния слизистой оболочки сохраненной тонкой кишки (по результатам исследования цитруллина в сыворотке крови);
• оценка пищеварительной и моторной активности ЖКТ: копрограмма, рентгенологическое исследование ЖКТ с досмотром через 24 часа, биологическое тестирование смесей для энтерального питания на всасываемость и переносимость.
В основе нутриционной недостаточности при резекции кишки лежат несколько механизмов, отражающих как дефицит нутриентов, так и «ложно» профицитные состояния, появляющиеся на фоне повышенных потерь жидкости и гемоконцентрации и искажающие представление об истинном состоянии пациента.
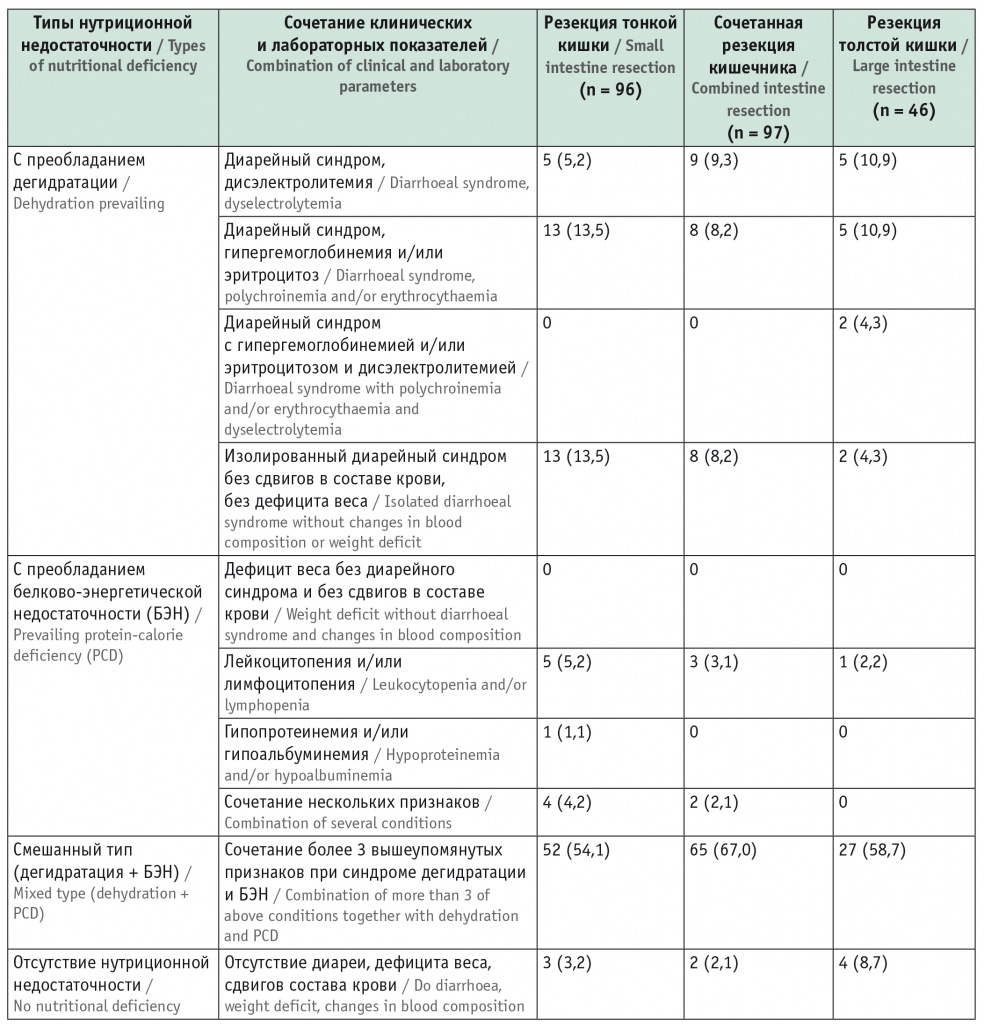
В таблице 3 приведены данные о нутриционном статусе и типах нутриционной недостаточности, полученные в результате комплексного обследования по вышеуказанному плану.
Таблица 3
Типы нутриционной недостаточности у пациентов, перенесших резекцию кишечника, n (%)*
* Р > 0,05 при сравнении трех групп.
Анализ данных таблицы 3 показал, что при различных объемах и уровнях резекции кишечника наблюдаются аналогичные типы нутриционной недостаточности, при этом соотношение их в группах статистически значимо не различалось, чаще всего встречался смешанный тип с признаками дегидратации и белково-энергетической недостаточности.
На основании комплексной оценки нутриционной недостаточности у наблюдаемых нами больных с учетом уровня и объема резекции кишечника, а также ее причины и сопутствующей патологии мы предлагаем новый термин «синдром резецированного кишечника» и классификацию.
Классификация нутриционной недостаточности при синдроме резецированного кишечника
1. По клинико-лабораторным признакам (тип нутриционной недостаточности): дегидратация (преобладание дефицитов жидкости, электролитов, витаминов, микроэлементов в т. ч. железа); белково-энергетическая недостаточность; смешанный тип.
2. По патофизиологическим признакам (фазам адаптации): полная, неполная, интермиттирующая, невозможная.
3. По прогнозу течения нутриционной недостаточности: благоприятный (не реже одной госпитализации в год), условно-благоприятный (2–4 госпитализации в год); неблагоприятный (практически постоянное лечение).
Поскольку вышеуказанные состояния могут развиваться и при других заболеваниях кишечника, мы дополнительно предлагаем понятие фазы нутриционной недостаточности, которая возникает непосредственно после резекции кишечника. Эти фазы отражают степень адаптации оставшейся части кишки.
Фаза неполной адаптации указывает на повышенные потери жидкости, т. е. дегидратацию, которая может сопровождаться гипергемоглобинемией, увеличением содержания эритроцитов, различными сдвигами в составе электролитов.
Фаза интермиттирующей адаптации, при которой сохранена функция кишки, проявляется белково-энергетическим дефицитом, снижением уровней лейкоцитов, лимфоцитов, недостаточностью массы тела.
Фаза невозможной адаптации характеризуется невосполнимыми потерями нутриентов, часто сочетающимися с нарушением белково-синтетической функции печени.
Среди участников исследования в фазе полной адаптации находилось небольшое количество пациентов — от 2,1% (2 пациента после сочетанной резекции кишечника) до 8,7% (4 пациента после резекции толстой кишки) в зависимости от объема и вида резекции кишечника.
Для выбора стратегии дальнейшего наблюдения в классификацию внесен пункт «прогноз течения нутриционной недостаточности».
Дополнительные обследования, проведенные после резекции кишечника на основании предложенной классификации, позволили скорректировать традиционную нутриционную терапию и модифицировать лечение с учетом состояния микробиоценоза (по показателям КЦЖК), особенностей функционального состояния оставшейся части кишечника (по уровню цитруллина сыворотки крови), а также наличия сопутствующей патологии (табл. 4).
Таблица 4
Программа модифицированной терапии в зависимости от типа нутриционных расстройств 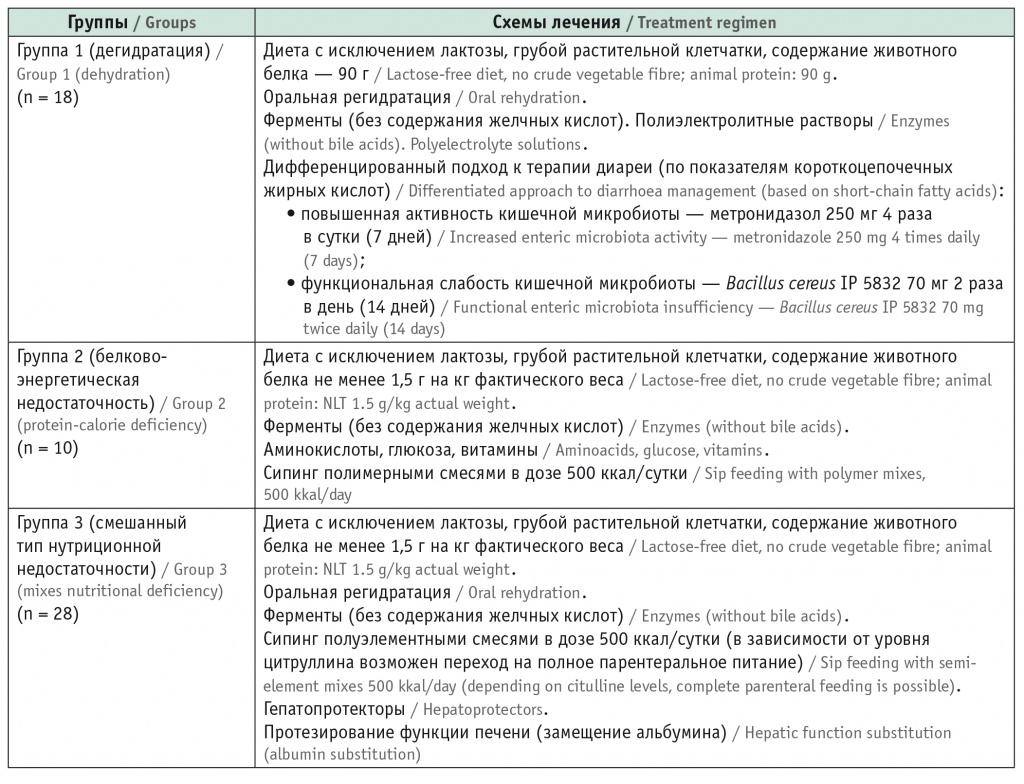
Таким образом, многолетнее наблюдение за пациентами, перенесшими резекцию кишечника, позволило проследить различные типы течения нутриционной недостаточности в форме изолированной дегидратации или изолированной белково-энергетической недостаточности, а также их сочетания.
По нашему мнению, предложенная новая классификация поможет точнее сформулировать диагноз и выработать правильную стратегию лечения пациентов, перенесших резекцию кишечника.
Примеры диагноза с расшифровкой нутриционной недостаточности
1. Синдром резецированного кишечника (изолированная резекция 50 см тонкой кишки в 2007 г. с наложением энтероэнтероанастомоза по поводу сегментарного тромбоза брыжеечной артерии) с преобладанием дегидратации (с сохраненными электролитным, белковым, микроэлементным составом крови), неполная адаптация, условно-благоприятный прогноз.
2. Синдром резецированного кишечника (сочетанная резекция кишечника с остаточной частью тонкой кишки 80 см и левой половиной толстой в 2010 г. по поводу травмы кишки и отрыва брыжейки в ДТП), смешанный тип течения (с нарушением белкового и микроэлементного обмена), невозможная адаптация, неблагоприятный прогноз.
В первом случае приведенный диагноз с расшифровкой нутриционной недостаточности указывает на имеющиеся ее признаки в виде дегидратации, что в соответствии с рекомендуемой классификацией требует дифференцированного подхода к терапии диарейного синдрома и регидратации.
Во втором примере отражены признаки смешанного типа нутриционной недостаточности, что является более тяжелой формой с длительным послеоперационным периодом (10 лет после травмы кишки). В данной ситуации адаптация невозможна, прогноз течения нутриционной недостаточности неблагоприятный, поэтому пациент нуждается в пожизненном лечении.
ЗАКЛЮЧЕНИЕ
Предлагаемые нами понятие «синдром резецированного кишечника» и новая классификация нутриционной недостаточности помогут определить потенциальную угрозу ее развития и выделить пациентов, нуждающихся в нутриционной коррекции и наблюдении. Синдром резецированного кишечника также может протекать без признаков нутриционной недостаточности. Однако данным пациентам требуется динамическое наблюдение, так как фазы с течением времени могут изменяться, кроме невозможной адаптации.
Таким образом, при включении в клинический диагноз термина «синдром резецированного кишечника» необходимо провести обследование по рекомендуемому плану, что в соответствии с разработанной схемой лечения обеспечит дифференцированный подход и поможет избежать необоснованного назначения антибактериальных препаратов, аминокислот и других компонентов парентерального питания.
Поступила: 30.03.2020
Принята к публикации: 02.06.2020








