Пролапс тазовых органов (ПТО) — одна из наиболее частых форм патологии тазового дна, представляющая серьезную медико-социальную проблему среди женщин всех возрастных групп. Развитие выраженных форм ПТО может сопровождаться недержанием мочи и кала, хроническим болевым синдромом, сексуальной дисфункцией, формированием фистул и инфекционными осложнениями, что существенно снижает качество жизни пациенток, приводит к социальной изоляции, а также к развитию осложнений, потенциально опасных для жизни [24].
До настоящего времени эпидемиология ПТО изучена недостаточно, что обусловлено методологическими проблемами, отсутствием общепринятых диагностических критериев, включением в исследования женщин разных возрастных групп, а также большой распространенностью стертых, бессимптомных форм заболевания. ПТО выявляют почти у 50% рожавших женщин, но при этом только у 10–20% из них отмечают выраженные симптомы пролапса (так называемый симптомный пролапс) [10].
Как отмечено многими авторами, в одной и той же возрастной группе распространенность ПТО выше у рожавших, чем у нерожавших женщин, что может свидетельствовать о значительной роли акушерской травмы в патогенезе ПТО [1].
По обобщенным данным, у половины женщин старше 50 лет есть симптомы ПТО, и 11,1% из них нуждаются в хирургической коррекции заболевания [7].
Как правило, развитие ПТО начинается в репродуктивном возрасте, зачастую уже после родов. Однако ранние формы пролапса отличаются крайне скудными клиническими проявлениями, что препятствует своевременной диагностике вследствие поздней обращаемости пациенток. И только при появлении существенных изменений и симптомов, ухудшающих качество жизни, больная обращается к врачу [2].
Важно отметить, что в связи с увеличением продолжительности жизни людей и общемировой тенденцией к постарению населения большая часть женской популяции проживает более трети своей жизни после менопаузы. Потеря прочности соединительной ткани вследствие гормональных изменений, обусловленных дефицитом эстрогенов в пери- и постменопаузе, также может способствовать формированию ПТО [24].
По мнению большинства авторов, паритет и повреждение промежности в родах служат основными причинами развития несостоятельности промежности. Осложненные роды, оперативные пособия в родах, крупный плод выступают факторами перерастяжения и травматического повреждения связочного аппарата матки, а также мышц тазового дна, увеличивая риск ПТО [15].
В последнее время сравнительно большое число работ посвящено изучению роли травматизации мышцы, поднимающей задний проход, в развитии выпадения матки, цисто- и ректоцеле, энтероцеле и опущения стенок влагалища [3, 15]. Как выявлено в ходе исследований, отрывы мышц, поднимающих задний проход, ассоциированы с формированием цистоцеле и выпадением матки. Кроме того, обнаружена прямая связь между симптомами ПТО и степенью выраженности дефекта. Наиболее высокий риск развития пролапса матки обнаружен у пациенток с двусторонним отрывом мышцы; при одностороннем отрыве вероятность патологических изменений ниже [5]. Однако, несмотря на эти выводы, признаки ПТО выявляют не у всех женщин с травмами мышц, поднимающих задний проход. Таким образом, высказывается предположение, что к развитию пролапса может приводить комплексное воздействие различных факторов [15]. Определенное значение в формировании ПТО имеют также генетические нарушения строения соединительной ткани — дисплазия соединительной ткани (ДСТ) [14].
К сожалению, даже врачи-гинекологи зачастую не уделяют должного внимания ранним формам пролапса [1].
Разработано множество вариантов хирургической коррекции тяжелых форм ПТО с использованием сетчатых имплантов, но они, как и традиционные техники, не исключают рецидивов, а также ассоциированы с высоким риском возникновения специфических осложнений [6].
Следовательно, необходима своевременная диагностика именно ранних форм ПТО, когда еще отсутствуют выраженные клинические проявления заболевания. Для диагностики ПТО используют различные методы оценки тазового дна, в том числе КТ, МРТ, УЗИ и рентгеноскопическую дефектографию [21].
Преимущества УЗИ перед другими методами оценки мышц тазового дна включают доступность, более низкую стоимость и отсутствие ионизирующего излучения. С помощью данного метода можно получить полноценную динамическую картину состояния структур тазового дна у пациенток с ПТО [19].
Морфологические особенности стенки мочевого пузыря и подвижность уретровезикального перехода также можно оценить сонографически. Кроме того, УЗИ применяют для визуализации структур тазового дна после хирургической коррекции ПТО [9].
Цель исследования: оценка диагностической значимости УЗИ у пациенток репродуктивного возраста с ранними формами пролапса стенок влагалища (Pelvic Organ Prolapse Quantification System (POP-Q) I–II стадия).
МАТЕРИАЛЫ И МЕТОДЫ
В соответствии с задачами в исследование были включены 240 женщин в возрасте 28–42 года. Критериями включения служили пролапс стенок влагалища I–II стадии по классификации РОР-Q и реализованная репродуктивная функция (не менее двух родов в анамнезе).
Все пациентки подписали информированное согласие на участие в исследовании. Обследование и лечение женщин проводили с 2008 по 2015 г.
Стадию ПТО определяли по системе POP-Q [16]. Оценивали наиболее низко расположенную точку для каждого сегмента половых органов (передней стенки влагалища, задней стенки, шейки матки, свода влагалища) по отношению к гименальному кольцу (hymen).
Клинический диагноз формулировали согласно статистической классификации МКБ-10. Выпячивание стенок влагалища оценивали как цистоцеле, ректоцеле или их сочетание.
Всем пациенткам проводили вагинальное, транслабиальное и трансперитонеальное УЗИ на аппарате Voluson E8 Expert с использованием высокочастотного внутриполостного датчика с частотами сканирования 4,5–11,9 МГц 4D. Исследование выполняли в положении пациентки на спине (супинальной позиции), с согнутыми в коленных и тазобедренных суставах ногами, с комфортным для женщины наполнением мочевого пузыря, в покое и при выполнении пробы Вальсальвы при максимальном натуживании.
Эхографическую оценку состояния структур тазового дна осуществляли по методикам отечественных и зарубежных авторов [4, 12].
РЕЗУЛЬТАТЫ
Как выявлено в ходе анализа исхода беременностей, преобладали вагинальные роды (47,9%) в сочетании с высокой долей родового травматизма (86,6%). Разрывы промежности I и II степени и рассечение промежности в родах (эпизиотомия, перинеотомия) отмечены почти у половины женщин (49,2%).
Частота выявления анатомических нарушений структур тазового дна представлена в таблице.
Таблица
Частота выявления анатомических нарушений структур тазового дна, %
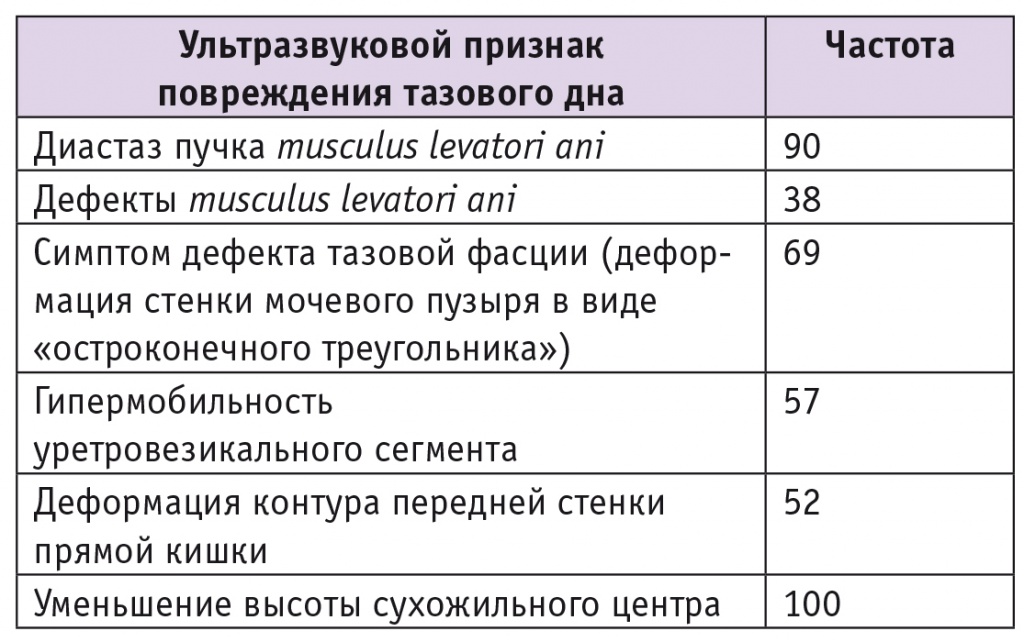
При сравнении с нормами, предложенными разными авторами [4, 12], у всех пациенток зафиксировано снижение высоты сухожильного центра (рис. 1) и уменьшение или соответствие нижней границе нормы толщины луковично-пещеристой мышцы (m. bulbocavernosus) (рис. 2) и лобково-прямокишечной мышцы (m. puborectalis). Это может как косвенно свидетельствовать свидетельствовать о ДСТ, так и говорить о нарушении целостности мышц и соединительной ткани в результате травматического повреждения структур тазового дна.Согласно данным таблицы, у абсолютного большинства пациенток обнаружены диастазы леваторов в области сухожильного центра. У трети пациенток диагностированы дефекты леваторов в виде асимметрии и нарушения контуров мышечных пучков (неровности, нечеткости контуров), присутствие в структуре мышечной ткани гиперэхогенных (соединительнотканных) включений в области проекции луковично-пещеристых мышц как проявление травмы (разрыва) мышцы тазового дна в родах. Более чем у половины пациенток отмечена деформация задней стенки мочевого пузыря в виде «остроконечного треугольника» и гипермобильность уретровезикального сегмента, что служит признаком дефекта пузырно-шеечной фасции.
Рис. 1. Уменьшение высоты сухожильного центра промежности (фото авторов)
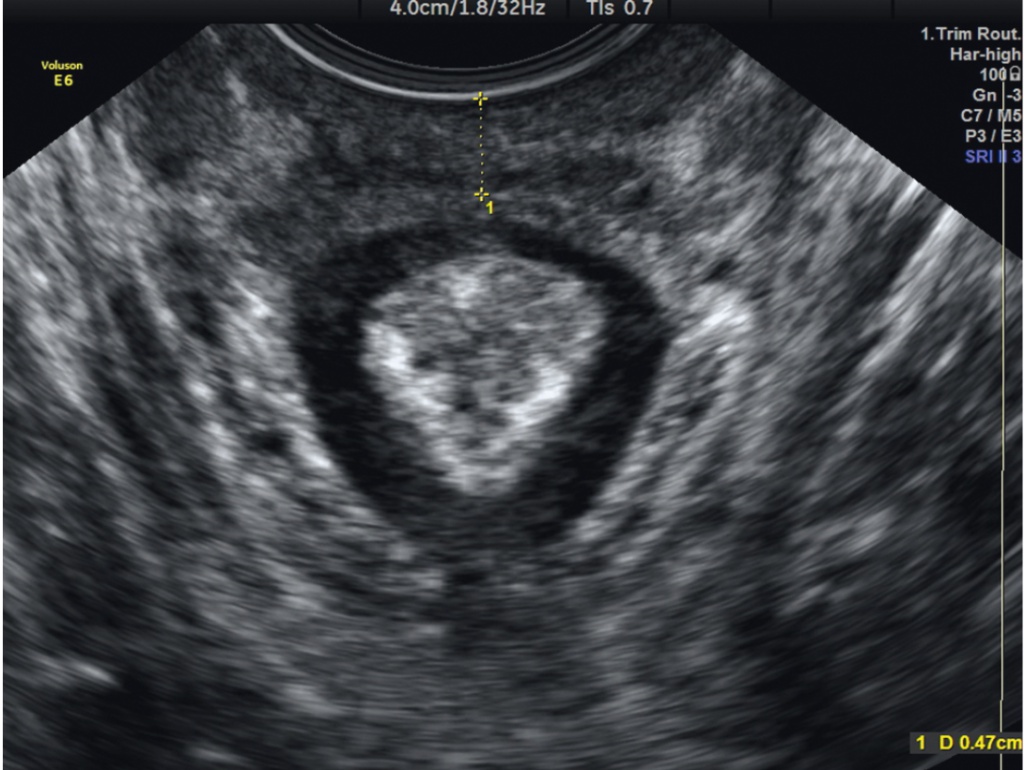
Рис. 2. Уменьшение толщины луковично-пещеристой мышцы (m. bulbocavernosus) (фото авторов)
Почти у каждой второй женщины с ранними формами ПТО выявлены дефекты контура прямой кишки, свидетельствующие о ректоцеле и дефекте ректовагинальной фасции. У четверти обследованных больных с ранними формами ПТО обнаружено двустороннее повреждение леваторов, а у половины пациенток — сочетанные ультразвуковые признаки повреждения мышц и фасций тазового дна.
ОБСУЖДЕНИЕ
Согласно результатам исследования, ультразвуковые признаки повреждения структур тазового дна отмечены у всех пациенток с ранними формами ПТО. При этом у каждой обследованной пациентки обнаружены минимум три признака из вышеперечисленных (диастаз леваторов, уменьшение высоты сухожильного центра и признаки дефекта тазовой фасции).
Результаты исследования подтверждают мнение авторов о ведущей роли беременности, влагалищных родов и родового травматизма в развитии ПТО [11, 13].
Тазовое дно состоит из мышц и соединительной ткани, получающих иннервацию и кровоснабжение и объединенных в трехмерную структуру (3 уровня поддержки) [22]. Тесные анатомические взаимосвязи между стенкой влагалища, мочевым пузырем и прямой кишкой способствуют сочетанному опущению органов с последующим формированием их функциональных нарушений. Развитие пролапса начинается в репродуктивном возрасте, протекает с невыраженными и неспецифическими клиническими проявлениями, а со временем прогрессирует.
Согласно большинству работ [22, 23], травма тазового дна — основная причина развития пролапса, а масса тела плода — один из основных факторов риска быстрого его возникновения после родов вплоть до выраженных степеней (вследствие высокой частоты повреждения леваторов). В некоторых исследованиях показана прямая корреляция между размерами дефекта леваторов при УЗИ и симптомами и/или признаками пролапса [18].
Признаком травмы тазового дна по УЗИ служит визуализируемое повреждение леваторов (прежде всего, отрыв) или расширение входа во влагалище при натуживании. Отрыв леваторов (особенно после влагалищных оперативных родов, вакуум-экстракции плода) приводит к расширению входа во влагалище и со временем — к развитию ПТО и пролапсу. У пациенток с двусторонним повреждением леваторов (отрывом) чаще обнаруживают опущение (выпадение) матки [17].
В то же время у некоторых женщин с повреждениями леваторов нет клинических признаков ПТО, однако нарастание изменений в леваторах означает увеличение стадии пролапса. Чем тяжелее стадия пролапса, тем более выраженные изменения обнаруживают в леваторах, что свидетельствует о значении их травмы в патогенезе ПТО. Если в момент выполнения УЗИ и выявления значительных повреждений леваторов клинических признаков пролапса еще нет, то они разовьются со временем [17].
Результаты настоящего исследования, как и литературные данные, позволяют утверждать, что формирование пролапса начинается с родовой травмы тазового дна, при этом наибольшее значение в возникновении его ранних форм имеет повреждение пучков леваторов. Мышцы-леваторы окружают прямую кишку, влагалище и шейку мочевого пузыря и, будучи неповрежденными и находясь в состоянии тонического сокращения, поддерживают органы в приподнятом положении. Если мышцы повреждены, то другие структуры, поддерживающие органы малого таза, со временем ослабевают, что приводит к пролапсу и инконтиненции [20].
При этом у пациенток с очень эластичными тканями может не быть травмы леваторов, но формируется «провисание» и удлинение мышц вследствие их повышенной эластичности, обусловленной ДСТ. В этом случае при УЗИ обнаруживают истончение лобково-прямокишечной мышцы (m. puborectalis).
Полученные нами данные согласуются с мнением авторов, считающих, что пролапс стенок влагалища служит частным проявлением генерализованной ДСТ на уровне репродуктивной системы. При ультразвуковой оценке лобково-прямокишечной мышцы (m. puborectalis) у 92% обследованных пациенток выявлено незначительное уменьшение ее толщины.
Отсутствие клинических и ультразвуковых признаков выраженных форм ДСТ у пациенток с ранними формами опущения стенок влагалища позволяет предположить, что постепенное развитие пролапса и его медленное прогрессирования в более тяжелые формы возможно и у женщин без ДСТ или с ее легкими проявлениями.
Симптомный ПТО развивается со временем, после родов, но многочисленные исследования пациенток с нарушением мочеиспускания уже через несколько месяцев после родов ретроспективно во всех случаях выявляют травму тазового дна. Бесспорно, это подтверждает отсутствие понятия бессимптомного пролапса. УЗИ тазового дна непосредственно после родов позволяет выделить группу риска по развитию ПТО у пациенток с диагностированными травматическими повреждениями тазового дна.
Зачастую симптомы ранних форм ПТО выражены слабо [1]. Слабая информированность врачей о возможности ранней диагностики анатомических нарушений тазового дна с помощью эхографии также отдаляет время диагностики и формирования правильной концепции ведения конкретной пациентки.
Примерно у 30% женщин через 6–12 месяцев после родов присутствуют микрокровоизлияния в леваторах, разрывы и повреждения, связанные со сдавлением или перерастяжением мышц и сакрального нервного сплетения в родах. В мышцах чаще выявляют разрывы и повреждения вследствие перерастяжения, в нервах — сдавление и перенапряжение. Разрыв леваторов (особенно после влагалищных оперативных родов, вакуум-экстракции плода) приводит к расхождению (диастазу) мышц, расширению входа во влагалище и со временем — к развитию выраженных форм пролапса.
УЗИ тазового дна дает возможность обнаружить травму леваторов у пациенток с ранними формами пролапса стенок влагалища [8].
ЗАКЛЮЧЕНИЕ
Проведенное исследование подтвердило высокую частоту анатомических нарушений структур тазового дна у пациенток с ранними формами пролапса стенок влагалища (Pelvic Organ Prolapse Quantification System I–II стадия) при скудных клинических проявлениях. Ультразвуковой метод исследования доступен, информативен и применим для своевременной диагностики повреждений, в том числе в послеродовом периоде, что позволит сформировать группы риска по возникновению и прогрессированию пролапса и персонифицировать подходы к лечению.








