ВВЕДЕНИЕ
Актуальность проблемы той или иной гинекологической нозологии зависит от частоты встречаемости заболевания, его осложнений, влияния на качество жизни, оценки возможных неудач в лечении и попытки их коррекции с точки зрения доказательной медицины. По данным аналитической базы Proxima 2018 г., бактериальный вагиноз (БВ) входит в десятку самых распространенных диагнозов на приеме акушера-гинеколога (рис. 1).
Рис. 1. Самые распространенные причины обращения к акушеру-гинекологу
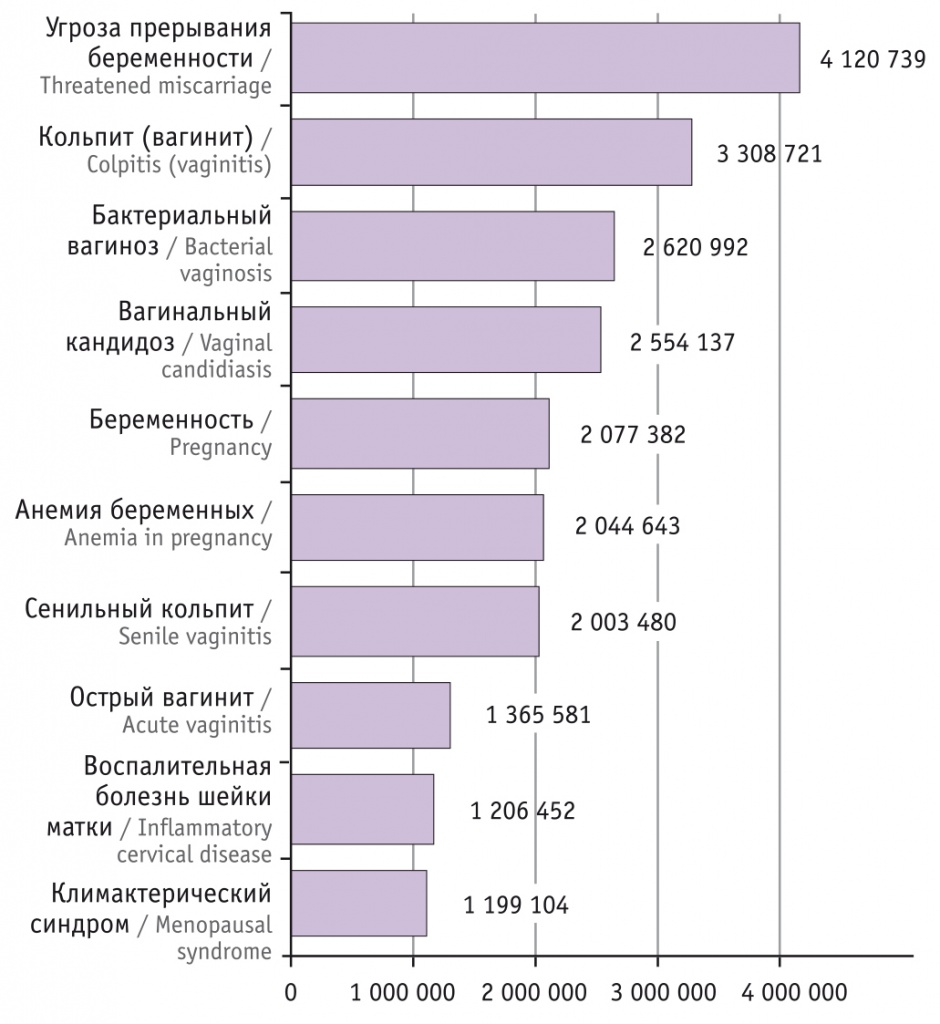
БВ является как одним из наиболее распространенных (в популяции от 12–80%), так и наиболее часто рецидивирующим типом нарушения микробиоценоза влагалища [1].
Статистически значимо чаще БВ встречается у пациенток до 25 лет. БВ диагностируется у 5–15% женщин европеоидной расы и у 45–55% негроидной [2]. БВ, как правило, характерен для пациенток, имеющих большое количество половых партнеров, практикующих нетрадиционный секс, чрезмерные спринцевания, начавших половую жизнь в юном возрасте [3, 4].
БВ — наиболее частая причина патологических вагинальных выделений у женщин репродуктивного возраста. В амбулаторной гинекологической практике БВ обнаруживают у 15–25% пациенток [1], среди беременных женщин это состояние встречается в 20–46% наблюдений [5], среди женщин с ИППП — до 40%, среди больных ВЗОМТ — в 35%, при патологических белях — до 87% [[1, 3].
В настоящее время БВ рассматривается как одна из причин развития инфекционных осложнений после гинекологических операций и абортов, ВЗОМТ, перитонита, абсцессов органов малого таза при введении внутриматочных контрацептивов. Длительное течение БВ является одним из факторов риска возникновения неоплазий шейки матки, а также повышенной восприимчивости к ИППП, особенно к ВПЧ-инфекции и генитальному герпесу [6, 7]1.
БВ может осложнять течение беременности, приводить к самопроизвольному выкидышу, преждевременному излитию околоплодных вод, хориоамниониту, амниониту, инфицированию плода и др. Повышается риск травмы промежности в родах, послеродового эндометрита, послеродового сепсиса. Длительно протекающий дисбиоз влагалища может стать причиной бесплодия. У женщин в программе ЭКО БВ снижает частоту имплантации, а также способен вызывать интранатальную гибель плода [8].
БВ — полимикробный биопленочный синдром, который характеризуется уменьшением во влагалище количества лактобацилл, особенно тех, которые производят перекись водорода, и 100–1000-кратным увеличением числа анаэробных микроорганизмов.
Около 90% инфекционных заболеваний человека представляют собой локализованный биопленочный процесс, при этом 65% из них тяжело протекают и опасны для жизни. Ключевое понятие в патогенезе рецидивирующего БВ — формирование биопленки. Основными образующими биопленки микроорганизмами при БВ являются Gardnerella vaginalis, Atopobium vaginae (присутствуют в 80% наблюдений и могут составлять до 80% массы).
Биопленки при БВ имеют высокую степень организации, плотно прикреплены к поверхности эпителия влагалища. Концентрация некоторых микроорганизмов в биопленке может достигать 1011 КОЕ/мл. Бактерии, объединенные в биопленки при БВ, в 5 раз устойчивее к воздействию H2O2 и в 4–8 раз — к действию молочной кислоты по сравнению с планктонными формами бактерий [9].
При рецидивирующем БВ микробные биопленки образуются у 90% пациенток. Образование устойчивой ассоциации A. vaginae с G. vaginalis в виде биопленки способствует защите от действия метронидазола (резистентности). На фоне стандартной терапии метронидазолом БВ рецидивирует у 50–70% женщин в течение 3–6 месяцев, количество отдаленных рецидивов составляет до 80%.
В отношении таких ассоциаций наиболее эффективен клиндамицин, который действует на основные возбудители БВ (A. vaginae, G. vaginalis, Mobiluncus spp., Mycoplasma hominis, Bocteroides spp., Peptostreptococcus spp.).
Для диагностики БВ используют микроскопию вагинального мазка, окрашенного по Граму2. Наличие только лактобацилл или смешанной микрофлоры с преобладанием лактобацилл и небольшого количества кокко-бациллярной микрофлоры принято считать нормой. Если в мазке обнаружены ключевые клетки (эпителиальные клетки влагалища, плотно покрытые грамвариабельными палочками), смешанная микрофлора (в основном Gardnerella и анаэробные бактерии) и незначительное количество лактобацилл, необходимо лечение БВ. Наличие ключевых клеток, смешанной микрофлоры в виде грамположительных, грамотрицательных и грамвариабельных кокков и коккобацилл при отсутствии лактобацилл также говорит о БВ и необходимости его лечения.
С учетом высокой распространенности и осложнений БВ приняты четкие показания к назначению лечения [6, 7, 10]1.
Нуждаются в лечении:
1) все женщины с симптомами БВ при наличии лабораторно подтвержденного диагноза;
2) все женщины без симптомов в следующих случаях:
• риск невынашивания беременности (анамнез преждевременных родов либо поздних выкидышей);
• перед введением внутриматочных средств;
• перед оперативным вмешательством на органах малого таза, в том числе перед медицинским абортом;
• все беременные с симптомами БВ;
• все беременные, имеющие в анамнезе самопроизвольные выкидыши с pH > 4,5, с положительным аминотестом и положительным результатом микроскопии (ключевые клетки, биопленки), независимо от наличия у них симптомов.
При отсутствии симптомов заболевания у мужчины —полового партнера женщины с БВ лечение не показано, хотя, по мнению профессора A. Swidinski (Берлин, Германия), высказанному на московском форуме 2020 г. «Репродуктивный потенциал России», при выявлении биопленочного БВ у женщины терапия полового партнера может быть целесообразна.
К препарату выбора для лечения БВ предъявляются следующие требования: этиотропность, минимальный процент рецидивов при его использовании, удобство форм и комплаентность пациенток к проводимой терапии, безопасность, оптимальные фармакоэкономические показатели. При этом он не должен подавлять рост лактобактерий. Указанным требованиям соответствуют клиндамицин и метронидазол. Оба препарата имеют сопоставимую эффективность в терапии БВ, однако при применении клиндамицина побочные эффекты развиваются реже [11, 12].
Экспертный совет International Union against Sexually Transmitted Infections и Российского общества акушеров-гинекологов в 2019 г. рекомендовал двухэтапный метод терапии БВ: 1-й этап — антибактериальный, 2-й — восстановление микробиоценоза влагалища. На 2-м этапе рекомендовано использовать пробиотический препарат для интравагинального введения (лактобактерии LCR35 интравагинально по 1 капсуле в сутки 14 дней).
В недавно проведенном исследовании показано, что совместное применение LCR35 (14 дней) с 1-го дня терапии клиндамицином (7 дней) сопоставимо по результативности с последовательным курсом терапии LCR35 (рис. 2). Показатели лабораторного излечения достигали 95,6% (по критериям Амселя, Ньюджента) через 2 недели после окончания терапии (p < 0,05). Это позволяет сократить курс терапии в 1,5 раза и повысить комплаентность, а следовательно, и общую эффективность терапии [13].
Рис. 2. Результаты совместного применения клиндамицина (Далацин) и LCR35 [13]
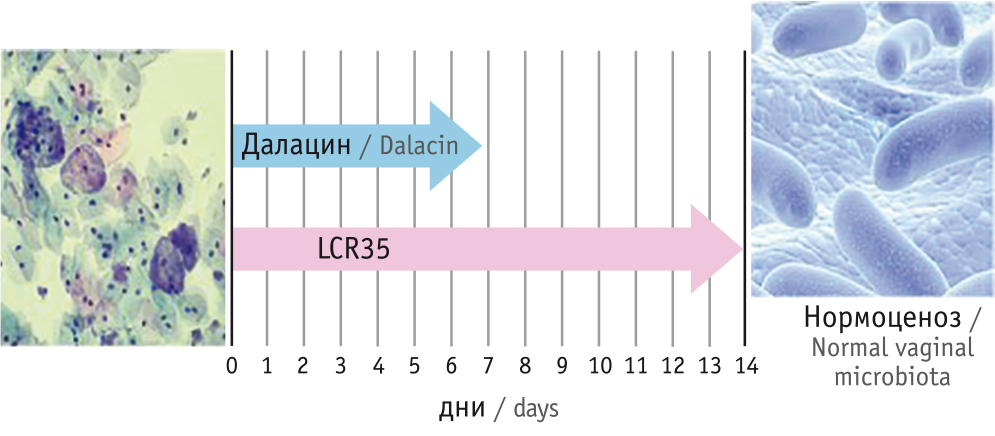
Предпочтительно интравагинальное лечение БВ, в том числе при беременности, исключая первый триместр. Антибиотик вводится непосредственно в очаг инфекции, не воздействует на здоровые ткани, меньше разовая и курсовая дозы препарата, снижается вероятность системных побочных реакций. Клиндамицин активен против основных возбудителей БВ [7, 10], у него самый короткий (3-дневный) интравагинальный курс лечения [6]3. Прекращение лечения в связи с побочными эффектами, ассоциированными с 3-дневным применением препарата Далацин, происходило только в 1,8% случаев [14].
Для подтверждения эффективности и комплаентности к лечению БВ клиндамицином приведем два клинических наблюдения.
КЛИНИЧЕСКИЙ СЛУЧАЙ 1. ПАЦИЕНТКА К.В., 28 ЛЕТ
Обратилась по поводу крайне неприятного сильного запаха из половых путей, сероватых выделений, жжения в области половых органов. Со слов пациентки, запах настолько сильный, что она вынуждена отменить все деловые и дружеские встречи. Данное состояние появилось после окончания менструации и усилилось за последние 8 дней.
Из анамнеза. Менструации с 14 лет, установились сразу, умеренные, регулярные, безболезненные, через 29 дней, по 4–5 дней. Половая жизнь с 15 лет, вне брака, от беременности предохраняется с помощью презерватива. Количество половых партнеров более 10, в настоящее время 1 половой партнер в течение 1,5 года. Беременностей не было. Экстрагенитальных заболеваний и аллергий нет.
Гинекологические заболевания и операции. В 16 лет перенесла ВЗОМТ (правосторонний сальпингоофорит). Лечилась в стационаре. Причину ВЗОМТ не знает. БВ, последний эпизод 1,5 года назад. Жидкостная цитология: NILM (6 мес назад).
Более месяца назад обратилась в женскую консультацию по месту жительства с жалобами на дискомфорт в области половых органов и при мочеиспускании, обильные сероватые выделения с неприятным запахом. По результатам клинического и лабораторного исследований (ПЦР, Фемофлор) обнаружены облигатные анаэробные бактерии — 108 КОЕ/мл, M. hominis — 106 КОЕ/мл, Ureaplasma spp. — 106 КОЕ/мл, лактобактерии — 107 КОЕ/мл.
Со слов пациентки, поставлены диагнозы вульвовагинита, кольпита (смешанной этиологии). Проведена антибактериальная терапия доксициклином в течение 10 дней в сочетании с интравагинальным применением свечей (тернидазол/неомицин сульфат/нистатин) и пробиотиков (также 10 дней). После проведенной терапии отметила улучшение состояния, контроль лечения не осуществила. Половые контакты — с использованием презервативов.
После первой менструации, прошедшей после лечения, появились вышеописанные жалобы и нестерпимый зуд. Обратилась самостоятельно в клиническую лабораторию, предоставила результат ПЦР-исследования (результат через 13 дней после окончания терапии). Самостоятельно приняла 150 мг флуконазола с положительным эффектом в отношении зуда.
По результатам клинического обследования, рН-метрии, лабораторного дообследования (бактериоскопического исследования, ПЦР) обнаружены лейкоциты (4–6); эпителиальные клетки — умеренно; коккобациллярная микрофлора в отделяемом влагалища умеренная, цервикального канала — скудная; ключевые клетки; A. vaginae, G. vaginalis.
Диагноз: Бактериальный вагиноз (на основании трех критериев Амселя).
В данном случае можно думать как об отсутствии терапевтического эффекта от проводимого ранее лечения (отсутствие адекватной терапии БВ), так и о рецидиве заболевания. Выявленный при ПЦР A. vaginae должен ассоциироваться с возможным формированием биопленок. При наличии полимикробной ассоциации нужно применять не только препараты первого выбора, но и хорошо зарекомендовавшие себя в отношении резистентности.
Больной назначен Далацин (вагинальный крем 2%) 40 г 1 аппликатор на ночь в течение 7 дней.
Положительный эффект пациентка отметила на 3-й день лечения (исчезли запах и дискомфорт в области половых органов).
Данный клинический случай интересен тем, что пациентке не назначали пробиотики. Во-первых, она отказалась принимать вновь пробиотики, поскольку недавно их использовала, во-вторых, уровень лактобацилл у нее был всегда не менее 106 КОЕ/мл. Было решено провести 7-дневное лечение Далацином без применения LCR35. Контроль через 14 дней после окончания терапии демонстрирует не только клиническую нормализацию, но и эрадикацию возбудителей, нормализацию микробиоценоза во влагалище.
По результатам исследования биоценоза урогенитального тракта (Фемофлор-скрининг): облигатно-анаэробные бактерии, M. hominis и Ureaplasma spp. не выявлены; лактобактерии — 109 КОЕ/мл.
КЛИНИЧЕСКИЙ СЛУЧАЙ 2. ПАЦИЕНТКА Б.Е., 32 ГОДА
Предъявляла жалобы на густоватые выделения из половых путей с неприятным запахом. Симптоматика появилась около 4 дней назад после полового контакта. Врача в женской консультации об этом своевременно не оповестила. Обратилась экстренно, так как после очередного полового контакта появились выделения с незначительными прожилками крови.
В настоящее время: беременность 18–19 недель. Нарушение маточно-плацентарного кровотока I ст. (по данным УЗИ с доплерометрией). Находится под наблюдением врача женской консультации по месту жительства, но пропускает приемы из-за работы. Получает терапию, направленную на пролонгирование беременности и улучшение маточно-плацентарного кровотока.
Из анамнеза. Менструации с 14 лет, установились сразу, умеренные, регулярные, безболезненные, через 30 дней, 5–6 дней. Половая жизнь с 20 лет, в браке — один раз, в настоящее время 1 половой партнер в течение 8 лет. Контрацепция — ранее презерватив. Беременность одна, в настоящее время. В беременности заинтересована. Экстрагенитальные заболевания: аутоиммунный тиреоидит. Аллергический анамнез не отягощен.
Гинекологические заболевания. Патология эндометрия (железисто-фиброзные полипы), проведены гистероскопия, раздельное диагностическое выскабливание цервикального канала и слизистой полости матки. Кандидозный вульвовагинит. Последнее обострение было 2 мес назад. Принимала флуконазол.
БВ, последнее обострение в первом триместре. Терапия: повидон-йод в течение 7 дней интравагинально. Лечение пациентка проводила некорректно, забывала о назначениях, так как была сконцентрирована на работе, отмечала жжение во время использования свечей. Лечащий врач не был оповещен о нарушениях в лечении.
Эктопия шейки матки. Лечение не проводилось. При цитологическом скрининге во время беременности патологические клетки не обнаружены, цилиндрический эпителий в экзоцервиксе.
Перед настоящей беременностью не обследовалась, беременность наступила самостоятельно. Находится на учете в женской консультации по месту жительства.
По результатам клинического обследования, рН-метрии, лабораторного исследования (ПЦР) обнаружены облигатно-анаэробные бактерии, лактобактерии не выявлены.
По результатам урогенитального мазка на микрофлору: в отделяемом влагалища — лейкоциты 8–10 в поле зрения, обильная коккобацилярная флора; в отделяемом цервикального канала — лейкоциты покрывают все поле зрения, обильная коккобацилярная флора
Диагноз: Беременность 18–19 недель. Эктопия шейки матки (контактно кровоточит после полового акта). Бактериальный вагиноз.
Больной назначили Далацин 100 мг, 1 свеча на ночь интравагинально в течение 3 дней. С учетом отсутствия лактобацилл назначены пробиотики перорально в течение 14 дней. Пациентке разъяснены все возможные осложнения, связанные с БВ во время беременности, и необходимость четкого исполнения всех назначений врача акушера-гинеколога женской консультации. Объяснена также необходимость контроля шейки матки после родов и ограничения половых контактов на время лечения для эпидермизации шейки матки и улучшения маточно-плацентарного кровотока по данным доплерометрии.
Отмечен положительный эффект уже на 2-й день терапии.
Проведен контроль лечения через 7 дней после его окончания: пациентка сдавала мазки по месту жительства (бактериоскопическое исследование): в отделяемом влагалища обнаружены единичные лейкоциты (0–2) в поле зрения, лактоморфотипы в умеренном количестве; в отделяемом цервикального канала — единичные лейкоциты (3–6) в поле зрения, лактоморфотипы в умеренном количестве.
При контроле лечения через 21 день (бактериологическое исследование) содержание лактобактерий — 107 КОЕ/мл.
У данной пациентки отмечен высокий комплаенс к проведенной терапии, поскольку ей важны были удобство применения, отсутствие побочных эффектов.
ЗАКЛЮЧЕНИЕ
Достоинствами оригинального клиндамицина (Далацина) при лечении бактериального вагиноза (БВ) являются самый короткий курс лечения БВ (3 дня), низкий риск рецидивов, хорошая переносимость и удобство применения, доказанная безопасность и эффективность. Все эти критерии крайне важны для надежного и комплаентного лечения БВ.
Поступила: 27.08.2020
Принята к публикации: 28.09.2020
________________
1 Sexually transmitted diseases treatment guidelines, 2015. Recommendations and Reports. 2015; 64(3).
2 WHO. Sexually transmitted and other reproductive tract infections. A guide to essential practice. Annex 3. Laboratory tests for STI. 2005.
3 Sexually transmitted diseases treatment guidelines, 2015.








