Неблагоприятной и тревожной тенденцией современности является прогрессивное увеличение распространенности заболеваний шейки матки у женщин раннего и оптимального фертильного возраста[5, 7]. В свете сегодняшних представлений важнейший фактор канцерогенеза шейки матки — инфицирование ВПЧ: различные типы ВПЧ выявлены в 99,7% биоптатов, взятых у больных раком шейки матки по всему миру[2, 5, 7]. Наиболее часто встречаются ВПЧ 16, 18, 45, 31 и 33-го типов: они обнаружены у 80% пациенток с плоскоклеточным раком и у 94% с аденокарциномой шейки матки[7, 9, 11]. Из более чем 35 типов ВПЧ, выявленных в цервикальном секрете, в большинстве стран ВПЧ-16 зафиксирован в 50–60% случаев рака шейки матки, ВПЧ-18 — в 10–20%, ВПЧ-45 — в 4–8% и ВПЧ-31 — в 1–5% случаев[8].
Известно, что микробиота влагалища оказывает существенное влияние на женское здоровье и может быть коморбидным фоном развития ряда заболеваний[3, 13]. Бактериальный вагиноз — наиболее распространенный вариант нарушения биоценоза влагалища у женщин репродуктивного возраста[4, 5, 10, 18]. Неблагоприятными последствиями бактериального вагиноза могут стать цервицит[5] и повышенная восприимчивость к различным патогенным микроорганизмам, таким как Neisseria gonorrhoeae, Chlamydia trachomatis, Trichomonas vaginalis и ВПГ-2[5, 6, 10].
Генитальные инфекции значительно повышают вероятность трансмиссии ВПЧ и способны привести к плоскоклеточным интраэпителиальным поражениям шейки матки (squamous intraepithelial lesion — SIL)[1, 2, 5, 12].
Хорошо известны эпидемиологические факторы, связанные с большей распространенностью ВПЧ-инфекции: молодой возраст женщин, раннее начало половой жизни, большое число половых партнеров, курение[7, 16]. Однако существует мнение о взаимосвязи между контаминацией ВПЧ и другими генитальными микроорганизмами[17].
Цель исследования: выявить конфаундинг-факторы ВПЧ и SIL у женщин фертильного возраста.
МАТЕРИАЛЫ И МЕТОДЫ
Данное исследование было одобрено этическим комитетом Читинской государственной медицинской академии (протокол № 64 от 23 июня 2014 г.), проведено в июне — июле 2014 г. В одномоментное исследование были включены две группы сексуально активных женщин раннего и оптимального репродуктивного возраста (18–35 лет): 141 пациентка с ВПЧ высокого онкогенного риска (основная группа) и 145 ВПЧ-негативных женщин (группа сравнения). Средний возраст участниц обеих групп был сопоставимым, он составил в основной группе 30,0 ± 4,6 года, в группе сравнения — 31,1 ± 3,8 года (р > 0,05).
На первом этапе исследования с целью оценки социальных, бытовых и медицинских характеристик был проведен опрос пациенток по специально составленной анкете, включавшей вопросы о социальном статусе, возрасте, времени начала половой жизни, паритете, методах контрацепции, вредных привычках, имеющихся заболеваниях и т. п.
На втором этапе было выполнено обследование на генитальные инфекции. Наличие Gardnerella vaginalis, Candida albicans, T. vaginalis, N. gonorrhoeae определяли в вагинальных и цервикальных мазках, окрашенных по Граму. Для идентификации возбудителей ИППП в цервикальном секрете применяли метод ПЦР с детекцией продукта амплификации в режиме реального времени. Определяли пять типов ВПЧ высокого онкогенного риска (16, 18, 31, 33, 45-й типы), Ureaplasma urealyticum, C. trachomatis, наличие цитомегаловирусной инфекции и ВПГ. Образцы, положительные на ВПГ, были представлены для повторной ПЦР для выявления ДНК ВПГ-2 (система ФЕМОФЛОР СКРИН, Москва).
Лабораторные исследования проводили в специализированных лабораториях Забайкальского краевого кожно-венерологического диспансера (главный врач — к. м. н. Л. Ю. Бердицкая), Забайкальского краевого консультативно-диагностического центра (главный врач — Б. В. Коржов), НИИ молекулярной медицины Читинской государственной медицинской академии (директор — д. м. н., профессор Ю. А. Витковский). Каждый биологический образец был надлежащим образом маркирован и упакован. Риск перекрестного загрязнения во время транспортировки и хранения до обработки был расценен как низкий.
Образцы крови для исследования на ВИЧ и сифилис доставляли в иммунологическую лабораторию Забайкальского краевого центра профилактики ВИЧ и инфекционных заболеваний г. Читы (главный врач — к. м. н. Е. Э. Миргород). Для выявления сифилиса использовали серологический тест (диагностическую систему IFA-fynb-LUES, Нижний Новгород, Россия); ВИЧ — ELISA-метод (DS-EIA-HIV-AGAB-SCREEN, Нижний Новгород, Россия).
Эксфолиативные цервикальные мазки готовили в соответствии с общепринятой методикой, высушивали на воздухе и окрашивали азур-эозином. Результаты цитологического исследования ранжировали по системе Bethesda 2001: high-grade SIL (HSIL) — плоскоклеточные интраэпителиальные поражения шейки матки высокой степени; low-grade SIL (LSIL) — низкой степени[5].
Статистический анализ данных был осуществлен с использованием пакета программы Statistica 6.1. Проводили проверку нормальности распределений показателей в группах по критерию Колмогорова — Смирнова. При анализе взаимосвязи качественных признаков применяли анализ таблиц сопряженности нескольких признаков с вычислением значения χ2, при малом числе наблюдений использовали точный критерий Фишера. Об ассоциативной связи ВПЧ с другими генитальными инфекциями и интраэпителиальной неоплазией шейки матки судили по ОР при 95%-м ДИ. Различия считали статистически значимыми при p ≤ 0,05.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
При оценке медико-социальных и бытовых характеристик выявлена значимая ассоциативная связь между ВПЧ высокого онкогенного риска и использованием КОК в течение 5 лет и более (OР = 15,42; р = 0,0003), хроническим тонзиллитом (OР = 4,63; р = 0,0015), частыми острыми респираторными инфекциями (OР = 3,65; р < 0,00001), курением (OР = 3,36; р < 0,00001), хроническим пиелонефритом (OР = 3,09; р = 0,0042), возрастом 20–26 лет (OР = 1,56; р = 0,0137), отказом от использования презерватива (OР = 1,46; р = 0,0047). Среди пациенток с хронической железодефицитной анемией число ВПЧ-инфицированных было выше (OР = 3,09), а нерегулярное использование презерватива не предупреждало трансмиссии ВПЧ (ОР = 0,73; р = 0,0047) (табл. 1). Более чем один фактор риска был выявлен у 63 участниц основной группы, что составило 44,7%. Ранний возраст сексуального дебюта и число сексуальных партнеров в течение жизни не имели значимых взаимосвязей с ВПЧ-инфицированием, что, вероятно, обусловлено относительно молодым возрастом (18–35 лет) включенных в исследование женщин.
Таблица 1
Факторы риска инфицирования вирусом папилломы человека у обследованных пациенток
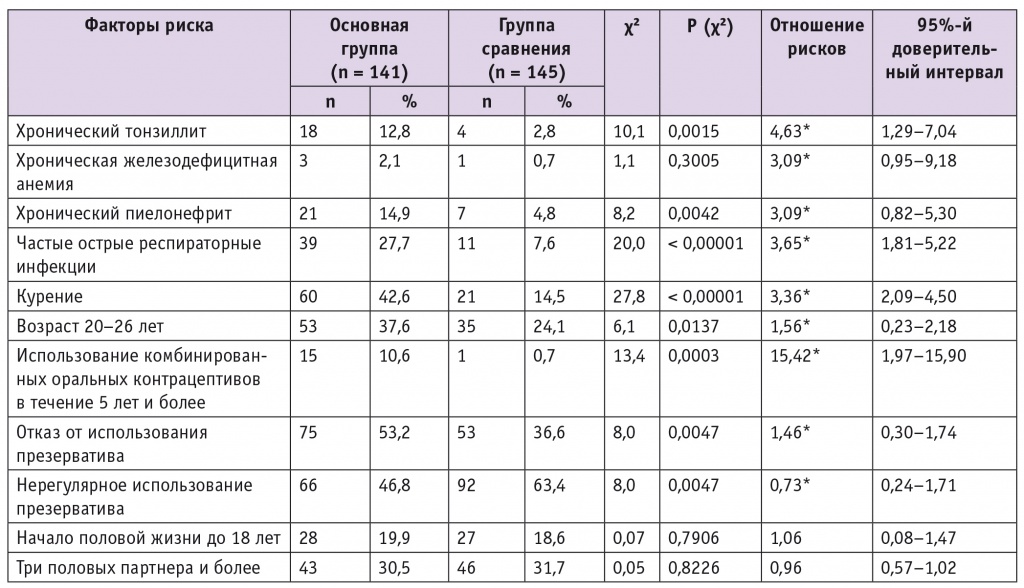
* Различия между группами по отношению рисков статистически значимы.
Примечание. Здесь и в таблице 2: основная группа — пациентки с ВПЧ высокого онкогенного риска, группа сравнения — ВПЧ-негативные женщины.
Ни у одной из пациенток обеих групп не были обнаружены сифилис и ВИЧ.
Исследуемые условно-патогенные микроорганизмы в диагностически значимом титре в целом выявляли в 4,6 раза чаще у ВПЧ-инфицированных женщин (41,1% против 9,0% в группе сравнения; р = 0,0002). Генитальный тракт ВПЧ-позитивных пациенток был чаще колонизирован C. albicans (23,4% против 2,1% в группе сравнения; p < 0,00001) и G. vaginalis (14,2% против 2,8% в группе сравнения; p = 0,0005). Среди женщин обеих групп, у которых в цервикальном секрете были найдены U. urealyticum, в большинстве случаев уреаплазмы обнаружены в диагностически значимом титре (> 104). При этом частота встречаемости U. urealyticum (титр > 104) у ВПЧ-положительных пациенток была в 3,6 раза выше, чем у женщин без ВПЧ: 14,9% и 4,1% соответственно (p = 0,0019) (табл. 2).
Таблица 2
Частота встречаемости условно-патогенных и патогенных микроорганизмов и интраэпителиальных поражений шейки матки у обследованных пациенток
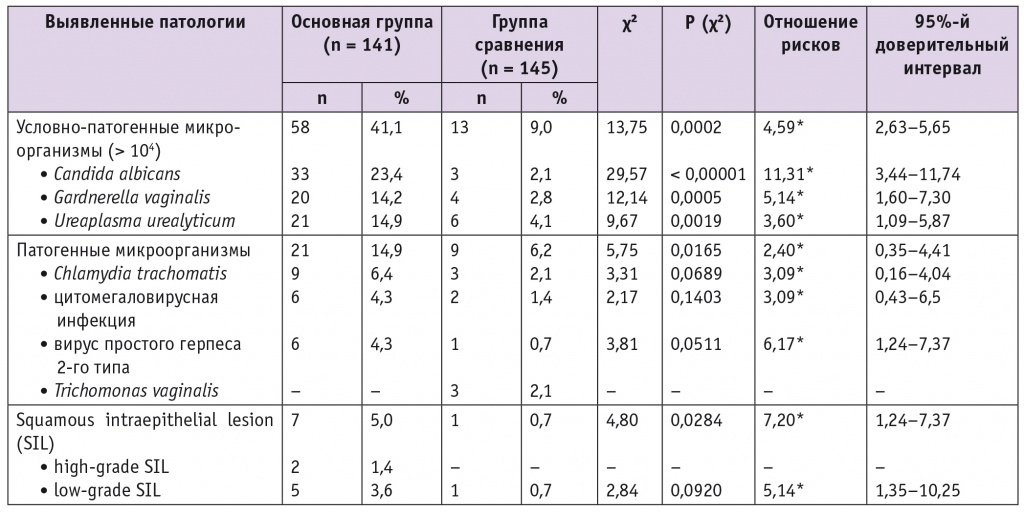
* Различия между группами по отношению рисков статистически значимы.
Общая частота выявления патогенных микроорганизмов была в 2,4 раза выше в группе носительниц ВПЧ по сравнению с группой сравнения: 14,9% и 6,2% соответственно (p = 0,0165). У пациенток с ВПЧ более чем в 3 раза чаще получали положительные результаты на C. trachomatis: 6,4% против 2,1% в группе сравнения (p = 0,0689). Генитальная цитомегаловирусная инфекция была обнаружена у 4,3% ВПЧ-инфицированных и у 1,4% женщин в группе сравнения (p = 0,1403); ВПГ-2 — в 4,3% и 0,7% случаев соответственно (p = 0,0511). T. vaginalis присутствовала в вагинальных мазках только 3 (2,1%) ВПЧ-негативных женщин. N. gonorrhoeae не зарегистрирована ни в одном случае (см. табл. 2).
У пациенток, инфицированных ВПЧ высокоонкогенных типов, отмечена бо́льшая частота аномальных цервикальных мазков. У них в 7,1 раза чаще обнаруживали SIL (5% против 0,7% в группе сравнения; p = 0,0284). HSIL выявлены только у ВПЧ-положительных женщин (n = 2; 1,4%); у обеих пациенток они ассоциировались с ВПЧ 16, 18, 33-го типов, цитомегаловирусом и C. trachomatis. LSIL были найдены у 3,6% ВПЧ-положительных пациенток и у 0,7% женщин в группе сравнения (p = 0,092) (см. табл. 2).
Существует предположение, что альтерация влагалищного эпителия G. vaginalis может предрасполагать к ВПЧ-инфицированию и повышать восприимчивость к различным патогенным микроорганизмам, таким как N. gonorrhoeae, C. trachomatis, T. vaginalis и ВПГ-2[5, 6, 7, 10], которые, в свою очередь, значительно увеличивают риск передачи ВПЧ[1, 5, 12].
Полученные нами данные о высокой колонизации C. albicans у ВПЧ-позитивных пациенток совпадают со сведениями литературы, согласно которым кандидозная инфекция может способствовать трансмиссии ВПЧ-инфекции за счет воспаления и нарушения локальной иммунной защиты[5, 17].
L. Mendoza и соавт. (2013) не выявили значимой связи между ВПЧ и U. urealyticum, T. vaginalis, G. vaginalis или кандидозной инфекцией[14]. Данные нашего исследования согласуются с результатами этих авторов только относительно патогенного микроорганизма T. vaginalis, который не был найден у ВПЧ-положительных женщин. Что касается других инфекционных агентов, то мы, напротив, обнаружили ассоциативную связь между инфицированием высокоонкогенными типами ВПЧ и контаминацией U. urealyticum (титр > 104) (ОР = 3,60), G. vaginalis (ОР = 5,14), C. albicans (ОР = 11,31).
В свете современных представлений роль ВПЧ в этиологии SIL несомненна[2, 5, 7], однако имеются сообщения об участии в канцерогенезе и других микробных агентов, например ВПГ и C. trachomatis[1, 12, 13, 15].
L. Mendoza и соавт. (2013) сделали вывод, что существует ассоциация между инфицированием C. trachomatis и ВПЧ, которую следует учитывать при диагностике и лечении цервикальной интраэпителиальной неоплазии[14]. Мы также выявили высокий риск сочетания высокоонкогенных типов ВПЧ с хламидийной инфекцией (OР = 3,09) и ВПГ-2 (OР = 6,17).
Следует отметить, что среди обследованных нами женщин ни в одном наблюдении не был идентифицирован патогенный микроорганизм N. gonorrhoeae. L. Mendoza и соавт. (2013) также не обнаружили его ни у ВПЧ-положительных, ни у ВПЧ-отрицательных пациенток[14]. Такие результаты, возможно, обусловлены методикой бактериоскопии, примененной в обоих исследованиях, и позволяют сделать вывод о необходимости совершенствования методов тестирования и диагностики N. gonorrhoeae в целях повышения качества ее выявления, особенно в популяциях с высокой частотой встречаемости других ИППП.
Сифилис и ВИЧ-инфекция не были диагностированы у обследованных нами женщин. В то же время многие исследователи отмечают более высокую частоту их встречаемости у ВПЧ-инфицированных пациенток и делают заключение о необходимости периодического скрининга на эти инфекции, поскольку они являются факторами риска развития патологической трансформации цервикального эпителия[5, 7].
Роль коинфекции C. trachomatis и ВПЧ как фактора риска развития цервикального интраэпителиального поражения широко обсуждается в литературе[12]. В нашем исследовании все случаи HSIL у носительниц высокоонкогенных типов ВПЧ ассоциировались с C. trachomatis и генитальной цитомегаловирусной инфекцией. Коинфекция C. trachomatis и ВПЧ является значимым фактором развития цервикальных интраэпителиальных неоплазий за счет возникновения хронического воспаления и влияния на иммунитет хозяина[1, 15, 18].
Нами выявлена значимая ассоциативная связь между ВПЧ высокого онкогенного риска и частотой встречаемости SIL (ОР = 7,20). ОР развития LSIL у ВПЧ-положительных женщин составил 5,14, а HSIL зарегистрированы только в группе носительниц ВПЧ высокоонкогенных типов.
ЗАКЛЮЧЕНИЕ
Факторами риска инфицирования ВПЧ женщин раннего и оптимального фертильного возраста являются использование КОК в течение 5 лет и более, хронический тонзиллит, частые острые респираторные инфекции, курение, хронический пиелонефрит, хроническая железодефицитная анемия, возраст 20–26 лет, отказ от использования презерватива, колонизация генитального тракта условно-патогенными и патогенными микроорганизмами. Коинфекция ВПЧ 16, 18, 33-го типов, цитомегаловирусной и хламидийной инфекций — это конфаундинг-фактор развития плоскоклеточных интраэпителиальных поражений шейки матки высокой степени.








