Синдром обструктивного апноэ сна (СОАС) определяется как состояние, при котором происходят повторяющиеся эпизоды обструкции верхних дыхательных путей во время сна, обычно ассоциированные с падением уровня насыщения крови кислородом [1]. Распространенность средней и тяжелой степеней заболевания, по сведениям зарубежных авторов, составляет 13% у мужчин и 6% у женщин[2]. Данных, масштабно отражающих встречаемость заболевания в России, в настоящее время нет.
В то же время нет сомнений в значимости СОАС для популяции. Так, увеличение индекса апноэ/гипопноэ на 1 эпизод в час увеличивает риск развития АГ на 1% [3], а в крупном когортном висконсинском исследовании показано повышение сердечно-сосудистой смертности среди пациентов с тяжелой степенью СОАС в 5,2 раза в сравнении с таковой среди больных без апноэ [4].
КЛИНИЧЕСКИЙ СЛУЧАЙ
Пациент К., 1948 года рождения, обратился в отделение восстановительного сна Клинического санатория «Барвиха» (ОВС) в апреле 2009 г. с жалобами на повышение АД, преимущественно в утренние часы, громкий храп, остановки дыхания во сне со слов окружающих, пробуждения от нехватки воздуха и приступов кашля, на изжогу и отрыжку пищей по ночам, учащенное ночное мочеиспускание, разбитость и головные боли по утрам, выраженную дневную сонливость, одышку и усталость при подъеме на второй этаж, снижение фона настроения, постоянную общую разбитость.
Более 10 лет родственники пациента замечали его храп, но не придавали этому значения. Около 5 последних лет наблюдалось повышение АД до 180/120 мм рт. ст., в связи с чем больной получал гипотензивную терапию по трехкомпонентной схеме (индапамид, амлодипин, периндоприл). На фоне регулярного лечения в утренние часы случались эпизоды увеличения АД до 160/100 мм рт. ст. Постепенно нарастала масса тела, в среднем на 1 кг в год. Пациент практиковал различные диеты для снижения веса, но безрезультатно.
Выраженное ухудшение самочувствия в виде прогрессирования симптомов дефицита сна, снижения качества ночного сна, лабильности АД он отмечал в последние 2 года. В связи с этим неоднократно обращался к различным врачам. На одном из визитов к неврологу ему был назначен феназепам. На фоне приема препарата у пациента в ранние утренние часы развился гипертонический криз, по поводу которого он был госпитализирован в стационар по экстренным показаниям.
Следует отметить, что в нашей стране распространено назначение феназепама без учета оценки дыхательной функции в течение ночи. При этом в официальной инструкции к препарату обозначено «прямое миорелаксирующее действие» препарата, а также, что «возможно прямое торможение двигательных нервов и функции мышц». То есть у пациента с СОАС препарат вызывает еще большее расслабление мышц глотки, а также дыхательной мускулатуры, что только утяжеляет заболевание. Кроме того, снотворный эффект, оказываемый феназепамом, отсрочивает активацию мозга и наступление вентиляционной фазы после остановки дыхания.
На момент обращения в ОВС пациент весил 115 кг при росте 172 см. ИМТ составил 39 кг/м2, что соответствует 2-й степени ожирения. При осмотре ротоглотки обращало на себя внимание ее сужение за счет жировых отложений в подслизистом слое. Имело место затруднение носового дыхания, обусловленное вазомоторными реакциями.
Пациенту выполнена диагностическая полисомнография в течение ночного сна (рис. 1, 2). Исследование проводилось с использованием системы SOMNOcheck R&K (Weinmann, Германия). Полученные данные расшифровывали вручную по стандартам Американской академии медицины сна.
Рис. 1. Исходные данные диагностической полисомнографии пациента К., развертка — 5 минут. Отмечаются повторяющиеся апноэ длительностью до 50 с (канал «Дыхание»), сопровождающиеся выраженными десатурациями до 75% и колебаниями пульса (канал «Пульс»), приводящие к частым микроактивациям мозга (канал «ЭЭГ»). Примечание. Здесь и в рисунке 4: Ноги — движения нижних конечностей, ЭКГ — электрокардиограмма, ЭМГ — электромиограмма, ЭОГ — электроокулограмма, ЭЭГ — электроэнцефалограмма
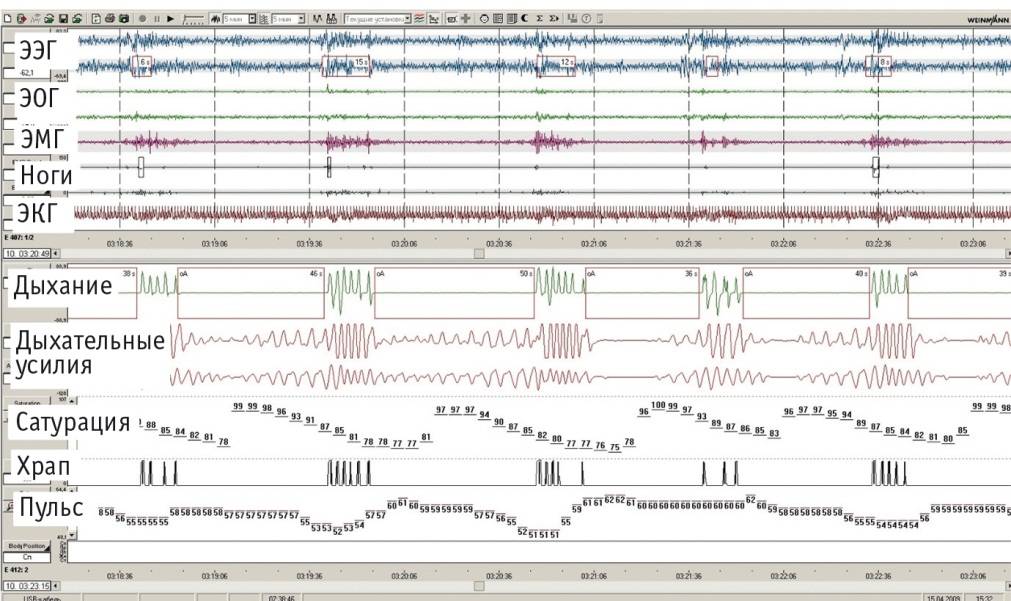
Рис. 2. Исходные тренды параметров диагностической полисомнографии пациента К. за ночь (7 часов). На канале «Дыхание» практически постоянно отмечаются эпизоды апноэ (выделены красным), сопровождающиеся значительными десатурациями на канале «Сатурация» (выделены красным)
У пациента зафиксирован индекс апноэ/гипопноэ 59 эпизодов в час. Минимальная сатурация кислородом составила 64%, средняя — 89% при норме > 93%. На ЭКГ в период записи регистрировалась выраженная синусовая аритмия, связанная с нарушениями дыхания, редкая мономорфная желудочковая экстрасистолия. Структура сна резко нарушена за счет увеличения частоты микроактиваций мозга, связанных с нарушениями дыхания (44 в час при норме менее 10 в час). Практически полностью отсутствовали дельта- и REM-стадии сна. Первая стадия сна (дремота) составила 80% общего времени сна.
На основании полученных данных установлен диагноз: СОАС тяжелой степени. Синдром гипоксемии во сне легкой степени. Ожирение 2-й степени. АГ 3-й степени.
С учетом тяжести заболевания, выраженности клинической картины и наличия ожирения было начато лечение пациента методом неинвазивной вентиляции постоянным положительным давлением в дыхательных путях (СИПАП-терапия). С этой целью использовался аппарат SOMNObalance e (Weinmann, Германия). Уже в первую ночь лечения под контролем полисомнографии достигнута практически полная нормализация показателей дыхания, насыщения крови кислородом, структуры сна и ЭКГ. Результаты лечения представлены в таблице и на рисунках 3, 4.
Таблица Динамика физиологических показателей пациента К. на фоне СИПАП-терапии
|
Показатели |
До лечения |
На фоне лечения |
|
Индекс апноэ/гипопноэ, эпизодов в час |
59 |
3 |
|
Сатурация кислородом минимальная, % |
64 |
88 |
|
Сатурация кислородом средняя, % |
89 |
94 |
|
Количество микроактиваций мозга за час |
44 |
14 |
|
Доля дельтасна от длительности собственно сна, % |
0 |
28 |
|
Доля REMсна от длительности собственно сна, % |
1 |
38 |
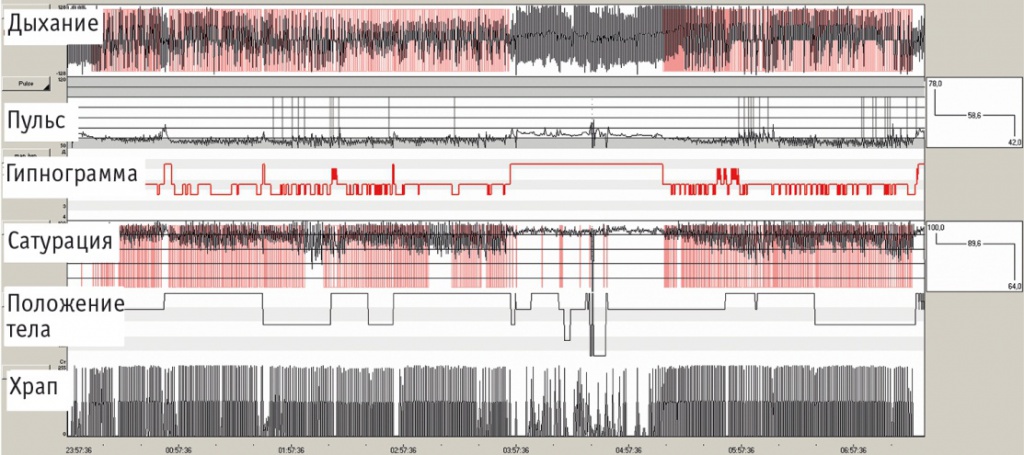
Рис. 3. Данные полисомнографии пациента К. на фоне СИПАП-терапии, развертка — 10 минут. Отмечаются нормальное дыхание (канал «Дыхание»), нормальная сатурация (канал «Сатурация») и стабильный пульс (канал «Пульс»). Отсутствуют микропробуждения (канал «ЭЭГ»)
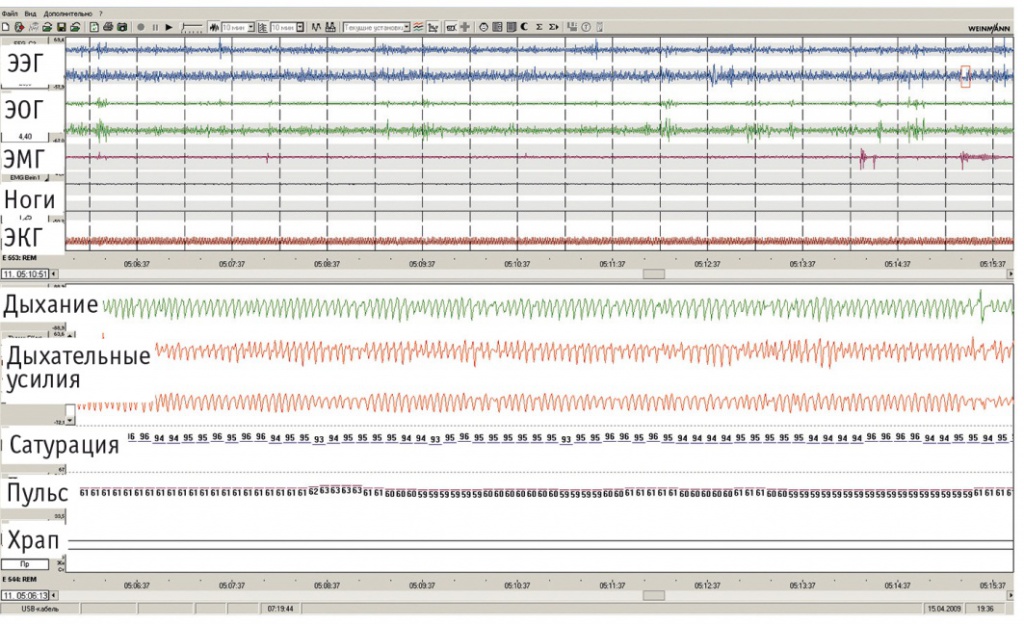
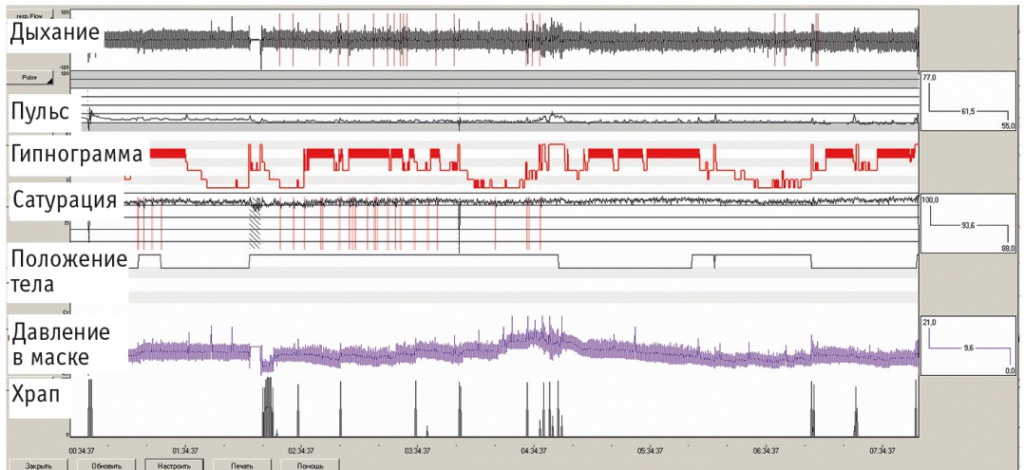
Рис. 4. Тренды параметров полисомнографии пациента К. на фоне СИПАП-терапии в течение ночи (7 часов). На канале «Дыхание» отмечаются единичные эпизоды апноэ (выделены красным), сопровождающиеся редкими эпизодами незначительных десатураций на канале «Сатурация» (выделено красным)
Субъективно пациент отмечал значительное улучшение качества сна и рост дневной активности. Далее он продолжил долгосрочное лечение в домашних условиях в режиме авто-СИПАП с лечебным давлением 5–14 гПа. Помимо этого, была разработана диета, определен оптимальный режим физических тренировок, которые больной выполнял сначала под контролем врача, а затем самостоятельно. Проводился мониторинг основных биохимических показателей, АД. При контрольной ежегодной оценке параметров лечения, считанных из памяти аппарата, остаточный индекс респираторных событий составлял не более 5 эпизодов в час. Пациент использовал аппарат в первые 2 года наблюдения 100% ночей, в последующие годы — 90–94% ночей. Продолжительность применения аппарата за ночь составляла не менее 7 часов.
В течение последующих 3 лет больной снизил вес на 35 кг (со 115 кг до 80 кг). Отмечалось также постепенное снижение лечебного давления (95-й процентиль уменьшился с 13 гПа до 7 гПа). Такая динамика показателя говорит о регрессе степени тяжести обструкции верхних дыхательных путей и, следовательно, апноэ. Постепенно снижались дозы гипотензивных препаратов вплоть до полной их отмены в связи с нормализацией АД. У пациента полностью прошла дневная сонливость, нормализовался сон, исчезли ночная изжога и потливость, учащенное мочеиспускание, улучшились настроение и физическая выносливость.
Больной К. привык к новому образу жизни, до настоящего времени придерживается здорового питания, ежедневно пробегает 3 км на беговой дорожке без каких-либо ограничивающих симптомов, стабильно удерживает вес и ежегодно проходит плановое комплексное обследование с целью мониторинга кардиометаболических рисков. От проведения контрольной полисомнографии отказывается под предлогом нежелания отмены СИПАП-терапии в силу привычки спать с аппаратом. Однако, со слов родственников, во время сна без прибора у пациента не наблюдаются остановки дыхания и возникают только эпизоды негромкого храпа.
ЗАКЛЮЧЕНИЕ
Неинвазивная вентиляция постоянным положительным давлением в дыхательных путях (СИПАП-терапия) является эффективным методом лечения синдрома обструктивного апноэ сна (СОАС) и гипоксемии во сне и должна использоваться у пациентов с подтвержденным диагнозом и наличием клинических симптомов. Комплексный подход, включающий СИПАП-терапию, оптимальную диету, режим физических тренировок и долгосрочную поддержку пациентов в достижении намеченных целей, обеспечивает максимальный эффект в борьбе с ожирением, СОАС и ночной гипоксемией.








