ВВЕДЕНИЕ
Ювенильный идиопатический артрит (ЮИА) — наиболее распространенная группа ревматологических заболеваний, развивающихся у детей в возрасте до 16 лет. ЮИА представляет собой хроническое иммуновоспалительное заболевание, протекающее с поражением суставов и, в некоторых случаях, с развитием увеита. Увеит — это воспаление сосудистого тракта глаза различной этиологии, локализации и степени тяжести. По локализации выделяют передние, задние, периферические увеиты, а также панувеиты; по течению — острые, подострые, хронические (рецидивирующие или вялотекущие), по поражению — односторонние и двусторонние, по этиологии — экзогенные и эндогенные, по характеру инфильтрации — гранулематозные и негранулематозные[1].
Увеит при ЮИА характеризуется несколькими клиническими формами, чаще при ЮИА наблюдается хронический передний увеит. Формы увеита могут зависеть от типа артрита, пола, возраста и других факторов. Увеиту свойственно тяжелое течение с развитием осложнений, которые могут привести к снижению остроты зрения, а также к слепоте при отсутствии своевременного лечения[1].
Цель исследования: выявить факторы риска развития увеита, ассоциированного с ЮИА, и продемонстрировать эффективность адалимумаба в лечении рефрактерного ЮИА-увеита.
МАТЕРИАЛЫ И МЕТОДЫ
В открытое одноцентровое обсервационное когортное исследование вошли 43 пациента в возрасте от 4,5 до 17,5 года с ЮИА и ассоциированным ревматоидным увеитом, резистентными к базисной терапии. Все дети нуждались в назначении генно-инженерных биологических препаратов (ГИБП).
Исследование проводилось в Университетской детской клинической больницы ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет) в 2021 г.
Статистические методы: для описания качественных данных использованы процентное соотношение и критерий χ2, для количественных данных — Me (Q1, Q3) с предшествующим тестом Шапиро — Уилка.
В качестве примера эффективности адалимумаба в лечении ЮИА с увеитом также приведено подробное описание клинического случая.
РЕЗУЛЬТАТЫ
Средний возраст детей на момент проведения исследования составлял 11,7 года (IQR: 7,2; 14,3 года), девочек было 29 (67,5%), мальчиков — 14 (32,5%). Олигоартикулярный вариант ЮИА выявлен у 27 (62,8%) пациентов, отрицательный по ревматоидному фактору (РФ) полиартикулярный — у 13 (30,2%); у 2 (4,7%) детей диагностирован энтезит-артрит, у 1 (2,3%) — псориатический артрит. Дебют ЮИА приходился в среднем на возраст 2,6 года (IQR: 1,6; 4,4 года), распределение по возрасту представлено в таблице.
Таблица
Возраст пациентов на момент манифестации ювенильного идиопатического артрита (n = 43)
Дебют с суставного синдрома отмечался у 36 (83,7%) больных, увеит в дебюте заболевания — у 4 (9,3%), одновременное поражение суставов и глаз — у 3 (7,0%) детей.
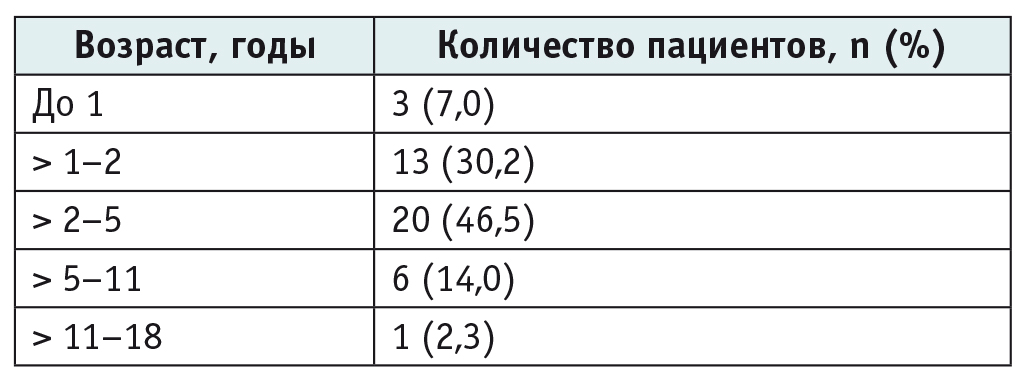
Хотя среди 32 (74,4%) пациентов с двусторонним увеитом были преимущественно девочки (n = 22), при представленном в когорте соотношении по полу (девочки : мальчики — 2,1 : 1) статистически значимая корреляция между полом и вовлечением в процесс обоих глаз не найдена (R = 0,04) (рис. 1).
Рис. 1. Характеристика увеита в группах по полу и по степени вовлечения глаз, n
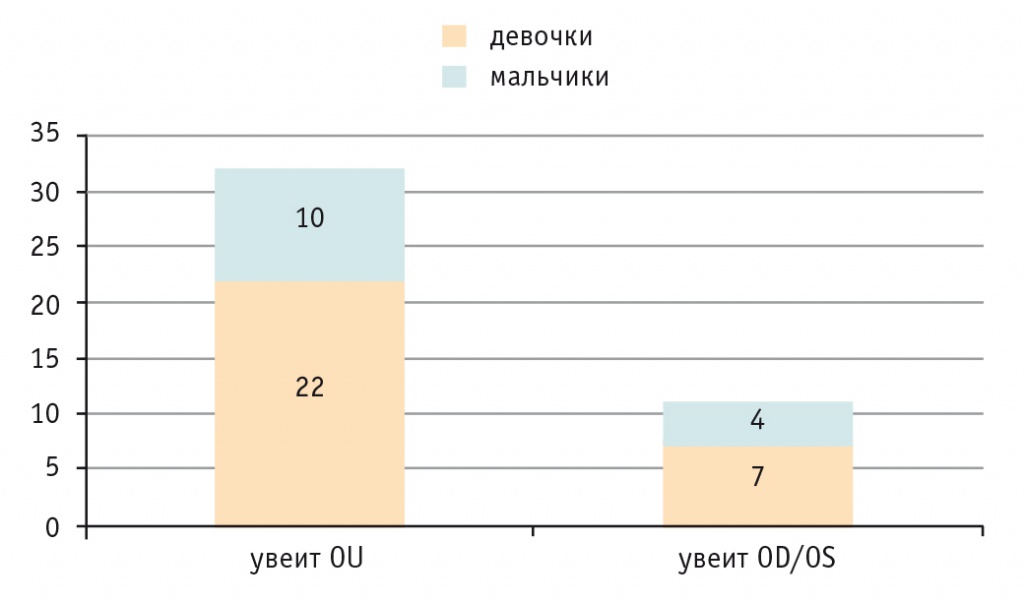
Положительный антинуклеарный фактор (АНФ) выявлен у 32 (74,4%) пациентов без статистически значимой корреляции между полом и положительностью по АНФ (R = 0,066) (рис. 2).
Рис. 2. Структура когорты по отношению к антинуклеарному фактору (АНФ)
Время от начала заболевания до начала терапии ГИБП составило 14,6 месяца. Большинству детей (n = 39) в качестве препарата первой линии был назначен адалимумаб, один пациент в качестве препарата первой линии получал абатацепт, трое — этанерцепт.
Как пример эффективности адалимумаба в лечении ЮИА с увеитом приводим клинический случай одной из участниц исследования.
Клинический случай
Пациентка И.Х. наблюдается в детском ревматологическом отделении № 1 Клинического института детского здоровья имени Н.Ф. Филатова ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет) с апреля 2010 г. с диагнозом: Ювенильный идиопатический артрит, суставная форма, полиартикулярный вариант, серонегативный по РФ, АНФ-позитивный, рентгенологическая стадия 2, OS Ревматоидный увеит.
Анамнез заболевания: больна с июня 2009 г., когда после перенесенной ОРВИ, сопровождавшейся лихорадкой до 38°С и кашлем, впервые было отмечено припухание левого голеностопного сустава. В ЦРБ по месту жительства предполагали травму, и на 1 неделю был наложен гипс, назначен пенициллин в/м, НПВП внутрь и местно, а также перорально азитромицин на 5 дней без выраженного положительного эффекта.
На рентгенограмме стоп от 9 июня 2009 г. изменения в костной ткани не определялись, ростковые зоны выражены равномерно, конгруэнтность сохранена.
Через 2 недели после припухания сустава появились хромота, болезненность при пальпации сустава. В анализе крови от 03.08.2009 г. отмечено повышение уровня СРБ (+++), РФ — 14 МЕ/мл. На рентгенограмме голеностопных суставов от 25.09.2009 г. выявлены признаки артрита левого голеностопного сустава.
С января 2010 г. возникли утренняя скованность в левом голеностопном суставе, дизурические явления (частое мочеиспускание маленькими порциями).
Впервые больная госпитализирована в Клинический институт детского здоровья им. Н.Ф. Филатова в апреле 2010 г. В клинической картине, помимо поражения голеностопных суставов, имел место артрит правого коленного сустава, левого грудино-ключичного сочленения. При обследовании выявлены умеренная гуморальная активность, лейкоцитоз до 10 × 109/л, СОЭ до 31 мм/ч, обнаружены хламидийная и микоплазменная инфекции, по поводу чего был назначен курс антибактериальной терапии макролидами.
Ретроспективно можно предположить, что у девочки заболевание дебютировало как неполный синдром Рейтера. Однако длительность заболевания, вовлечение новых суставов, высокая лабораторная активность, а также недостаточная эффективность антибактериальной терапии свидетельствовали в пользу диагноза ЮИА.
При УЗИ суставов обнаружено большое количество жидкости в правом коленном суставе, минимальное количество — в левом грудино-ключичном. Выставлен диагноз: ЮИА, суставная форма. С учетом выраженности суставного синдрома, высокой лабораторной активности проведена пульс-терапия метилпреднизолоном, в качестве средства базисной терапии назначен сульфасалазин в дозе 500 мг/сут.
На фоне проводимого лечения нарос объем движения в голеностопном суставе, однако в дальнейшем в процесс вовлеклись другие суставы: правые голеностопный и лучезапястный, мелкие суставы кистей.
При поступлении в марте 2011 г. у девочки сохранялись экссудативно-пролиферативные изменения в левом грудино-ключичном суставе, небольшая отечность и ограничение движения в правом лучезапястном суставе, болезненность, ограничение движения во 2, 3 пальце правой кисти, хруст при пассивном движении в левом коленном суставе, деформация правого коленного сустава, ограничение движения и припухлость левого голеностопного сустава, нарушение походки. СОЭ — 20 мм/ч. К терапии добавлен метотрексат в дозе 7,5 мг/нед. На фоне комбинированной терапии метотрексатом и сульфасалазином отмечалось улучшение.
При поступлении в ноябре 2011 г. у пациентки наблюдались клинически ограничение внутренней ротации в тазобедренных суставах, небольшое ограничение движения в коленном, левом лучезапястном и локтевом суставах. Сохранялась припухлость в области левого грудино-ключичного сочленения, СОЭ — 12 мм/ч. В феврале 2012 г. доза метотрексата была повышена до 8,75 мг/нед (10 мг/м2). После выписки состояние улучшилось. Боли в суставах не беспокоили. Показатели крови оставались в пределах нормы.
В апреле 2014 г. во время госпитализации у больной диагностирован ревматоидный увеит левого глаза, обострение. Проведен курс местной терапии дексаметазоном, НПВП. Доза метотрексата повышена до 12,5 мг/нед. Отмечались нарушение осанки, небольшая асимметрия плеч, лопаток, таза. Походка не нарушена. В коленных и голеностопных суставах изменения носили пролиферативный характер.
Энтезопатии при пальпации остей подвздошных костей. Проба Отта — 4 см, Шоффара — 5 см, до пола руками доставала. Свободно приседала на пятки.
После выписки состояние оставалось стабильным, артралгии не беспокоили. С января 2014 г. метотрексат пациентка не получала в течение месяца, при госпитализации в феврале 2014 г. наблюдались суставной синдром в виде остаточных пролиферативных изменений в голеностопных и коленных суставах, ревматоидный увеит в стадии ремиссии; лабораторная активность низкая. Рекомендовано возобновление терапии метотрексатом в дозе 12,5 мг/нед, однако по месту жительства ребенок получал 10 мг/нед, контроль увеита не проводился, так как родители считали, что диагноз снят.
При госпитализации в апреле 2015 г. отмечались нарушение осанки, небольшая асимметрия плеч, лопаток, таза. Походка не нарушена. В коленных и голеностопных суставах изменения минимальные, носят пролиферативный характер, остро воспалительных изменений в суставах не было. СОЭ — 8 мм/ч. При проведении ЭГДС с биопсией от 23.04.2015 г. выявлены рефлюкс-эзофагит 1-й степени, кардиоэзофагеальный пролапс, антральный гастрит, бульбит, НР-тест (+++). Консультирована офтальмологом в НМИЦ глазных болезней им. Гельмгольца — рецидив ревматоидного увеита левого глаза, субактивный. Рекомендована местная терапия в левый глаз в виде капель топическими глюкокортикоидами (дексаметазон-лонг по 1 капле 3 раза в день) и НПВП.
При госпитализации в марте 2017 г. у девочки имел место суставной синдром в виде сгибательной контрактуры в правом локтевом суставе. Тугоподвижность (сгибание) в 3, 4 пальцах обеих кистей при общей гипермобильности в суставах. Пастозность, болезненность при движениях с ограничением подвижности в левом голеностопном суставе. СОЭ — 16 мм/ч, АНФ — 1 : 320, IgA — 1,62, IgM — 0,93, IgG — 12,34.
На ЭхоКГ: перикард «слоистый», остальные показатели в норме. При рентгенографии органов грудной клетки патология не найдена. При рентгенографии голеностопного сустава видимые кости поротичны (больше слева), кости предплюсны (таранная, пяточная) — кистовидный остеопороз. Незначительная асимметрия суставных щелей (сужение слева), суставные поверхности четкие.
На МРТ левого коленного сустава передняя крестовидная связка разволокнена. Контуры неровные. Задняя крестовидная связка ангулирована. Коллатеральные связки без особенностей, в суставной сумке и супрапателлярном завороте жидкость негеморрагического характера в нормальном количестве, пателлофеморальный сустав и проксимальное межберцовое сочленение без особенностей.
С учетом рецидивирующего характера увеита, прогрессирования суставного синдрома, появления контрактуры в правом локтевом суставе, кистовидного остеопороза суставов, по результатам рентгенографии, с 31.03.2017 г. инициирована терапия адалимумабом (40 мг/0,4 мл) в дозе 40 мг 1 раз в 2 недели подкожно, терапию метотрексатом продолжили.
При госпитализации в ноябре 2017 г. диагноз: Ювенильный ревматоидный артрит, суставная форма, полиартикулярный вариант, серонегативный по РФ, рентгенологически 2–3-я стадия, степень активности 2-1, НФ 2. OS Ревматоидный увеит, субактивный.
По данным ЭГДС: хиатальная грыжа 3 ст.; антральный гастрит (в анамнезе — эрозивный гастрит); острые язвы луковицы двенадцатиперстной кишки, дуоденит; недостаточность кардии; кардио-эзофагеальный пролапс. Получала эрадикационную терапию (амоксициллин + кларитромицин + висмута трикалия дицитрат по 1 таблетке 2 раза в сутки), антациды. Суставной статус — без динамики, СОЭ — 13 мм/ч. При консультации окулиста данные об обострении увеита отсутствовали.
В дальнейшем девочка госпитализировалась 2 раза в год, сохранялись минимальные пролиферативные изменения в суставах в виде ограничения крайнего разгибания в правом локтевом суставе, объем движений в пальцах нарос, могла сжимать пальцы в кулак, отмечались небольшие пролиферативные изменения в голеностопных суставах.
При последней госпитализации в ноябре 2020 г. сохранялись нарушение осанки, минимальная сгибательная контрактура в правом локтевом суставе, нарос объем движений в голеностопных и межфаланговых суставах пальцев кистей. В анализах крови уровень гемоглобина — 113 г/л; тромбоциты — 239 × 109/л; лейкоциты — 4,6 × 109/л; СОЭ — 15 мм/ч, РФ — 12,5 ед/мл (норма — до 20 ед/мл); СРБ — 3 мг/л (норма — до 5 мг/л), АНФ (Hep2) — 1 : 320; АНФ (Hep2), тип свечения: гранулярный (++).
МРТ правого локтевого сустава от 12.11.2020 г.: признаки минимального синовита правого локтевого сустава.
ЭГДС от 16.11.2020 г.: гастрит антрального отдела, Helicobacter pylori — слабо-положительно (+).
Консультация окулиста от 11.11.2020 г.: данных об активности увеита не было.
Рекомендовано продолжить терапию адалимумабом 40 мг 1 раз в 2 недели, метотрексатом для парентерального введения 12,5 мг 1 раз в неделю в фиксированный день недели. Фолиевая кислота — по 1 таблетке по 0,001 г в сутки ежедневно за исключением дня приема метотрексата, висмута трикалия дицитрат — 240 мг 2 раза на 6 недель.
Таким образом, с момента верификации диагноза в апреле 2010 г. пациентка получала базисную терапию сульфасалазином в дозе 500 мг/сут. В марте 2011 г. в связи с недостаточным эффектом от лечения сульфасалазином к терапии был добавлен метотрексат в дозе 7,5 мг/нед с последующим увеличением дозы соответственно течению заболевания и росту организма. С апреля 2017 г. из-за сохранения суставного синдрома, лабораторной активности и присоединившегося увеита принято решение инициировать терапию ГИБП адалимумабом.
В настоящее время девочка получает адалимумаб в дозе 40 мг 1 раз в 2 недели, метотрексат — в дозе 12,5 мг/нед, фолиевую кислоту — 1 мг. Обострений суставного синдрома и увеита нет.
ОБСУЖДЕНИЕ
В ходе проведенного исследования у 43 детей с ЮИА-ассоциированным увеитом, рефрактерным к базисной терапии, выявлен ряд закономерностей: преобладание девочек, раннее начало заболевания, олигоартрикулярный и полиартикулярный серонегативный по РФ варианты ЮИА, позитивность по АНФ. Приведенный клинический пример также соответствует полученным результатам.
Особенностью случая является дебют заболевания, который протекал по типу неполного синдрома Рейтера с артритом и дизурией, а также с подтвержденным инфицированием хламидией и микоплазмой, однако антибактериальная терапия в сочетании с НПВП была неэффективной, в процесс вовлекались новые суставы, отмечалась высокая активность заболевания, что позволило изменить диагноз на ЮИА, полиартрит и начать базисную терапию сульфасалазином, затем комбинацией сульфасалазина с метотрексатом.
Присоединение ревматоидного увеита и недостаточный эффект от базисной терапии потребовали инициации лечения ГИБП. Применение адалимумаба в описываемом случае оказалось успешным в течение 4 лет. После первого использования адалимумаба нормализовались лабораторные показатели, улучшился суставной статус, отмечалась ремиссия увеита.
Особенностью случая является также сопутствующее заболевание — эрозивный гастрит в анамнезе, НР-ассоциированный.
В литературе обсуждаются различные предрасполагающие факторы развития увеита при ЮИА, однако единого мнения на сегодняшний день не существует. По данным мировой литературы, осложнение ЮИА в виде увеита преимущественно развивается у девочек с ранней манифестацией заболевания в виде олигоартрита и положительным АНФ[2].
Кроме того, имеют значение географическое расположение и этническая принадлежность. У представителей европеоидной расы и лиц, проживающих на территориях ближе к Северному полюсу, частота увеита выше, чем у этнических групп и населения, расположившихся в районе экватора[3], хотя не исключено, что более высокая частота выявления данного осложнения связана с очевидно бо’льшими возможностями медицины в развитых государствах Америки, Европы и в странах Скандинавии[4].
За время проспективного наблюдения за 435 детьми с разными вариантами ЮИА в странах Северной Европы на протяжении в среднем 96 месяцев у 80 (18,4%) из них развился увеит, в том числе у 5 (35,7%) из 14 при ювенильном псориатическом артрите, у 18 (22,5%) из 80 при серонегативном по РФ полиартикулярном варианте ЮИА, у 16 (20,5%) из 78 при распространяющемся олигоартикулярном варианте, у 25 (19,1%) из 131 при персистирующем олигоартикулярном, у 12 (19,0%) из 63 при недифференцированном артрите и у 4 (8,3%) из 48 при энтезит-ассоциированном. Увеит не был зарегистрирован ни у одного больного из 18 с системным вариантом и 4 с полиартикулярным серопозитивным по РФ ЮИА[4].
В Москве, по данным регистра, увеит зафиксирован у 117 (11%) из 1064 пациентов с ЮИА. Среди всех больных с увеитом 63 были с олигоартикулярным вариантом ЮИА, 40 — с полиартикулярным серонегативным вариантом ЮИА, 9 — с недифференцированным вариантом ЮИА и двое — с энтезит-ассоциированным вариантом ЮИА, 3 пациента дебютировали с признаками системной формы ЮИА[5].
Для ревматоидного увеита характерно тяжелое течение с развитием таких осложнений, как катаракта, глаукома, кератопатия, снижение остроты зрения вплоть до слепоты при отсутствии своевременной адекватной терапии. В настоящее время для лечения ювенильного артрита с увеитом используются болезнь-модифицирующие противоревматические препараты — метотрексат, циклоспорин, сульфасалазин, азатиоприн, микофенолата мофетил. Наиболее широко применяется метотрексат в дозе 10–15 мг/м2 в сочетании с топической терапией, включающей глюкокортикоиды в виде капель в глаза. Эффективность такого лечения увеитов достигает 73%[6].
По сведениям других авторов, эффективность базисной противоревматической терапии существенно ниже[7]. По данным Московского регистра, базисную противовоспалительную терапию получают 85,5% пациентов с ЮИА и увеитом, из них у 97% препаратом базисной терапии является метотрексат[5].
Существенное улучшение в прогнозе ювенильного артрита с увеитом связано с появлением в детской ревматологической практике ГИБП. По данным различных авторов, инфликсимаб эффективен у 43–70% больных[8], однако он не имеет зарегистрированного разрешения для использования у детей с ЮИА и назначается редко, во второй линии, off label. Эффективность тоцилизумаба, по результатам исследования, составляет 47%[7].
Самый действенный в настоящее время препарат для терапии ревматоидного увеита — это адалимумаб[9]. Адалимумаб — единственный ингибитор ФНО-α, одобренный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США для лечения неинфекционных увеитов[10].
В британском исследовании SYCAMOREA A.V. Ramanan и соавт.[11] сравнили эффективность двух режимов терапии ЮИА с увеитом. В одной группе дети получали адалимумаб в комбинации с метотрексатом, во второй проводилась монотерапия метотрексатом. В исследование были включены 90 детей с активным увеитом в возрасте от 2 до 18 лет, которые получали терапию метотрексатом не менее 12 недель.
На протяжении 18 месяцев пациенты продолжали получать метотрексат в терапевтической дозе, при этом одна группа детей дополнительно к метотрексату получала адалимумаб, а другая — плацебо.
Окончательный анализ результатов исследования показал больший эффект от лечения комбинацией адалимумаба и метотрексата.
В отечественной литературе также приведены данные о высокой эффективности и безопасности адалимумаба при лечении детей с ЮИА и увеитом[12], а также предпочтения выбора адалимумаба в терапии как первой, так и последующих линий ГИБП у детей с ЮИА и увеитом[13].
ЗАКЛЮЧЕНИЕ
Факторы риска развития увеита на фоне ювенильного идиопатического артрита (ЮИА) — женский пол, олигоартикулярный и полиартикулярный серонегативный по ревматоидному фактору варианты ЮИА, положительный антинуклеарный фактор (АНФ). Эти особенности могут стать аргументами в пользу более раннего начала биологической терапии в случае неэффективности традиционного лечения.
Наиболее действенным средством терапии ювенильного артрита с увеитом на сегодняшний день является адалимумаб, эффективность которого в сочетании с метотрексатом достигает 74%.
Ранняя диагностика и назначение адекватной терапии предотвращают прогрессирование заболевания и присоединение осложнений, улучшают прогноз. Описанный клинический случай демонстрирует эффективность адалимумаба при ЮИА с ревматоидным увеитом, а также является наглядным примером того, что необходимо своевременно инициировать терапию генно-инженерными биологическими препаратами при неэффективности базисных противоревматических препаратов.
Поступила: 12.10.2021
Принята к публикации: 18.10.2021







