ВВЕДЕНИЕ
Артериит Такаясу (АТ), или неспецифический аортоартериит, — системный васкулит, характеризующийся прогрессирующим гранулематозным воспалением, преимущественно в стенке крупных артерий, таких как аорта, ее ветви, коронарные и легочные артерии. Результатами иммунного воспаления являются деструкция эластических и гладкомышечных волокон, развитие фиброза сосудов, что приводит к формированию как стенозов и окклюзий артерий, так и аневризм[1].
Заболевание встречается чаще у представителей азиатской расы, хотя в последние несколько десятилетий увеличилось количество новых случаев АТ среди людей множества национальностей[2, 3]. АТ поражает людей молодого возраста (до 40 лет), причем среди пациентов старше 7 лет подавляющее большинство — женщины (9 : 1). В младшей возрастной группе девочки и мальчики болеют одинаково часто (1,5 : 1)[4].
Клиническая картина АТ у детей отличается от таковой у взрослых: заболевание длительно течет бессимптомно, носит более агрессивный характер, чаще поражает брюшную аорту и почечные артерии, что приводит к развитию вазоренальной АГ и более высокой смертности, по данным некоторых авторов[5, 6]. Системные реакции у детей наиболее часто представлены недомоганием, лихорадкой и потерей массы тела[7]. Местные симптомы зависят от локализации пораженного сосуда и кровоснабжаемого им органа.
Поскольку АТ встречается у детей реже, чем у взрослых, исследования особенностей демографии, клинической картины и течения заболевания немногочисленны, что в педиатрической практике приводит к запоздалым диагностике и назначению лечения, определяющим неблагоприятный прогноз болезни.
Цель исследования: определить демографические показатели, клинические проявления и особенности течения АТ у детей, наблюдавшихся в Университетской детской клинической больнице им. И.М. Сеченова.
МАТЕРИАЛЫ И МЕТОДЫ
Проведено ретроспективное нерандомизированное исследование детей с достоверным диагнозом АТ, наблюдавшихся с февраля 2001 года по июль 2021 года. Критерии включения: достоверный диагноз АТ, возраст до 18 лет. Критерии невключения в исследование: возраст старше 18 лет, другие заболевания аорты и ее ветвей.
Информация о пациентах получена в ходе их непосредственного обследования и лечения, а также при изучении архивных данных (выписок из направляющих медицинских учреждений, историй болезней пациентов с АТ, находившихся на стационарном лечении в отделении детской ревматологии № 1 УДКБ ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России).
У всех больных диагноз АТ подтвержден на основании критериев Европейской противоревматической лиги (European Alliance of Associations for Rheumatology, EULAR), Международной организации исследований в области детской ревматологии (Paediatric Rheumatology International Trials Organisation, PRINTO) и Европейского педиатрического ревматологического общества (Paediatric Rheumatology European Society, PRES) от 2010 года[8].
Согласно ангиографической классификации, предложенной A. Hata и соавт. в 1996 году, нами определялся тип АТ: 1-й тип — поражение только ветвей дуги аорты (брахиоцефальный ствол, сонные и подключичные артерии с обеих сторон), 2а тип — дуга аорты и ее ветви, 2б тип — дуга аорты, ее ветви и нисходящая грудная аорта, 3-й тип — нисходящая грудная и брюшная аорты, 4-й тип — только брюшная аорта и ее ветви, 5-й тип — тотальное поражение аорты[9].
Всего мы наблюдали 51 ребенка в возрасте от 8 мес до 17 лет с достоверным диагнозом АТ. Пол, возраст, длительность заболевания до верификации диагноза и тип поражения сосудистого русла при АТ нами оценены у всех детей. Анализ клинико-лабораторных данных проведен только у 40 пациентов в связи с частичной утратой архивных данных. Он включал оценку клинических проявлений, лабораторных показателей (уровней гемоглобина, лейкоцитов, тромбоцитов, СРБ, СОЭ) и данных инструментальных исследований (ультразвукового дуплексного сканирования сосудов с цветным дуплексным картированием (УЗДС с ЦДК), компьютерной ангиографии (КТ-ангио), классической ангиографии).
У 40 больных определялся модифицированный индекс активности Indian Takayasu Activity Score (ITAS.A), который включает в себя, помимо оценки по 6 системам органов, еще и лабораторную активность[10].
Анализ полученных в ходе исследования данных проводился с использованием методов описательной статистики. Данные агрегировались с помощью табличного метода и расчета статистических величин (средних значений, медиан и экстремальных значений). Все пациенты и/или их родители подписали добровольное информированное согласие на лечение и обследование.
РЕЗУЛЬТАТЫ
Общее соотношение мальчиков и девочек составило 1 : 4,7. Среди 9 пациентов с дебютом АТ до 7 лет включительно значимые гендерные различия отсутствовали: 4 мальчика и 5 девочек (1 : 1,25). В группе пациентов старше 7 лет в дебюте заболевания соотношение мальчиков и девочек — 1 : 7,4.
Средний возраст дебюта заболевания составил 11,0 ± 3,43 года (min 8 мес, max 16 лет), срок до постановки диагноза — 16,56 ± 14,90 мес, причем в группе с ранним дебютом АТ верификация диагноза заняла в среднем больше времени, чем в группе детей старше 7 лет (29,33 ± 28,66 мес и 14,86 ± 11,95 мес соответственно).
Матери двух (3,9%) пациентов также страдали АТ; у одного (1,9%) ребенка отмечался семейный анамнез по псориазу. Остальные дети (94,2%) не имели наследственной отягощенности по ревматическим заболеваниям.
Наиболее частым вариантом поражения сосудистого русла, по нашим наблюдениям, оказался генерализованный тип АТ (5-й тип по классификации A. Hata, 1996) — 36 (70,6%) пациентов. Вторым по частоте стал 4-й тип — 6 (11,8%), далее 1-й тип — 4 (7,9%), по 2 пациента имели 2а и 2б типы АТ (по 3,9% соответственно), 1 (1,9%) ребенок — 3-й тип.
Недомогание в дебюте АТ отмечали 36 пациентов из 40, также частыми симптомами были лихорадка, сосудистые шумы при аускультации, головные и сосудистые боли. Перемежающаяся слабость в конечностях и ослабление и/или отсутствие пульса наблюдалось у 35% пациентов с АТ в дебюте заболевания. Редкими симптомами в дебюте заболевания были снижение слуха, нарушение остроты зрения, потеря сознания и головокружения. Все наблюдаемые клинические проявления и частота их встречаемости представлены в таблице 1.
Таблица 1
Частота клинических проявлений у детей с артериитом Такаясу (n = 40)

У 12 пациентов при постановке диагноза выявлена АГ: повышение АД более 95 перцентиля по росту, причем 8 пациентам с АГ понадобилось оперативное вмешательство в первые 6 мес после верификации диагноза в связи с развитием критического стеноза почечных артерий у 5 детей, сонных артерий — у 1 пациентки, нисходящей грудной и брюшной аорты — по 1 ребенку. Еще один мальчик был прооперирован через 14 мес после постановки диагноза по поводу критического стеноза обеих сонных артерий. Средняя продолжительность АТ до постановки диагноза у пациентов с АГ составила 26 ± 11,67 мес.
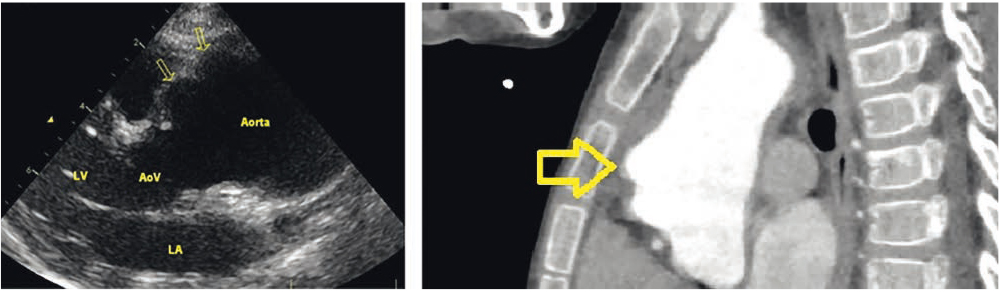
Первым методом визуализации повреждения аорты у всех 40 пациентов стало УЗДС с ЦДК, у 13 детей УЗДС с ЦДК предшествовало другое УЗИ, наиболее часто — ЭхоКГ (8 больных), по данным которого заподозрен АТ (рис.).
Рис. Сопоставление результатов эхокардиографии и компьютерной ангиографии у пациента 7 лет с аневризмой восходящей аорты диаметром 43 мм. Иллюстрации предоставлены Ширинской О.Г. (отделение ультразвуковой диагностики УДКБ им. И.М. Сеченова) и Гагариной Н.В. (отделение лучевой диагностики УКБ № 1 ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России)
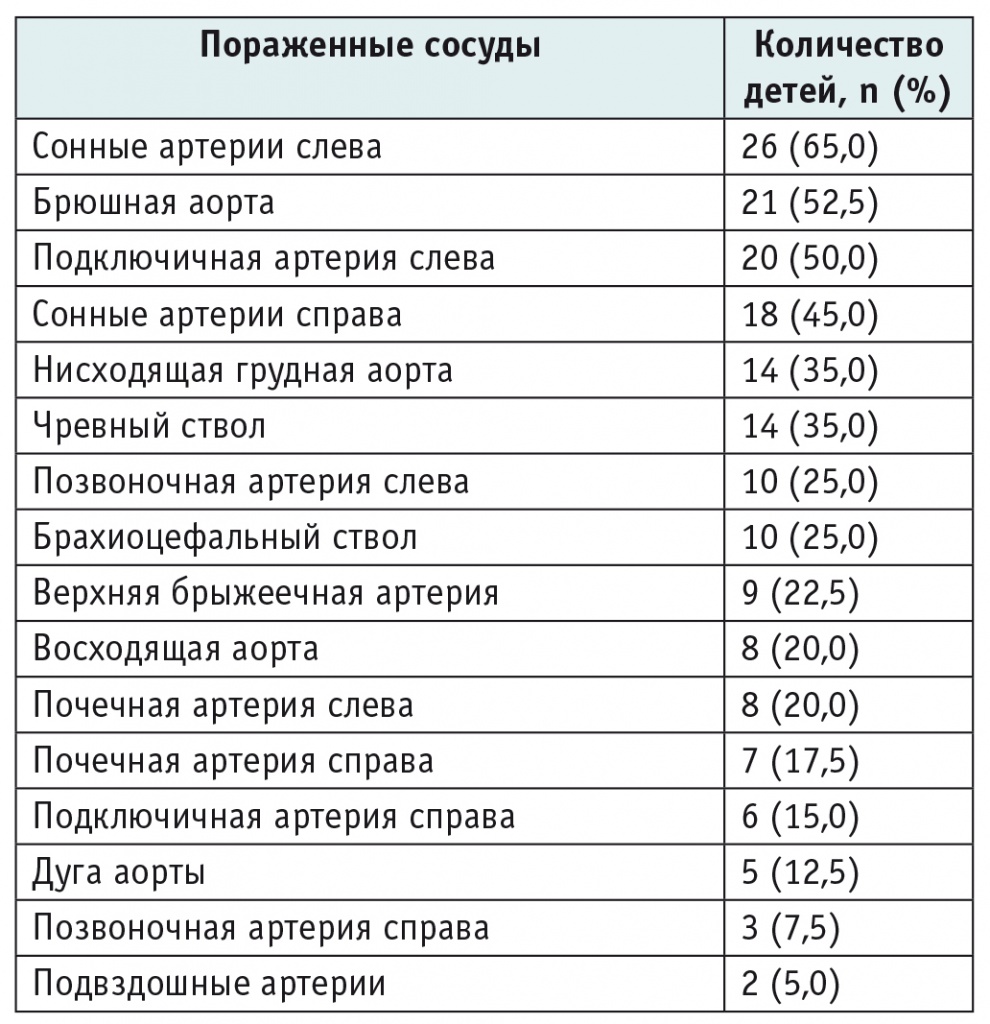
После выявления изменений сосудов ультразвуковым методом 30 пациентам проводилась КТ-ангио, 10 — классическая ангиография. У всех 40 детей были найдены значимые признаки поражения артерий по результатам инструментального обследования в виде стенозов и/или аневризм сосудов. Наиболее часто в патологический процесс вовлекались сонные артерии слева, брюшная аорта и подключичная артерия слева. Поражение нисходящей грудной аорты и чревного ствола наблюдалось у 35% наших пациентов. Реже всего в дебюте поражались подвздошные артерии и позвоночная артерия справа. Поражения легочных или коронарных артерий не отмечались (табл. 2).
Таблица 2
Частота поражения сосудов при артериите Такаясу у детей (n = 40)
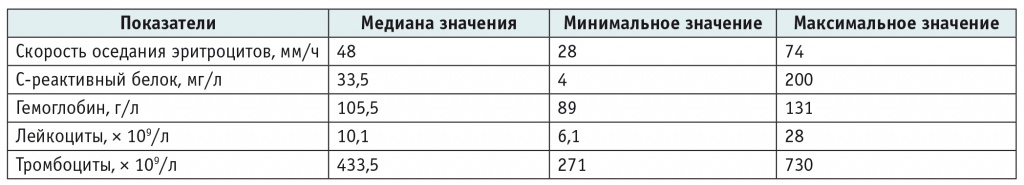
Медиана СОЭ в дебюте заболевания составила 48 мм/ч, медиана СРБ — 33,5 мг/л. У 80% детей на момент постановки диагноза наблюдались анемия, лейкоцитоз, а у 42,5% —тромбоцитоз до 730 × 109/л (табл. 3). Из 40 пациентов 18 назначались антибактериальные препараты (от 1 до 5 курсов на ребенка), поскольку их состояние в дебюте заболевания расценивалось как проявление инфекционного процесса.
Таблица 3
Изменения лабораторных параметров в дебюте заболевания у детей с артериитом Такаясу
Индекс активности ITAS.A был повышен у всех 40 пациентов при верификации диагноза, и медиана его значений составила 12,5 (min 7, max 20).
Всем детям после подтверждения диагноза АТ назначались глюкокортикоиды в стартовой дозе 0,89 ± 0,16 мг/кг/сут по преднизолону в сочетании с метотрексатом у 33, с циклофосфамидом — у 7 пациентов. Медиана дозы метотрексата — 11,75 мг/м2/нед (min 8, max 15), доза циклофосфамида у всех пациентов составляла 500 мг/м2/мес. В связи с высокой воспалительной активностью 13 (32,5%) больным проводилась внутривенная пульс-терапия метилпреднизолоном.
ОБСУЖДЕНИЕ
Отсроченная постановка диагноза АТ связана с неспецифичностью симптомов, многообразием клинических проявлений, она может стать причиной более тяжелого течения заболевания за счет формирования необратимых изменений сосудов[11, 12]. В исследовании особенностей клинического течения АТ у детей и подростков, проведенном G. Clemente и соавт., показано, что постановка диагноза АТ у детей до 10 лет занимала значимо (p = 0,001) больше времени, чем у подростков в возрасте от 10 до 19 лет (1,8 и 0,7 года соответственно)[13]. Это может быть связано с тем, что основными клиническими проявлениями АТ в детском возрасте являются недомогание, лихорадка и головная боль, что нашло подтверждение в нашем исследовании.
Данные симптомы в совокупности с повышением острофазовых маркеров (СОЭ и СРБ), легкой анемией и лейкоцитозом могут восприниматься врачами первого звена как проявление инфекционных заболеваний. Более специфичные симптомы АТ, такие как сосудистые шумы при аускультации, ослабление и/или отсутствие пульса на конечностях, разница в АД между контралатеральными конечностями и АГ, отмечаются уже при достаточном уменьшении просвета сосудов и ишемии органов-мишеней.
Результаты нашего исследования показали, что отсроченная постановка диагноза способна привести к формированию критических стенозов и ишемических осложнений, которые могут потребовать оперативного лечения.
До настоящего времени не существует «золотого стандарта» диагностики АТ. Ни один из клинических симптомов, лабораторных показателей или визуализационных исследований не обладает достаточной специфичностью и/или чувствительностью. Все диагностические критерии АТ основываются на совокупности результатов вышеупомянутых обследований.
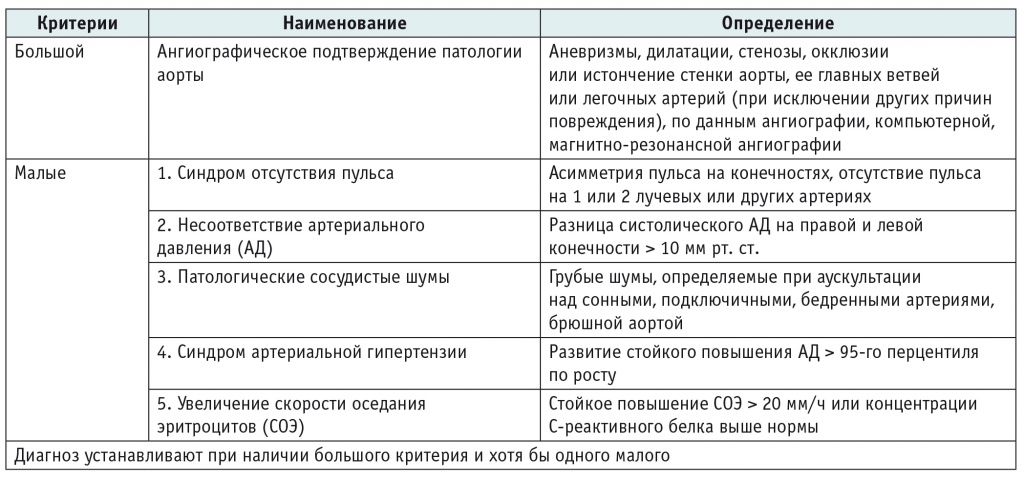
Преимуществом педиатрических критериев диагностики заболевания (EULAR/PRINTO/PRES, 2010) является то, что основным критерием для постановки диагноза АТ считается ангиографически подтвержденное поражение аорты, а почти все остальные симптомы можно выявить при стандартном физикальном осмотре (табл. 4).
Таблица 4
Критерии диагностики артериита Такаясу EULAR/PRINTO/PRES, 2010[8]
Несмотря на то что для достоверного диагноза АТ необходимо объективное подтверждение повреждения аорты и ее ветвей (ангиография, КТ-ангио, МР-ангио), наиболее часто первым методом визуализации в педиатрической практике остается УЗДС с ЦДК[14]. Главные и важнейшие преимущества данного метода при детском варианте АТ — неинвазивность, отсутствие лучевой нагрузки, доступность и низкая стоимость. К недостаткам можно отнести то, что метод является специалист-зависимым, существуют трудности в визуализации некоторых сегментов артерий, невозможность оценить воспалительные изменения в стенке сосуда до ее ремоделирования.
Многообещающими выглядят результаты исследований возможностей контрастно-усиленного УЗИ при АТ, однако безопасность и информативность этого метода у детей еще предстоит изучить[15, 16].
Острофазовые маркеры воспаления, такие как СОЭ и СРБ, обладают высокой чувствительностью в дебюте АТ, однако очень неспецифичны. По данным нашего исследования, у всех пациентов до начала лечения отмечалось увеличение СОЭ; значения СРБ оставались нормальными только у 2 пациентов, у остальных наблюдалось повышение указанного показателя.
Однако, по сведениям отдельных авторов, у некоторых пациентов, особенно на фоне базисной терапии АТ, могут отмечаться нормальные уровни СОЭ и СРБ при гистологически доказанном активном васкулите[17]. Такой феномен может быть связан с тем, что СОЭ и СРБ в первую очередь реагируют на системную воспалительную реакцию, которая наиболее ярко представлена в острую фазу заболевания, в то время как в хронической фазе может сохраниться только внутрисосудистое воспаление. Поиск более чувствительных и специфичных лабораторных маркеров для оценки активности АТ продолжается[18].
В ходе нашего ретроспективного исследования особенностей клинического дебюта АТ у 51 ребенка оценены демографические показатели и типы АТ. Полученные нами данные схожи с результатами зарубежных исследований в этой области: в возрастной группе до 7 лет отсутсвуют существенные гендерные различия, в то время как среди детей более старшего возраста АТ чаще встречается у девочек.
Самым частым типом заболевания являлось генерализованное поражение аорты и ее ветвей[4]. У 40 детей, вошедших в исследование клинико-лабораторных показателей, нами установлены наиболее часто встречающиеся системные и локальные проявления, локализации поражения сосудистого русла, а также лабораторные показатели, которые также схожи с полученными в предыдущих зарубежных работах[5, 7].
ЗАКЛЮЧЕНИЕ
Представленные результаты нашего исследования свидетельствуют о необходимости дальнейшего изучения особенностей клинической картины в дебюте заболевания у детей с артериитом Такаясу (АТ), в том числе для повышения настороженности у врачей первого звена. С учетом неспецифичности системных проявлений АТ у длительно лихорадящих детей без видимого очага инфекции необходимо особое внимание уделять физикальным методам обследования: пальпации пульса на всех доступных артериях, измерению АД на руках и ногах, аускультации доступных сосудов.
При подозрении на АТ первым инструментальным методом диагностики может выступать ультразвуковое дуплексное сканирование сосудов с цветовым доплеровским картированием с последующим подтверждением диагноза методами объективной визуализации. Отсроченность верификации диагноза АТ может стать причиной критических изменений в артериях и повышенных рисков ишемических осложнений заболевания.
Поступила: 31.01.2022
Принята к публикации: 24.02.2022







